Что становится с кожей ног при диабете
Изменения кожи встречаются у многих людей страдающих сахарным диабетом. В некоторых случаях они могут даже стать первым симптомом, позволяющим диагностировать заболевание. Примерно у трети лиц с этой патологией в течение жизни возникают такие симптомы, как кожный зуд, грибковые или бактериальные инфекции. Развиваются и другие, более редкие кожные осложнения. Для глубокого увлажнения кожи и облегчения симптомов разработано много косметических средств. Обычно они обеспечивают временное улучшение и для достижения оптимального результата необходимо их регулярное применение.
…
Наиболее опасны при диабете инфекционные осложнения. Для их предотвращения нужно соблюдать правила ухода.

Кожный зуд
Зуд кожи является одним из первых признаков сахарного диабета. Часто его причиной становится повреждение нервных волокон, расположенных в верхних слоях дермы, связанное с высоким уровнем сахара в крови. Однако еще до повреждения нервов в них возникает воспалительная реакция с выделением активных веществ – цитокинов, которые вызывают зуд. В тяжелых случаях этот симптом связан с печеночной или почечной недостаточностью, развившимися в результате диабетического поражения тканей.
Зудом сопровождаются некоторые кожные заболевания:
- грибковое поражение стоп;
- инфекции;
- ксантомы;
- липоидный некробиоз.
Зуд при диабете обычно начинается на нижних конечностях. В этих же областях часто теряется кожная чувствительность и появляется покалывание или жжение. Больной чувствует дискомфорт от обычной одежды, часто просыпается ночью, испытывает постоянную потребность почесаться. При этом других внешних признаков болезни может и не быть.
Читайте также: Другие причины кожного зуда
Зависимость поражений кожи от типа диабета
Перечисленные ниже поражения у лиц с диабетом встречаются намного чаще, чем в среднем. Однако некоторые из них более характерны для того или иного типа заболевания.
При заболевании 1-го типа чаще отмечаются:
- околоногтевые телеангиэктазии;
- липоидный некробиоз;
- диабетические буллы;
- витилиго;
- красный плоский лишай.
У лиц со 2-м типом патологии более часто наблюдаются:
- склеротические изменения;
- диабетическая дерматопатия;
- черный акантоз;
- ксантомы.
Инфекционные поражения наблюдаются у лиц с обоими типами диабета, но все же чаще при втором из них.
Типичные кожные изменения
Дерматологи отмечают разнообразные проблемы с кожей при сахарном диабете. Различные патологические процессы имеют разную природу и, следовательно, разное лечение. Поэтому при появлении первых кожных изменений необходимо обратиться к эндокринологу.
Диабетическая дерматопатия
Сопровождается появлением пятен на передних поверхностях голеней. Это самое распространенное кожное изменение при диабете и часто свидетельствует о его неадекватном лечении. Дерматопатия представляет собой небольшие круглые или овальные коричневые пятна на коже, очень похожие на пигментные (родинки).
Обычно они наблюдаются на передней поверхности голеней, но на асимметричных участках. Пятна не сопровождаются зудом и болью и не требуют лечения. Причина появления этих изменений – диабетическая микроангиопатия, то есть поражение капиллярного русла.
Липоидный некробиоз
Заболевание связано с поражением мельчайших кожных сосудов. Клинически характеризуется появлением одной или нескольких мягких желтовато-коричневых бляшек, которые медленно развиваются на передней поверхности голени в течение нескольких месяцев. Они могут сохраняться в течение нескольких лет. У некоторых пациентов повреждения возникают на груди, верхних конечностях, туловище.
В начале патологии появляются коричнево-красные или телесного цвета папулы, которые медленно покрываются воскообразным налетом. Окружающая кайма слегка приподнята, а центр опускается и приобретает желто-оранжевый оттенок. Эпидермис становится атрофичным, истонченным, блестящим, на его поверхности видны многочисленные телеангиэктазии.
Очаги имеют склонность к периферическому росу и слиянию. При этом образуются полициклические фигуры. Бляшки могут изъязвляться, при заживлении язв формируются рубцы.
Если некробиоз поражает не голени, а другие участки тела, бляшки могут располагаться на приподнятом, отечном основании, покрываться мелкими пузырьками. Атрофия дермы при этом не возникает.
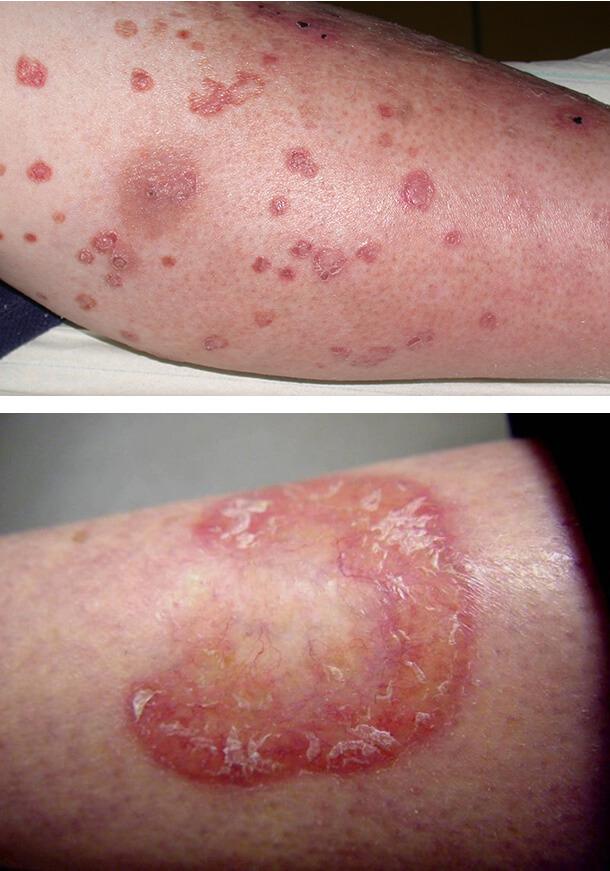
1. Диабетическая дерматопатия
2. Липоидный некробиоз
Околоногтевые телеангиоэктазии
Проявляются как красные расширенные тонкие сосуды, к
оторые являются следствием потери нормального микроциркуляторного русла и расширения оставшихся капилляров. У лиц с диабетическим поражением этот симптом наблюдается в половине случаев. Он часто сочетается с покраснением околоногтевого валика, болезненностью тканей, постоянными заусенцами и травмами кутикулы.
Витилиго
Появление светлых кожных пятен обычно возникает при диабете 1-го типа у 7% больных. Развивается заболевание в возрасте 20- 30 лет и связано с полиэндокринопатией, в том числе недостаточностью функции надпочечников, аутоиммунным поражением щитовидной железы и патологией гипофиза. Витилиго может сочетаться с гастритом, пернициозной анемией, выпадением волос.
Заболевание плохо поддается лечению. Пациентам советуют избегать солнечных лучей и использовать солнцезащитные средства с ультрафиолетовым фильтром. При изолированных небольших пятнах, расположенных на лице, могут использоваться мази с глюкокортикостероидами.
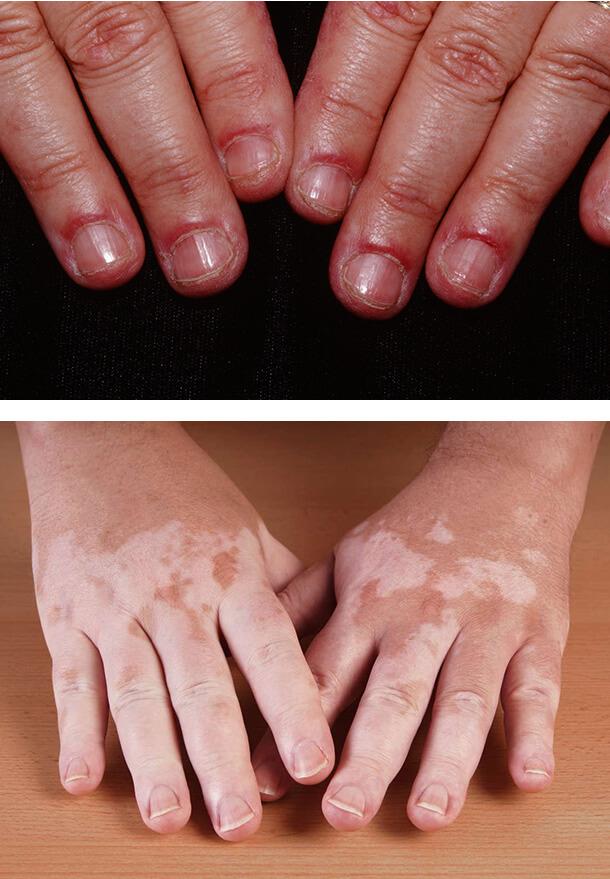
1. Околоногтевые телеангиоэктазии
2. Витилиго
Красный плоский лишай
Данное поражение кожи наблюдается у пациентов с 1 типом диабета. Клинически красный плоский лишай проявляется плоскими покраснениями неправильной формы на запястьях, тыле стопы и голенях. Также патология поражает полость рта в виде белых полосок. Необходимо отличать эти проявления от побочных лихеноидных реакций на лекарственные средства (например, противовоспалительные или гипотензивные препараты), но точная дифференцировка возможна только после гистологического исследования очага поражения.
Диабетические пузыри (буллы)
Такое состояние кожи встречается редко, но свидетельствует о постоянно высоком уровне сахара в крови. Диабетические буллы очень похожи на пузыри, возникающие при ожогах. Они локализуются на ладонях, стопах, предплечьях, нижних конечностях. В течение нескольких недель очаги поражения исчезают самопроизвольно, если не присоединилась вторичная инфекция и не развилось нагноение. Осложнение чаще поражает мужчин.
Обычные причины буллезного дерматоза – травмы, но поражение может возникать и спонтанно. Размер отдельного пузыря варьируется от нескольких миллиметров до 5 см.
Происхождение диабетических булл неясно. Они содержат прозрачную жидкость и в дальнейшем заживают, не оставляя шрамов. Лишь иногда остаются небольшие рубцы, которые хорошо поддаются лечению наружными средствами.
Заболевание связано с плохим контролем болезни и высоким уровнем сахара в крови.
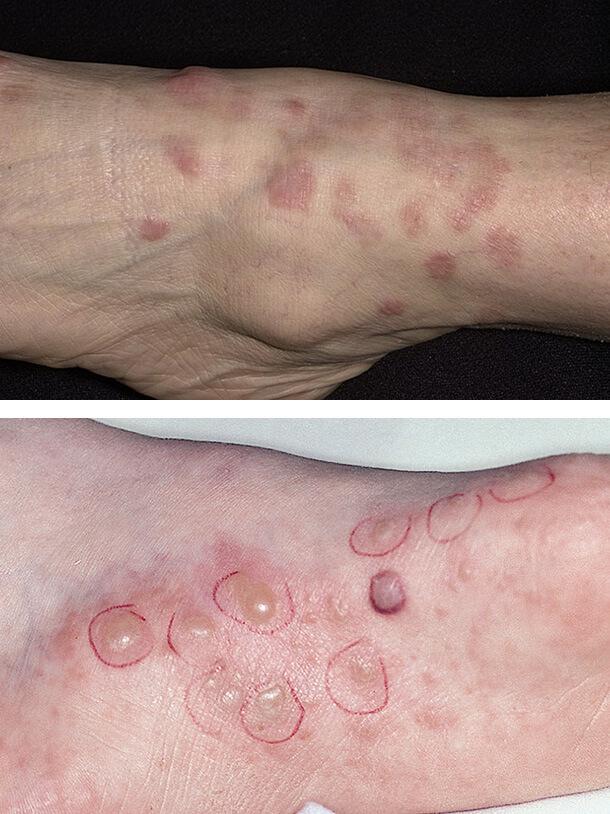
1. Красный плоский лишай
2. Диабетические буллы
Диабетический рубеоз
Это постоянное или временное покраснение эпидермиса щек, реже лба или конечностей. Оно связано с ухудшением кровенаполнения капилляров при микроангиопатии.
Пиодермия
Кожные проявления сахарного диабета нередко включают инфекционные поражения. Это связано со снижением иммунитета и нарушением кровоснабжения. Любая инфекция, возникающая на фоне диабетической ангиопатии, протекает тяжелее. У таких людей чаще возникают фурункулы, карбункулы, фолликулит, импетиго, угревая сыпь, панариций и другие виды пиодермии.
Типичное поражение кожи при диабете – фурункулез. Это глубокое воспаление волосяного фолликула, ведущее к образованию гнойника. Появляются красные, припухшие, болезненные узелки на участках кожи, имеющих волосы. Нередко это первый симптом диабета.
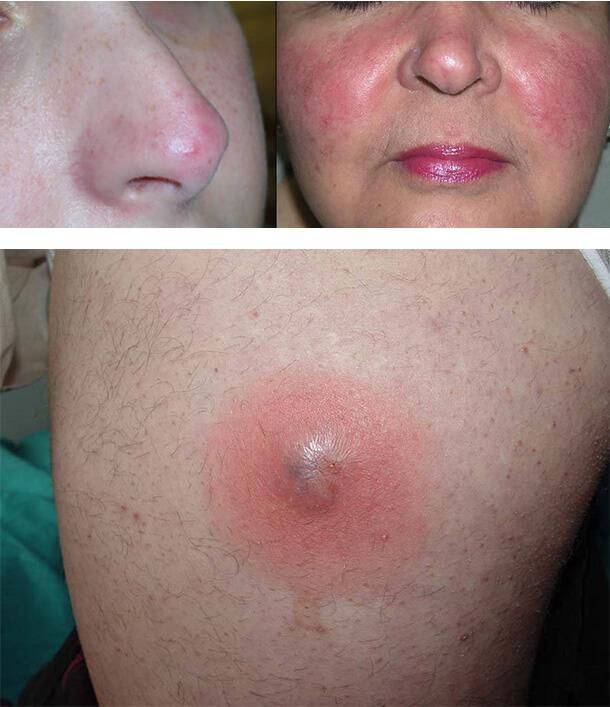
1. Диабетический рубеоз
2. Пиодермия
Грибковые инфекции
Заболевания кожи при сахарном диабете часто связаны с грибковым поражением. Особенно благоприятные условия создаются для размножения грибков рода Кандида. Чаще всего повреждение развивается в кожных складках с повышенной температурой и влажностью, например, под молочными железами. Также поражаются межпальцевые промежутки на кистях и стопах, уголки рта, подмышечные впадины, паховые области и половые органы. Болезнь сопровождается зудом, жжением, покраснением, белым налетом на пораженных участках. Может развиться грибок ногтей и разноцветный лишай.
Кольцевидная гранулема
Это хроническое рецидивирующее кожное заболевание с разной клинической картиной. Высыпания могут быть единичными или множественными, располагаться подкожно или в виде узлов. При диабете наблюдается преимущественно диссеминированная (распространенная) форма.
Внешне поражение выглядит как толстые папулы (бугорки) в виде линз и узелки розово-фиолетового или телесного цвета. Они сливаются в многочисленные кольцевидные бляшки с гладкой поверхностью. Располагаются на плечах, верхней части туловища, на тыльной стороне ладоней и подошв, в области затылка, на лице. Количество элементов сыпи может достигать нескольких сотен, а их размер – до 5 см. Жалобы обычно отсутствуют, иногда отмечается умеренный непостоянный зуд.
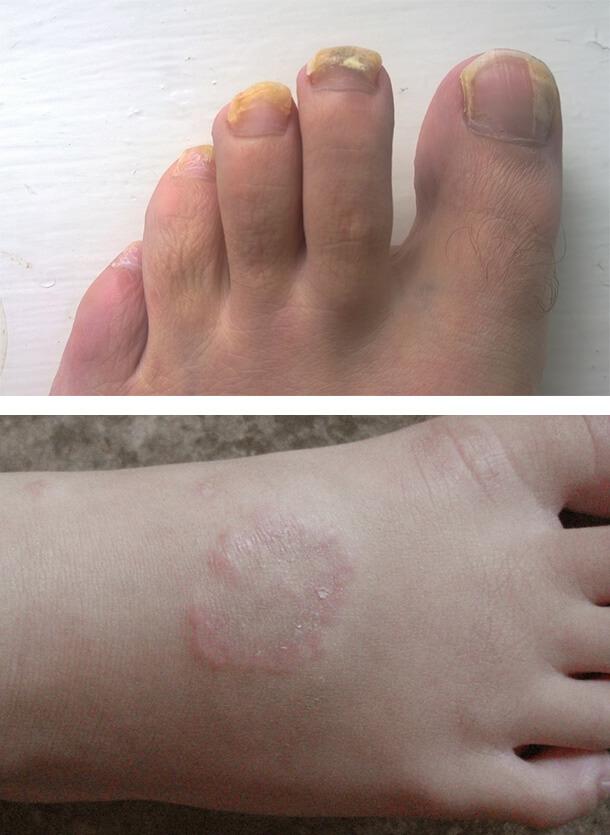
1. Грибковые инфекции
2. Кольцевидная гранулема
Диабетический склероз кожи
Изменения кожи вызваны отеком верхней части дермы, нарушением строения коллагена, накоплением коллагена 3-го типа и кислых мукополисахаридов.
Склероз входит в состав синдрома «диабетической руки», поражает около трети лиц с инсулинзависимым вариантом болезни и клинически напоминает прогрессирующую склеродермию. Очень сухая кожа на тыльной поверхности ладоней и пальцев уплотняется и стягивается, в области межфаланговых суставов она становится шероховатой.
Процесс может распространиться на предплечья и даже на туловище, имитируя склеродермию. Ограничивается активное и пассивное движение в суставах, пальцы кисти принимают постоянное положение умеренного сгибания.
Также может возникнуть покраснение и утолщение кожи на верхней части туловища. Это наблюдается у 15% пациентов. Пораженные участки резко отграничены от здорового кожного покрова. Такое состояние в 10 раз чаще встречается у мужчин. Начинается процесс постепенно, плохо диагностируется, обычно возникает у лиц с ожирением.
Ксантомы
Плохой контроль уровня сахара в крови может привести к развитию ксантом – желтых папул (высыпаний), которые расположены на задней стороне конечностей. Ксантомы связаны с повышенным уровнем липидов в крови. При этом состоянии жиры накапливаются в клетках кожи.
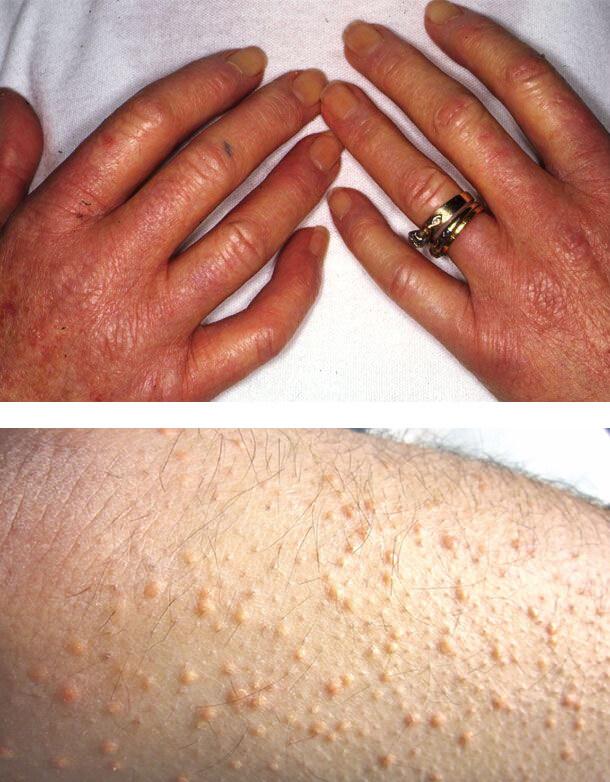
1. Диабетический склероз кожи
2. Ксантомы
Диабетическая гангрена
Это тяжелая инфекция стопы, возникающая при значительном нарушении кровоснабжения конечностей. Она поражает пальцы ног и пятки. Внешне поражение выглядит как черный некротизированный участок, отграниченный от здоровой ткани покрасневшей воспалительной зоной. Заболевание требует срочного лечения, может понадобиться ампутация части конечности.
Диабетическая язва
Это округлое, глубокое, плохо заживающее поражение. Чаще всего оно возникает на стопах и у основания большого пальца. Язва возникает под влиянием различных факторов, таких как:
- плоскостопие и другие деформации костного скелета стопы;
- периферическая нейропатия (поражение нервных волокон);
- атеросклероз периферических артерий.
Все эти состояния чаще наблюдаются именно при диабете.
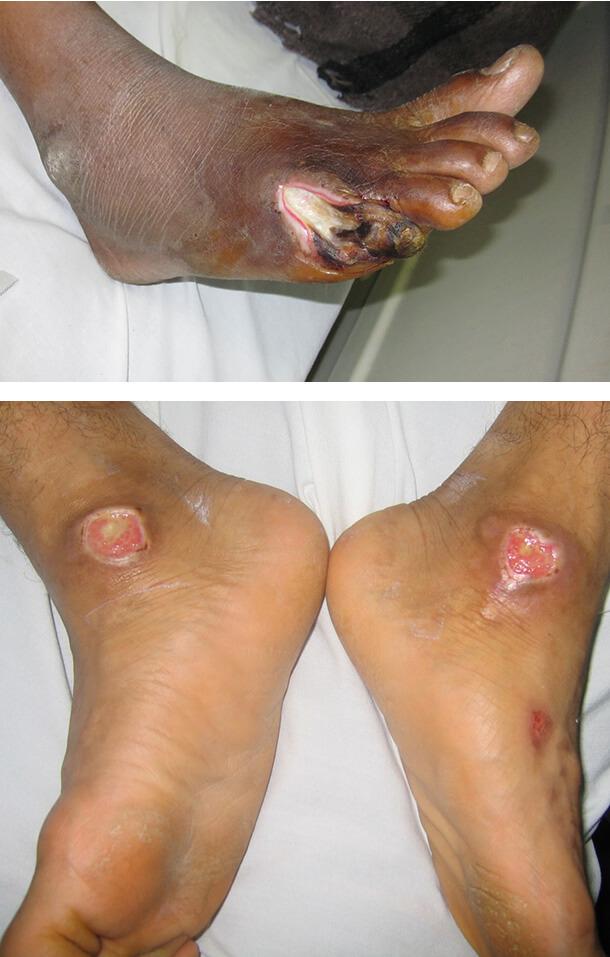
1. Диабетическая гангрена
2. Диабетическая язва
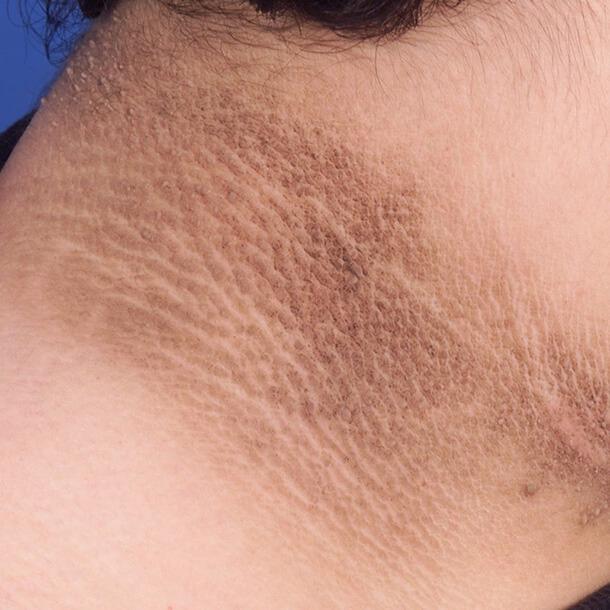
Черный акантоз
Проявляется симметричными гиперпигментированными изменениями в виде кожных бляшек, которые располагаются на сгибательных поверхностях суставов и участках, подвергающихся интенсивному трению. Ороговевшие симметричные темные бляшки также располагаются в подмышечных складках, в области шеи, на ладонях.
Чаще это связано с инсулинорезистентностью и ожирением, реже может быть признаком злокачественной опухоли. Также акантоз служит одним из признаков синдрома Кушинга, акромегалии, поликистоза яичников, гипотиреоза, гиперандрогении и других нарушений эндокринной функции.

Черны акантоз
Лечение
Как и чем снять зуд при диабете?
Первое правило – нормализация уровня сахара в крови, то есть полноценное лечение основного заболевания.
При зуде без других внешних признаков могут помочь такие рекомендации:
- не принимать горячие ванны, которые сушат кожу;
- наносить увлажняющий лосьон на все тело сразу после высыхания кожи при мытье, за исключением межпальцевых промежутков;
- избегать увлажняющих средств с красителями и отдушками, лучше всего использовать гипоаллергенные средства или специальные аптечные препараты для ухода за кожей при диабете;
- соблюдать необходимую диету, избегать употребления простых углеводов.
Уход за кожей при сахарном диабете также включает такие правила:
- использовать мягкое нейтральное мыло, хорошо смывать его и аккуратно просушивать кожную поверхность, не растирая ее;
- аккуратно промокать область межпальцевых промежутков, избегать повышенной потливости стоп;
- избегать травмы кожи, околоногтевого валика, кутикулы при уходе за ногтями;
- использовать только хлопчатобумажное белье и носки;
- по возможности носить открытую обувь, позволяющую стопам хорошо проветриваться;
- при появлении любых пятен или повреждений обращаться к эндокринологу.
Постоянно сухая кожа нередко трескается и может инфицироваться. В дальнейшем это способно вызвать тяжелые осложнения. Поэтому при появлении повреждений необходима консультация врача. Помимо средств, улучшающих кровообращение и функцию периферических нервов (например, Берлитион), эндокринолог может назначить заживляющие мази. Вот наиболее эффективные из них при диабете:
- Бепантен, Пантодерм, Д-Пантенол: при сухости, трещинах, ссадинах;
- Метилурацил, Стизамет: при плохо заживающих ранах, диабетических язвах;
- Репарэф: при гнойных ранах, трофических язвах;
- Солкосерил: гель – при свежих, мокнущих поражениях, мазь – при сухих, заживающих ранках;
- Эбермин: очень эффективное средство при трофических язвах.
Лечение должно осуществляться только под контролем врача. Инфекция при диабете очень быстро распространяется и поражает глубокие кожные слои. Нарушенное кровоснабжение и иннервация создают условия для некроза тканей и формирования гангрены. Лечение такого состояния обычно хирургическое.
Видео: Об уходе за ногами при сахарном диабете
Кожные реакции на инсулин
Не стоит забывать, что многие кожные поражения при диабете связаны с введением инсулина. Белковые примеси в препарате, консерванты, сама молекула гормона могут вызывать аллергические реакции:
- Местные реакции достигают максимальной выраженности в течение 30 минут и исчезают через час. Проявляются покраснением, иногда возникает крапивница.
- Системные проявления приводят к появлению покраснения кожи и диффузной уртикартной сыпи. Анафилактические реакции нехарактерны.
- Часто отмечаются реакции поздней гиперчувствительности. Они отмечаются через 2 недели после начала введения инсулина: на месте инъекции через 4-24 часа после нее возникает зудящий узелок.
Другие осложнения инъекций инсулина включают образование келоидных рубцов, ороговевания кожи, пурпуру и локализованную пигментацию. Инсулинотерапия также может привести к липоатрофии – ограниченному уменьшению объема жировой ткани на месте инъекций через 6-24 месяца после начала лечения. Чаще страдают от этой патологии дети и женщины с ожирением.
Липогипертрофия клинически напоминает липому (жировик) и проявляется как мягкие узлы в месте частых инъекций.
Источник

Ноги при сахарном диабете страдают из-за поражения артерий и нервных волокон. При высоких показателях сахара в крови развивается диабетическая стопа, ее проявлением бывает перемежающаяся хромота (остановки из-за боли при ходьбе), снижение чувствительности, образование долго незаживающих язв.
Если это осложнение диабета не выявлено, то оно прогрессирует, исходом становятся необратимые изменения костной ткани с изменениями формы суставов, затруднением движений. При нехватке питания развивается гангрена, требующая ампутации. Для лечения нужно нормализовать сахар в крови, снизить нагрузку на ногу, провести хирургическую обработку язвы. При гангрене медикаментозная терапия показана при сухой форме, а при влажной операции не удается избежать.
Почему ноги при сахарном диабете становятся уязвимы
Основная причина повышенной уязвимости ног при сахарном диабете – это высокий уровень глюкозы в крови. Осложнения болезни возникают у людей, которые не соблюдают диету, неправильно рассчитывают дозу инсулина или нерегулярно применяют назначенные таблетки.
Избыток сахара в крови разрушает сосудистые стенки артерий среднего калибра и более мелкие (макро- и микроангиопатия). Они становятся жесткими и плохо растяжимыми, снижается их пропускная способность, возрастает вязкость крови. Из-за этого ухудшается приток питательных веществ к ногам (ишемия), а также нехватка кислорода и глюкозы приводит к потере чувствительности нервных окончаний.
Множественные нарушения обмена в нервных волокнах сопровождаются снижением проводимости импульсов, усиленным образованием разрушительных для клеток свободных радикалов. В результате клетки периферической нервной системы, которые иннервируют ноги, разрушаются или теряют часть своих функций. Из-за этого:
- меняется восприятие боли (снижается чувствительность, а легкое прикосновение вызывает жжение, сильную болезненность);
- ухудшается подвижность в суставах, нарушается походка, перераспределяется нагрузка на стопу;
- минимальная травма (мелкий порез, ушиб, потертость, мозоль) превращаются в долго незаживающую язву.
В раны на ноге проникает инфекция, она быстро распространяется с кожи в подкожный слой, на суставной аппарат, развивается абсцесс (гнойник), флегмона (нагноение мягких тканей), гангрена. Почти для каждого десятого диабетика, страдающего от диабетической стопы, единственным способом спасения жизни становится ампутация.
Факторы риска поражения ног при диабете
Синдром диабетической стопы чаще всего возникает у пациентов:
- пожилого возраста;
- страдающих от распространенного атеросклероза (стенокардия, перенесшие инсульт, инфаркт);
- со «стажем» болезни от 7 лет;
- плохо контролирующих показатели сахара в крови;
- гипертоников;
- курящих;
- с высокой массой тела, повышенным холестерином в крови;
- страдающих от алкогольной полинейропатии.
Риск формирования глубокой язвы выше при наличии «малых» проблем стоп:
- грибковая инфекция ногтей и кожи;
- врастание ногтя;
- натоптыши;
- мозоли от натирания обувью;
- трещины на пятках;
- потливость.
Стадии развития осложнений
Развитие синдрома диабетической стопы имеет постепенно прогрессирующее течение, выделяют несколько стадий этого процесса:
- нулевая – нет внешних изменений и жалоб, при осмотре находят изменения формы стопы, признаки снижения чувствительности;
- первая – формируется трофическая язва, но она поверхностная, затрагивает только кожу;
- вторая – язвенный дефекта проходить через кожу и мягкие ткани (подкожная клетчатка, мышцы, сухожилия);
- третья – язва достигает кости, присоединяется инфекция;
- четвертая – формируется очаговая гангрена (локальное омертвение тканей);
- пятая – гангрена приобретает распространенный характер.
Как беспокоят
При сахарном диабете беспокоят ноги у почти 30-50% пациентов, но проявления отличаются, потому что поражение бывает:
- преимущественно сосудистым (5-10%) – из-за снижения притока крови развивается ишемическая форма диабетической стопы;
- в основном неврологическим – при повреждении нервных волокон возникает невропатическая форма (60-70%);
- повреждены сосуды и нервы – формируется смешанный вид стопы диабетика.
Ишемическая
При уменьшении притока крови к стопам болят ноги, при сахарном диабете это проявляется в виде перемежающееся хромоты. Пациент вынужден останавливаться из-за боли в голени, по мере прогрессирования безболевое расстояние уменьшается. В тяжелых случаях есть болевые ощущения и в покое.
Типично появление:
- стойкого отека;
- быстрой усталости при движениях;
- потемнения кожи в нижней трети голени;
- бледности стопы;
- потертостей, мозолей;
- трещин на пальцах, пятках и по бокам стоп.
Стопа бледная и холодная на ощупь, пульс на артериях ослаблен или полностью отсутствует. На фоне бледной кожи нередко видны участки потемнения. На месте трещин, мозолей, мелких травм появляется болезненная язва, на ее дне есть корка темно коричневого цвета. В запущенных случаях возникает критический недостаток притока крови, ткани пальцев, а затем и стоп отмирают, формируется сухая гангрена.
Нейропатическая
При нейропатической форме чувствительность ног снижается, при диабете чаще всего уменьшается одновременно восприятие боли, тепла и холода, прикосновений. Внешние признаки:
- кожа сухая, ороговевшая;
- снижено выделение пота;
- между пальцами и в местах трения обуви формируются сухие мозоли;
- трещины на коже.
При осмотре можно заметить, что покраснели пальцы на ногах, изменена форма стопы, кожа сухая и теплая, пульсация артерий сохраняется. При формировании нейропатической язвы она имеет красные и отечные края, безболезненная.
Обычно есть отделяемое из язвенного дефекта, что пациенты описывают словами «текут ноги». При длительном течении нейропатической формы диабетической стопы происходит искривление формы голеностопного сустава и плюснефаланговых, пальцы становятся крючковатыми, молоткоподобными.
Смешанная
При смешанной форме диабетической стопы одновременно проявляются симптомы ишемической и нейропатической. Их выраженность в каждом случае индивидуальная. Для этого вида поражения нижних конечностей характерно быстрое прогрессирование и частые осложнения в виде диабетической гангрены и остеоартропатии (стопа Шарко).
Заболевания, при которых болят ноги при диабете
При диабете есть два тяжелых заболеваниях, при которых болят ноги у пациентов и возникают необратимые послесловия – остеоартропатия Шарко и гангрена.
Остеоартропатия (стопа или сустав Шарко)
При длительном течении сахарного диабета развивается полинейропатия (поражение мелких нервных волокон). При этом важной особенностью является разрушение миелиновых клеток, а безмиелиновые сохраняют свою структуру. На фоне недостаточного поступления крови и нарушений иннервации прочность костной ткани снижается. Поэтому любая травма, операция, растяжение связок приводят к изменению формы суставов стопы.
Заболевание начинается с отека стопы, покраснения кожи и повышения ее температуры, при ходьбе и нажатии на суставы боли нет. Затем отечность распространяется на голень, кожа становится бледной, при движении появляется хруст и незначительные затруднения. Если диабетик занимается спортом или быстро ходит, то возможна быстрая усталость и болезненность в стопе. Объем движений постепенно снижается, больные сахарным диабетом отмечают, что. «отказывают» ноги.
Если остеоартропатия вовремя не обнаружена, то в костной ткани начинаются процессы разрушения: снижается плотность (остеопороз), меняется форма суставных поверхностей, возможны переломы при незначительной травме. На стадии необратимых изменений опора идет на наружный край стопы, теряется подвижность суставов, выступает косточка большого пальца, а указательный, средний и безымянный приобретают форму крючка.
В запущенной стадии стопы Шарко боль не проходит даже в состоянии полного покоя, а на коже находят язвы. На ногу стать зачастую невозможно из-за резкой болезненности в голеностопе. Тяжелые формы сопровождаются гнойным расплавлением кости (остеомиелит), омертвением тканей, они считаются показанием для ампутации части конечности.
Гангрена
Диабетическая гангрена с отмиранием (некрозом) ткани стопы возникает у 30% диабетиков. Причем при 1 типе ее находят обычно не ранее, чем через 10 лет, а при сахарном диабете 2 типа риск тяжелой формы болезни ног бывает с самого начала. У 10% проводится ампутация.
Факторы риска гангрены:
- длительно повышенный уровень сахара в крови;
- ограничение подвижности суставов, деформации стоп;
- язвы, потертости, трещины;
- снижение иммунной защиты;
- сопутствующие болезни сердца, почек;
- варикозная болезнь нижних конечностей;
- ожирение;
- алкоголизм;
- курение;
- атеросклероз.
Причиной гангрены становится критический недостаток поступления крови к пальцам ног. Отсутствие питания приводит к гибели клеток. Если снижение кровотока происходит постепенно, то появляется сухая гангрена. При резком прекращении питания гниют ноги, так как при влажной форме разложение тканей происходит под действием бактерий, что сопровождается выделением газов и гноя, гнилостными процессами.
Сухая гангрена
Начинается омертвение ткани с сильной боли ниже места закупорки артерии. Кожа ног при этом осложнении сахарного диабета становится бледной, синеватой с мраморным оттенком. Она холодная на ощупь, чувствительность к прикосновениям снижена, возникает зуд, жжение, покалывание. Выше уровня омертвения возникает воспаление, краснота и длительное время сохраняется боль.
При отмирании тканей кожные покровы становятся черными, некротические изменения распространяются по стопе к голени. Иногда происходит самостоятельное отторжение мертвых клеток (самопроизвольная ампутация). Так как есть плотная граница в зоне отмерших и здоровых тканей, то продукты распада не проникают в кровь, поэтому больные сохраняют относительно удовлетворительное состояние.
Влажная гангрена
Первый признак крайне тяжелой формы поражения ног – это бледная кожа с красными пятнами и пузырьками, заполненными прозрачной жидкостью. Пораженная часть стопы полностью не ощущает прикосновений, есть расширенные вены и отек. Характерно быстрое распространение омертвения, так как нет границы со здоровыми тканями.
На влажную гангрену указывает и процесс гниения – тестоватая консистенция и крайне зловонный запах, серый цвет. При прощупывании кожи раздается характерный хруст или свист из-за скопления газа. У больных повышена температура тела, отсутствует аппетит, появляется слабость, заторможенность, неоднократная рвота. При несвоевременном лечении диабетики погибают от отравления продуктами распада и заражения крови.
Трескается кожа, грибок
Кожа ног при сахарном диабете, даже без нейропатии, нередко становится сухой, трескается. Типично появление грибка в зоне ногтей и межпальцевых промежутков. Это объясняется нарушением притока крови, ухудшением местной и общей иммунной защиты. Повышенный уровень глюкозы в крови создает оптимальные условия для развития грибковой инфекции.
Симптомами кожного поражения становится зуд, шелушение, покраснение стоп. Ногти утолщаются, темнеют или желтеют, могут крошиться, отслаиваться от ногтевого ложа. Грибковые заболевания у диабетиков отличаются длительным и упорным течением, устойчивостью к традиционным средствам.
Малые проблемы стоп у диабетика
Любые изменения на коже у больных сахарным диабетом (потертость, натоптыш, сухой или влажный мозоль) могут стать фоном для развития язвы на стопе. Поэтому рекомендуется ежедневно осматривать ноги, так как мелкие травмы могут не ощущаться в момент их получения.
Для диабетиков требуется особый (необрезной) педикюр, а при врастании ногтя следует обратиться к хирургу и не пытаться самостоятельно вырезать края ногтевой пластинки. В домашних условиях легко занести инфекцию, что для пациентов с высоким содержанием сахара в крови приводит к гнойным осложнениям.
При диабете болят ноги: что делать
Если при диабете болят ноги, то важно сразу же обратиться к эндокринологу, а он при необходимости направляет к невропатологу, ортопеду, сосудистому хирургу. Первые действия до визита к врачу – это точное соблюдение правил питания, ежедневный и неоднократный контроль крови на содержание сахара.
Обследования при болезни
Диагностика синдрома диабетической стопы включает:
- осмотр стоп;
- определение пульса артерии, рефлексов;
- исследование чувствительности;
- анализ крови на глюкозу и гликированный гемоглобин, жировой спектр;
- анализ мочи на сахар и кетоновые тела;
- рентгенографию в 2 проекциях, при недостаточной информативности – томография (КТ, МРТ);
- УЗИ сосудов с допплерографией;
- мазок из дна язвы (при наличии).
Если есть подозрение на стопу Шарко, то эти исследования нужно дополнить:
- сцинтиграфией (сканирование после введение радиоактивных изотопов) костной ткани;
- биопсией кости – взятие кости на клеточный анализ (при трудностях постановки диагноза);
- анализ крови на показатели разрушения костной ткани (остеокальцин, щелочная фосфатаза, гидроксипролин);
- анализ крови общий, С-реактивный белок.
Снижение сахара крови
Основа лечения синдрома диабетической стопы – это уменьшение уровня глюкозы в крови (гликемии). Для этого из рациона полностью исключают сахар и все другие простые углеводы (например, мед, диабетические сладости, фрукты и ягоды со сладким вкусом).
При 1 типе сахарного диабета переводят пациента на интенсифицированную схему введения инсулина (больше уколов), а при втором добавляют инъекции к таблеткам. Без приближения показателей к нормальных все остальные препараты не дают эффекта.
Терапия местными лекарствами
Местные лекарства используют для заживления ран. Они имеют вспомогательное значение, самостоятельно не эффективны. Могут быть назначены:
- Левомеколь мазь (метилурацил и левомицетин);
- Солкосерил гель (депротеинизированный экстракт из крови телят);
- Вулнузан (соли Поморийского озера);
- Бепантен плюс (декспантенол и хлоргексидин);
- Бальзам Спасатель (нафталан, эфирные масла, вытяжки из трав).
При нагноении используют мазь Сульфаргин, Аргосульфан, Банеоцин. Если есть грибок на стопах, то наносится крем Клотримазол, Ламизил. Для ежедневного ухода за стопами нужно перед сном наносить смягчающие средства: Мильгамма крем для ног с мочевиной, Бальзамед с витаминами.
Лечение таблетками
При синдроме диабетической стопы назначают таблетки для:
- снижения давления крови: Энап, Конкор, Норваск, Арифон;
- уничтожения микробов (при инфицировании язвы): Ципрофлоксацин, Авелокс;
- улучшения микроциркуляции: Трентал, Вазонит;
- активизации обменных процессов: Актовегин, Берлитион, Мильгамма.
Многие из этих медикаментов при ухудшении состояния больного вначале вводят в капельницах, а таблетированными формами продолжают лечение в домашних условиях.
Если текут ноги
При крупном и инфицированном язвенном дефекте у больных сахарным диабетом мокнут и текут ноги. В таких случаях вначале нужно ограничить нагрузку на стопу. Для этого используют костыли, кресло-каталку, специальный ортопедический сапожок.
Показана хирургическая обработка язвы, участки омертвения иссекают, рану лечат с ферментами (Химотрипсин), антибиотиками (Цефтриаксон), лазерной терапией. При сужении артерий делают операции для восстановления притока крови, а крупные язвенные дефекты восстанавливают пластикой. Если нет эффекта от всех способов, то проводится ампутация.
Если нога почернела
Если почернели и гниют ноги при сахарном диабете, то это означает наличие влажной гангрены, для ее лечения больной госпитализируется в отделение хирургии. План терапии:
- замена сахароснижающих препаратов на инсулин при 2 типе диабета, коррекция дозы гормона при 1 типе;
- капельницы с растворами для очищения крови (Неогемодез, Реополиглюкин);
- симуляторы иммунитета – Деринат, Галавит;
- медикаменты для разжижения крови и облегчения ее движения – Курантил, Пентилин, Цибор;
- средства для расширения сосудов – Алпростан.
Лечение препаратами продолжают только при сухой форме гангрены. При влажной обязательно проводится операция после формирования зоны разграничения между здоровыми и больными тканями (обычно на 1-3 день после поступления в стационар). Возможные варианты:
- некротомия – рассечение ткани для определения границ и обеспечения оттока гноя;
- некрэктомия – удаление омертвевшей ткани с последующими перевязками и пластикой;
- ампутация – при обширной зоне гангрены и распространении ее по ноге.
После хирургического вмешательства применяют антибиотики, переливание крови
Что делать, чтобы проблемы с ногами при сахарном диабете не беспокоили
Избежать большинства проблем с ногами при сахарном диабете помогает:
- строгое выполнение назначений врача;
- соблюдение диеты с исключением простых углеводов (сахар, мука) и ограничение общей углеводной нагрузки;
- ежедневная физическая активность;
- постоянный контроль уровня сахара в крови и артериального давления крови;
- отказ от курения и злоупотребления алкоголем;
- избегание травм и ран стоп;
- ношение ортопедической обуви, специальных стелек;
- осмотр стоп после в
