Что такое полидипсия при сахарном диабете
В ряду общеизвестных обменно-эндокринных нозологий практические врачи обычно рассматривают несахарный диабет (НД) как редкий и малосущественный антоним сахарного диабета, а полидипсию-полиурию (ПП) и вовсе считают банальным симптомом. Объясняется это, возможно, тем, что частота НД в популяции составляет сотые и даже тысячные доли процента, а ПП на первый взгляд не кажется серьезной клинической проблемой. Между тем повсеместно отмечается рост заболеваемости НД, ну а предполагаемая безобидность ПП чаще всего не соответствует действительности. Дело в том, что НД и другие формы ПП отражают серьезные проблемы со стороны двух жизненно важных систем – ЦНС и мочевыделительной, поэтому своевременная и точная диагностика этих синдромов весьма актуальна.
Определение, классификация,
этиология, патогенез
НД и другие синдромы ПП являются коморбидными, т.е. не только клинически, но и патогенетически близкими, точнее, взаимосвязанными состояниями, в основе которых лежит снижение концентрационной функции почек вследствие нарушения секреции или действия гипоталамического гормона вазопрессина. Вазопрессин, который чаще называют антидиуретическим гормоном (АДГ), вырабатывается нейроэндокринными клетками гипоталамуса, накапливается в задней доле гипофиза и оттуда поступает в кровоток. Функция АДГ – усиление реабсорбции воды из собирательных канальцев нефрона и возвращение ее в кровоток. Это действие АДГ осуществляет через V2-рецепторы, расположенные на мембранах эпителиальных клеток собирательных канальцев. При недостатке АДГ, равно как и при нарушении V2-рецепторов или разрушении эпителиальных клеток, почки неэффективно реабсорбируют воду, что сопровождается полиурией.
Таким образом, основным, по сути, синдромообразующим, признаком и фактором рассматриваемой патологии является полиурия. Критерием полиурии считают выделение мочи более 2 л на м2 площади тела в сутки, или более 40 мл/кг веса/сут [1]. Причины и патогенетические механизмы НД и ПП лежат в основе многочисленных классификаций, одна из которых представлена ниже.
Классификация НД и синдрома ПП
I. Центральный несахарный диабет (ЦНД):
1. Наследственно-генетический НД (DIDMOAD, аутосомно-доминантный, рецессивный, Х-сцепленный в рамках синдрома Мартена-Олбрайта).
2. Дисфункционально-диспластический НД (синтез неполноценного АДГ или нейрофизина, септико-оптическая дисплазия).
3. Гестагенный НД и функциональный НД у младенцев до 1 года (повышенное разрушение вазопрессина определенными ферментами).
4. Органический:
а) нейроинфекция (бактериальная, цитомегаловирус, токсоплазмоз и др.);
б) черепно-мозговая травма, хирургическое вмешательство в гипоталамо-гипофизарной области головного мозга, лучевая терапия на эту область;
в) опухоль гипоталамо-гипофизарной области (краниофарингиома, глиома, герминома, пинеалома);
г) метастазы в гипоталамо-гипофизарную область головного мозга;
д) гипоксия, ишемия или кровоизлияние в гипоталамо-гипофизарной области мозга;
е) лимфоцитарный нейрогипофизит, гранулематозы (ТВС, саркоидоз, гистиоцитоз).
5. Идиопатический НД.
II. Почечный несахарный диабет (ПНД):
1. Нарушение осмотического градиента в собирательных канальцах:
а) органической природы (нефрит, нефроз, амилоидоз, ХПН);
б) ятрогенное и симптоматическое (осмотические диуретики либо осмотический диурез на фоне глюкозурии или гиперкальциемии, недостаток в диете соли и белка).
2. Нарушение чувствительности собирательных канальцев к АДГ:
а) наследственный Х-связанный дефект V2-рецепторов;
б) дефект гена AQP-2 (нарушение синтеза цАМФ, аденилатциклазы);
в) постобструктивная уропатия, пересадка почки, гипокалиемия;
г) ятрогения (литий, демеклоциклин, метоксифлуран, сольвентные диуретики, карбамазепин).
III. Психогенная или первичная полидипсия-полиурия (ППП):
1. Психогения (шизофрения).
2. Ятрогения (рекомендация врача пить больше жидкости, пристрастие к лечебным чаям и сборам, прием лекарств, вызывающих сухость во рту и жажду, – антихолинергические препараты, клонидин, фенотиазиды).
3. Дипсогения (снижение порога осморецепторов гипоталамического центра жажды).
4. Идиопатическая ППП.
IV. Сольвентная полидипсия-полиурия (СПП):
1. Избыточное введение электролитов (NaCL, NaHCOз).
2. Избыточное введение неэлектролитов (глюкоза, декстраны, осмотические диуретики).
3. Избирательный или тотальный дефект канальцевой реабсорбции сольвентов (постобструктивная уропатия, неосмотические диуретики, гипоальдостеронизм, синдром Фанкони, синдром Олбрайта и др.).
Применительно к типологии уместно добавить, что ЦНД, ПНД и ППП нередко называют синдромами водной полиурии, а СПП, соответственно, – сольвентной полиурией.
Перечисленные в классификации причинные факторы ЦНД реализуются двумя патогенетическими механизмами: первый – это недостаточная секреция АДГ, второй – дефектность молекул АДГ или нейрофизина. Считается, что преобладает первый вариант, характерный для морфологического повреждения гипоталамо-гипофизарной области. Впрочем, четко разделить органический и функциональный варианты ЦНД практически невозможно. Отчасти эту задачу помогают решить дегидратационная проба и сопоставительный анализ осмолярности крови и мочи в ходе этой пробы, на основе чего выделяют четыре варианта или типа ЦНД (рис. 1).
При первом варианте ЦНД (на графике обозначен цифрой 1) имеется незначительное повышение осмолярности мочи в ответ на рост осмолярности плазмы, что свидетельствует о практически полном отсутствии АДГ. Для ЦНД второго типа (2) характерен ступенеобразный рост осмолярности мочи, что указывает на дефект осморецепторного механизма стимуляции секреции АДГ. При ЦНД третьего типа (3) секреция АДГ в ответ на стимуляцию запаздывает, а четвертый тип (4) характеризуется сниженным секреторным ответом на стимулы.
Наиболее частым «органическим» вариантом ЦНД является синдром, связанный с повреждением гипоталамо-гипофизарной области головного мозга. Имеется в виду не только черепно-мозговая травма в общепринятом смысле, но и нейрохирургическое вмешательство, в частности гипофизэктомия. Удаление гипофиза, как правило, сопровождается тяжелым синдромом ПП, но прогноз в большинстве таких случаев благоприятный, т.к. повреждение гипофиза или его ножки не ведет к ретроградной атрофии соответствующих ядер гипоталамуса. У этих больных ЦНД обычно ремитирует в течение 3-4 мес. [3].
Хуже прогноз ЦНД после лучевой терапии, которую нередко предпринимают по поводу опухоли или дисфункции гипоталамо-гипофизарной области. Нейроны супраоптического и паравентрикулярного ядер очень чувствительны к лучевому воздействию, поэтому развивающийся в таких случаях НД имеет стойкий, необратимый характер [4].
ЦНД опухолевого генеза чаще всего связан с супраселлярными новообразованиями: краниофарингиомой, пинеаломой, редко – метастатическим поражением гипоталамуса. Интраселлярные опухоли гипофиза по изложенной выше причине ЦНД обычно не вызывают. И только при распространении опухоли за пределы турецкого седла, с ее инвазией в гипоталамус, появляется несахарное мочеизнурение.
Повреждение гипоталамо-гипофизарной области в результате гипоксии, ишемии, кровоизлияния или вследствие гранулематозного процесса (туберкулез, саркоидоз, сифилис, гистиоцитоз, эозинофильный гранулематоз) – исключительно редкие, казуистические причины ЦНД [3].
Некоторые авторы допускают возможность иммунопатологической природы ЦНД в виде аутоиммунной деструкции определенных гипоталамических ядер или образования антител к АДГ [1, 4].
ПНД также имеет много причин и тоже только два главных патогенетических механизма: уменьшение осмотического градиента в собирательных канальцах нефрона и нарушение чувствительности канальцев к АДГ. Нужно заметить, что конкретные случаи ПНД могут быть полиэтиологическими, т.е. связанными с несколькими причинами, причем этиологические факторы могут реализовываться путем сочетания обоих патогенетических механизмов [5]. Это очень затрудняет диагностику ПНД, а главное, выбор эффективного метода лечения.
Этиология большинства случаев ППП относится к сфере психопатологии. Вместе с тем, повышенный прием жидкости может быть связан с климатическими, социальными, этническими и другими факторами и обычаями или с заболеваниями, которые сопровождаются сухостью рта и зева (сахарный диабет, синдром Шегрена), наконец, с приемом некоторых лекарств, которые вызывают сухость слизистых [2, 3].
Патогенез ППП проходит в две стадии. Сначала полиурия на фоне избыточного приема воды носит компенсаторный характер и обусловлена увеличением ОЦК с повышением клубочковой фильтрации. Но уже через 3-4 дня на фоне усиленной клубочковой фильтрации происходит «вымывание» электролитов и белков из клеток канальцевого эпителия и из интерстициального пространства нефрона. В результате нивелируется осмотический градиент между интерстицием канальцев и мочой в их просвете, что сопровождается уменьшением реабсорбции воды. На этой стадии полиурия становится не компенсаторным, а самостоятельным патологическим феноменом и сопровождается избыточной потерей жидкости, падением ОЦК, дегидратацией и жаждой, т.е. развитием аутоятрогенного почечного НД.
Согласно классификации, два первых варианта сольвентной ПП обусловлены избыточным поступлением в кровоток и усиленным выведением почками растворимых субстанций – сольвентов, которые имеют электролитную и неэлектролитную природу. В отличие от ПНД при СПП уменьшение осмотического градиента между первичной мочой и интерстицием нефрона вызвано повышением осмолярности первичной мочи из-за высокой концентрации в ней сольвента. Однако результат тот же – падает реабсорбция воды. Клиницисты такой вариант СПП называют осмотическим диурезом. Он возникает на фоне глюкозурии, в случае повышенного потребления с пищей поваренной соли, сахара, соды либо при массивной инфузии этих сольвентов или как результат применения так называемых осмотических диуретиков – маннитола и мочевины.
Третий патогенетический вариант СПП связан с усиленным почечным клиренсом сольвентов без их повышения в крови. Этот вариант обусловлен морфологическим повреждением или дисфункцией нефрона вследствие некоторых заболеваний или ситуаций, а также под влиянием неосмотических диуретиков [3, 5].
Клинические проявления
и диагностика
Главные клинические проявления всех четырех форм синдрома ПП практически одинаковы. Это неукротимая жажда и полидипсия, поллакиурия и полиурия. Впрочем, наличие и яркость ведущих симптомов существенно варьируют в зависимости от этиологии, патогенеза, длительности синдрома, возраста пациента, других факторов и условий. На фоне указанных основных симптомов часто отмечаются сухость слизистых и кожи, периферические или тотальные отеки, артериальная гипертензия или гипотония, аритмия сердца, нарушение нервно-мышечной возбудимости в виде парестезий, мышечной слабости или в форме судорожного синдрома. Специфическая симптоматика наследственно-генетических, соматических, инфекционных и других заболеваний, которые вызвали синдром ПП или коморбидны этому синдрому, дополняет, а чаще ретуширует, т.е. смазывает клиническую картину.
В целом, на клинической основе диагностировать синдром ПП, а тем более провести дифференциальную диагностику, очень сложно. Во-первых, известны стертые, или асимптоматические, формы ЦНД, когда имеется только никтурия, а жажда и полидипсия возникают исключительно при ограничении доступа к воде. Во-вторых, у пожилых людей и пациентов с некоторыми формами синдрома ПП снижена чувствительность гипоталамического центра жажды, поэтому опорные симптомы – жажда, полидипсия и полиурия – маловыраженны. С другой стороны, потребление чрезмерно большого количества воды, более 20 л в сутки, считается признаком ПП [1].
Как и клинические, лабораторные проявления ярче всего выражены при ЦНД. Основными лабораторными признаками являются повышение осмолярности крови (норма 280-300 мосм/л), гипернатриемия выше 145 ммоль/л, низкая относительная плотность (1005 г/л и ниже) и низкая осмолярность мочи (меньше 300 мосм/л при норме 600-1200 мосм/л). Осмолярность, точнее осмоляльность, лучше определять с помощью осмометра. В клинической практике пользуются формулами для расчета осмолярности [6]:
ОП (осмолярность плазмы крови) = 2 (сыв. К+ + сыв. Na+) + Мочевина + 0,03.
ОМ (осмолярность мочи )= 33,3 умножить на две последние цифры показателя относительной плотности мочи.
Сравнительно простой задачей является диагностика сольвентной полиурии. Распознать синдром помогает анамнез, т.е. прием или инфузия сольвента, и относительно легкое клиническое течение – умеренная полиурия не более 5 л за сутки, отсутствие неутолимой жажды и эксикоза. Плотность и осмолярность мочи при СПП не ниже 1010 г/л и 300 мосм/л соответственно. Верифицирует диагноз определение в моче повышенного содержания глюкозы, мочевины, натрия, кальция, гидрокарбоната.
Базовые лабораторные симптомы трех вариантов водной полиурии, т.е. ЦНД, ПНД и ППП, идентичны. В какой-то мере верифицировать ЦНД помогает определение в крови АДГ, но этот тест сложен, к тому же не позволяет дифференцировать ПНД и ППП. В начальной фазе ППП и в некоторых случаях ПНД отсутствует никтурия, фиксируется умеренная гипонатриемия и увеличение ОЦК, в то время как ЦНД всегда сопровождается гипернатриемией и сокращением ОЦК. Однако эти отличия кратковременные и маловыраженные.
Единственным способом дифференцировать три формы водной полиурии является двухступенчатая функционально-фармакологическая проба [2]. Утром в день пробы пациента взвешивают, фиксируют АД и ЧСС, определяют осмолярность крови и мочи. После этого пациент прекращает пить, а есть может только сухую пищу. За ним ведется непрерывное наблюдение, каждый час фиксируются перечисленные параметры. Проба немедленно прекращается, если масса пациента снизилась более чем на 3%, жажда стала невыносимой, а клинические симптомы дегидратации и гиповолемии резко усилились.
В норме, а также у больных с непродолжительной ППП через 2-4 ч осмолярность мочи сравнивается с осмолярностью плазмы и превышает 650 мосм/л. При НЦД низкая исходная осмолярность мочи (50-200 мосм/л) в ходе пробы не достигает уровня осмолярности плазмы, а спустя 3-4 ч наступает плато, когда осмолярность мочи колеблется в пределах +30 мосм/л.
Если проба с сухоедением отрицательная, в/в, в/м или подкожно вводят 2 мкг десмопрессина и через 1 ч снова определяют осмолярность мочи. У пациентов с ЦНД и гестационным НД осмолярность мочи прирастает более чем на 50%, при ПНД повышение меньше 50%, но существенно больше 10%, при ППП прирост меньше 10% [1, 4].
Изложенная проба и другие приемы не всегда позволяют дифференцировать многочисленные этиологические и патогенетические варианты рассматриваемых синдромов. К примеру, известны смешанные формы синдрома ПП, когда сочетаются ЦНД и ПНД, или когда при психогенной полидипсии выявляется дефицит АДГ. Иногда нарушение секреции АДГ носит перемежающийся характер, варьируя от глубокого снижения до резкого повышения. Для уточнения формы ЦНД и ПНД приходится прибегать к генетическим, бактериальным, серологическим, иммунологическим и морфологическим методам, использовать МРТ, другие формы интроскопии.
Таким образом, диагностика синдрома ПП – трудоемкий, многоступенчатый и длительный процесс, включающий множество лабораторных, инструментальных и интроскопических методов. Алгоритм диагностики представлен на рисунке 2.
Лечение синдромов
полиурии-полидипсии
В настоящее время специфическим средством лечения большинства случаев синдрома ПП являются лекарственные препараты на основе десмопрессина. Это синтетический аналог гипоталамического АДГ, но в отличие от АДГ десмопрессин связывается только с V2-рецепторами эпителия почечных канальцев и практически не взаимодействует с V1-рецепторами в гладких мышцах. Благодаря этому десмопрессин не повышает артериальное давление и не вызывает спазма гладкой мускулатуры желудка, кишечника и других внутренних органов.
Десмопрессин является препаратом выбора для лечения ЦНД и гестагенного НД. В аптечной сети имеется множество оригинальных препаратов и дженериков десмопрессина в форме таблеток, спрея, капель и инъекций. Не потеряла значения и масляная взвесь пролонгированного действия вазопрессин-таннат. Однако препарат не пользуется популярностью, т.к. плохо дозируется и часто вызывает инфильтраты в месте инъекции. Подбор дозы любого из этих препаратов эмпирический. В процессе подбора осуществляется строгий контроль за самочувствием пациента, уровнем натрия крови, осмолярностью крови и мочи.
При легком течении ЦНД (тип 2, 3, 4) можно использовать карбамазепин 200-600 мг 2 раза/сут или клофибрат 500 мг 4 раза/сут.
Нефрогенный НД лечат гидрохлоротиазидом 500-100 мг/сут в сочетании с ингибиторами простагландинов (индометацин, нестероидные противовоспалительные препараты).
Для лечения тяжелой формы ППП помимо специфических психотропных средств назначают диету, богатую белком и солью, а также проводят многократные внутривенные инфузии белковых и солевых растворов.
Понятно, что в каждом случае синдрома ПП надо использовать все возможности для уточнения причин и механизмов его развития, после чего предпринять каузальное и патогенетическое лечение.
Литература
1. Дзеранова Л.К., Пигарова Е.А. Центральный несахарный диабет. Современные аспекты диагностики и лечения// Леч. врач. 2006. № 10. С. 42-47.
2. Стритен П., Мозес А., Миллер М. Болезни нейрогипофиза // Внутренние болезни (пер. с анг.). / Под ред. Е. Браунвальд и др. М.: Медицина, 1997. Т. 9. С. 74-93.
3. Мельниченко Г.А., Петеркова В.А., Фофанова О.В. Диагностика и лечение несахарного диабета (метод. реком.) М., 2003. 26 с.
4. Пигарова Е.А. Несахарный диабет: эпидемиология, клиническая симптоматика, подходы к лечению. http/www. pharmapf.ru
5. Джорджи А. Нарушение функции канальцев. В кн.: Руководство по нефрологии (пер. с анг.) / Под ред. Д. Витворт, Д. Лоренс. М.: Медицина, 2000. С. 262-276.
6. Крячкин В.А. Формулы и расчеты в интенсивной терапии. СПб.: СПб ГМУ, 2000. 33 с.
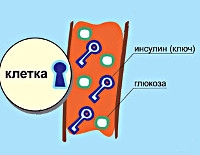
Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.
Сахарный диабет 1 типа
Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание. Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость. Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
