Диабет 1 типа лечение в стационаре

Известно, что все пациенты с сахарным диабетом 1 типа должны проходить ежегодный осмотр у врачей. Но иногда, даже несмотря на регулярные посещения лечащего эндокринолога, возможно развитие ситуации, требующей поступления в больницу для лечения в стационаре по экстренным/срочным показаниям.
По данным клинического аудита число пациентов с сахарным диабетом 1 и 2 типов, поступающих ежегодно на стационарное лечение, колеблется от 10 до 30% от общего количества пациентов – что достаточно много, согласитесь? Причем важно понимать, что госпитализация может быть связана не только с самим сахарным диабетом, но и с сопутствующими болезнями. Независимо от причин поступления в стационар, пациенты с сахарным диабетом имеют, как правило, большую длительность госпитализации, а наличие диабета как непосредственной причины поступления, так и в качестве сопутствующего заболевания, остается по-прежнему важной особенностью пациента, с которой приходится сталкиваться медицинскому персоналу.
В данной статье мы рассмотрим основные показания к госпитализации для пациента с cахарным диабетом 1 типа.
Итак, все показания для госпитализации можно разделить на 2 больших группы:
- Показания, связанные с сахарным диабетом
- Показания, связанные с сопутствующими заболеваниями, однако их тяжесть и течение может напрямую влиять на сахарный диабет
Cтационарное лечение может быть целесообразно по причинам, связанным с сахарным диабетом, в следующих случаях:
Жизнеугрожающие острые метаболические осложнения сахарного диабета. К ним относятся :
- Диабетический кетоацидоз
- Гипергликемическое гиперосмолярное состояние
- Гипогликемическое состояние в следующих случаях:
- уровень гликемии менее 2,8 ммоль/л и лечение эпизода гипогликемии не приводит к быстрому восстановлению сознания
- состояние комы, появление судорог, нарушение сознания (дезориентация, нарушение координации движений, речи) в результате эпизода гипогликемии
Значимое и хроническое отсутствие качественного контроля уровня гликемии, что требует выявления причины и изменения схемы лечения сахарного диабета:
- Гипергликемия, связанная с обезвоживанием
- Периодическое повышение уровня гликемии натощак выше 17 ммоль/л, которое не поддается коррекции в амбулаторной порядке или уровень гликированного гемоглобина в 2 раза превышающий целевое значение для данного пациента
- Повторяющиеся эпизоды тяжелых гипогликемий, несмотря на проводимую коррекцию терапии в амбулаторной сети
- Отсутствие стабильности уровня гликемии, что проявляется частыми колебаниями между эпизодами гипогликемий и гипергликемии
- Повторяющиеся эпизоды диабетического кетоацидоза без наличия указаний в анамнезе на травму или инфекцию
- Повторяющиеся пропуски учебы или работы в связи с психологическими проблемами, обусловленными отсутствием адекватного контроля уровня гликемии и отсутствием эффекта от амбулаторного лечения
Впервые выявленный сахарный диабет.
Тяжелые хронические осложнения сахарного диабета, которые требуют интенсивного лечения.
Впервые выявленный сахарный диабет 1 типа во время беременности или сахарный диабет с отсутствием хорошего гликемического контроля во время беременности.
Инициация помповой инсулинотерапии
Изменение схемы инсулинотерапии не является показанием для госпитализации.
Как различные заболевания влияют на уровень глюкозы крови?
- Нет значимого влияния: заболевания, которые значимо не влияют на общее состояние, чаще всего не воздействуют на режим и дозировки инсулина. Например, простуда, которая протекает без повышения температуры тела или ветряная оспа с малым количеством симптомов.
- Заболевания, которые приводят к уменьшению уровня глюкозы крови. Данные заболевания характеризуются отсутствием всасывания питательных веществ, в том числе глюкозы, в результате рвоты/тошноты или диареи.
- Заболевания, приводящие к повышению уровня глюкозы крови. Большинство заболеваний, сопровождающихся лихорадкой, приводят к повышению глюкозы крови и увеличению потребности в инсулине. Если дозы инсулина не будут увеличены, может развиться диабетический кетоацидоз. Например, простуда или грипп, отит (воспаление уха), инфекция мочевыводящих путей или пневмония, протекающие с повышением температуры тела.
Давайте обсудим наиболее часто встречающиеся ситуации:
Простудные заболевания:
Если у вас возникает инфекционное заболевание, особенно в случае повышения температуры тела, усиливается секреция гормонов, повышающих уровень глюкозы крови (в частности, кортизола и глюкагона). Эти гормоны повышают потребность в инсулине.
Лихорадка (увеличение температуры тела) повышает потребность в инсулине, НО снижает аппетит и, как следствие, уменьшается количество потребляемой пищи.
Иногда, во время лихорадки может понадобиться увеличение дозы инсулина на 25-50%. Повышается риск развития кетоацидоза в результате недостаточного количества инсулина в организме, поэтому важно проверять мочу на содержание кетоновых тел (используйте тест-полоски!).
Повышение потребности в инсулине длится от нескольких дней до недели/полного выздоровления. Это связано с увеличением устойчивости к инсулину у пациента, у которого наблюдается повышение уровня глюкозы крови. Некоторые пациенты с сахарным диабетом отмечают повышение потребности в инсулине за несколько дней до развития полной картины заболевания, в так называемый инкубационный период.
При повышении температуры тела измерять уровень глюкозы крови следует чаще (в среднем раз в два часа)!
Тошнота/рвота
Тошнота и рвота являются признаками большого количества заболеваний. Поэтому при данных симптомах всегда необходимо измерять уровень глюкозы крови и проверять наличие кетоновых тел в моче. Когда повышен уровень глюкозы крови в сочетании с наличием кетоновых тел в моче, имеет место недостаточность инсулина. Возможно, это связано с наличием повышенной потребности в инсулине в результате обострения хронического заболевания. С другой стороны, при рвоте отсутствует всасывание питательных веществ, поэтому уровень глюкозы крови будет пониженным. В таком случае необходимо восполнять потерю жидкости солевыми растворами, повышать уровень глюкозы крови (растворами или пищей), снижать дозы инсулина.
Гастроэнтерит
Гастроэнтерит – это инфекционное заболевание желудочно-кишечного тракта, симптомами которого являются и диарея, и рвота/тошнота. При этом недостаточное количество питательных веществ остается в организме, что приводит к снижению уровня глюкозу крови и возникновению гипогликемии, уменьшению потребности в инсулине. Потребуется снизить количество инсулина на 25-50%. Во время гастроэнтерита необходимо восполнять потерю жидкости, чаще следить за уровнем гликемии для избегания эпизодов гипогликемии, использовать растворы/гели для поддержания уровня глюкозы крови, снижать дозы инсулина.
В любом случае, если вашей жизни возникает ситуация, с которой вы не можете справиться, вам необходимо связаться с лечащим врачом/вызвать скорую помощь, а не заниматься самолечением или надеяться на спонтанное благополучное разрешение проблемы.
Ваше здоровье – в ваших руках.
Берегите его.
Сахарный диабет 1 типа – это вторая по частоте форма диабета (после сахарного диабета 2 типа), но ее можно назвать самой драматичной. Заболевание также называют «юношеский диабет», «диабет худых», а раньше использовали термин «инсулинозависимый диабет».
Сахарный диабет 1 типа обычно возникает в детском или подростковом возрасте. Иногда начало заболевания приходится на возраст 30-50 лет, и в этом случае оно протекает мягче, потеря функции поджелудочной железы происходит медленнее. Такую форму называют «медленно прогрессирующий сахарный диабет 1 типа» или LADA (Late-onset Autoimmune Diabetes of Adults).
- Механизм развития сахарного диабета 1 типа
Сахарный диабет 1 типа относится к большой группе аутоиммунных болезней. Причина всех этих заболеваний в том, что иммунная система принимает белки собственных тканей за белок чужого организма. Обычно провоцирующим фактором является вирусная инфекция, при которой белки вируса кажутся иммунной системе «похожими» на белки собственного организма. В случае сахарного диабета 1 типа иммунная система атакует бета-клетки поджелудочной железы (производящие инсулин), пока полностью их не уничтожит. Развивается дефицит инсулина – белка, который необходим для поступления питательных веществ в клетки.
- Лечение сахарного диабета 1 типа
Лечение заболевания основано на постоянном введении инсулина. Поскольку инсулин разрушается при приеме внутрь, его необходимо вводить в виде инъекций. В начале XXI века несколькими американскими компаниями были разработаны препараты ингаляционного инсулина (для вдыхания). Однако их выпуск вскоре был прекращен из-за недостаточно высокого спроса. Видимо, сам по себе факт инъекции – не основная сложность в проведении терапии инсулином.
Обсудим вопросы, часто возникающие у пациентов, которым поставлен диагноз «Сахарный диабет 1 типа».
- Излечим ли сахарный диабет 1 типа?
На сегодняшний день медицина не может обратить вспять аутоиммунные процессы, которые разрушили бета-клетки поджелудочной железы. К тому же, при появлении симптомов заболевания обычно остается не более 10% функционирующих бета-клеток. Активно разрабатываются новые методы, позволяющие избавить пациентов от необходимости постоянно вводить инсулин перед едой. На сегодняшний день в этом направлении достигнуты значительные успехи.
Инсулиновые помпы. Начиная с 1990-х годов в практику вошли инсулиновые помпы – носимые на теле дозаторы, подающие инсулин через подкожный катетер. Сначала помпы не были автоматическими, все команды на подачу инсулина должен был давать пациент нажатием кнопок на помпе. Начиная с 2010-х, на рынке появляются модели помп с «частичной обратной связью»: они объединены с сенсором, постоянно измеряющим уровень сахара в подкожной клетчатке, и способны корректировать скорость введения инсулина на основании этих данных. Но пациент еще не совсем избавлен от необходимости подавать помпе команды. Перспективные модели инсулиновых помп способны управлять сахаром крови без участия человека. Вероятно, они появятся на рынке в ближайшее время.
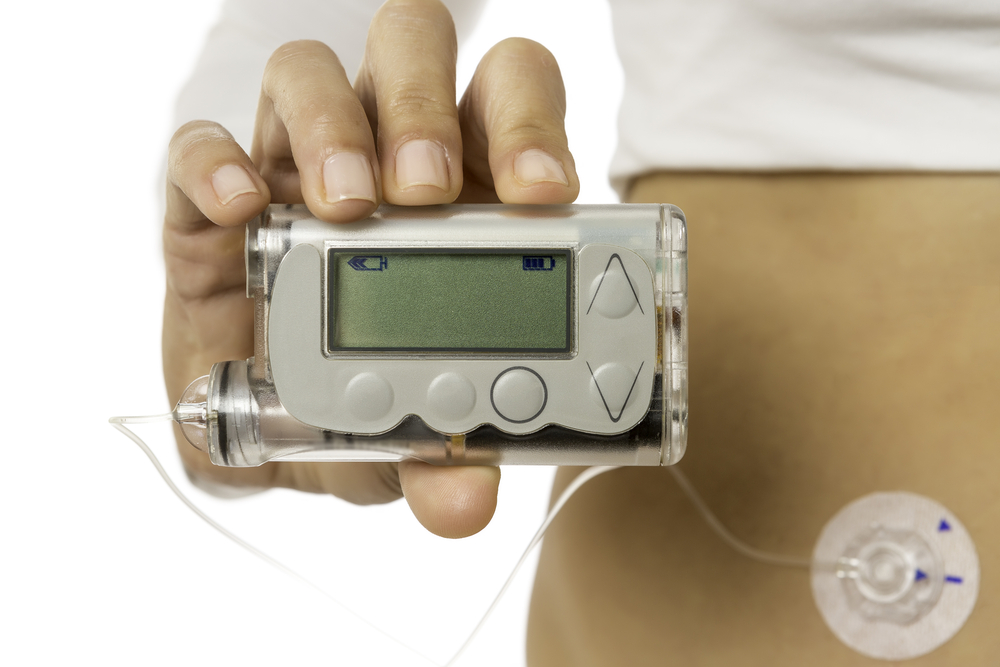
Инсулиновая помпа
Источник изображения: shutterstock.com / Click and Photo
Пересадка бета-клеток или поджелудочной железы. Донорский материал может быть только человеческим. Основное условие успеха при трансплантации – постоянный прием препаратов, подавляющих иммунную систему и препятствующих отторжению. В последние годы появились лекарства, избирательно влияющие на иммунную систему – подавляющие отторжение, но не иммунитет в целом. Во многом решены технические проблемы выделения и сохранения бета-клеток. Это позволяет проводить операции по трансплантации более активно. Например, проведение такой операции возможно одновременно с пересадкой почки (которая зачастую требуется пациенту с диабетическим поражением почек – нефропатией).
- Сахар крови был высоким, мне поставили диагноз «сахарный диабет» и назначили инсулин. Но через 2 месяца сахар нормализовался, и не поднимается, даже если инсулин не вводить. Я вылечился, или диагноз поставлен неправильно?
К сожалению, ни то, ни другое. Этот феномен называется «медовый месяц диабета». Дело в том, что симптомы сахарного диабета 1 типа появляются при гибели примерно 90% бета-клеток, но некоторое количество бета-клеток в этот момент еще живо. При нормализации сахара крови (инсулином) их функция на время улучшается, и выделяемого ими инсулина может хватать для удержания сахара крови в норме. Аутоиммунный процесс (который привел к развитию диабета) при этом не останавливается, практически все бета-клетки погибают в течение 1 года. После этого удерживать сахар в норме удается лишь с помощью вводимого извне инсулина. «Медовый месяц» имеет место не у 100% пациентов с поставленным диагнозом «сахарный диабет 1 типа», но это – частое явление. Если оно наблюдается, врач-эндокринолог должен на время снизить дозы вводимого инсулина.
В некоторых случаях пациент с поставленным диагнозом обращается за помощью к народным целителям и за другими альтернативными видами лечения. Если прием «народных средств» приходится на время развития «медового месяца», это создает у пациента (и у целителя, что также плохо) ощущение того, что эти средства помогают. Но, к сожалению, это не так.
- Если диабет неизлечим, и я заболел в 15 лет – смогу ли я дожить хотя бы до 50?
До 50 и до 70 – несомненно! Американский Фонд Джослина довольно давно учредил медаль для людей проживших 50 лет (а затем – и 75 лет) после установления диагноза сахарного диабета 1 типа. По всему миру сотни людей получили эти медали, в том числе в России. Таких медалистов было бы больше, если бы не техническая проблема: далеко не у всех сохранились медицинские документы 50-летней давности, подтверждающие факт установления диагноза именно в то время.
Но для того, чтобы получить медаль Фонда Джослина, необходимо научиться хорошо управлять собственным уровнем сахара. Сложность в том, что у человека без диабета каждый день выделяется разное количество инсулина – в зависимости от питания, физической активности и многих других факторов. У здорового человека есть природный «автомат», который постоянно регулирует уровень сахара – это бета-клетки поджелудочной железы и ряд других клеток и гормонов, которые участвуют в этом процессе. При сахарном диабете 1 типа этот автомат сломан, и его приходится заменять «ручным управлением» – контролировать сахар крови перед каждым приемом пищи, учитывать все съедаемые углеводы по системе «хлебных единиц» и рассчитывать необходимое количество инсулина перед едой по не очень сложному алгоритму. Важно не доверять своему самочувствию, которое может быть обманчивым: высокий или низкий уровень сахара организм чувствует отнюдь не всегда.
Изначально средством измерения сахара крови был глюкометр – портативный прибор, который определяет уровень сахара в капле крови из пальца. В дальнейшем были разработаны специальные сенсоры, которые измеряют уровень сахара в межклеточной жидкости (в подкожной клетчатке). В последние несколько лет на рынок вышли такие устройства, позволяющие оперативно получать информацию о текущем уровне сахара. Примеры – приборы DexCom и FreeStyle Libre.
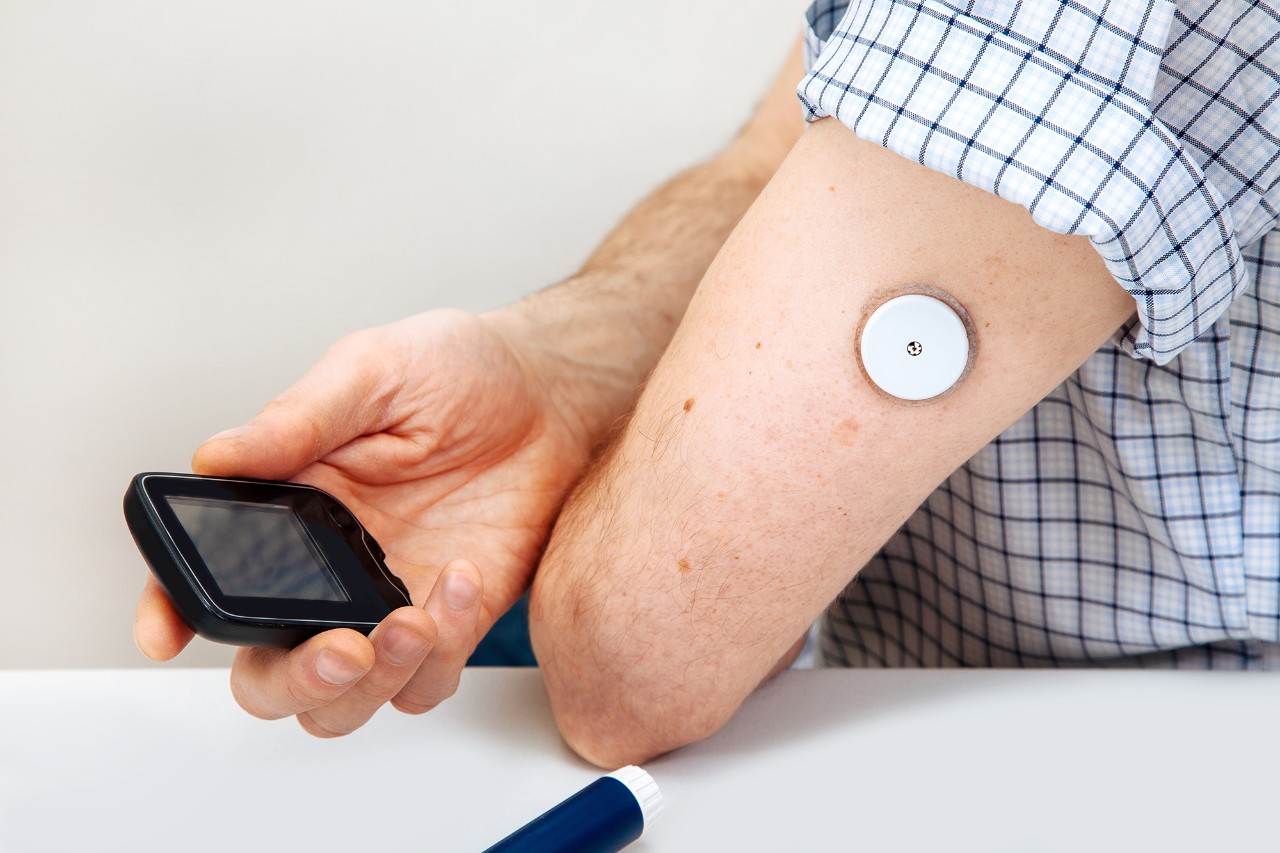
Cистема непрерывного мониторирования глюкозы крови
Источник изображения: shutterstock.com / Nata Photo
Но, несмотря на все современные технологии, чтобы освоить «ручное управление» уровнем сахара, необходимо обучение по специальной структурированной программе, которое называется «Школа диабета». Как правило обучение проводится в группе и занимает не менее 20 часов. Знания – это не единственное условие успешного управления. Очень многое зависит от воплощения этих знаний на практике: от частоты измерения сахара крови и введения верных доз инсулина. Поэтому очень важно, чтобы врач-эндокринолог регулярно оценивал состояние пациента и его колебания сахара крови (на основе «дневника самоконтроля», который ведет пациент), определял правильность расчета инсулина и своевременно корректировал лечение. К сожалению, в России очень многие пациенты встречаются с врачом лишь для того, чтобы получить бесплатный инсулин, а на все остальное у врача поликлиники просто не хватает времени… Каждому человеку с диабетом стоит найти эндокринолога, который правильно проведет обучение, и далее будет заниматься именно оперативным контролем состояния здоровья пациента и своевременной коррекцией лечения. Не всегда такой эндокринолог работает в системе обязательного медицинского страхования, и не обязательно это тот же врач, который выписывает бесплатный инсулин.
- У меня сахарный диабет 1 типа. Если у меня будут дети – у них тоже будет диабет? Передается ли сахарный диабет по наследству?
Как ни странно, при сахарном диабете 2 типа наследственная предрасположенность намного выше, чем при диабете типа 1. Хотя сахарный диабет 2 типа обычно возникает в старшем возрасте, генетическая предрасположенность к нему имеется с рождения. При сахарном диабете 1 типа наследственная предрасположенность невелика: при наличии диабета 1 типа у одного из родителей вероятность этого заболевания у ребенка составляет от 2 до 6% (при наличии СД 1 типа у отца ребенка вероятность наследования выше, чем при диабете у матери). Если в семье болеет диабетом 1 типа один ребенок, то вероятность заболевания у любого его брата или сестры составляет 10%.
Людям с диабетом вполне доступно счастливое материнство и отцовство. Но для безопасного протекания беременности у женщины с сахарным диабетом 1 типа очень важен стабильный уровень сахара до зачатия и наблюдение эндокринолога по специальной программе во время всей беременности.
Диабет – коварное заболевание, способное «скрытно вредить». Постоянное наблюдение высококвалифицированных врачей, регулярный лабораторный контроль, применение самых современных препаратов и средств лечения – все это позволяет удержать диабет под контролем и избежать его опасных последствий.
Есть хорошая фраза: «Сахарный диабет – не болезнь, а образ жизни». Если вы научитесь управлять своим диабетом, с ним можно прожить долгую и счастливую жизнь.
Поданным статистических исследований [1, 2], число пациентов ссахарным диабетом 1-го типа (СД1-го типа) составляет 12-15% отобщего числа больных сСД. Восновном это молодые люди, которые стараются вести активный образ жизни истремятся быть полноценными членами общества. При лечении данной категории пациентов встационаре возникает ряд проблем итрудностей.
Индивидуальный подход к каждому пациенту является залогом успешной компенсации СД. Лечащий врач-эндокринолог должен стать для пациента не только специалистом, подбирающим дозировку сахароснижающих препаратов. Он должен быть одновременно и стратегическим партнером, и психологом, способным оценить как физическое, так и психологическое состоянии пациента, для того чтобы оказать комплексную помощь, добившись комплаентности, с учетом всех нозологических, индивидуально-психологических, социально-экономических и социально-психологических факторов.
В условиях современной системы здравоохранения врачи первичного звена поставлены в рамки жесткого лимита времени. Но часто многие проблемы обнаруживаются в ходе беседы с пациентом. Еще одна проблема, с которой сталкиваются врачи на всех этапах, – недостаточная техническая оснащенность.
Хорошо известно, что для успешной компенсации пациента с СД 1-го типа нужно подобрать гибкую систему ввода инсулина и добиться от пациента понимания того, как ему жить со своим диагнозом. На современном этапе развития диабетологии можно с уверенностью сказать, что «диабет – это не только диагноз, диабет – это образ жизни». Хорошая компенсация, а следовательно, хорошее самочувствие и трудоспособность достигаются не только подбором лекарственных средств, но и путем длительного, комплексного обучения [3, 4] как в группе, так и индивидуально. Еще одна немаловажная проблема – развитие поздних осложнений при декомпенсированном СД 1-го типа, которые не всегда имеют ярковыраженную симптоматику.
Мы наблюдали пациентку с СД 1-го типа тяжелого течения, которая до этого проходила обследование во множестве различных стационаров г. Москвы. Клиническая картина этой больной уже при первом контакте позволила нам заподозрить множество проблем, на которые никто не обращал внимания на амбулаторном этапе.
Больная А., 1987 г. р., поступила в НКЦ ОАО «РЖД» 13 января 2014 г. с жалобами на сухость во рту, жажду, снижение остроты зрения, онемение, судороги в икроножных мышцах преимущественно в ночное время суток, перебои в работе сердца в виде эпизодов тахикардии, периодические боли в области поясницы преимущественно справа, общую слабость, сонливость, повышенную утомляемость.
Из анамнеза известно, что СД 1-го типа был диагностирован в 2002 г. (на фоне жалоб на сухость во рту, полидипсию, полиурию, полифагию отмечалось повышение сахара до 18,0-20,0 ммоль/л). В настоящее время течение диабета тяжелое, удовлетворительная компенсация краткосрочная. Пациентка неоднократно проходила стационарное лечение в детском эндокринологическом отделении ЦКБ МПС, где была назначена инсулинотерапия, и эндокринологическом отделении НУЗ ЦКБ № 1 ОАО «РЖД». В 2008 г. во время госпитализации в эндокринологическое отделение была переведена на инсулин Детемир по 34 ед./сут и инсулин Аспарт из расчета 2 ед. на 1 ХЕ. В 2013 г. находилась на лечении в эндокринологическом отделении МОНИКИ, где проведена коррекция дозы инсулина, поставлен диагноз реактивной депрессии. Учитывая склонность пациентки к эмоциогенному пищевому поведению на фоне пониженного настроения, а также формальное отношение к лечению, была начата терапия антидепрессантом из группы ИОЗС флуоксетином в дозе 40 мг/сут. На фоне терапии отмечено исчезновение эпизодов спонтанного приема пищи, уменьшение суточной калорийности рациона, существенное улучшение настроения, снижение веса на 15 кг за 2 мес. Таким образом, при нормализации психоэмоционального поведения пациентки удалось снизить массу тела, что способствовало уменьшению дозы инсулина, а также избежать суточных колебаний гликемии.
Настоящая госпитализация была предпринята с целью подбора сахароснижающей терапии, повторного обучения в Школе диабета, а также коррекции пищевого поведения. Сложностями ведения пациентки в условиях специализированного эндокринологического отделения явились – низкие комплаентность и мотивация, отсутствие регулярного гликемического контроля и выполнения плана индивидуального питания. Также наблюдалась эмоциональная лабильность и сниженная критика к собственному состоянию и тяжести заболевания.
Помимо этого, в течение последних трех лет отмечает судороги икроножных мышц, онемение ног, преимущественно в ночное время суток. На фоне декомпенсации СД и гипергликемии отмечается снижение остроты зрения.
Также вызывали трудности сопутствующие патологии. Так, в течение длительного времени – хронический пиелонефрит с периодами обострения 2-3 раза в год. Последнее обострение было зарегистрировано в марте 2013 г. во время госпитализации в МОНИКИ, в связи с чем она получала антибактериальную терапию препаратами широкого спектра. Из сопутствующих заболеваний – WPW-синдром, в предыдущую госпитализацию консультирована кардиологом, была рекомендована консультация в НЦССХ им. А. Н. Бакулева. На момент поступления синусовый ритм с ЧСС 68 уд./мин.
В анамнезе – многочисленные переломы лучевой кости в типичном месте при падениях, переломы голени, также беспокоят боли в спине, снижение роста на 3 см. Обследований по поводу остеопороза не проводилось.
При поступлении состояние больной удовлетворительное. Рост – 178 см, масса тела – 72 кг; индекс массы тела – 23 кг/м2, объем талии – 81 см. Кожные покровы и слизистые оболочки обычного цвета, умеренной влажности, чистые. Высыпаний нет. Костно-мышечная система без видимой патологии. При аускультации в легких дыхание везикулярное, проводится во все отделы, хрипов нет; тоны сердца ясные, ритм правильный, шумов не выслушивается. Пульсация на артериях тыла стоп сохранена. Язык сухой, не обложен. Живот безболезненный симметричный, при пальпации мягкий. Печень не пальпируется. Стул ежедневный, оформленный. Поясничная область не изменена. Почки не пальпируются. При поколачивании безболезненная с обеих сторон. Мочеиспускание свободное, не учащенное, безболезненное. Сознание ясное. Память сохранена. Щитовидная железа не увеличена, мягкоэластической консистенции, подвижная, не спаяна с окружающими тканями, узлов пальпаторно не определяется. Тактильная чувствительность сохранена, температурная снижена, вибрационная справа – 5 баллов, слева – 5 баллов (норма 6-8 баллов).
По данным лабораторных исследований, в клиническом анализе крови обращает на себя внимание повышение лейкоцитов – 10,4×109/л (норма 3,5-10,0); тромбоцитов – 448 тыс. (норма 150-390 тыс.) и СОЭ – 23 (норма 2-15) мм/ч. В биохимическом анализе крови гликированный гемоглобин – 10,61 (норма 4-6,2%) (можно констатировать выраженную декомпенсацию углеводного обмена) и нормальный уровень кальция общего – 2,24 (норма 2,15-2,75) ммоль/л.
В общем анализе мочи: цвет – соломенно-желтая, прозрачность – мутная; удельный вес – 1015; реакция – 7,0; сахар – нет; кетоны – нет; эпителий плоский – немного; эритроциты измененные – 1-2 в п/зр; лейкоциты – сплошь в поле зрения; бактерии ++++. Был проведен бактериологический анализ мочи. Выделены микроорганизмы: Escherichia coli (1×106 КОЕ/мл). Флора чувствительна к препарату имипенем. Умеренно чувствительна к фуразидину, цефепиму, цефтазидиму.
В ходе госпитализации исследован полный гликемический профиль. Проведено суточное мониторирование глюкозы аппаратом iPro2, по результатам которого отмечаются регулярные эпизоды гипергликемии в промежутке между 9:00 и 11:00 (до 20 ммоль/л), связанные с низким уровнем физической активности в данный период времени. За период мониторирования отмечался один эпизод ночной гипогликемии в 4:00 с понижением уровня сахара крови ниже 2,2 ммоль/л. Пациентка не распознает гипогликемию, меры для коррекции уровня сахара не принимает. Уровень гликемии днем – от 5 до 11 ммоль/л.
В ходе сбора анамнеза и детального физикального обследования были обнаружены многочисленные косвенные признаки вторичного остеопороза (частые переломы в типичных местах – известно о трех переломах лучевых костей и одного перелома малоберцовой кости за минувшие 6 лет, снижение роста на 3 см за минувшие 4 года). Был проведен комплекс специализированных обследований. Учитывая анамнестические данные о частых переломах пациентки, была проведена рентгеноденситометрия поясничного отдела позвоночника, по результатам которой T-score – 3,6; Z-score – 3,6, что говорит о наличии вторичного остеопороза. Проведена инфузия золендроновой кислоты 5 мг. С рекомендациями по приему кальция и витамина D: Кальция карбонат + колекальциферол 1 таб. – 2 р./сут, курсом не менее 12 мес. и мониторингу состояния – биохимическое исследование крови: Са общий и ионизированный, остеоденситометрия позвоночника, шейки бедра 1 раз в 12 мес.
Лечение в стационаре: в связи с наличием хронического пиелонефрита с частыми обострениями и неэффективностью эмпирически подобранной антибактериальной терапии взят посев мочи. Проведен консилиум совместно с нефрологом КДО, заведующим кафедрой эндокринологии РМАПО, д.м.н., проф. Аметовым А.С., доцентом кафедры эндокринологии РМАПО Доскиной Е.В., на котором было принято стратегически важное решение о проведении антибактериальной терапии препаратом эртапенем по 1 г/сут в течение 7 дней, принимая во внимание, что течение СД у больной тяжелое и не корригируется даже при соблюдении рекомендаций под наблюдением персонала. При отсутствии адекватного лечения в ближайшее время нарастала вероятность развития уросепсиса. На фоне проводимой терапии спустя 5 дней в общем анализе мочи отмечается исчезновение бактериурии, снижение количества лейкоцитов до 20 в поле зрения. Проведено обучение пациентки, которое помогло ей справиться с большей частью гипогликемий. Видя собственные успехи в контроле СД, пациентка смогла самостоятельно повысить комплаентность и на амбулаторном этапе длительное время (более трех месяцев) могла поддерживать гликемию в пределах целевых значений, установленных лечащим врачом.
В связи с увеличением продолжительности жизни пациентов с СД проблема остеопороза у данной категории больных на сегодняшний день является крайне актуальной. Известно, что у пациентов с СД 1-го типа, как у женщин, так и у мужчин, отмечается снижение минеральной плотности костей, следствием этого является высокий риск переломов. По данным ряда проспективных исследований, у пациентов с СД 1-го типа выявляются более низкие показатели минеральной плотности костей в области бедра и поясничном отделе позвоночника по сравнению с контролем. При проведении исследования у пациенток с СД 1-го типа отмечается увеличение риска перелома бедра в 12 раз по сравнению с женщинами без СД [6].
Данные клинического обследования и меры, предпринятые по поводу данной проблемы, представлены выше. Учитывая желание пациентки работать в команде с группой врачей, мы можем рассчитывать на то, что сможем наблюдать за динамикой. Главной задачей специалистов всех звеньев здравоохранения является выявление ранних признаков развития осложнений СД, в частности остеопороза у пациентов с СД 1-го типа, для предотвращения развитии его осложнений – переломов, ведущих к инвалидизации, снижению качества жизни и увеличению летальности.
