Диабет 2 типа это вирус
Сахарный диабет – хроническое заболевание с нарушением обменных процессов у детей или взрослых, которое заключается в дефиците собственного инсулина наряду с повышением уровня глюкозы в крови. Заболевание сопровождается слабостью, постоянной жаждой, слабым заживлением ран на коже, сниженным иммунитетом, осложняется ожирением, артериальной гипертензией, сердечной, почечной недостаточностью.
COVID-19 относится к вирусной инфекции рода коронавирусов, которая сегодня плохо изучена, влечет за собой непредсказуемые последствия. Если здоровый организм еще в состоянии самостоятельно справиться с болезнью или ее последствиями, то у пациентов с коронавирусом и сахарных диабетом, а также другими тяжелыми хроническими заболеваниями вероятен риск серьезных осложнений, вплоть до летального исхода. Почему диабет опасен при коронавирусе, как обезопасить себя от осложнений?
Сведения о новых зараженных по всему миру постоянно обновляются. Согласно статистике, каждый день в регионах с неблагополучной эпидемиологической обстановкой заражаются более 150 человек. СМИ регулярно напоминают людям из группы риска о потенциальной угрозе жизни от осложнений, рекомендуют соблюдать строгий режим самоизоляции.
Как влияет коронавирус на диабет?
Любое заболевание у диабетиков, в том числе и коронавирус, характеризуется:
- низкой сопротивляемостью – организм не в состоянии справиться с возбудителем;
- сложным восстановлением после любого заболевания;
- сопутствующими осложнениями со стороны сердечно-сосудистой, дыхательной системы, центральной нервной системы.
Чем опасен диабет при коронавирусе?
При диабетической патологии новый вирусный штамм представляет серьезную угрозу по следующим причинам: высокий риск заражения крови, сложное затяжное течение пневмонии, а также высокая вероятность дыхательной недостаточности. При заражении COVID-19 важно контролировать уровень сахара в крови, своевременно корригировать гликемический индекс. В противном случае создается благоприятная среда для размножения патогенной микрофлоры, пневмония сложно поддается лечению, буквально изматывает без того ослабленный организм.
Больные особенно чувствительны к инфекциям любой природы за счет снижения активности клеток иммунной системы, количества антител. Клиницисты связывают отягощенное течение вирусной инфекции на фоне метаболического синдрома постоянным приемом инсулина, препаратов для антигипертензивной терапии, нормализации холестерина.
На сегодняшний день прямой связи гибели пациентов с коронавирусом при диабете 1 типа или 2 типа достоверно определить не удалось. При этом статистика неумолима:
- более 10% смертей приходится на пациентов с COVID-19 с фоновыми сердечно-сосудистыми патологиями;
- около 7-8% на пациентов с коронавирусом и сахарным диабетом 2 типа;
- 2-5% летальности регистрируется у пациентов с другими тяжелыми патологиями внутренних органов, систем.
Нельзя достоверно ответить на распространенный вопрос, диабет какого типа опаснее при коронавирусе, потому что в обоих случаях имеет место стойкое нарушение обменных процессов, сопутствующих осложнений по фоновому заболеванию.
Какие симптомы у коронавируса при диабете?
Учитывая, что известные вирусные штаммы вызывают типичные симптомы ОРВИ, при заражении COVID-19 отмечаются следующие признаки:
- повышение температуры;
- резкая слабость;
- ухудшение самочувствия, снижение работоспособности;
- сухой спастический кашель.
В первые сутки симптомы у больных коронавирусом и диабетом 2 типа или 1 типа не отличаются специфичностью, однако постоянно нарастают. Кашель становится навязчивым, сопровождается сдавленностью в грудине, одышкой. Указывать на COVID-19 могут мышечно-суставные боли, угнетение обоняния, расстройство стула, тошнота.
Развитие осложнений, обусловленных пневмонией с дыхательной недостаточностью, отмечаются учащением пульса, одышкой даже при отсутствии физической нагрузки, посинением носогубного треугольника (цианоз особенно характерен для детей раннего возраста).
У больных с коронавирусом и диабетом 1 типа допускается нетипичное, непредсказуемое течение патологического процесса, когда симптомы стерты, а нарастание дыхательной недостаточности наступает внезапно, без явных предшествующих факторов.
Что необходимо делать диабетику в пик эпидемии и на карантине?
В связи с вынужденной самоизоляцией важно предусмотреть возможные риски, следовать таким рекомендациям:
- сделать запас инсулина для заместительной терапии;
- регулярно контролировать уровень сахара в крови;
- обрабатывать руки и глюкометр антисептиком перед выполнением анализа крови;
- соблюдать диету.
Больным коронавирусом и сахарным диабетом показан обильный питьевой режим, прием иммуномодулирующих препаратов для стимуляции системного иммунитета. Больным рекомендуется постоянно контролировать уровень гликоиндекса, так как резко возрастает угроза коматозного состояния, кетоацидоза.
Также рекомендуется соблюдать режим самоизоляции, без необходимости не выходить из дома, регулярно проветривать помещение. Важно принимать витамины, все прописанные врачом препараты, вызывать врача при появлении первых тревожных симптомов.
Как предотвратить заражение?
В целом риски инфицирования COVID -19 у больных диабетом такие же, как и у здоровых людей и у пациентов с другими патологиями внутренних органов и систем.
Для профилактики заражения существует спектр общих профилактических мероприятий:
- Регулярная гигиена рук, лица и носовых ходов после прогулки, не менее 2 раз в сутки при самоизоляции.
- Антисептическая обработка экрана мобильного телефона, предметов ежедневного обихода.
- Исключить выход из дома при отсутствии необходимости.
Вопреки всеобщему мнению о важности применения респираторов, клиницисты не рекомендуют носить индивидуальные маски здоровым людям. Маски не в состоянии обеспечить должную защиту, а наоборот, могут спровоцировать развитие респираторной инфекции.
Отвечая на вопрос, можно ли выздороветь от коронавируса при диабете, можно ответить утвердительно. Важно лишь соблюдать врачебные рекомендации. Не стоит поддаваться панике. В условиях пандемии подавляющее количество больных не зависимо от сложности клинического анамнеза, справляются с болезнью и выздоравливают в течение 14 дней. При появлении симптомов со стороны дыхания и легких необходимо незамедлительно обращаться к врачу или вызывать скорую помощь.
Источник
Одной из причин развития сахарного диабета являются вирусные инфекции. Этот этиологический фактор не полностью изучен, но закономерность выявления новых случаев диабета 1 типа после эпидемий вирусных заболеваний отмечена большинством врачей-эндокринологов.
Трудность точного определения причинно-следственной связи затрудняет ответ на вопрос: вирус сахарного диабета что это такое, какие именно микроорганизмы способны вызывать разрушение клеток поджелудочной железы.
Так как проявления сахарного диабета 1 типа возникают в тот период болезни, когда практически все клетки, вырабатывающие инсулин, разрушены, то продолжительность скрытого периода может быть от нескольких недель до года, а иногда и более. Вомногих случаях установить конкретный повреждающий фактор сложно.
Роль вирусов в возникновении диабета
Для инсулинозависимого диабета характерной особенностью является сезонность выявления. Больше всего новых случаев регистрируется осенью и зимой, особенно часто диагностируют сахарный диабет в октябре и январе, а минимум заболеваемости отмечается в летние месяцы. Такая волнообразная периодичность характерна для различных вирусных инфекций.
При этом вирусы воздействуют практически на всех людей, но болеют диабетом после перенесенных инфекционных заболеваний только те, у кого есть генетическая предрасположенность.
Поэтому для того, чтобы проявился сахарный диабет должно быть изменение в структуре хромосом и воздействие повреждающего фактора. Кроме вирусов причиной развития сахарного диабета 1 типа могут быть медикаменты, химические вещества, компоненты диеты (белок коровьего молока, нитросоединения копченых продуктов).
К вирусам, которые могут участвовать в возникновении диабета, относятся:
- Вирус врожденной краснухи.
- Вирус энцефаломиокардита.
- Реовирус 3 типа.
- Эпидемического паротита.
- Коксаки В.
- Цитомегаловирус.
- Вирус гепатита С.
Отмечено, что в течение года после высокой заболеваемости эпидемическим паротитом увеличивается число случаев диабета у детей, у некоторых пациентов уже в период болезни могут проявляться нарушения обмена углеводов вплоть до гипергликемии и даже кетоацидоза.
Также подозревается роль аденовирусов и вируса гриппа в развитии повреждения бета-клеток у лиц с наследственной предрасположенностью к сахарному диабету.
Поэтому для пациентов из групп риска необходима профилактика в сезон вирусных простудных заболеваний.
Механизм повреждающего влияния вирусов при диабете
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
При попадании вируса в организм он может оказывать прямое повреждающее действие на бета-клетки, вызывая их гибель. Вторым фактором, приводящим к разрушению островковой ткани, является развитие непрямых иммунных реакций. При этом меняются свойства клеточных мембран, после которых они воспринимаются организмом как чужеродные антигены.
В ответ на появление таких антигенов начинается выработка антител к мембране, приводящая к воспалительному процессу с последующим разрушением клеток. Так же меняется работа всей иммунной системы, защитные свойства которой ослабевают, а реакции на собственные клетки усиливаются.
Действие вирусов проявляется наиболее сильно при одновременном разрушении клеток токсическими веществами – нитратами, медикаментами, токсическими соединениями, при отравлениях, если есть заболевание печени.
Разрушение клеток поджелудочной железы и соответствующие клинические проявления сахарного диабета проходят несколько стадий:
- Доклиническая стадия: проявлений диабета нет, сахар в крови в норме, в крови обнаруживаются антитела к панкреатическим бета-клеткам.
- Стадия скрытого диабета: гликемия натощак в норме, тест на толерантность к глюкозе выявляет пониженную секрецию инсулина, так как через два часа после приема глюкозы ее уровень в крови выше нормы.
- Явный сахарный диабет: есть типичные первые признаки повышения сахара в крови (жажда, повышенный аппетит, обильное выделение мочи, глюкозурия). Повреждены более 90% бета-клеток.
Антитела к поверхностным антигенам клеток и цитоплазме появляются в первые месяцы болезни, а затем, по мере прогрессирования диабета, их количество снижается.
Обнаружение их в крови указывает на возможность развития сахарного диабета 1 типа.
Профилактика сахарного диабета 1 типа
Теоретически идеальным вариантом является устранение повреждающих факторов для людей, у которых имеется наследственная предрасположенность к сахарному диабету. На практике это осуществить достаточно проблематично, так как вирусы, нитраты и токсины распространены повсеместно.
С учетом роли вирусов в развитии сахарного диабета 1 типа предлагается проведение иммунизации против вируса гриппа, эпидемического паротита, Коксаки и краснухи. Но пока это не получило широкого распространения, так как существует возможность развития аутоиммунного ответа на прививки.
Доказанным методом профилактики диабета у ребенка является грудное вскармливание, так как в молоке матери содержатся защитные иммуноглобулины, а белок коровьего молока у генетически предрасположенных детей повышает риск развития сахарного диабета, что проявляется в нарушении клеточного иммунитета, росту титра антител к бета-клеткам и инсулину.
К вторичным методам профилактики сахарного диабета относятся способы, которые могут отсрочить наступление манифестной стадии, то есть явного сахарного диабета, или уменьшить выраженность его клинических проявлений. Многие из этих методов относятся к экспериментальным:
- Использование иммуносупрессора – Циклоспорина А.замедляет гибель бета-клеток. Может вызывать ремиссию диабета на год.
- Витамин Д тормозит развитие аутоиммунного разрушения поджелудочной железы. Лучшие результаты получены при назначении в раннем детском возрасте.
- Никотианамид. Никотиновая кислота при диабете 2 типа продлевает период ремиссии. Препарат может понижать потребность в инсулине.
- Иммуномодулятор Линамид в низких дозах защищает бета-клетки при назначении в доклиническую стадию.
Замедлить начало диабета у родственников первой степени родства может инсулинопрофилактика. Есть данные о том, что даже временное введение инсулина может перенести срок развития сахарного диабета на 2-3 года. Этот метод пока имеет недостаточную доказательную базу.
Также к экспериментальным способам относится вакцинация ослабленными лимфоцитами, которые участвуют в аутоиммунных реакциях. Проводятся исследования профилактического введения инсулина при приеме внутрь или интраназально в виде аэрозоля.
Для того, чтобы снизить вероятность развития диабета у детей, требуется проведение профилактики инфекций при планировании беременности, а также в период внутриутробного развития плода. Поэтому при наследственной предрасположенности необходимо полное обследование будущих родителей и наблюдение за женщиной во время вынашивания ребенка.
О методах профилактики диабета расскажет эксперт из видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
Как рассказали Лайфу в Американской и Китайской ассоциации эндокринологов, CoViD-19 активно атакует поджелудочную железу. Со всеми вытекающими последствиями.
О том, что собой представляет коронавирус, мы уже, пожалуй, достаточно начитались, наслушались. Если угодно, пожалуйста: ниже к тексту прикреплена целая подборка всего, что известно о коварности ковида на сегодняшний день. Давайте для разнообразия составим хоть примерное представление о том, что такое диабет.
А ведь это просто страшная болезнь. По сути, тихая медленная смерть от голода на клеточном уровне. То есть человек ест, эта еда в организме расщепляется в глюкозу, глюкоза попадает в кровь — и всё, в крови и остаётся. По-хорошему её надо доставить к тканям наших жизненно важных органов. Их клетки должны захватить “еду”, то есть забрать глюкозу к себе внутрь.
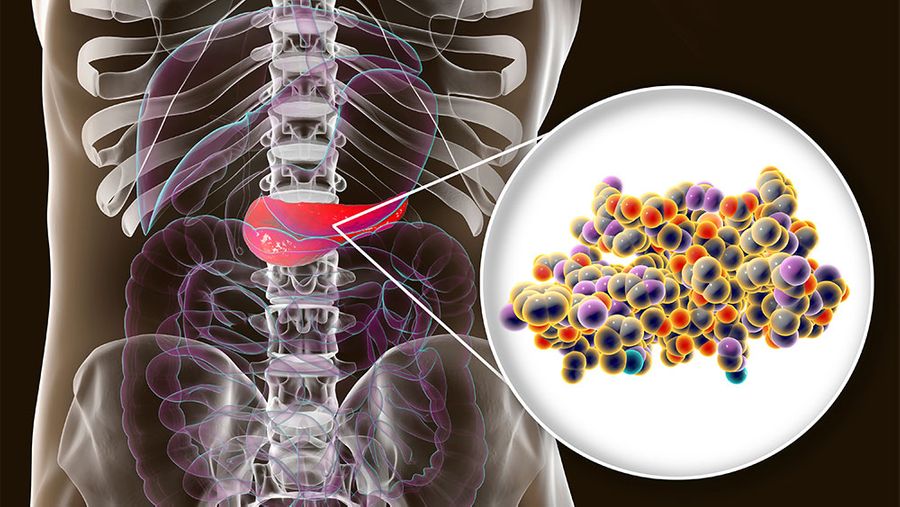
Фото © Shutterstock
Но проблема в том, что они не делают этого, так сказать, автоматически. Они делают это по сигналу. Для этого существует гормон инсулин. Он вырабатывается у нас в поджелудочной железе и каждый раз после еды направляется к нашим клеткам и объявляет: мол, обед, граждане клетки, берите глюкозу. Рецепторы клеток распознают инсулин, немедленно понимают, что это прекрасная новость, и начинается пир на весь мир.
Всё это так у здорового человека. А вот у человека с диабетом в организме разворачивается настоящая трагедия: еды кругом навалом, а клетки об этом не знают. Бывает так, что к обеду никто не зовёт, то есть инсулина нет. Не вырабатывается. Что-то случилось с поджелудочной железой. Тогда это диабет первого типа. А бывает, что глашатаи все на месте, кричат-надрываются, но клетки не слышат. Не распознают рецепторы ничего. Что-то стряслось с ними. Это называется инсулинорезистентностью. И такой диабет относится ко второму типу. Надо сказать, что в основном встречается именно второй. По версии многих врачей из разных стран, коронавирус грозит нам и тем и другим. Но главным образом — первым, более редким диабетом. Инсулинозависимым.
Недавно эндокринологи из многих уважаемых университетов объединились и запустили совместный исследовательский проект — CoviDiab Registry. Как следует из названия, его основная задача — регистрировать и изучать случаи сахарного диабета, связанного с ковидом. Связанного — значит, диагностированного не ДО, а ПОСЛЕ заражения коронавирусом. Медики основывают свои опасения на данных различных научных исследований.
Например. Учёные проанализировали истории болезней 658 пациентов с подтверждённым CoViD-19 и обнаружили, что почти 20% из них — 129 человек — оказались диабетиками. При этом у 42 человек не было лихорадки и не было диареи, а был кетоз. Кетоз — это когда голодная клетка хочет жить и в отсутствие (а может быть, и в мнимое отсутствие) сахара начинает поедать жиры, уже имеющиеся в нашем организме. Накопившиеся, скажем, на животе и прочем.
Казалось бы, неплохая вещь насчёт похудения. Но дело в том, что это может зайти слишком далеко. По мере расщепления этих жиров выделяются так называемые кетоновые тела. По-русски это просто — ацетон. Вернее, конечно, не по-русски, а по-латыни. Аcetum значит “уксус”. Из него уксусную кислоту делали. Только нам эта кислота ни к чему. Когда ацетона в крови и в плазме слишком много, получается отравление. Кетоацидоз. Если при этом у человека диабет, то после таких результатов анализов надо скорую вызывать. Бывают случаи, что больные из-за этого в кому впадают. Существует в медицине такое понятие — диабетическая кома. Один человек в таком состоянии сорок лет пролежал.
Фото © Shutterstock
Так вот. Тем пациентам с кетозом, по опубликованным данным, пришлось хуже, чем остальным: они дольше лежали в больнице, среди них — больше умерших. Притом далеко не у всех у них диабет — лишь у 15. Однако, по мнению исследователей, такое нарушение обмена веществ — в любом случае нехороший знак.
Эксперты из CoviDiab Register высказали гипотезу, что коронавирус не только особо опасен при диабете, но и ВЫЗЫВАЕТ диабет. Почему они так считают — во многом потому, что ранее микробиологи выяснили механизм захватнической деятельности коронавирусных частиц: чтобы проникнуть внутрь клетки-жертвы, они своими “шипами” цепляются за особые рецепторы этой клетки, которые называются так — АПФ2 (агиотензинпревращающий фермент 2). По-английски — ACE2. Давайте не будем вникать, что это такое и во что превращает, нам сейчас важно то, что эти самые рецепторы имеются у клеток во многих органах и в том числе — да, в поджелудочной железе. По версии эндокринологов, SARS-CoV-2 подло оккупирует её клетки, и, само собой, железа перестаёт вырабатывать нужное количество инсулина. А это значит что? Правильно — диабет первого типа.
Такое развитие событий вполне возможно, считает международный эксперт Американской и Китайской ассоциации эндокринологов Ольга Рождественская. Она призналась, что не может с полной уверенностью сказать, что коронавирус становится причиной развития диабета, но считает такую теорию логичной.
В принципе, мы все ждём отдалённых последствий, я допускаю возможность, что участятся такие заболевания, как диабет первого типа, после определённого времени после лечения ковида
Ольга Рождественская
Эндокринолог, диетолог, член Американской и Китайской ассоциации эндокринологов, международный эксперт
Врач напомнила, что не только при коронавирусной, но и вообще при любой вирусной инфекции обязательно повышается уровень сахара в крови. Это происходит потому, что в борьбе с воспалением организм вырабатывает гормоны, блокирующие действие инсулина и мешающие его выработке в поджелудочной железе. Как следствие — явление, хорошо знакомое всем людям с диабетом: сгущение крови, склонность к тромбозам.
Уже абсолютно точно и понятно, что лечение ковида должно включать и включает помимо мер по повышению иммунитета акцент на разжижение крови. И чем раньше начинали разжижать, то есть добавлять препараты-антикоагулянты, тем лучше был исход. И даже после терапии от ковида рекомендовано ещё на какой-то период времени для быстрого восстановления тоже какие-то препараты, которые разжижают кровь
Ольга Рождественская
Эндокринолог, диетолог, член Американской и Китайской ассоциации эндокринологов, международный эксперт
По мнению эндокринолога, проблемы с сахаром в крови могут остаться с человеком навсегда в первую очередь из-за того, что коронавирус поражает поджелудочную железу. В этом смысле стоит вспомнить ещё одно исследование. Китайские учёные поинтересовались здоровьем людей, переболевших в начале 2000-х годов атипичной пневмонией. Напомним, её возбудитель на 79% похож на SARS-CoV-2. Выяснилось, что те бывшие пациенты спустя много лет продолжали жаловаться на слабые лёгкие, участившиеся инфекции, проблемы с сердцем и сосудами, а ещё на нарушения обмена глюкозы и липидов.
Бета-клетки поджелудочной железы — мы их выделяем как отдельные органы, — они тоже крайне подвержены вирусной инфекции. Коронавирус мог убить эти бета-клетки, вызвать апоптоз бета-клеток, что в свою очередь могло дать волну диабета первого типа. Но это гипотеза. Если мы это докажем, то нам Нобелевскую премию дадут
Ольга Рождественская
Эндокринолог, диетолог, член Американской и Китайской ассоциации эндокринологов, международный эксперт
Вот вам ещё один повод взять себя в руки и есть поменьше сладкого и жирного. И не забывать надевать маску.
Обязательно следить за разнообразием питания, обязательно сдавать анализы на микроэлементы и витамины, обязательно следить за своими биомаркерами, за глюкозой, липидным сектором, чтобы они все были в норме. Смотреть за печенью. Обязательно оказывать нутритивную поддержку после перенесённой коронавирусной инфекции — принимать витамины, жизненно важные эссенциальные микроэлементы, которые поддерживают иммунитет
Ольга Рождественская
Эндокринолог, диетолог, член Американской и Китайской ассоциации эндокринологов, международный эксперт
В медицинском университете имени Н.И. Пирогова меж тем озвучили тревожный прогноз: по мнению специалистов, нынешняя пандемия коронавируса к 2025 году обернётся для мира дополнительными тремя с половиной миллионами больных диабетом и более 30 миллионов людей приведёт к тяжёлой форме ожирения. Впрочем, по мнению эндокринолога Ольги Рождественской, ожирение CoViD-19 вызвать не может. А вот наоборот — весьма вероятно: врач напомнила, что у человека с лишним весом часто возникают лишние проблемы со здоровьем, любые инфекции для них особенно опасны.
Больше о коронавирусе, о природе, о космосе и о том, как устроен мир, — в телеграм-канале автора.
Источник