Диабет 2 типа не наследственный

У больных родителей дети также могут страдать от диабета. Тем не менее риск никогда не является 100%. Поэтому, зная об особенностях развития разных типов болезни, можно заранее начать профилактику. О том, как именно передается сахарный диабет по наследству, чьи гены опаснее – отца или матери, как можно защититься ребенку и взрослому от этого заболевания, читайте в нашей статье.
Передается ли сахарный диабет по наследству и какой
Генетическая предрасположенность к сахарному диабету означает, что ребенку от родителей передается возможность заболеть. То есть для того, чтобы возник диабет, нужен еще и пусковой фактор. Они для 1 и 2 типа, гестационного отличаются.
Первого типа
Несмотря на то, что чаще его обнаруживают у детей, это заболевание не является врожденным. Установлено, что при наличии сочетания некоторых изменений в структуре хромосом риски возрастают примерно в 10 раз. На этом основано ранее выявление предрасположенности к диабету и возможность его предупредить.
Важно отметить, что для развития 1 типа болезни не имеет значения, сколько сладкого ест ребенок. Даже при полном исключении сахара он может заболеть диабетом.
К факторам риска относятся:
- инфекции (чаще вирусные – кишечные, гепатит, паротит, корь, краснуха, герпес);
- наличие нитратов в пище и воде, отравления;
- применение медикаментов, особенно противовоспалительных и гормонов длительный период времени;
- стресс – разлука с родными, тяжелая болезнь, конфликты в семье, школе, сильный испуг;
- кормление смесями (белок коровьего молока и клеток, вырабатывающих инсулин, похожи по составу);
- нарушения иммунитета;
- болезни поджелудочной железы.
У ребенка, имеющего наследственную склонность к диабету, а также любой из этих факторов, происходит разрушение клеток, вырабатывающих инсулин. Когда остаются здоровыми всего 5%, то появляются первые симптомы болезни. Поэтому чем ранее выявлена предрасположенность и начата профилактика, тем выше шансы сохранить поджелудочную железу.
Рекомендуем прочитать статью о подозрении на сахарный диабет. Из нее вы узнаете о том, что вызывает подозрение на сахарный диабет, что делать взрослому и ребенку при подозрении на диабет, а также о диете при подозрении на диабет.
А здесь подробнее о сахарном диабете у детей.
Второго типа
Он является самой распространенной формой. Чаще начинается у взрослых, но наследственность имеет гораздо большее значение, чем при 1 типе. Роль провоцирующего фактора в первую очередь принадлежит ожирению. Оно может вызвать диабет даже в семьях, где ранее больных не было. Имеют значение также и другие состояния:
- повышенное давление;
- хронический стресс;
- болезни гипофиза, надпочечников, щитовидной железы, воспаление поджелудочной;
- нарушение жирового обмена – избыток «плохого» холестерина, избыток жиров в рационе;
- малоподвижный образ жизни.
Болезнь развивается медленно, ее легче предотвратить, чем 1 тип. Огромная роль принадлежит образу жизни и рациону питания.
Гестационный
Если в семье есть диабетики с любым типом болезни, то риск для беременной женщины возрастает в 2 раза. К причинам, которые провоцируют нарушения обмена, относятся:
- ожирение;
- нарушения иммунитета;
- вирусные инфекции в первые 3 месяца;
- курение, прием алкоголя, наркотиков;
- возраст до 18 и после 30 лет;
- переедание, обилие сладостей и кондитерских изделий в питании.
Вероятность передачи ребенку от отца, матери
Хотя установлено, что передается сахарный диабет по наследству и от матери, и от отца вне зависимости от типа и тяжести течения, но шансы болезни у ребенка неодинаковые. Имеет значение то, у кого из семьи есть диабет. В целом в мире каждый пятый человек является носителем диабета, но он проявляется только у 3 из 100.
При 1 типе «неправильные» гены являются неактивными (рецессивными), поэтому от одного родителя передается всего в 3-5% случаев. Если болен еще кто-нибудь (например, мать и брат, сестра), то риски доходят до 10-13%. Отец передаст заболевание в 3 раза чаще, чем мать, а если она родила до 25 лет, то дети всего в 1% случаев будут подвержены патологии.
От матери и от отца диабетиков 1 типа 35% детей рождаются с диабетом. Также важно, в каком возрасте началась болезнь – если удалось благополучно пройти подростковый период, то опасность уменьшается.
Диабет и наследственность, схематический пример
Гораздо хуже ситуация со 2 типом болезни. Гены относятся к доминантным, то есть активным. При одном больном родителе вероятность передачи диабета по наследству будет равна 80%, а при двух она доходит до 100%.
Можно ли избежать передачи сахарного диабета по наследству
По мере изучения заболевания и закономерностей его появления в семьях диабетиков разработаны меры профилактики.
Диабет 1 типа
В основе болезни лежит аутоиммунная реакция – образуются антитела против собственных. Для предупреждения важно не допустить ее развития или замедлить уже начавшееся разрушение. Рекомендуется:
- грудное вскармливание;
- исключить поступление коровьего молока до 8 месяцев (смеси безмолочные, на козьем молоке);
- до года из меню убрать глютен (овсяная, манная каша, хлеб, выпечка, макароны, все магазинные соки, морсы, нектары, газировка, колбаса, полуфабрикаты);
- применение омега 3 кислот беременной, а затем и для новорожденного до полугода;
- витамин Д курсами под контролем анализов крови.
На заключительной стадии клинических испытаний находится инсулин, который можно применять в виде аэрозоли или внутрь. Эти формы предлагается применять при начавшемся повреждении клеток, чтобы затормозить развитие болезни.
Последние исследования посвящены возможности использования таких препаратов для профилактики у детей в период с 1,5 лет до 7. Если диабет уже выявлен, то перспективным может быть применение иммуномодуляторов (вакцина GAD, Ритуксимаб, Анакира). Их изучение продолжается, и они не могут быть рекомендованы врачами, так как пока неизвестна их безопасность.
Если с препаратами нет полной ясности, то необходимость доброжелательной атмосферы в семье, взаимопонимания с ребенком, защита его от инфекций не подвергается сомнению. Следует по возможности избегать контактов с заболевшими, тщательно и часто мыть руки, опасаться переохлаждения. Полезным будет закаливание и занятия спортом. При этом интенсивные тренировки и перенапряжения могут повысить риски, как и недостаток движений.
Диабет 2 типа
Этот вариант болезни передается по наследству гораздо чаще, но меры профилактики его точно установлены. Ведущая роль принадлежит нормализации веса тела, так как практически у всех заболевших имеется ожирение. Питание должно быть построено таким образом, чтобы количество калорий было равно физической активности. Из меню важно максимально убрать вредные продукты:
- жирное мясо, колбасы, копчения;
- торты, пирожные;
- белый хлеб, сдобу;
- чипсы, снеки, фаст-фуд;
- магазинные соусы, консервы, соки, молочные десерты.
Чем менее продукт был подвергнут промышленной переработке, тем он полезнее при склонности к диабету. Рекомендуется как можно чаще включать в рацион свежие овощи, фрукты, ягоды. К разрешенным блюдам относятся нежирные мясные, рыбные, творог и кисломолочные напитки, цельнозерновые каши и хлеб из муки грубого помола.
Не лишним будет использование травяных чаев при наследственной предрасположенности к диабету 2 типа. Они нормализуют обменные процессы, помогают уменьшить вес тела и восстановить реакцию клеток на свой инсулин.
Есть готовые сборы (например, Арфазетин), но можно заваривать и травы по отдельности:
- листья и плоды черники;
- створки фасоли;
- ягоды красной и черноплодной рябины;
- корень девясила, женьшеня.
Установлен и минимальный уровень физической активности для профилактики болезни. Он составляет 150 минут занятий в неделю. Это могут быть танцы, быстрая ходьба, йога, плавание, езда на велосипеде или велотренажере, любая оздоровительная гимнастика со средней интенсивностью.
Гестационный
Для беременной женщины важно принять во внимание все рекомендации по питанию и предпринять все усилия, чтобы не набирать больше веса, чем допускается по сроку. Для этого дополнительно следует свести к минимуму сахар и белую муку, а также все продукты с их содержанием. Ограничивают также виноград, бананы и картофель.
Полезны будут прогулки на природе, занятия йогой или плаванием в специальных группах для беременных. Важно также и планирование зачатия, полное предварительное обследование за 3 месяца. В таком случае есть высокий шанс выносить и родить без гестационного диабета.
Рекомендуем прочитать статью о диабете у молодых. Из нее вы узнаете о причинах сахарного диабета молодых, видах болезни, признаках и симптомах у женщин и у мужчин, а также о лечении сахарного диабета в молодом возрасте и методах профилактики диабета у молодых.
А здесь подробнее о несахарном диабете у детей.
Сахарный диабет передается по наследству вне зависимости от типа. Шансы увеличиваются, если в семье есть более одного диабетика. Тем не менее существует возможность и предупреждения болезни. Для этого нужно свести к минимуму факторы риска – инфекция, стресс, неправильное питание.
Для первого типа важно кормить ребенка грудью и защищать от вирусных болезней и перенапряжения. При втором типе сахарного диабета необходимо поддерживать нормальный вес тела. Гестационного варианта можно избежать при планировании беременности, соблюдении рекомендаций по физической активности и диете.
Полезное видео
Смотрите на видео об эндокринных заболеваниях при сахарном диабете у детей:
Источник
2 октября 20182654,6 тыс.
Определение сахарного диабета
Сахарный диабет хроническое заболевание, проявляющееся повышением уровня глюкозы (сахара) в крови.
О глюкозе и инсулине
Глюкоза является универсальным источником энергии, используемым организмом. Из крови глюкоза попадает в клетки. Изначально мембраны клеток непроницаемы для глюкозы, но под воздействием инсулина, проницаемость мембран изменяется, и глюкоза попадает в клетку. Нарушение этого процесса на любом уровне приводит к повышению уровня сахара в крови, т.е. развивается сахарный диабет. Классифицируется диабет в зависимости от того, на каком уровне происходит нарушение обмена глюкозы. В зависимости от типа диабета определяется тактика его лечения
Основные типы сахарного диабета
Сахарный диабет 1 типа (инсулинозависимый сахарный диабет) – заболевание дебютирует в детском (подростковом) или молодом возрасте (до 40 лет). Причина заболевания заключается в том, что иммунная система организма разрушает клетки собственной поджелудочной железы, вырабатывающие инсулин. Для заболевания характерно снижение уровня инсулина, что обуславливает тактику лечения – введение лекарственных форм инсулина.
Сахарный диабет 2 типа (название инсулинонезависимый сахарный диабет не отражает сути заболевания и не является правильным) – обусловлен тем, что клетки мишени организма перестают реагировать на инсулин, вырабатываемый поджелудочной железой в достаточном или даже повышенном количестве. Дебют заболевания во взрослом возрасте, чаще всего после 40 лет. Следует знать, что в последнее время, сахарный диабет 2 типа молодеет и встречается даже у детей и подростков, что, по всей видимости, связано с ростом случаев ожирения у детей. Тактика лечения направлена на то, что бы восстановить чувствительность клеток к инсулину. С течением заболевания возможности поджелудочной железы по синтезу инсулина истощаются, и может потребоваться введение лекарственных форм инсулина. Другие типы сахарного диабета это:
- Гестационный диабет или диабет беременных, наблюдается во время беременности, после родоразрешения проходит.
- Панкреатогенный диабет – диабет, возникший вследствие повреждения поджелудочной железы
- Генетические формы диабета, MODY- диабет… подробнее
Причины возникновения сахарного диабета 2 типа
Сахарный диабет 2 типа полиэтиологичное заболевание, т.е. вызывается множеством факторов, это и наследственные факторы, другие медицинские проблемы (ожирение), поведенческие факторы (недостаточная физическая активность).
Симптомы сахарного диабета
Чаще всего развитие сахарного диабета приводит к возникновению следующей симптоматики:
- Жажда, сухость во рту
- Полиурия (частое мочеиспускание)
- Зуд
- Снижение работоспособности, быстрая утомляемость.
Симптомы развиваются далеко не сразу, чаще всего не специфичны, и слабо выражены, но с течением времени и с прогрессированием заболевания становятся явными. Следует знать, что более чем в 40% случаев дебют сахарного диабета не сопровождается никакой симптоматикой, что существенно повышает важность скрининга заболевания, основной целью которого является ранняя диагностика и начало лечения.
Принципы лечения сахарного диабета 2 типа
В настоящее время нет метода, позволяющего полностью излечить сахарный диабет. Сложность лечения заключается в том, что для достижения целей лечения требуются усилия не только врачей, но и пациентов. При условии эффективного снижения веса, модификации образа жизни, следования рекомендациям врача течение СД 2 типа можно повернуть вспять, что позволяет в ряде случаев отказаться от сахароснижающей терапии. Лечение включает в себя терапию, направленную на контроль уровня сахара крови, модификации внешних факторов риска, компенсацию сопутствующих заболеваний, профилактику осложнений сахарного диабета.
Всем этим вопросам будут посвящены отдельные статьи.
Источник
Дата публикации 14 июня 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Эпидемия сахарного диабета (СД) длится уже достаточно долго.[9] По данным Всемирной организации здравоохранения (ВОЗ) в 1980 году на планете было около 150 миллионов человек, страдающих от СД, а в 2014 году — около 421 миллионов. К сожалению, тенденция к регрессу заболеваемости за последние десятилетия не наблюдается, и уже сегодня можно смело заявить, что СД является одним из распространённых и тяжёлых болезней.
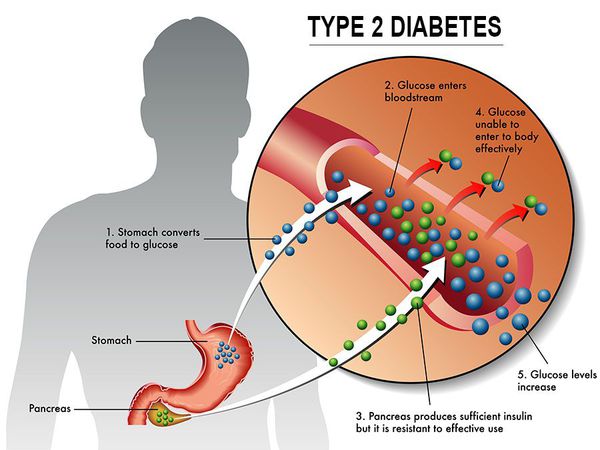
Сахарный диабет II типа — хроническое неинфекционное, эндокринное заболевание, которое проявляется глубокими нарушениями липидного, белкового и углеводного обменов, связанного с абсолютным или же относительным дефицитом гормона, производимого поджелудочной железой.
У пациентов с СД II типа поджелудочная железа продуцирует достаточное количество инсулина — гормона, регулирующего углеводный обмен в организме. Однако из-за нарушения метаболических реакций в ответ на действие инсулина возникает дефицит этого гормона.
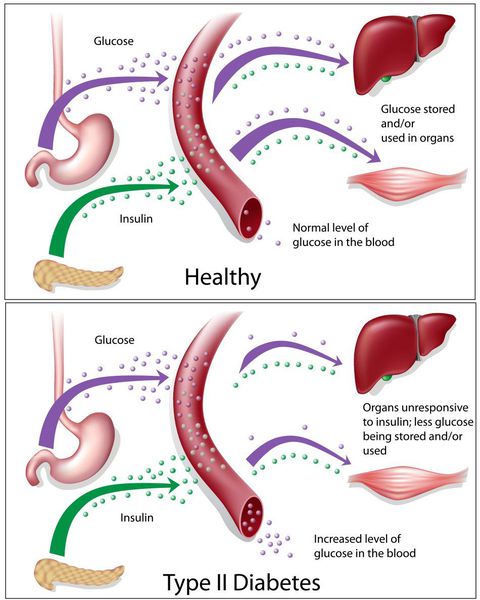
Инсулиннозависимый СД II типа имеет полигенную природу, а также является наследственным заболеванием.
Причиной возникновения данной патологии является совокупность определённых генов, а её развитие и симптоматика определяется сопутствующими факторами риска, такими как ожирение, несбалансированное питание, низкая физическая активность, постоянные стрессовые ситуации, возраст от 40 лет.[1]
Нарастающая пандемия ожирения и СД II типа тесно связаны и представляют основные глобальные угрозы здоровью в обществе.[3] Именно эти патологии являются причинами появления хронических заболеваний: ишемической болезни сердца, гипертонии, атеросклероза и гиперлипидемии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы сахарного диабета 2 типа
Чаще всего симптоматика при СД II типа выражена слабо, поэтому данное заболевание можно обнаружить благодаря результатам лабораторных исследований. Поэтому людям, относящимся к группе риска (наличие ожирения, высокого давления, различных метаболических синдромов, возраст от 40 лет), следует проходить плановое обследование для исключения или своевременного выявления болезни.
К основным симптомам СД II типа следует отнести:
- перманентную и немотивированную слабость, сонливость;
- постоянную жажду и сухость во рту;
- полиурию — учащённое мочеиспускание;
- усиленный аппетит (в период декомпенсации (прогрессирования и ухудшения) болезни аппетит резко снижается);
- кожный зуд (у женщин часто возникает в области промежности);
- медленно заживающие раны;
- затуманенное зрение;
- онемение конечностей.
Период декомпенсации заболевания проявляется сухостью кожи, снижением упругости и эластичности, грибковыми поражениями. В связи с аномально повышенным уровнем липидов возникает ксантоматоз кожи (доброкачественные новообразования).
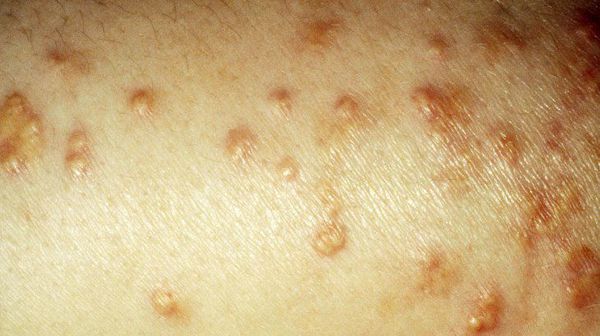
У больных СД II типа ногти подвержены ломкости, потере цвета или же появлению желтизны, а 0,1 – 0,3% пациентов страдают липоидным некробиозом кожи (отложения жиров в разрушенных участках коллагенового слоя).
Помимо симптомов самого СД II типа дают о себе знать также симптомы поздних осложнений заболевания: язвы на ногах, снижение зрения, инфаркты, инсульты, поражения сосудов ног и другие патологии.
Патогенез сахарного диабета 2 типа
Основная причина возникновения СД II типа — это инсулинорезистентность (утрата реакции клеток на инсулин), обусловленная рядом факторов внешней среды и генетическими факторами, протекающая на фоне дисфункции β-клеток. Согласно исследовательским данным, при инсулинорезистентности снижается плотность инсулиновых рецепторов в тканях и происходит транслокация (хромосомная мутация) ГЛЮТ-4 (GLUT4).
Повышенный уровень инсулина в крови (гиперинсулинемия) приводит к уменьшению количества рецепторов на клетках-мишенях. Со временем β -клетки перестают реагировать на повышающийся уровень глюкозы. В итоге образуется относительный дефицит инсулина, при котором нарушается толерантность к углеводам.
Дефицит инсулина приводит к снижению утилизации глюкозы (сахара) в тканях, усилению процессов расщипления гликогена до глюкозы и образования сахара из неуглеводных компонентов в печени, тем самым повышая продукцию глюкозы и усугубляя гимергликемию — симптом, характеризующийся повышенным содержанием сахара в крови.

Окончания периферических двигательных нервов выделяют кальцитонин-подобный пептид. Он способствует подавлению секреции инсулина путём активизации АТФ-зависимых калиевых каналов (K+) в мембранах β-клеток, а также подавлению поглощения глюкозы скелетными мышцами.
Избыточный уровень лептина — главного регулятора энергетического обмена — способствует подавлению секреции инсулина, приводя к возникновению инсулинорезистентности скелетных мышц к жировой ткани.
Таким образом инсулинорезистентность включается в себя различные метаболические изменения: нарушение толерантности к углеводам, ожирение, артериальная гипертензия, дислипопротеидемия и атеросклероз. Главную роль в патогенезе этих нарушений играет гиперинсулинемия, как компенсаторное следствие инсулинорезистентности.[6]
Классификация и стадии развития сахарного диабета 2 типа
В настоящее время российские диабетологи классифицируют СД по степени тяжести, а также по состоянию углеводного обмена. Однако Международная Федерация диабета (МФД) довольно часто вносит изменения в цели лечения диабета и классификации его осложнений. По этой причине российские диабетологи вынуждены, постоянно изменять принятые в России классификации СД II типа по тяжести и степени декомпенсации заболевания.
Существуют три степени тяжести заболевания:
- I степень — наблюдаются симптомы осложнений, дисфункция некоторых внутренних органов и систем. Улучшение состояния достигается путём соблюдения диеты, назначается применение препаратов и инъекций.
- II степень — достаточно быстро появляются осложнения органа зрения, происходит активное выделение глюкозы с мочой, появляются проблемы с конечностями. Медикаментозная терапия и диеты не дают эффективных результатов.
- III степень – происходит выведение глюкозы и белка с мочой, развивается почечная недостаточность. В этой степени патология не поддаётся лечению.
По состоянию углеводного обмена выделяют следующие стадии СД II типа:
- компенсированная — нормальный уровень сахара в крови, достигнутый с помощью лечения, и отсутствие сахара в моче;
- субкомпенсированая — уровень глюкозы в крови (до 13,9 ммоль/л) и в моче (до 50 г/л) умеренный, при этом ацетон в урине отсутствует;
- декомпенсированная — все показатели, характерные для субкомпенсации, значительно повышены, в моче обнаруживается ацетон.
Осложнения сахарного диабета 2 типа
К острым осложнениям СД II типа относятся:
- Кетоацидотическая кома — опасное состояние, при котором происходит тотальная интоксикация организма кетоновыми телами, а также развивается метаболический ацидоз (увеличение кислотности), острая печёночная, почечная и сердечно-сосудистая недостаточность.
- Гипогликемическая кома — состояние угнетения сознания, развивающееся при резком уменьшении содержания глюкозы в крови ниже критической отметки.
- Гиперосмолярная кома — данное осложнение развивается в течение нескольких дней, в результате которого нарушается метаболизм, клетки обезвоживаются, резко увеличивается уровень глюкозы в крови.
Поздними осложнениями СД II типа являются:
- диабетическая нефропатия (патология почек);
- ретинопатия (поражение сетчатки глаза, способное привести к слепоте);
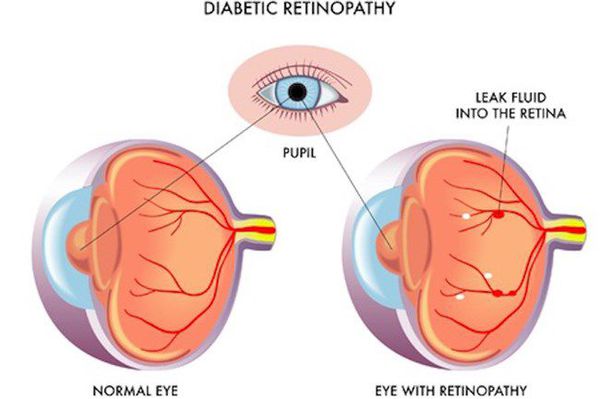
- полинейропатия (поражение периферических нервов, при котором конечности теряют чувствительность);
- синдром диабетической стопы (образование на нижних конечностях открытых язв, гнойных нарывов, некротических (отмирающих) тканей).
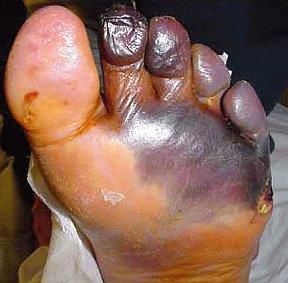
Диагностика сахарного диабета 2 типа
Для того чтобы диагностировать СД II типа необходимо оценить симптомы болезни и провести следующие исследования:
- Определение уровня глюкозы в плазме крови. Кровь берётся из пальца, натощак. Положительный диагноз СД II типа устанавливается в случае наличия глюкозы свыше 7,0 ммоль/л при проведении анализа два или более раза в разные дни. Показатели могут изменяться в зависимости от физической активности и употребления пищи.
- Тест на гликированный гемоглобин (HbAc1). В отличие от показателей уровня сахара в крови, уровень HbAc1 меняется медленно, поэтому данный анализ является надёжным методом диагностики, а также последующего контроля заболевания. Показатель выше 6,5% свидетельствует о наличии СД II типа.
- Анализ мочи на глюкозу и ацетон. У пациентов с СД II типа в суточной моче содержится глюкоза, её определяют только при условии повышенного уровня глюкозы в крови (от 10 ммоль/л). Присутствие в урине трёх-четырёх «плюсов» ацетона также свидетельствует о наличии СД II типа, тогда как в моче здорового человека данное вещество не обнаруживается.
- Анализ крови на толерантность к глюкозе. Предполагает определение концентрации глюкозы спустя два часа после приёма натощак стакана воды с растворённой в нём глюкозой (75 г). Диагноз СД II типа подтверждается, если первоначальный уровень глюкозы (7 ммоль/л и более) после выпитого раствора повысился минимум до 11 ммоль/л.
Лечение сахарного диабета 2 типа
Лечение СД II типа предполагает решение основных задач:
- компенсировать недостаток инсулина;
- скорректировать гормонально-метаболические нарушения;
- осуществление терапии и профилактики осложнений.
Для их решения применяется следующие методы лечения:
- диетотерапия;
- физические нагрузки;
- применение сахароснижающих препаратов;
- инсулинотерапия;
- хирургическое вмешательство.
Диетотерапия
Диета при СД II типа, как и обычная диета, предполагает оптимальное соотношение основных веществ, содержащихся в продуктах: белки должны составлять 16% суточного рациона, жиры — 24%, а углеводы — 60%. Отличие диеты при диабете II типа заключается в характере потребляемых углеводов: рафинированные сахара заменяются медленно усваиваемыми углеводами. Так как данное заболевание возникает у полных людей, потеря веса является важнейшим условием, нормализующим содержание глюкозы в крови. В связи с этим рекомендована калорийность диеты, при которой пациент еженедельно будет терять 500 г массы тела до момента достижения идеального веса. Однако при этом еженедельное уменьшение веса не должно превышать 2 кг, в противном случае это приведёт к избыточной потере мышечной, а не жировой ткани. Количество калорий, необходимое для суточного рациона пациентов с СД II типа, рассчитывается следующим образом: женщинам нужно умножить идеальный вес на 20 ккал, а мужчинам — на 25 ккал.
При соблюдении диеты необходимо принимать витамины, так как во время диетотерапии происходит избыточное выведение их с мочой. Нехватку витаминов в организме можно компенсировать при помощи рационального употребления полезных продуктов, таких как свежая зелень, овощи, фрукты и ягоды. В зимние и весенние периоды возможен приём витаминов в дрожжевой форме.
Физическая нагрузка
Верно подобранная система физических упражнений, с учётом течения заболевания, возраста и присутствующих осложнений, способствует значительному улучшению состояния больного СД. Эта методика лечения хороша тем, что необходимость применения инсулита практически отпадает, так как во время физических нагрузок глюкоза и липиды сгорают без его участия.
Лечение сахароснижающими препаратами
На сегодняшний день используют производные сахароснижающих препаратов:
- сульфонилмочевины (толбутамид, глибенкламид);
- бигуаниды, снижающие глюконеогенез в печени и повышающие чувствительность мышц и печени к инсулину (метформин);
- тиазолидиндионы (глитазоны), схожие по свойствам с бигуанидами (пиоглитазон, росиглитазон);
- ингибиторы альфа-глюкозидаз, снижающие темпы всасывания глюкозы в желудочно-кишечном тракте (акарбоза);
- агонисты рецепторов глюкагоноподобного пептида-1, стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, аппетит и массу тела, замедляющие эвакуацию пищевого комка из желудка (эксенатид, лираглутид);
- ингибиторы депептидил-пептидазы-4, также стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, не влияющие на скорость эвакуации пищи из желудка и оказывающие нейтральное действие на массу тела (ситаглиптин, вилдаглиптин);
- ингибиторы натрий-глюкозного котранспортера 2 типа (глифлозины), снижающие реабсорбцию (поглощение) глюкозы в почках, а также массу тела (дапаглифлозин,эмпаглифлозин).
Инсулинотерапия
В зависимости от тяжести болезни и возникающих осложнений врач назначает приём инсулина. Данный метод лечения показан примерно в 15-20% случаев. Показаниями к применению инсулинотерапии являются:
- быстрая потеря веса без видимой на то причины;
- возникновение осложнений;
- недостаточная эффективность других сахароснижающих препаратов.
Хирургическое лечение
Несмотря на множество гипогликемических препаратов, остаётся не решённым вопрос об их правильной дозировке, а также о приверженности пациентов к выбранному методу терапии. Это, в свою очередь, создаёт трудности при достижении длительной ремиссии СД II типа. Поэтому всё большую популярность в мире получает оперативная терапия данного заболевания — бариатрическая или метаболическая хирургия. МФД считает данный метод лечения пациентов с СД II типа эффективным. В настоящее время в мире проводится более 500 000 бариатрических операций в год. Существует несколько видов метаболической хирургии, самыми распространёнными являются шунтирование желудка и мини гастрошунтирование.[4]
Шунтирование желудка по Ру
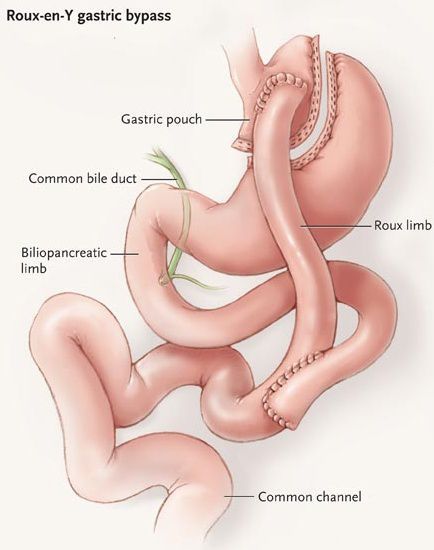
Во время шунтирования, желудок пересекается ниже пищевода таким образом, чтоб его объём сократился до 30 мл. Оставшаяся большая часть желудка не удаляется, а заглушается, предотвращая попадание в неё пищи.[5] В результате пересечения образуется маленький желудок, к которому затем пришивается тонкая кишка, отступив 1 м от её окончания. Таким образом пища будет прямиком попадать в толстую кишку, при этом обработка её пищеварительными соками снизится. Это, свою очередь, провоцирует раздражение L-клеток подвздошной кишки, способствующее снижению аппетита и увеличению роста клеток, синтезирующих инсулин.
Мини шунтирование желудка
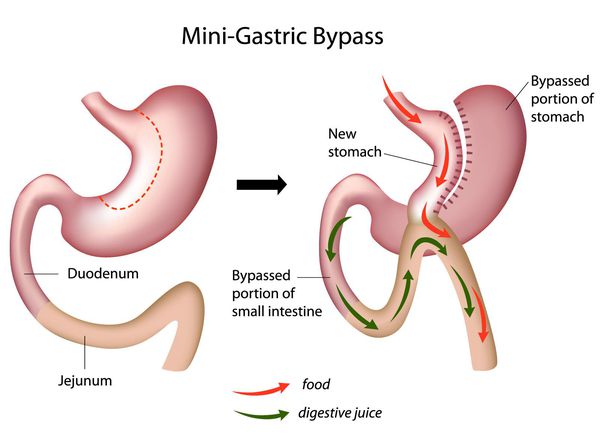
Главное отличие минигастрошунтирования от классического шунтирования желудка — сокращение количества анастомозов (соединений отрезков кишки).[2] При выполнении традиционной операции накладывается два анастомоза: соединение желудка и тонкой кишки и соединение разных отделов тонкой кишки. При минигастрошунтировании анастомоз один — между желудком и тонкой кишкой. Благодаря малому объёму вновь сформированного желудка и быстрому поступлению еды в тонкую кишку у пациента возникает чувство насыщения даже после приёма незначительных порций пищи.
К другим видам бариатрической хирургии относятся:
- гастропликация — ушивание желудка, предотвращающее его растягивание;[8]
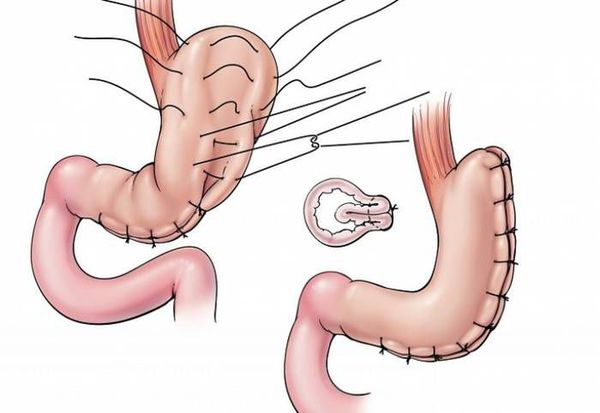
- рукавная гастропластика (иначе её называют лапароскопической продольной резекцией желудка) — отсечение большей части желудка и формирование желудочной трубки объёмом 30 мл, которое способствует быстрому насыщению, а также позволяет избежать соблюдения строгой диеты;
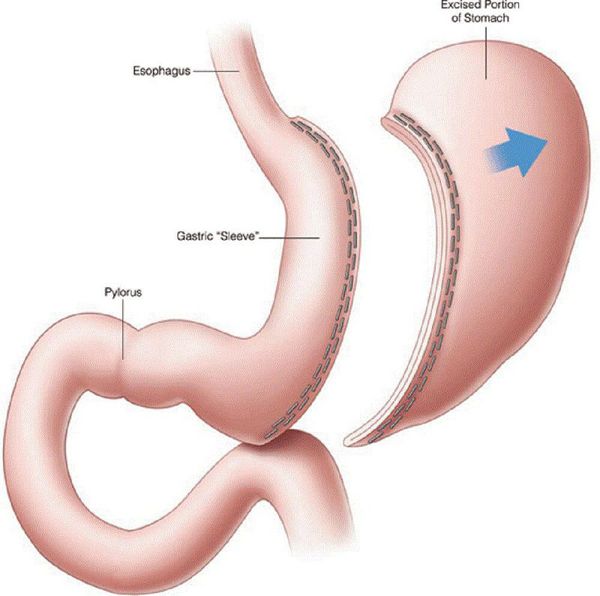
- бандажирование желудка — уменьшение объёма желудка с помощью специального кольца (бандажа), накладывающегося на верхнюю часть желудка (данное вмешательство обратимо).
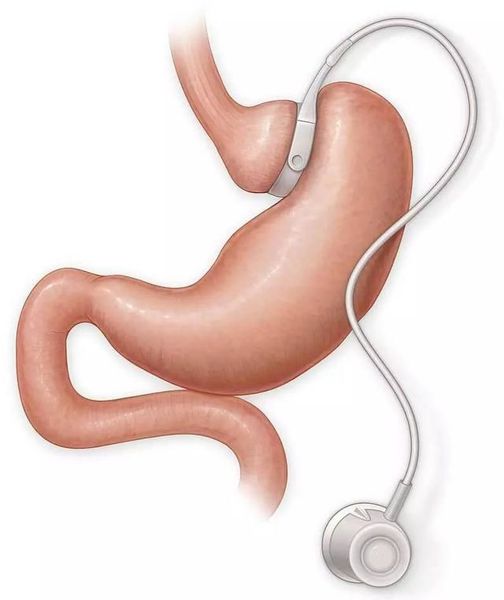
Противопоказания к проведению хирургического лечения — наличие у пациента эзофагита (воспаления слизистой оболочки пищевода), варикозного расширения вен пищевода, портальной гипертенззи, цирозща печени, язвенной болезни желудка или двенадцатиперстной кишки, хронического панкреатита, беременности, алкоголизма, тяжёлых заболеваний сердечно-сосудистой системы или психических расстройств, а также длительное применение гормональных препаратов.
Прогноз. Профилактика
К сожалению, полностью излечиться от СД II типа невозможно. Однако существуют способы улучшения качества жизни пациентов с данным заболеванием.
На сегодняшний день существует большое количество “баз”, где специалисты-эндокринологи объясняют пациентам, каким должен быть их уклад жизни, как правильно питаться, какие продукты не следует употреблять, какими должны быть ежедневные физические нагрузки.
Также создано огромное количество сахароснижающих препаратов, которые ежегодно совершенствуются. Для того, чтобы они оказывали положительное влияние на организма, медикаменты необходимо принимать регулярно.
Практика показывает, что соблюдение всех рекомендаций эндокринологов улучшает процесс лечения СД II типа.
Оперативным методом, повышающим качество жизни при СД II типа по мнению МФД, является бариатрическая хирургия.
Значительно улучшить состояние пациентов с данным заболеванием позволяет проведение гастроинтестинальных операций (терапия морбидного ожирения), вследствие которой нормализуется уровень гликогемоглобина и глюкозы в крови, теряется необходимость применения антидиабетических препаратов и инсулина.
Бариатрическая хирургия может привести к значительной и устойчивой ремиссии, а также к улучшению течения СД II типа и других метаболических факторов риска у тучных пациентов. Хирургическое вмешательство в течение 5 лет после установления диагноза чаще всего приводит к долговременной ремиссии.
Для предупреждения возникновения СД II типа необходимо соблюдать следующие меры профилактики:
- Диета — при избыточной массе тела необходимо следить за тем, что входит в рацион: весьма полезно употреблять овощи и фрукты с пониженным содержанием глюкозы, при этом ограничив употребление таких продуктов, как хлеб, мучные изделия, картофель, жирные, острые, копчёные и сладкие блюда.
- Посильные физические нагрузки — в изнуряющих тренировках нет необходимости. Оптимальным вариантом станут ежедневные пешие прогулки или плаванье в бассейне. Лёгкие физические упражнения, если их делать не менее пяти раз в неделю, снижают риск развития СД II типа на 50%.
- Нормализация психо-эмоционального состояния — неотъемлемый метод профилактики данного заболевания. Важно помнить, что стресс может стать причиной нарушения обмена веществ, приводящего к ожирению и развитию СД. Поэтому необходимо укреплять стрессоустлойчивость.
Источник
