Диабет темные пятна на коже
Появляющиеся на ногах пятна при сахарном диабете — явление не только неприятное с эстетической точки зрения, но и опасное, так как может служить первым признаком развивающейся гипергликемии. Однако при своевременной диагностике и подборе лечения можно не только максимально нейтрализовать симптомы болезни, но и предупредить ряд боле тяжелых осложнений.
Причины и виды
Некрасивые красные пятна на ногах при сахарном диабете могут появляться из-за воздействия различных факторов и иметь разную природу, цвет, размеры и фактуру. Одной из распространенных причин появления более темных участков на коже является нарушение обмена веществ. Сбой метаболизма при СД ведет к поражению мельчайших кровеносных сосудов кожи, из-за чего клетки эпителия не получают достаточного количества полезных веществ и развивается ангиопатия — изменение естественной пигментации. Источником высыпания пятен на теле могут служить грибковые образования и различные дерматиты, вызываемые бактериями и микробами. В данном случае причиной служит ослабший иммунитет диабетика, неспособный противостоять болезнетворным микроорганизмам.
Вернуться к оглавлению
Грибковая инфекция
Бактерия Candida Albicans служит причиной грибковых инфекций и вызывает темные пятна при диабете. Размножаясь, микроорганизм на первичной стадии заражения проявляется зудом и покраснением в пораженном участке, затем место темнеет и может огрубеть. Грибковые очаги образуются во влажных теплых местах тела, а также в кожных складках и впадинах. Наиболее частые места расположения:
- между пальцами на ноге и руке;
- подмышки;
- пальцы возле ногтевой пластины;
- область паха;
- крайняя плоть у мужчин;
- уголки рта и подбородок;
- под грудью у женщин.
Вернуться к оглавлению
Дерматиты и дерматозы
Пятна могут проявляться в виде пузырей на ногах.
Пятна на коже при диабете появляются не всегда. Заболевание зависит от степени поражения сосудов, уровня сахара в крови, а также генетической предрасположенности пациента. Проявляться кожные болезни могут тоже по-разному: как синяки, пузыри, шелушащиеся язвы или просто темные области с измененной пигментацией. В зависимости от происхождения и симптомов выделяют следующие виды диабетических дерматитов, описанных в таблице:
| Название | Причина | Проявления |
| Дерматопатия | Изменение в сосудах | Локализуется на голенях в виде участков истонченной кожи |
| Боли нет | ||
| Присутствует перманентный зуд | ||
| Акантокератодермия | Изменение уровня сахара в крови | Уплотнение и потемнение участков кожи с дальнейшим формированием коричневых пятен, которые возвышаются над кожным покровом |
| Эпидермис в пораженных местах грубеет и становится малочувствительным | ||
| Диабетическая липодистрофия | Ущербность коллагена и патология жирового слоя | Возникают пятна на ногах |
| истончается кожный покров | ||
| при механических травмах образуются язвы | ||
| Боль отсутствует | ||
| Возникает периодический зуд | ||
| Атеросклеротические поражения кожи | Повышенное образование холестерина | Атрофия и отмирание тканей |
| Побеление кожного покрова | ||
| Выпадение волос | ||
| Снижение температуры конечностей |
Вернуться к оглавлению
Другие причины темных пятен при СД
Ксантоматоз доставляет больному дискомфорт постоянным зудом.
Высыпной ксантомоз — еще одна неприятная болезнь, сопутствующая диабету. Причина заболевания — повышенный сахар и перебор холестерина, которые приводят к нарушению жирового обмена и концентрации липидов на поверхности кожи. В результате на руках и ногах появляется покраснение отдельных фрагментов, затем образуются темные уплотненные пятна, выступающие над поверхностью эпителия и окруженные розовым кантом. Они постоянно зудят и доставляют дискомфорт.
Источником пятен могут быть нарушения в клетках, отвечающих за пигментацию кожи. У диабетиков 1-го типа наблюдаются участки побелевшего или обесцвеченного кожного покрова, так называемые «пятна витилиго». Они появляются на лице, груди, кистях рук, локтях и стопах. Пораженные зоны необходимо тщательно беречь от попадания прямых солнечных лучей и обрабатывать специальными дерматологическими кремами.
Вернуться к оглавлению
Возможные осложнения
Сами по себе темные пятна на ногах и руках опасности не представляют, но при прогрессирующем диабете могут развиться в гангрену при отсутствии лечения и механических повреждениях кожи. Когда сахарный диабет протекает на фоне ослабленного иммунитета, в дерматозных ранах может развиться рожистое воспаление. Если появилось осложнение, следует сразу обратиться к врачу.
Вернуться к оглавлению
Методы диагностики
Выявить причину появления пятен у диабетика можно исключительно лабораторным методом — анализами и тестами. В первую очередь обращают внимание на уровень сахара и холестерина в крови. После внешнего осмотра врач выписывает направление на пробы. При спорном диагнозе в качестве дополнения берутся бактериологические посевы, чтобы обнаружить наличие инфекционных микроорганизмов.
Вернуться к оглавлению
Лечение заболевания
Лечение таких патологий кожи должно проходит в клинике с постоянным врачебным контролем.
Все виды кожных патологий при диабете требуют интенсивного и адекватного лечения медикаментозными средствами. Самолечение может навредить, терапию следует проходить в клинике под наблюдением врача. Лечить народными средствами не эффективно. Они не избавят от недуга, а усугубят заболевание, хотя на первичном этапе может сложиться ложное впечатление успешного выздоровления. Пораженные участки обрабатываются средствами местного действия — мазями, кремами, примочками. Для закрепления достигнутых результатов применяется смешанная терапия, которую индивидуально формирует лечащий врач.
Во всех случаях возникновения пятен на ногах первичное лечение состоит в приведении в норму уровня сахара.
Вернуться к оглавлению
Рекомендации по профилактике
Длительность лечебного эффекта после терапии пораженных областей на ногах при диабете зависит от быстроты устранения сбоев в метаболизме. Поэтому основная профилактика направлена на сохранение баланса в обмене веществ с помощью правильно подобранной диеты и контроля за сахаром. Домашние экспресс-тесты помогут отслеживать глюкозу и холестерин.
Иногда красные точки на ногах появляются после использования косметических средств с отдушками, кремов, лосьонов. При обнаружении аллергической реакции на средство по уходу за кожей необходимо сразу исключить его применение и тщательно вымыть эпителий в месте нанесения. Для ухода за витилиго нужны кремы с фотофильтрами и кремы от загара. Повторно возникшие волдыри на ногах не прокалывать и смазывать антисептическими средствами.
Диабетики, у которых пятна появились хотя бы раз, должны перейти на одежду из натуральных тканей и исключить синтетические вещи. Нижнее белье рекомендовано менять каждый день. Голени при диабете требуют особого внимания, поэтому лучше заменить синтетические колготы и гольфы на хлопковые. Вся одежда, которая соприкасается с больными участками тела, должна надеваться один раз и затем стираться в гипоаллергенных порошках.
Изменения кожи встречаются у многих людей страдающих сахарным диабетом. В некоторых случаях они могут даже стать первым симптомом, позволяющим диагностировать заболевание. Примерно у трети лиц с этой патологией в течение жизни возникают такие симптомы, как кожный зуд, грибковые или бактериальные инфекции. Развиваются и другие, более редкие кожные осложнения. Для глубокого увлажнения кожи и облегчения симптомов разработано много косметических средств. Обычно они обеспечивают временное улучшение и для достижения оптимального результата необходимо их регулярное применение.
…
Наиболее опасны при диабете инфекционные осложнения. Для их предотвращения нужно соблюдать правила ухода.

Кожный зуд
Зуд кожи является одним из первых признаков сахарного диабета. Часто его причиной становится повреждение нервных волокон, расположенных в верхних слоях дермы, связанное с высоким уровнем сахара в крови. Однако еще до повреждения нервов в них возникает воспалительная реакция с выделением активных веществ – цитокинов, которые вызывают зуд. В тяжелых случаях этот симптом связан с печеночной или почечной недостаточностью, развившимися в результате диабетического поражения тканей.
Зудом сопровождаются некоторые кожные заболевания:
- грибковое поражение стоп;
- инфекции;
- ксантомы;
- липоидный некробиоз.
Зуд при диабете обычно начинается на нижних конечностях. В этих же областях часто теряется кожная чувствительность и появляется покалывание или жжение. Больной чувствует дискомфорт от обычной одежды, часто просыпается ночью, испытывает постоянную потребность почесаться. При этом других внешних признаков болезни может и не быть.
Читайте также: Другие причины кожного зуда
Зависимость поражений кожи от типа диабета
Перечисленные ниже поражения у лиц с диабетом встречаются намного чаще, чем в среднем. Однако некоторые из них более характерны для того или иного типа заболевания.
При заболевании 1-го типа чаще отмечаются:
- околоногтевые телеангиэктазии;
- липоидный некробиоз;
- диабетические буллы;
- витилиго;
- красный плоский лишай.
У лиц со 2-м типом патологии более часто наблюдаются:
- склеротические изменения;
- диабетическая дерматопатия;
- черный акантоз;
- ксантомы.
Инфекционные поражения наблюдаются у лиц с обоими типами диабета, но все же чаще при втором из них.
Типичные кожные изменения
Дерматологи отмечают разнообразные проблемы с кожей при сахарном диабете. Различные патологические процессы имеют разную природу и, следовательно, разное лечение. Поэтому при появлении первых кожных изменений необходимо обратиться к эндокринологу.
Диабетическая дерматопатия
Сопровождается появлением пятен на передних поверхностях голеней. Это самое распространенное кожное изменение при диабете и часто свидетельствует о его неадекватном лечении. Дерматопатия представляет собой небольшие круглые или овальные коричневые пятна на коже, очень похожие на пигментные (родинки).
Обычно они наблюдаются на передней поверхности голеней, но на асимметричных участках. Пятна не сопровождаются зудом и болью и не требуют лечения. Причина появления этих изменений – диабетическая микроангиопатия, то есть поражение капиллярного русла.
Липоидный некробиоз
Заболевание связано с поражением мельчайших кожных сосудов. Клинически характеризуется появлением одной или нескольких мягких желтовато-коричневых бляшек, которые медленно развиваются на передней поверхности голени в течение нескольких месяцев. Они могут сохраняться в течение нескольких лет. У некоторых пациентов повреждения возникают на груди, верхних конечностях, туловище.
В начале патологии появляются коричнево-красные или телесного цвета папулы, которые медленно покрываются воскообразным налетом. Окружающая кайма слегка приподнята, а центр опускается и приобретает желто-оранжевый оттенок. Эпидермис становится атрофичным, истонченным, блестящим, на его поверхности видны многочисленные телеангиэктазии.
Очаги имеют склонность к периферическому росу и слиянию. При этом образуются полициклические фигуры. Бляшки могут изъязвляться, при заживлении язв формируются рубцы.
Если некробиоз поражает не голени, а другие участки тела, бляшки могут располагаться на приподнятом, отечном основании, покрываться мелкими пузырьками. Атрофия дермы при этом не возникает.
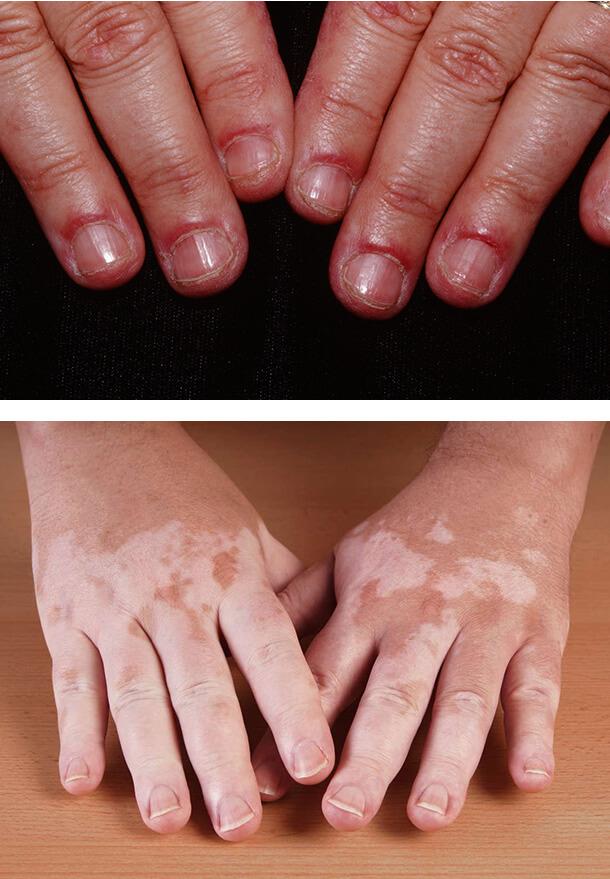
1. Диабетическая дерматопатия
2. Липоидный некробиоз
Околоногтевые телеангиоэктазии
Проявляются как красные расширенные тонкие сосуды, к
оторые являются следствием потери нормального микроциркуляторного русла и расширения оставшихся капилляров. У лиц с диабетическим поражением этот симптом наблюдается в половине случаев. Он часто сочетается с покраснением околоногтевого валика, болезненностью тканей, постоянными заусенцами и травмами кутикулы.
Витилиго
Появление светлых кожных пятен обычно возникает при диабете 1-го типа у 7% больных. Развивается заболевание в возрасте 20- 30 лет и связано с полиэндокринопатией, в том числе недостаточностью функции надпочечников, аутоиммунным поражением щитовидной железы и патологией гипофиза. Витилиго может сочетаться с гастритом, пернициозной анемией, выпадением волос.
Заболевание плохо поддается лечению. Пациентам советуют избегать солнечных лучей и использовать солнцезащитные средства с ультрафиолетовым фильтром. При изолированных небольших пятнах, расположенных на лице, могут использоваться мази с глюкокортикостероидами.

1. Околоногтевые телеангиоэктазии
2. Витилиго
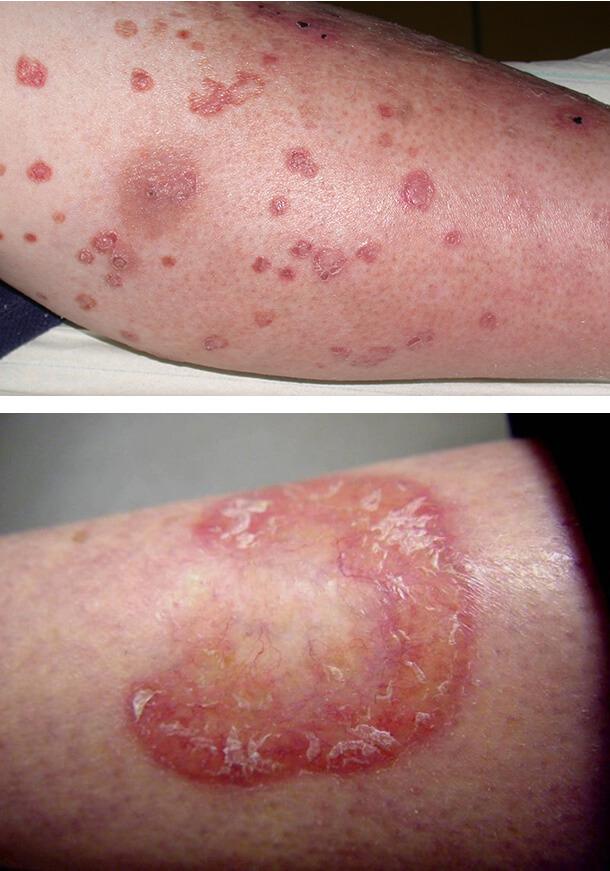
Красный плоский лишай
Данное поражение кожи наблюдается у пациентов с 1 типом диабета. Клинически красный плоский лишай проявляется плоскими покраснениями неправильной формы на запястьях, тыле стопы и голенях. Также патология поражает полость рта в виде белых полосок. Необходимо отличать эти проявления от побочных лихеноидных реакций на лекарственные средства (например, противовоспалительные или гипотензивные препараты), но точная дифференцировка возможна только после гистологического исследования очага поражения.
Диабетические пузыри (буллы)
Такое состояние кожи встречается редко, но свидетельствует о постоянно высоком уровне сахара в крови. Диабетические буллы очень похожи на пузыри, возникающие при ожогах. Они локализуются на ладонях, стопах, предплечьях, нижних конечностях. В течение нескольких недель очаги поражения исчезают самопроизвольно, если не присоединилась вторичная инфекция и не развилось нагноение. Осложнение чаще поражает мужчин.
Обычные причины буллезного дерматоза – травмы, но поражение может возникать и спонтанно. Размер отдельного пузыря варьируется от нескольких миллиметров до 5 см.
Происхождение диабетических булл неясно. Они содержат прозрачную жидкость и в дальнейшем заживают, не оставляя шрамов. Лишь иногда остаются небольшие рубцы, которые хорошо поддаются лечению наружными средствами.
Заболевание связано с плохим контролем болезни и высоким уровнем сахара в крови.
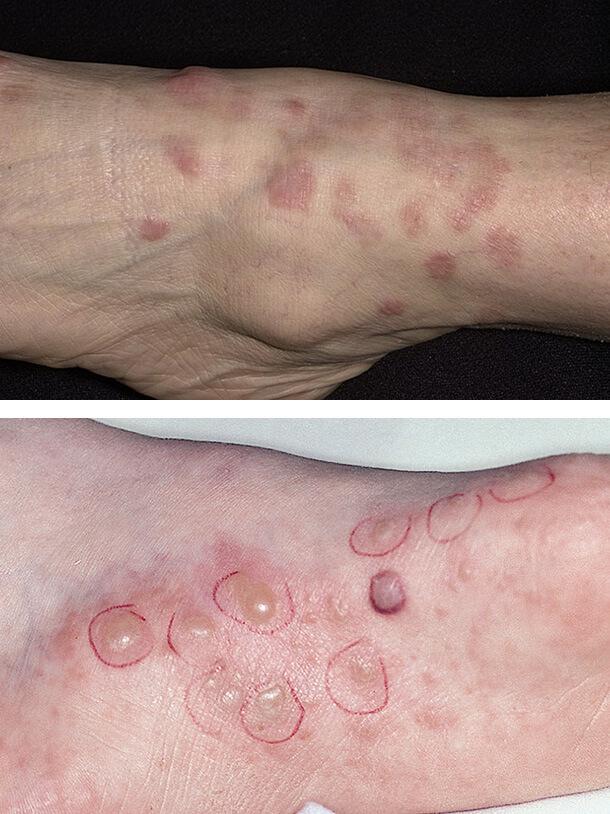
1. Красный плоский лишай
2. Диабетические буллы
Диабетический рубеоз
Это постоянное или временное покраснение эпидермиса щек, реже лба или конечностей. Оно связано с ухудшением кровенаполнения капилляров при микроангиопатии.
Пиодермия
Кожные проявления сахарного диабета нередко включают инфекционные поражения. Это связано со снижением иммунитета и нарушением кровоснабжения. Любая инфекция, возникающая на фоне диабетической ангиопатии, протекает тяжелее. У таких людей чаще возникают фурункулы, карбункулы, фолликулит, импетиго, угревая сыпь, панариций и другие виды пиодермии.
Типичное поражение кожи при диабете – фурункулез. Это глубокое воспаление волосяного фолликула, ведущее к образованию гнойника. Появляются красные, припухшие, болезненные узелки на участках кожи, имеющих волосы. Нередко это первый симптом диабета.
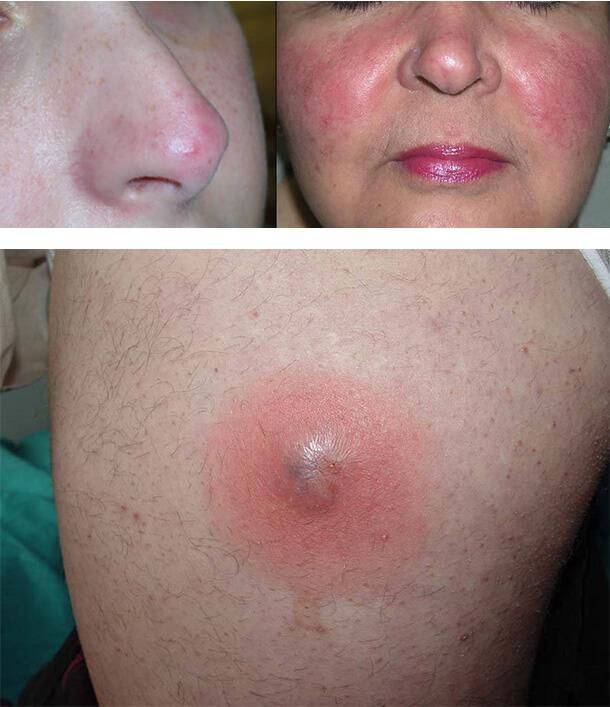
1. Диабетический рубеоз
2. Пиодермия
Грибковые инфекции
Заболевания кожи при сахарном диабете часто связаны с грибковым поражением. Особенно благоприятные условия создаются для размножения грибков рода Кандида. Чаще всего повреждение развивается в кожных складках с повышенной температурой и влажностью, например, под молочными железами. Также поражаются межпальцевые промежутки на кистях и стопах, уголки рта, подмышечные впадины, паховые области и половые органы. Болезнь сопровождается зудом, жжением, покраснением, белым налетом на пораженных участках. Может развиться грибок ногтей и разноцветный лишай.
Кольцевидная гранулема
Это хроническое рецидивирующее кожное заболевание с разной клинической картиной. Высыпания могут быть единичными или множественными, располагаться подкожно или в виде узлов. При диабете наблюдается преимущественно диссеминированная (распространенная) форма.
Внешне поражение выглядит как толстые папулы (бугорки) в виде линз и узелки розово-фиолетового или телесного цвета. Они сливаются в многочисленные кольцевидные бляшки с гладкой поверхностью. Располагаются на плечах, верхней части туловища, на тыльной стороне ладоней и подошв, в области затылка, на лице. Количество элементов сыпи может достигать нескольких сотен, а их размер – до 5 см. Жалобы обычно отсутствуют, иногда отмечается умеренный непостоянный зуд.
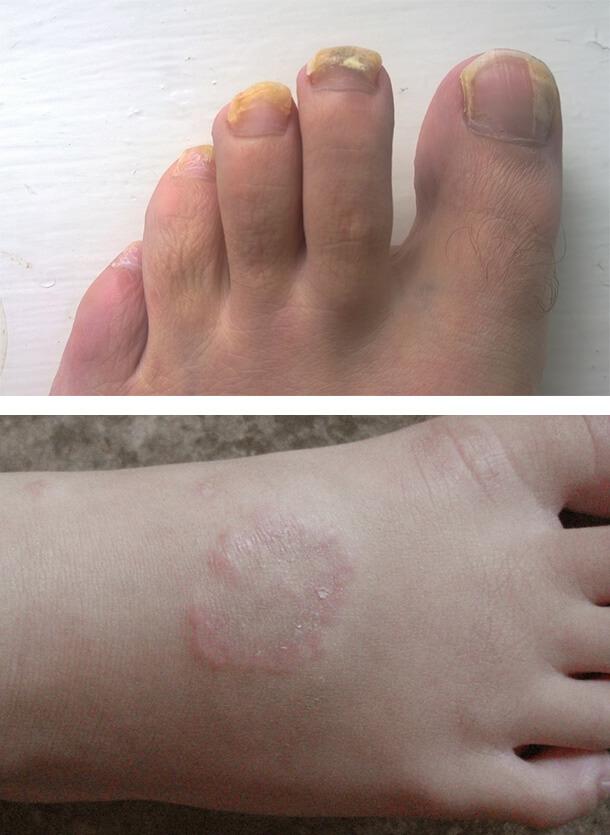
1. Грибковые инфекции
2. Кольцевидная гранулема
Диабетический склероз кожи
Изменения кожи вызваны отеком верхней части дермы, нарушением строения коллагена, накоплением коллагена 3-го типа и кислых мукополисахаридов.
Склероз входит в состав синдрома «диабетической руки», поражает около трети лиц с инсулинзависимым вариантом болезни и клинически напоминает прогрессирующую склеродермию. Очень сухая кожа на тыльной поверхности ладоней и пальцев уплотняется и стягивается, в области межфаланговых суставов она становится шероховатой.
Процесс может распространиться на предплечья и даже на туловище, имитируя склеродермию. Ограничивается активное и пассивное движение в суставах, пальцы кисти принимают постоянное положение умеренного сгибания.
Также может возникнуть покраснение и утолщение кожи на верхней части туловища. Это наблюдается у 15% пациентов. Пораженные участки резко отграничены от здорового кожного покрова. Такое состояние в 10 раз чаще встречается у мужчин. Начинается процесс постепенно, плохо диагностируется, обычно возникает у лиц с ожирением.
Ксантомы
Плохой контроль уровня сахара в крови может привести к развитию ксантом – желтых папул (высыпаний), которые расположены на задней стороне конечностей. Ксантомы связаны с повышенным уровнем липидов в крови. При этом состоянии жиры накапливаются в клетках кожи.
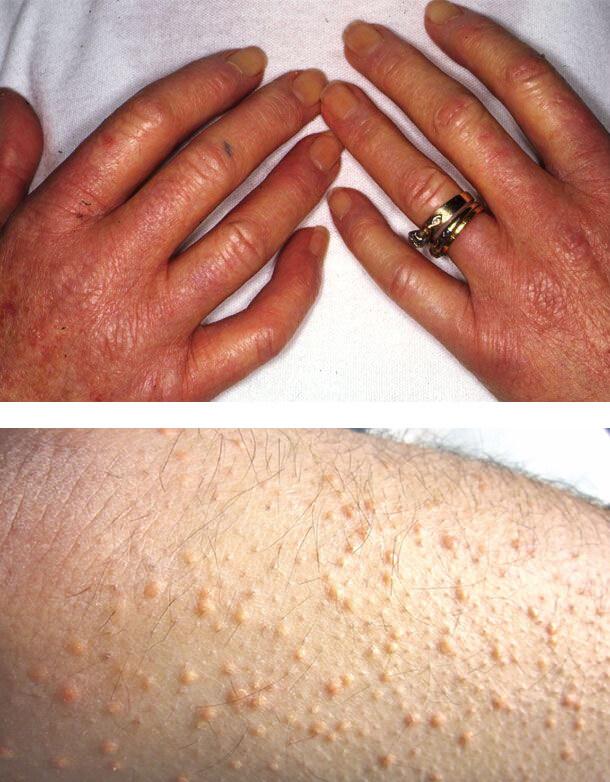
1. Диабетический склероз кожи
2. Ксантомы
Диабетическая гангрена
Это тяжелая инфекция стопы, возникающая при значительном нарушении кровоснабжения конечностей. Она поражает пальцы ног и пятки. Внешне поражение выглядит как черный некротизированный участок, отграниченный от здоровой ткани покрасневшей воспалительной зоной. Заболевание требует срочного лечения, может понадобиться ампутация части конечности.
Диабетическая язва
Это округлое, глубокое, плохо заживающее поражение. Чаще всего оно возникает на стопах и у основания большого пальца. Язва возникает под влиянием различных факторов, таких как:
- плоскостопие и другие деформации костного скелета стопы;
- периферическая нейропатия (поражение нервных волокон);
- атеросклероз периферических артерий.
Все эти состояния чаще наблюдаются именно при диабете.
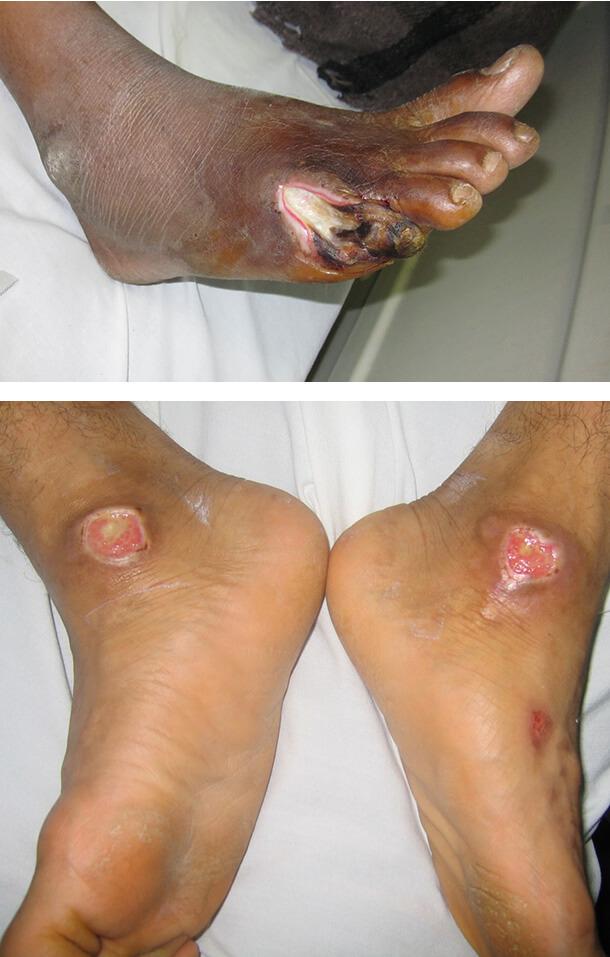
1. Диабетическая гангрена
2. Диабетическая язва
Черный акантоз
Проявляется симметричными гиперпигментированными изменениями в виде кожных бляшек, которые располагаются на сгибательных поверхностях суставов и участках, подвергающихся интенсивному трению. Ороговевшие симметричные темные бляшки также располагаются в подмышечных складках, в области шеи, на ладонях.
Чаще это связано с инсулинорезистентностью и ожирением, реже может быть признаком злокачественной опухоли. Также акантоз служит одним из признаков синдрома Кушинга, акромегалии, поликистоза яичников, гипотиреоза, гиперандрогении и других нарушений эндокринной функции.
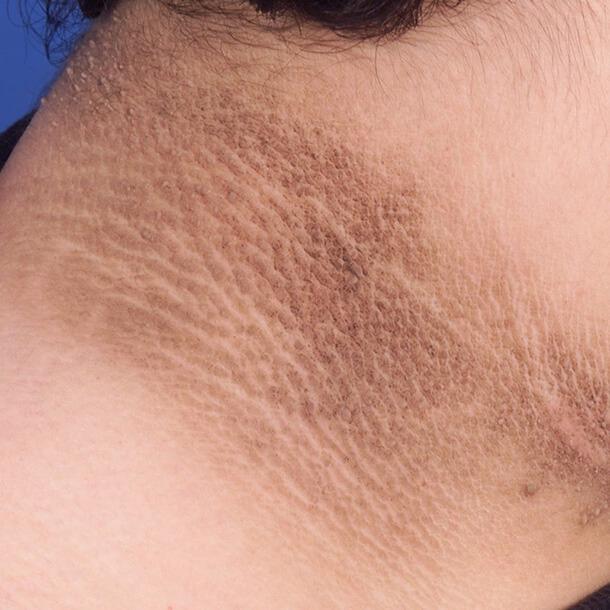
Черны акантоз
Лечение
Как и чем снять зуд при диабете?
Первое правило – нормализация уровня сахара в крови, то есть полноценное лечение основного заболевания.
При зуде без других внешних признаков могут помочь такие рекомендации:
- не принимать горячие ванны, которые сушат кожу;
- наносить увлажняющий лосьон на все тело сразу после высыхания кожи при мытье, за исключением межпальцевых промежутков;
- избегать увлажняющих средств с красителями и отдушками, лучше всего использовать гипоаллергенные средства или специальные аптечные препараты для ухода за кожей при диабете;
- соблюдать необходимую диету, избегать употребления простых углеводов.
Уход за кожей при сахарном диабете также включает такие правила:
- использовать мягкое нейтральное мыло, хорошо смывать его и аккуратно просушивать кожную поверхность, не растирая ее;
- аккуратно промокать область межпальцевых промежутков, избегать повышенной потливости стоп;
- избегать травмы кожи, околоногтевого валика, кутикулы при уходе за ногтями;
- использовать только хлопчатобумажное белье и носки;
- по возможности носить открытую обувь, позволяющую стопам хорошо проветриваться;
- при появлении любых пятен или повреждений обращаться к эндокринологу.
Постоянно сухая кожа нередко трескается и может инфицироваться. В дальнейшем это способно вызвать тяжелые осложнения. Поэтому при появлении повреждений необходима консультация врача. Помимо средств, улучшающих кровообращение и функцию периферических нервов (например, Берлитион), эндокринолог может назначить заживляющие мази. Вот наиболее эффективные из них при диабете:
- Бепантен, Пантодерм, Д-Пантенол: при сухости, трещинах, ссадинах;
- Метилурацил, Стизамет: при плохо заживающих ранах, диабетических язвах;
- Репарэф: при гнойных ранах, трофических язвах;
- Солкосерил: гель – при свежих, мокнущих поражениях, мазь – при сухих, заживающих ранках;
- Эбермин: очень эффективное средство при трофических язвах.
Лечение должно осуществляться только под контролем врача. Инфекция при диабете очень быстро распространяется и поражает глубокие кожные слои. Нарушенное кровоснабжение и иннервация создают условия для некроза тканей и формирования гангрены. Лечение такого состояния обычно хирургическое.
Видео: Об уходе за ногами при сахарном диабете
Кожные реакции на инсулин
Не стоит забывать, что многие кожные поражения при диабете связаны с введением инсулина. Белковые примеси в препарате, консерванты, сама молекула гормона могут вызывать аллергические реакции:
- Местные реакции достигают максимальной выраженности в течение 30 минут и исчезают через час. Проявляются покраснением, иногда возникает крапивница.
- Системные проявления приводят к появлению покраснения кожи и диффузной уртикартной сыпи. Анафилактические реакции нехарактерны.
- Часто отмечаются реакции поздней гиперчувствительности. Они отмечаются через 2 недели после начала введения инсулина: на месте инъекции через 4-24 часа после нее возникает зудящий узелок.
Другие осложнения инъекций инсулина включают образование келоидных рубцов, ороговевания кожи, пурпуру и локализованную пигментацию. Инсулинотерапия также может привести к липоатрофии – ограниченному уменьшению объема жировой ткани на месте инъекций через 6-24 месяца после начала лечения. Чаще страдают от этой патологии дети и женщины с ожирением.
Липогипертрофия клинически напоминает липому (жировик) и проявляется как мягкие узлы в месте частых инъекций.
