Диабетическая кардиомиопатия при сахарном диабете 1 типа


Диабетическая кардиомиопатия ‒ это совокупность патологических изменений в сердце, обусловленных метаболическими, сосудистыми и электролитными нарушениями при сахарном диабете. Клиника данного состояния разнообразна ‒ от бессимптомного течения до выраженной сердечной недостаточности с одышкой, отеками, кардиалгией, акроцианозом. Диагностика включает электрокардиографию, эхокардиографию, сцинтиграфию миокарда с таллием-201, функциональные пробы. Лечение комплексное, с обязательной коррекцией уровня глюкозы в крови и применением кардиопротективных средств, препаратов калия, тиазолидиндионов и статинов.
Общие сведения
Диабетическая кардиомиопатия (ДК) выделена как отдельное заболевание в 1973 году. Она может возникать при любом типе сахарного диабета (СД), а также диагностироваться у детей, если при беременности их матери страдали гипергликемией. Нередко это состояние регистрируется спустя 10-15 лет после выявления повышенного уровня сахара. Однако срок развития патологии очень вариабелен, так как зависит от ряда факторов ‒ типа диабета, схемы его лечения, диеты, наличия иных предрасполагающих факторов. По статистике, поражение сердца служит причиной летального исхода примерно у 20-25% больных со стойкой гипергликемией. Но данные цифры часто оспариваются, поскольку четко разграничить причины кардиомиопатии у пациентов с диабетом не всегда удается.
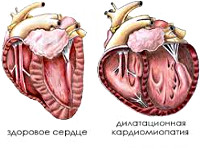
Диабетическая кардиомиопатия
Причины
Недостаточная выработка инсулина (1-й тип СД) или ослабление его воздействия на ткани (2-й тип СД) пагубно влияют на сердечно-сосудистую систему, что является важнейшей причиной развития кардиомиопатии. Существуют определенные предпосылки, увеличивающие вероятность поражения сердца при диабете, обусловленные как внешними, так и внутренними факторами. Это объясняет тот факт, что ДК развивается не у всех больных сахарным диабетом, а только у их части. Выделяют три основные группы причин возникновения данной патологии:
- Нарушение режима лечения и питания. Пренебрежение рекомендациями врача-эндокринолога является наиболее распространенным фактором развития ДК. В случае несоблюдения диеты концентрация глюкозы периодически повышается, что способствует повреждению кардиомиоцитов. Аналогично неправильное использование гипогликемических средств может нарушать микроциркуляцию в тканях сердца, приводя к их ишемии.
- Декомпенсация сахарного диабета. В тяжелых случаях при стойком повышении уровня глюкозы развивается поражение миокарда. Расстройство работы иных органов и систем (например, печени, почек, нейровегетативной системы) опосредованно также приводит к увеличению нагрузки на сердце. Поэтому при прогрессирующем диабете практически всегда возникает ДК, осложняя общую картину заболевания.
- Диабетическая эмбриофетопатия. При наличии у беременной женщины декомпенсированного диабета может поражаться сердце плода – возникает достаточно редкое детское заболевание, характеризующееся врожденной кардиомегалией и аритмией. Это происходит как из-за гипергликемии, так и из-за воздействия инсулина и гипогликемических препаратов на развитие ребенка
Кроме того, сахарный диабет является одним из факторов риска возникновения атеросклероза, поражающего коронарные сосуды. Однако многими авторами ишемическая болезнь сердца, развивающаяся из-за диабета и атеросклероза, не относится к истинной диабетической кардиомиопатии. Редкой причиной ДК выступают также повреждения сердца в результате использования некачественных гипогликемических средств (например, плохо очищенных препаратов инсулина).
Патогенез
В развитии диабетической кардиомиопатии принимают участие три патогенетических механизма – метаболический, ангиопатический и нейровегетативный. Наиболее значим первый вариант ‒ инсулиновая недостаточность приводит к энергетическому дефициту внутри кардиомиоцитов, которые компенсируют его процессами протеолиза и липолиза.
В результате внутри сердечной мышцы происходит накопление продуктов распада липидов и аминокислот, что влечет за собой увеличение выработки NO и других медиаторов воспаления. Кислотно-основное равновесие в тканях смещается к ацидозу, изменяя трансмембранный потенциал и концентрацию неорганических ионов. Это снижает автоматизм и приводит к нарушению проводимости в сердце. Одновременно в тканях увеличивается количество гликозилированных белков и протеогликанов, затрудняющих доставку кислорода к клеткам и усугубляющих недостаток энергии.
Ангиопатический механизм повреждения миокарда при диабете может развиваться как изолированно, так и в сочетании с метаболическими расстройствами. Резкие колебания уровня инсулина стимулируют рецепторы, активизирующие пролиферацию гладкомышечного слоя коронарных сосудов. Это приводит к их сужению и дополнительному снижению перфузии миокарда. Итогом данного процесса является микроангиопатия, осложняющаяся повреждением эндотелия и усугубляющая ишемические явления. Также происходит разрастание аномального коллагена в тканях сердечной мышцы, что изменяет ее плотность и эластичность.
Дистрофия нейровегетативной системы, затрагивающая сердце, возникает на конечных этапах развития ДК. Как правило, прямое поражение кардиомиоцитов и сосудов развивается раньше. В результате гипергликемии, а также диабетического гепатоза (при глубокой декомпенсации сахарного диабета) происходит повреждение вегетативной нервной системы. Ее волокна демиелинизируются, а центры могут повреждаться в результате недостатка глюкозы и кетоацидоза. На этом фоне возникает вагусная денервация сердца, проявляющаяся нарушением ритма его сокращений. Совокупность этих процессов приводит к ишемической болезни, увеличению объема миокарда и в конечном итоге ‒ к сердечной недостаточности.
Классификация
В практической кардиологии выделяют несколько разновидностей диабетической кардиомиопатии, классификация основана на этиологических и патогенетических особенностях заболевания. Несмотря на то, что в развитии патологии задействованы сразу несколько механизмов, обычно один из них выражен сильнее остальных. Знание ведущего сценария патогенеза позволяет специалисту скорректировать лечение для большей его эффективности у конкретного больного. В настоящее время известно три формы ДК:
- Первичная форма. При этом варианте основную роль в поражении миокарда играют метаболические расстройства, связанные с накоплением в тканях продуктов метаболизма жиров и гликозилированных протеинов. Является распространенным видом болезни, но зачастую характеризуется бессимптомным течением и случайно выявляется при обследовании пациента, страдающего сахарным диабетом.
- Вторичная форма. Может возникать изначально или в результате прогрессирования метаболических нарушений. При этом типе поражаются коронарные артериолы, ухудшается микроциркуляция, снижается перфузия, и появляется ишемия миокарда. Некоторые кардиологи относят к этому варианту и коронарный атеросклероз диабетической этиологии.
- Эмбриофетопатический тип. Редкая форма, диагностирующаяся у детей, матери которых страдали от сахарного диабета. Многими специалистами оспаривается отношение данной патологии к диабетической кардиомиопатии.
Симптомы диабетической кардиомиопатии
С момента начала поражения сердца до первых симптомов заболевания может пройти длительное время ‒ от нескольких месяцев до 4-6 лет. Чаще всего больные жалуются на боли в области сердца, напоминающие ишемические ‒ давящее ощущение в левой половине грудной клетки. Однако их выраженность намного слабее, нежели при стенокардии, также не характерна иррадиация в шею, зону лопатки, левую руку. Первоначально кардиалгия появляется после физической нагрузки или пропуска приема инсулина, но в дальнейшем может возникать и в спокойном состоянии. Важным диагностическим признаком является отсутствие реакции на прием нитратов ‒ нитроглицерин не устраняет болевые ощущения.
У части пациентов болевой синдром не развивается, но имеет место одышка, акроцианоз, головокружение ‒ они также возникают как на фоне нагрузок, так и без таковых. Длительность приступа составляет от нескольких минут до 1-3 часов, после чего (на начальных этапах заболевания) кардиальные симптомы ослабевают. При запущенных формах ДК больные указывают на практически постоянную боль в груди, слабость, головокружение и головные боли. Даже самые слабые нагрузки (подъем по лестнице, ускоренный шаг) вызывают сильную одышку, кашель и усиление неприятных ощущений.
Осложнения
При отсутствии лечения, продолжении нарушения пищевого режима, некорригируемой гипергликемии диабетическая кардиомиопатия приводит к нарастающей сердечной недостаточности застойного характера. В результате этого может развиваться кардиогенный отек легких и дистрофия печени. Данные явления значительно усугубляют течение сахарного диабета и угрожают жизни больного. Слабость миокарда также способствует нарушению микроциркуляции, особенно на дистальных участках конечностей, что в комплексе с микроангиопатией ведет к образованию трофических язв и гангрены. Хроническая ишемия миокарда значительно облегчает развитие инфаркта, мелко- и крупноочагового кардиосклероза.
Диагностика
Для успешного лечения диабетической кардиомиопатии важна ранняя диагностика, поскольку это значительно снижает риск осложнений и замедляет прогрессирование патологии. С этой целью больным сахарным диабетом следует регулярно проходить обследование у кардиолога даже при отсутствии субъективных симптомов. В клинической практике используют множество методик, позволяющих дифференцировать ДК от иных сердечно-сосудистых заболеваний и определить тип и стадию болезни для разработки эффективной схемы лечения. Наиболее часто при кардиомиопатии применяют следующие диагностические техники:
- Электрокардиография. Простой и эффективный метод мониторинга сердечной активности и выявления ранних изменений в сердечной мышце. У больных с ДК картина ЭКГ схожа с ишемической болезнью ‒ смещение сегмента ST, сглаживание комплекса QRS, деформация зубца Т. По мере прогрессирования патологии также возможно снижение вольтажа, изменение электрической оси сердца, аритмия.
- Эхокардиография. При ЭхоКГ выявляется утолщение стенок желудочков, увеличение общей массы сердца и изменение плотности миокарда. Одновременно обнаруживается снижение сократительной способности сердечной мышцы и объема выброса крови. При длительном течении патологии возможно увидеть признаки дилатационной кардиомиопатии или очагового кардиосклероза.
- Радиосцинтиграфия. Радионуклидное изучение поступления крови к тканям сердца производится при помощи РФП, содержащих таллий-201. Перфузионная сцинтиграфия миокарда позволяет выявить наиболее ранние признаки коронарной микроангиопатии (вторичной ДК) на основании снижения поступления препарата в миокард. Однако на ранних этапах первичной диабетической кардиомиопатии результаты теста могут быть неоднозначными.
При легких формах заболевания нередко назначают велоэргометрию для обнаружения изменений на ЭКГ в период физических нагрузок, что позволяет уточнить диагноз. Также больным проводится биохимический анализ крови, в рамках которого определяется уровень глюкозы, липопротеидов, сердечных и печеночных ферментов. Коронарография необходима при подозрении на атеросклероз сосудов сердца. Все эти методики позволяют отличить ДК от ишемической болезни и других состояний, прямо не связанных с сахарным диабетом.
Лечение диабетической кардиомиопатии
Терапия этого состояния многокомпонентная и неразрывно связана с лечением основного заболевания ‒ сахарного диабета. Адекватная диета, постоянный контроль уровня сахара в крови, устранение резких скачков уровня инсулина даже без приема сердечных препаратов способны значительно улучшить состояние больного. Но в ряде случаев ДК обнаруживается уже в довольно запущенном состоянии, требующем вмешательства врача-кардиолога. Для замедления прогрессирования и лечения кардиомиопатии при диабете используют следующие группы препаратов:
- Тиазолидиндионы. Эти гипогликемические препараты избирательно замедляют деление гладкомышечных клеток коронарных артериол, препятствуя уменьшению их просвета и ухудшению перфузии миокарда. Однако их допустимо использовать лишь при доказанном поражении микроциркуляторной сети сердца – в редких случаях они могут вызывать кардиопатическое воздействие, причины которого неясны.
- Препараты калия. При ДК следствием метаболических расстройств является нехватка ионов калия в кардиомиоцитах. Его дефицит также может быть обусловлен повышенным диурезом, что нередко наблюдается при диабете, нарушением диеты, приемом некоторых лекарств. Препараты калия пополняют количество микроэлемента в организме, нормализуя электролитный состав и мембранный потенциал клеток миокарда.
- Статины. У ряда больных наблюдается гиперлипидемия, которая повышает риск развития атеросклероза, осложняющего течение кардиомиопатии. Данные средства, например, аторвастатин, снижают уровень опасных ЛПНП, а также способствуют элиминации из тканей сердца продуктов расщепления жиров. В долгосрочной перспективе использование статинов увеличивает продолжительность жизни больных диабетом и резко уменьшает риск инфарктов и инсультов.
- Бета-адреноблокаторы. Их назначают при выраженных ишемических изменениях в миокарде или развитии тахиаритмии. Они снижают частоту сердечных сокращений и уменьшают потребность миокарда в кислороде, улучшая его метаболизм. Особенно актуально использование бета-блокаторов при дистрофии вегетативных нервов, которые в норме способствуют снижению частоты сердечных сокращений.
По показаниям могут применяться различные гипогликемические средства (особенно при диабете 2-го типа), ингибиторы АПФ, блокаторы кальциевых каналов, антиоксиданты. При наличии застойной сердечной недостаточности и развитии отеков назначают диуретические препараты с постоянным контролем ионного состава плазмы крови. В качестве поддерживающего лечения при сложных формах кардиомиопатии используют сердечные гликозиды.
Прогноз и профилактика
Прогностические перспективы диабетической кардиомиопатии тесно связаны с течением основного заболевания. При адекватной гипогликемической терапии, включающей как прием препаратов, так и образ жизни больного, скорость прогрессирования патологии существенно замедляется, а использование кардиопротективных средств помогает устранить кардиальные симптомы. В то же время, игнорирование болезни и пренебрежение к пищевому режиму на фоне сахарного диабета может привести к тяжелой сердечной недостаточности.
Профилактика ДК сводится к недопущению повышения уровня глюкозы и предотвращению развития декомпенсации диабета, регулярному наблюдению у эндокринолога. Особенно важно соблюдать эти правила беременным женщинам ‒ их дети могут получить внутриутробное поражение сердца.
Патология миокарда, которая возникает вследствие длительного протекания сахарного диабета, называется диабетическая кардиомиопатия. Такое заболевание возникает при протекании диабета в стадии субкомпенсации или декомпенсации. Кардиопатия бывает у детей и у взрослых. У молодых людей болезнь чаще всего выявляют при тщательном осмотре, так как не имеет проявлений. При прогрессировании кардиомиопатии появляются болезненные ощущения за грудиной, отеки и одышка. Заболевание приводит к смерти при отсутствии лечения, поэтому при появлении симптомов нужно пойти к врачу.
Виды диабетической кардиопатии
Существуют такие виды патологии:
- Ранний вид кардиомиопатии:
- пациент не выявляет никаких жалоб;
- при обследовании выявляются ухудшения метаболических процессов;
- изменения в миокарде не проявляются;
- развитие диастолической дисфункции;
- нарушение обмена кальция.
- Промежуточный:
- выявляется повреждение миокарда;
- развитие миокардиального фиброза;
- увеличение сердечной мышцы;
- нарушение функции в систолу и диастолу;
- развитие некроза и фиброза.
- Поздний вид:
- изменение сосудов сердечной мышцы;
- характерно прогрессирование нарушения обмена веществ и фиброза;
- развитие ИБС.
Вернуться к оглавлению
Основные причины
Диабетическая кардиомиопатия появляется из-за длительного течения диабета. Вследствие этого происходит изменение метаболических процессов в организме. К ним относятся нарушения:
- образования белков;
- окислительно-восстановительных реакций;
- обмена электролитов;
- энергообеспечения клеток;
- снабжения кислородом кровяное русло.
 При структурных нарушениях в сердце, возникает диабетическая кардиомиопатия.
При структурных нарушениях в сердце, возникает диабетическая кардиомиопатия.
Появление диабетической кардиомиопатии возникает вследствие воздействия таких факторов:
- Структурные — разрастание соединительной ткани и увеличение кардиомиоцитов.
- Функциональные — нарушение систолической и диастолической функции сердца, а также нарушения в работе митохондрий. Происходит изменение кальциевых каналов и ухудшение сокращения кардиомиоцитов.
- Регуляторные — снижается активность сигнальных молекул.
Вернуться к оглавлению
Механизм развития заболевания
В основе развития диабетической кардиомиопатии лежит нарушение сократительной способности сердечной мышцы. Такое нарушение возникает вследствие диффузных изменений в тканях мышцы сердца — развитие миокардиального фиброза. Также большую роль в нарушении сокращения миокарда играет увеличение кардиомиоцитов и возникновения поражения органелл.
Вернуться к оглавлению
Симптомы диабетической кардиомиопатии
Выделяют такую симптоматику:
- болезненные ощущения за грудиной ноющего характера;
- трудность дыхания;
- отекание нижних конечностей;
- появление влажного кашля;
- вялость;
- сильная утомляемость;
- ощущение сердцебиения;
- головокружение;
- цианоз или покраснение лица.
Вернуться к оглавлению
Диагностические мероприятия
 Консультация кардиолога при симптомах кардиомиопатии обязательна.
Консультация кардиолога при симптомах кардиомиопатии обязательна.
При появлении симптомов кардиомиопатии обязательно нужна консультация кардиолога и терапевта. Врачи выслушают жалобы пациента и проведут осмотр. При аускультации выслушиваются ослабленные тоны сердца и наличие систолического шума. При перкуссии выявляется расширение границ сердца. После этого врач проведет сравнительную диагностику с заболеваниями сердечно-сосудистой системы и назначит специальные анализы для постановки точного диагноза:
- общий анализ крови и мочи;
- биохимию крови;
- анализ крови на липидный спектр;
- электрокардиографию;
- исследование сахара крови;
- УЗИ сердца;
- холтеровский мониторинг;
- рентгенологическое исследование грудной клетки.
Вернуться к оглавлению
Лечение заболевания
Диабетическая кардиомиопатия — это заболевание, которое может спровоцировать сердечную недостаточность и летальный исход при неправильном и несвоевременном лечении.
При возникновении симптомов такой патологии нельзя заниматься самолечением, а нужно обратиться к кардиологу. Врач запишет все жалобы пациента, осмотрит его и назначит специальные анализы и инструментальные исследования. Когда будет выставлен диагноз, доктор назначит специально разработанное лечение. Для лечения диабетической кардиомиопатии назначаются медикаменты и народные средства, которые под контролем врачей также применяют в домашних условиях. После этого специалист даст рекомендации по дальнейшему способу жизни.
Вернуться к оглавлению
Медикаментозная терапия
Для лечения такой патологии сердца применяются препараты, указанные в таблице:
| Группы препаратов | Названия |
| Противодиабетические | «Розиглитазон» |
| «Пиоглитазон» | |
| «Метформин» | |
| Антиоксиданты | «Липин» |
| «Эспа-Липон» | |
| Препараты калия | «Аспаркам» |
| «Панангин» | |
| Антиаритмические | «Метопролол» |
| «Верапамил» | |
| Мочегонные | «Диувер» |
| «Индап» | |
| Ингибиторы АПФ | «Каптоприл» |
| «Лизиноприл» | |
| Сердечные гликозиды | «Дигоксин» |
| «Коргликон» |
Вернуться к оглавлению
Народные средства
 Калина и мед один из рецептов народной медицины.
Калина и мед один из рецептов народной медицины.
Для лечения кардиомиопатии применяют такие рецепты целителей:
- Калина и мед. 1 столовую ложку плодов калины смешать с 1 столовой ложкой меда и все залить 1 стаканом горячей воды. После того как смесь постоит 1 час, употреблять по полстакана 2 раза на день перед едой.
- Настой из пустырника. 30 грамм высушенной травы размешать в пол-литра горячей воды и поставить настаиваться на протяжении часа. После этого тщательно процедить и употреблять по 1/3 стакана 3 раза в день.
- Чеснок и мед. Измельчить чеснок до состояния кашицы и добавить в него мед в соотношении 1:1. Смесь плотно закрыть в емкости и поставить в темное место на неделю. Употреблять по 1 столовой ложке до приема пищи.
- Календула. 2 чайные ложки высушенных цветков календулы размешать в пол литра горячей воды и поставить настаиваться на протяжении часа. Принимать по ½ стакана через каждые 6 часов.
Вернуться к оглавлению
Профилактика заболевания
Для профилактики возникновения диабетической кардиомиопатии и опасных последствий рекомендовано каждый день измерять уровень сахара в крови, соблюдать диетическое питание при сахарном диабете и заниматься дозировано физическими упражнениями. Обязательно нужно отказаться от курения, употребления алкоголя и регулярно следить за массой тела. Также рекомендовано избегать стрессовых ситуаций и переутомления. Если у пациента возникло ухудшение самочувствия, нужно обязательно обратиться к лечащему врачу.
