Диагностика диабета 2 типа у подростков

Происходит угрожающее увеличение СД 2 среди лиц молодого возраста, что по мнению экспертов в области сахарного диабета и будет главной проблемой в течении данного заболевания в следующем десятилетии. Прогнозируется. что к 2050 году численность детей с СД 2 типа вырастет в 4 раза.
Сахарный диабет 2 типа (СД2) у молодых, все чаще выявляют у детей, в связи с признаками инсулинорезистентности, β-клеточной дисфункции и относительной недостаточностью инсулина, но отсутствием связанных с диабетом иммунных маркеров.
Наибольшая распространенность среди небелых Европейского происхождения, например, черного африканского происхождения, родом из Северной Америки, латиноамериканцев (особенно мексиканцев), Азиатского, Южно-Азиатского (Индийский полуостров), и уроженцев островов Тихого океана. В США: только 6% среди неиспаноязычных белых и 22% среди испаноговорящих, 33% для негров, 40% для азиатов/жителей островов Тихого океана, и 76% для коренных американцев. В Гонконге, >90% молодых имеют СД2, в Тайване-50%, почти 60% в Японии.
Технические достижения в сфере развлечений, средствами малой механизации и транспорта, вместе с экономической средой, которые делают высококалорийную еду все более доступной и недорогой, привели к возникновению СД2 у детей и усложняют его лечение
СД2 в Северной Америке и Европе в большей степени затрагивает население с меньшим уровнем доходов, менее образованные родители, менее застрахованные. Этот социально-экономический уклон не был описан для азиатских пациентов с СД2.
Наследственность по диабету в 75% или более детей с СД2. Нарушение этих членов семьи в контроле веса и глюкозы является общим, в результате осложнений отношений у членов семьи, чувства фатализма и покорности у ребенка. Послушные в зоне риска.
Критерии диагностики сахарного диабета 2-го типа у детей и подростков, ISPAD (2000) в настоящее время дополнены.
Клинические:
- отягощенная наследственность (наличие СД 2 у родственников первой и второй линии родства); Наличие одного из родителей с СД2 имеют примерно 30-40% пожизненный риск развития диабета, и тех, у кого два родителя с СД2 имеют риск 70%. Кроме того, риск развития СД2 увеличивается в два — четыре раза если брат с СД2.
- длительное латентное течение, практически отсутствие клинических признаков; около трети больных СД2 диагностируется при рутинном лабораторном обследовании (обычно мочи) в рамках школьного обследования, а не в результате предъявления конкретных жалоб.
- экстремальное центральное ожирение и малоподвижность; около трети детей с СД2 имеют ИМТ больше 40 кг/м2, с указанием на морбидное ожирение, а 17% имеют ИМТ больше 45 кг/м2. В Японии, однако, ∼30% СД2 не страдают ожирением
- широко распространены пищевые расстройства.
- отсутствие склонности к кетозу, но встречались случаи кетоза и гиперосмолярности;
-
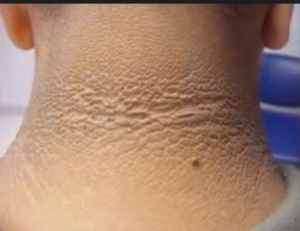 признаки ИР (acanthosis nigricans — потемнение кожи в крупных складках, папиломы, АГ, дислипидемия, синдром поликистозных яичников, жировой гепатоз, апноэ во сне, кандидозная инфекция). Гипертензия более распространена среди молодежи с СД2 по сравнению с СД1: 26% против 16%,
признаки ИР (acanthosis nigricans — потемнение кожи в крупных складках, папиломы, АГ, дислипидемия, синдром поликистозных яичников, жировой гепатоз, апноэ во сне, кандидозная инфекция). Гипертензия более распространена среди молодежи с СД2 по сравнению с СД1: 26% против 16%, - Возраст старше 10 лет, в среднем от 13 до 14 лет. Это совпадает с пиком физиологической пубертатной инсулинорезистентности, что может привести к появлению манифестного диабета у ранее компенсированных подростков.
- Чаще СД 2 типа у девочек, чем у мальчиков: соотношение составляет 1,7:1, независимо от расы
- 25% девочек с СД2 имеют вагинальные инфекции, что свидетельствует о глюкозурии
- Отмечены также тяжелые инфекции (остеомиелит и фарингит), ожирение, дизурию и энурез.
- Высокий риск развития ретинопатии в 42%, из них 90.1% классифицируются как “очень мягкая непролиферативная ретинопатия” (микроаневризмы или другая сосудистая патология, такая как интраретинальное кровоизлияние или «вата», а также инфаркт) и в 9,8% классифицируются как “умеренная непролиферативная ретинопатия” (микроаневризмы и другая сосудистая патология)
- Молодежь с СД2 также имеют более высокие показатели микроальбуминурии и последующей нефропатией, чем сверстники с СД1. Микроальбуминурия ( ≥20 мкг/мин) у 28% молодежи с СД-2 по сравнению 6% с СД1. 22% молодых людей с СД2 имели нарушение отношения альбумина к креатинину (≥30 мкг/мг), в отличие от всего 9,2% пациентов с СД1. Японские данные показывают 44.4% случаев нефропатии у молодежи СД2 по сравнению с 20,2% в СД1.
Параклинические:
- обязательные лабораторные – умеренная тощаковая гипергликемия (до 10 ммоль/л), постпрандиальная гипергликемия 10-14 ммоль/л, возможно наличие следов глюкозурии;
- дополнительные лабораторные – уровень HbA1c на момент обследования > 6,4%;
- отсутствие аутоиммунных признаков — аутоантител к β-клеткам, ГАД, инсулин-ассоциированному протеину — 2.
- Нормальный или даже повышенный уровень С-пептида и инсулина. Но снижение функции В-клеток прогрессирует в 3-4 раза быстрее, чем у взрослых как правило, в течении 3-х последующих лет.
- артериальная гипертония и дислипидемия являются широко распространенными среди молодежи с СД2. Повышенный уровень триглицеридов (65%), снижение ЛПВП (60%), повышенный апов (36%), и плотные ЛПНП (36%).
Тяжелая инсулинорезистентность сопровождается выраженной недостаточностью β-клеток, нарушением первой ( <75%) и второй фазы секреции инсулина (< 55%) у подростков с СД 2. Функция β-клеток по отношению к чувствительности к инсулину составляла < 85% среди молодежи с СД2.
По данным канадских исследователей 9% из 51 пациента с манифестацией СД 2 типа в детском возрасте к 18–33 годам погибли, 6% находились на диализе, у 2% больных были ампутированы пальцы стопы, у 2% – развилась слепота. Иногда сильное обезвоживание (гиперосмолярная кома, гипергликемия и гипокалиемия) может быть фатальным.
Рекомендации для диагностики СД 2 у молодых людей:
- Тестирование альбуминурии следует проводить в момент постановки диагноза и затем ежегодно. Повышенные уровни альбумина с мочой должно быть подтверждено на двух из трех образцов.
- Артериальное давление (АД) следует контролировать при каждом посещении согласно стандартизированным методикам для детей. Повышенное давление должно быть подтверждено в два дополнительных дня.
- Тестирование дислипидемии следует проводить только после установления диагноза при контроле и далее ежегодно.
- Оценка нежировой болезни печени должно быть сделано на момент постановки диагноза и затем ежегодно.
- Вопросы о половом созревании, нарушение менструального цикла должны быть оценены на момент постановки диагноза и затем регулярно.
- Обследование ретинопатии должно проводиться при постановке диагноза и затем ежегодно.
Диетические рекомендации включают в себя:
- Исключение сахаросодержащих безалкогольных напитков и соков в больших количествах. Полная ликвидация этих напитков и замена водой.
- Избегая чрезмерно строгие диеты, не использовать пищу для вознаграждения.
- питание следует принимать по графику, в одно месте, никакой другой активности (телевизор, учеба, чтение, и игра), желательно с семьёй.
- Еда и закуски должны быть поданы в тарелку или миску, не употреблять в пищу прямо из коробки.
- Ограничение доступа к еде с высоким содержанием жиров, высокой калорийности, чтение этикеток и контроль закупок.
Обратите внимание, рекомендации по белковому питанию скрыты!
Такое чрезвычайно агрессивное в отношении сосудистых осложнений течение СД 2 типа, диагностированного в детском и подростковом возрасте, требует проведения своевременного, патогенетически обоснованного эффективного лечения.
В лечении применяли метформин, чтобы минимизировать желудочно-кишечный дискомфорт, метформин должен титруют медленно, начиная с 500 мг ежедневно перед сном в течение недели, и если переносится без побочных эффектов, доза может быть увеличена до 500 мг два раза в день во время еды, а затем на 500 мг/сут каждую неделю. Эффективные дозы около 2000 мг/сут с максимальной рекомендуемой суточной дозе 2550 мг.
Использование препаратов сульфонилмочевины связано с повышенным риском гипогликемии у подростков
Автор Руслан Хусаинов На чтение 4 мин. Опубликовано 18.09.2018 17:15
Обновлено 18.09.2018 17:15
Диабет 2 типа является хроническим заболеванием, которое встречается в любом возрасте. Диабет часто развивается постепенно, что может затруднить его диагностику у детей.
Что такое диабет 2 типа?
Диабет 2 типа — это хроническое состояние, характеризующееся высоким уровнем сахара в крови. Поджелудочная железа вырабатывает гормон, называемый инсулин, который помогает контролировать количество сахара в крови. У человека с диабетом 2 типа организм либо не продуцирует достаточного количества инсулина, либо не реагирует на гормон. Это называется инсулинорезистентностью.
Заболевание в настоящее время поражает все большее число детей и подростков, поскольку показатели ожирения постоянно растут.
Диабет 2 типа может привести к серьезным осложнениям, если человек не получает лечения. На данный момент лечения нет.
Каковы симптомы диабета 2 типа у детей?
Диабет 2 типа часто имеет медленное, постепенное начало. Из-за этого его трудно обнаружить у детей. Общие признаки и симптомы обоих типов диабета сходны. Дети и взрослые могут иметь:
Частое мочеиспускание
Когда в крови накапливается избыток сахара, почкам приходится усиленно фильтровать его. Это может привести к увеличению мочеиспускания.
Повышенная жажда
Увеличение мочеиспускания может вызвать обезвоживание. Ребенок может чувствовать жажду и должен пить больше воды, чем обычно.
Усталость
Когда организм менее способен правильно использовать сахар крови, это может вызвать усталость, а также многие проблемы, которые могут быть распространены у людей с диабетом.
Помутнение зрения
Высокий уровень сахара в крови может выводить жидкость из линз глаз, что затрудняет фокусировку.
Потемневшая кожа
Диабет может привести к потемнению некоторых участков кожи. Медицинский термин этого состояния — акантокератодермия, и она зачастую поражает кожу подмышечных впадин и головы.
Раны заживают медленно
Высокий уровень сахара в крови может привести к увеличению времени заживления язв и кожных инфекций.
Причины и факторы риска диабета 2 типа у детей
Состояние чаще развивается у взрослых и детей с избыточным весом или ожирением. Ожирение вызывает резистентность к инсулину, что увеличивает риск диабета 2 типа. Это происходит, когда органы и ткани не реагируют на инсулин и не поглощают достаточное количество сахара из крови.
Ризистентность к инсулину приводит к высоким уровням сахара в крови, воспалению и перепроизводству глюкозы в печени.
Другими факторами риска развития диабета 2 типа у детей являются:
- наследственность;
- азиатское, африканское, американское или латиноамериканское происхождение;
- признаки резистентности к инсулину, такие как акантокератодермия.
Диагностика диабета 2 типа у детей
Чтобы диагностировать диабет 2 типа, врач спросит о симптомах у ребенка, проведет анализ крови, чтобы проверить уровень глюкозы. Врач может также использовать простой анализ мочи для выявления сахара в моче.
Чтобы подтвердить диагноз, врач может провести несколько тестов или проверить другие факторы, такие как толерантность к глюкозе.
Лечение диабета 2 типа у детей
Лечение диабета 2 типа обычно одинаково у детей и взрослых.
Самыми важными методами лечения являются изменения образа жизни, в том числе управление весом, диетические изменения и физические упражнения.
Врач также может назначать инсулин или другие препараты, которые помогают организму лучше реагировать на инсулин.
Врач будет адаптировать план лечения в соответствии с возрастом, потребностями ребенка и тяжестью состояния.
Профилактика диабета 2 типа у детей
Профилактика диабета 2 типа включает в себя здоровый образ жизни, как, например:
Поддержание здорового веса
Нормальный вес может снизить риск диабета 2 типа. Врач или диетолог могут рекомендовать программы для снижения веса, если это необходимо.
Употребление сбалансированной диеты
Диета для ребенка должна содержать ограниченное количество добавленных сахаров и простых углеводов. Диета должна включать много фруктов, овощей, белков и цельных зерен. Это снизит риск ожирения и диабета 2 типа.
Гимнастика
Упражнения необходимы для поддержания нормального веса и общего состояния здоровья. Дети в возрасте от 5 до 17 лет должны иметь 60 минут умеренной или энергичной физической активности каждый день. Поощряйте детей играть на улице и заниматься спортом, а также ограничьте время, проведенное перед экраном телевизора и компьютера.
Осложнения диабета 2 типа у детей
Дети с диабетом 2 типа находятся под угрозой серьезных осложнений, включая сердечные заболевания и инсульт.
Другие осложнения могут включать:
- высокий уровень холестерина в крови;
- повреждение глаз, которое называется диабетической ретинопатией;
- повреждение нерва или диабетическая невропатия;
- повреждение почек или диабетическая нефропатия.
В этой статье вы узнаете:
Сахарный диабет у детей – это серьёзное заболевание, требующее непрерывного контроля и постоянного наблюдения. Становится понятным, почему многие родители при первых же настораживающих симптомах ищут признаки у своего ребенка. Но зачастую всё не так плохо, как может показаться на первый взгляд.

Давайте разберёмся, что же это такое за заболевание, каковы причины его возникновения, как он проявляется у детей и как его можно распознать самостоятельно.
Сахарный диабет – это хроническое заболевание, при котором имеет место повышенный уровень глюкозы в крови из-за дефицита инсулина. Инсулин – это гормон поджелудочной железы, отвечающий за усвоение глюкозы, основного источника энергии, клетками организма.
Диабет бывает нескольких типов. Основными являются 1 и 2 тип.
При 1 типе диабета поджелудочная железа перестаёт вырабатывать инсулин, и требуется его введение извне. Этим типом страдают как взрослые, так и дети. Подробнее на этом типе остановимся ниже.
Сахарным диабетом 2 типа страдают, как правило, люди, имеющие лишний вес. Инсулин поджелудочная железа вырабатывает в достаточном количестве, даже с избытком, однако из-за большого количества жировой ткани он не может правильно «работать», из-за чего глюкоза не усваивается клетками, и растёт её уровень в крови.
Традиционно диабет 2 типа считался болезнью взрослых. Однако с распространением ожирения взгляды поменялись. Сейчас на учёте у эндокринологов стоят и подростки, имеющий лишний вес, и, как следствие, диабет 2 типа.
И это очень печально, поскольку у таких детей развивается ранний атеросклероз, страдают сосуды сердца, головного мозга, глаз, ног, что в дальнейшем приводит к плохим последствиям.

Наиболее распространенным типом диабета для детей является 1 тип. Он развивается вследствие повреждения поджелудочной железы клетками собственной иммунной системы ребёнка, имеет генетическую предрасположенность и лечится только введением инсулина.
Пики заболеваемости сахарным диабетом 1 типа – 5–7 и 10–12 лет.
Причины возникновения
У детей, имеющих генетическую предрасположенность, под воздействием повреждающих факторов, запускается процесс поломки в иммунной системе. Такими повреждающими факторами чаще всего являются:
- Инфекции. Некоторые вирусы специфически повреждают клетки поджелудочной железы. К таким относятся вирусы ветряной оспы, краснухи, свинки, цитомегаловируса, Коксаки, ретровирусы.
- Сильные стрессы.
- Токсические вещества – тяжёлые металлы, нитраты, красители, некоторые лекарственные препараты.
- Неправильное питание – избыток еды, углеводов в пище, употребление коровьего молока в первые месяцы жизни.
 Под воздействием повреждающих факторов иммунная система начинает вырабатывать антитела – клетки, воспринимающие поджелудочную железу как нечто чужеродное и разрушающие её. Со временем количество работающих клеток поджелудочной железы уменьшается, выработка инсулина снижается, уровень глюкозы в крови повышается.
Под воздействием повреждающих факторов иммунная система начинает вырабатывать антитела – клетки, воспринимающие поджелудочную железу как нечто чужеродное и разрушающие её. Со временем количество работающих клеток поджелудочной железы уменьшается, выработка инсулина снижается, уровень глюкозы в крови повышается.
Из-за нарушения поступления глюкозы в клетки организма, они начинают испытывать энергетический и кислородный голод. Это активирует выработку глюкозы из запасных источников, в первую очередь из жиров и белков. Однако, энергия всё также не поступает к клеткам, уровень глюкозы повышается значительно, что приводит к появлению симптомов сахарного диабета.
Замечено, что чаще диабет обнаруживается в холодное время года, это связано с повышением заболеваемости вирусными инфекциями. Также чаще заболевание начинается в периоды активного роста ребёнка, особенно в переходном возрасте.
Симптомы
То, как будет проявляться диабет 1 типа у детей, частично зависит от возраста. Признаки сахарного диабета у детей до 2–3 лет несколько отличаются от таковых у детей 5–12 лет. Маленькие дети часто не могут объяснить, что конкретно их беспокоит, в то время как подростки очень быстро замечают изменения в себе.
Первые и основные признаки заболевания, на которые следует обратить внимание родителям – это жажда, учащённое мочеиспускание и снижение веса.
- Жажда. Ребёнок может выпивать до 10 литров воды в день. Совсем маленькие дети могут плакать, просить грудь или жадно пить смесь. Однако несмотря на обильное питьё, оно не приносит облегчения.
- Учащённое мочеиспускание. Ребёнок часто мочится, моча становится прозрачной, как вода. Маленькие дети, которые сами научились ходить на горшок, внезапно перестают контролировать этот процесс, несколько раз мочатся ночью. У грудных детей подгузники приходится менять значительно чаще, чем обычно, они полностью заполнены и протекают.
- Снижение веса связано с расходом жировой ткани на образование глюкозы и обезвоживанием.
- Кожа ребенка становится сухой, с шелушением, вялой. У младенцев появляются опрелости, не поддающиеся лечению. Западает большой родничок. Появляется диабетический румянец на скулах, щёках, подбородке.
- Изменяется аппетит. В начале болезни он значительно повышается, затем снижается и исчезает совсем. Ребёнок истощён.
- Появляются боли в животе, тошнота, рвота, у старших детей – запоры, у младших – поносы. Часто таких детей привозят в больницу на скорой помощи с подозрением на аппендицит, и только выполненный анализ крови на глюкозу всё ставит на свои места.
- Запах ацетона изо рта связан с распадом жиров и появляется при декомпенсации сахарного диабета.
- Если родители вовремя не замечают развитие болезни, страдает нервная система ребёнка. Он становится вялым, сонливым, заторможенным, жалуется на ухудшение зрения. В тяжёлых случаях теряет сознание и впадает в кому, тяжело дыша.

Зачастую сахарный диабет 1 типа, как диагноз, обнаруживается у ребёнка, уже находящегося в состоянии декомпенсации. Родители ищут причину плохого самочувствия, но про диабет не думают. И только когда ребёнок находится в тяжёлом состоянии, вызывают скорую помощь. Нужно быть особенно внимательным к детям, недавно переболевшим ветрянкой, краснухой или свинкой, особенно при появлении у них вскоре после болезни вышеописанных симптомов.
Диагностика
Как же определить наличие заболевания у ребёнка?
Как правило, диагноз сахарного диабета 1 типа не вызывает сомнений. Чаще ребёнок поступает в стационар в состоянии средней тяжести с запахом ацетона изо рта и истощенный. Выявляется значительное повышение уровня глюкозы в крови, и в срочном порядке начинается лечение.
Существуют основные и дополнительные критерии диагностики заболевания.
Основные критерии диагностики сахарного диабета:
- Глюкоза в крови натощак более 6,1 ммоль/л (кровь из пальца) или более 7 ммоль/л (венозная кровь).
- Глюкоза в крови через 2 часа после проведения глюкозотолерантного теста – более 11,1 ммоль/л.
- Глюкоза в крови при случайном определении и наличии симптомов сахарного диабета – более 11,1 ммоль/л.
- Уровень гликированного гемоглобина ≥ 6,5%.
 Уровень глюкозы в крови натощак определяется после 8–14 часов голодания. В норме он составляет не более 5,5 ммоль/л в крови из пальца и не более 6,1 ммоль/л в венозной крови.
Уровень глюкозы в крови натощак определяется после 8–14 часов голодания. В норме он составляет не более 5,5 ммоль/л в крови из пальца и не более 6,1 ммоль/л в венозной крови.
Если уровень глюкозы пограничный (5,6–6,1 ммоль/л для крови из пальца), выполняется глюкозотолерантный тест. После сдачи анализа крови на глюкозу натощак, ребёнку предлагается выпить раствор, содержащий глюкозу (1,75 г на 1 кг веса, но не более 75 г). Через 2 часа анализ повторяется. В норме после глюкозотолерантного теста уровень глюкозы составляет не более 7,8 ммоль/л, при показателе более 11,1 ммоль/л говорят о сахарном диабете.
Гликированный гемоглобин – это показатель, отражающий среднесуточный уровень глюкозы в крови ребёнка в течение последних 90–120 дней. В норме он не превышает 5,5%, при диабете он составляет 6,5% и выше.
В некоторых случаях для того, чтобы определить, с каким же типом диабета мы имеем дело, используются дополнительные методы диагностики:
- Определяется уровень инсулина в крови: при сахарном диабете 1 типа он снижен, 2 типа – в норме или повышен.
- Определяются антитела к клеткам поджелудочной железы, инсулину и ферментам, помогающим усваиваться глюкозе: ICA, IAA, GADA, IA2A.
- В редких случаях необходима генетическая диагностика.
Лечение
Лечение у детей начинается с обучения маленьких пациентов и их родителей в школе больного сахарным диабетом. Ребенка и родителей обучают основам питания при диабете, правилам и способам введения инсулина, расчёту необходимой дозы. Объясняют, почему необходим самоконтроль и что делать в непредвиденных ситуациях.
Питание при сахарном диабете 1 типа должно быть сбалансированным. Оно не должно сильно отличаться от питания у здорового человека, однако все-таки необходимо ограничить простые углеводы (сахар, хлебобулочные изделия, мёд и др.). В школе расскажут, что такое хлебные единицы, как их рассчитать и какое количество инсулина необходимо на этот показатель уколоть.
Основные правила питания при сахарном диабете 1 типа у детей:
-
 Ограничить легкоусвояемые углеводы и увеличить употребление сложных (клетчатки, содержащейся в овощах, муке грубого помола, бобовых).
Ограничить легкоусвояемые углеводы и увеличить употребление сложных (клетчатки, содержащейся в овощах, муке грубого помола, бобовых). - Употреблять достаточное количество белка.
- Ограничить употребление животных жиров и увеличить – растительных, а также рыбы. В них содержатся незаменимые омега-полиненасыщенные жирные кислоты, улучшающие состояние сосудов.
- При необходимости возможно использование сахарозаменителей, но в небольших количествах и только у детей старше 5 лет.
Детям, болеющим сахарным диабетом 2 типа, кроме вышенаписанного, рекомендуется уменьшить энергетическую ценность рациона. Это способствует снижению веса и само по себе является лечебным мероприятием.
Второй важный момент в лечении – адекватные физические нагрузки. Они помогают усваиваться глюкозе клетками мышц, повышают их тонус, препятствуют набору веса. Нагрузки должны быть аэробными, 2–3 раза в неделю.
И всё-таки основа лечения диабета 1 типа – это инсулинотерапия.
Только введение инсулина поможет стабилизировать состояние и спасти жизнь ребёнку.
Инсулинотерапия начинается сразу же, как только диагноз сахарного диабета становится ясным. Если ребёнок находится в тяжёлом состоянии, инсулин сначала вводят в вену, если ребёнок стабилен, то подколки назначаются под кожу.
 Инсулиновая помпа
Инсулиновая помпа
Инсулин бывает нескольких видов. Инсулин длительного действия вводится 1–2 раза в день. Он имитирует работу здоровой поджелудочной железы вне приёмов пищи. Инсулин короткого действия вводится непосредственно перед приёмом пищи, его доза рассчитывается в зависимости от объёма порции и содержания углеводов в ней.
Инсулин длительного действия вводится подкожно в места, из которых он будет всасываться медленно и равномерно – переднюю поверхность бедра и ягодицы. Для быстрого всасывания инсулин короткого действия вводится под кожу живота или плеча. Места введения инсулина должны чередоваться для предотвращения образования «шишек», либо наоборот, истончения подкожного жирового слоя.
Современные тенденции в инсулинотерапии
- Использование специальных систем, шприц-ручек, для введения инсулина. Ими удобно дозировать инсулин, иглы у шприц-ручек подбираются по размерам в соответствии с конституцией человека.
- Использование аналогов инсулина, которые несколько отличаются по своей структуре от обычного инсулина, в связи с чем гораздо медленнее или быстрее всасываются, их можно использовать 1 раз в день (аналоги длительного действия) или непосредственно перед едой (аналоги ультракороткого действия). Это помогает избавиться от пиков действия, характерных для генноинженерных инсулинов, а, следовательно, и от скачков уровня глюкозы в крови.
- Использование инсулиновых помп, которые представляют собой миниатюрное устройство, вводящее инсулин в заданном режиме. Ребенок постоянно подключен к системе подачи инсулина, и при необходимости может менять количество поступаемого инсулина перед едой и в других ситуациях.
Самые современные помпы могут одновременно оснащаться устройством, контролирующим уровень глюкозы в крови и меняющим количество подаваемого инсулина в зависимости от этого. Такие помпы также помогают значительно улучшить контроль за сахарным диабетом и избежать раннего развития его осложнений.
При сахарном диабете 2 типа возможно назначение таблетированных сахароснижающих препаратов. Однако основу лечения таких детей составляет диета и снижение веса. Эти мероприятия у некоторых маленьких пациентов позволяют достигнуть снижения уровня глюкозы в крови до нормы.
