Диспансеризация пациентов при сахарном диабете
Библиографическое описание:
Майсейкова, И. А. Диспансеризация пациентов с сахарным диабетом II типа / И. А. Майсейкова, Я. В. Алейникова. – Текст : непосредственный // Молодой ученый. – 2019. – № 38 (276). – С. 5-7. – URL: https://moluch.ru//276/62497/ (дата обращения: 15.04.2021).
Сахарный диабет 2-го типа (инсулиннезависимый диабет) проявляется повышением уровня глюкозы в крови, понижением способности тканей захватывать и утилизировать глюкозу и повышением мобилизации альтернативных источников энергии – аминокислот и свободных жирных кислот. Повышенный уровень глюкозы в крови и биологических жидкостях усиливает неферментативное гликозилирование белков и липидов, интенсивность которого пропорциональна концентрации глюкозы. В результате нарушается функционирование многих жизненно важных белков, и как следствие развиваются многочисленные патологические изменения в разных органах. [2] [3] [4]
Цель исследования
Оценить эффективность диспансеризации пациентов с сахарным диабетом 2 типа на 23 территориальном врачебном участке, выявить, все ли население на 23 территориальном врачебном участке охвачено диспансеризацией, обращались ли за медицинской помощью пациенты за второй квартал 2019 года.
Основная часть исследования
Согласно постановлению 96 Министерства здравоохранения Республики Беларусь «Об утверждении Инструкции о порядке проведения диспансеризации» от 12 августа 2016 года:
- Инсулиннезависимый сахарный диабет.
Перечень диагностических исследований, необходимых для контроля за заболеванием (фактором риска):
А) 1 раз в 6 месяцев медицинский осмотр; НвА1с.
Б) 1 раз в год:
– биохимическое исследование крови (креатинин, триглицериды, холестерин, аспартатаминотрансфераза, аланинаминотрансфераза);
– белок в суточной моче (при его отсутствии – альбуминурия (альбумин/креатининовое соотношение);
– расчет СКФ по показаниям: определение С-пептида;
– УЗИ органов брюшной полости, УЗИ сосудов нижних конечностей с доплерографией;
– консультации: врача-эндокринолога, врача-офтальмолога, врача-нефролога, врача-невролога, врача-хирурга.
- Инсулиннезависимый сахарный диабет.
Перечень диагностических исследований, необходимых для контроля за заболеванием (фактором риска):
А) 1 раз в 6 месяцев медицинский осмотр; НвА1с.
Б) 1 раз в год:
– биохимическое исследование крови (креатинин, триглицериды, холестерин, аспартатаминотрансфераза, аланинаминотрансфераза);
– белок в суточной моче (при его отсутствии – альбуминурия (альбумин/креатининовое соотношение);
– расчет СКФ по показаниям: определение С-пептида;
– УЗИ органов брюшной полости, УЗИ сосудов нижних конечностей с доплерографией;
– консультации: врача-эндокринолога, врача-офтальмолога, врача-нефролога, врача-невролога, врача-хирурга. [1]
Исследовательская часть
База исследования: ГУЗ «Гомельская городская центральная поликлиника» Филиал № 8. Контингент: 25 пациентов, относящихся к 23 территориальному врачебному участку, больных сахарным диабетом 2 типа. Методы исследований: проведен анализ данных 25 амбулаторных карт в ГУЗ «Гомельская городская центральная поликлиника» Филиал № 8.
В ходе исследования я проводила анализ по таким критериям как:
- Пол;
- Возраст;
- Наличие избыточной массы тела, гиподинамия;
- Наследственность;
Распределение пациентов по возрасту отражено на рис. 1.
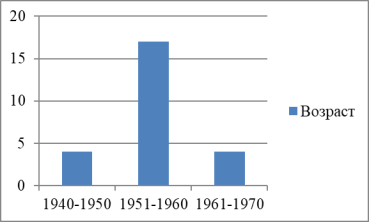
Рис. 1
Распределение пациентов по половому признаку отражено на рис. 2.
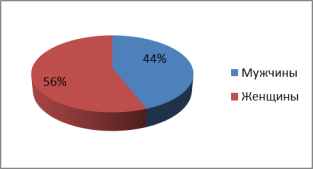
Рис. 2
Распределение пациентов по наличию избыточной массы тела, гиподинамии отражено на рис. 3.
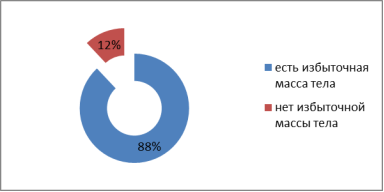
Рис. 3
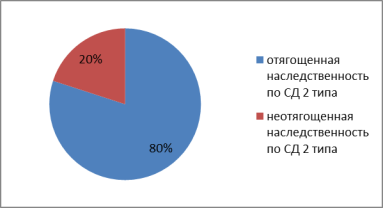
Распределение пациентов по влиянию наследственности отражено на рис. 4.

Рис. 4
Заключение
Согласно проведенному анализу данных амбулаторных карт 25 пациентов, находящихся на диспансерном учете на 23 врачебном участке по поводу заболевания сахарный диабет 2 типа, можно сделать следующие выводы:
- Среди больных сахарным диабетом 2 типа преобладают пациенты женского пола (женщины – 56 %, мужчины – 44 %).
- По возрастному признаку преобладают лица 1951-1960 года рождения. Самым молодым является пациент 1964 года, а самым старшим – 1944 года.
- По наличию избыточной массы тела: 22 пациента имеют избыточную массу тела (88 %), у 3 пациентов нет избыточной массы тела (12 %).
- По наличию отягощенной наследственности: 20 пациентов имеют отягощенную наследственность по сахарному диабету 2 типа (80 %), 5 пациентов не имеют отягощенной наследственности по сахарному диабету 2 типа (20 %).
- По охваченности диспансеризацией и обращению пациентов за помощью: на 23 врачебном территориальном участке все 25 пациентов во втором квартале 2019 года успешно прошли плановые медицинские осмотры, необходимые обследования, что в свою очередь привело к отсутствию обращений пациентов с декомпенсаций сахарного диабета 2 типа за второй квартал 2019 года за специализированной медицинской помощью и улучшению клинических показателей (диспансеризацией охвачены все 25 человек). Все это говорит об эффективности диспансеризации на данном территориальном участке.
Диспансеризация больных сахарным диабетом 2 типа направлена на профилактическое лечение и осуществляется под наблюдением врача поликлиники. Полноценная профилактическая терапия должна содержать комплекс мероприятий: соблюдение режима питания и диеты, отказ от курения и приема алкогольных напитков, удлинение времени сна до 10 ч, лечение сопутствующих заболеваний, психотерапевтические и физиотерапевтические воздействия, а также санаторно-курортное и медикаментозное лечение. Поэтому немаловажную роль в достижении контроля за течением сахарного диабета 2 типа играет диспансеризация.
Литература:
- Об утверждении Инструкции о порядке проведения диспансеризации [Электронный ресурс]: постановление Министерства здравоохранения Респ. Беларусь от 12 августа 2016 г. № 96 // Министерство здравоохранения Республики Беларусь. – Режим доступа: https://minzdrav.gov.by/lcfiles/000127_245033_postan96.
- Диагностика и лечение внутренних болезней: моногр. / ред. Ф. И. Комаров. – М.: Медицина, 2013.
- Внутренние болезни: учебник: в 2 т. / под ред. В. С. Моисеева, А. И. Мартынова, Н. А. Мухинва. – 3-е изд., перераб. и доп. – М.: ГЭОТАР-Медиа, 2018.
- Поликлиническая терапия: учебник / М. В. Зюзенков, И. Л. Месникова, Р. В. Хурса, Е. В. Яковлева, под общ. ред. М. В. Зюзенкова. – Минск. – Выш. шк., 2017.
Основные термины (генерируются автоматически): сахарный диабет, избыточная масса тела, распределение пациентов, отягощенная наследственность, пациент, территориальный врачебный участок, тип, брюшная полость, медицинский осмотр, суточная моча.
Тактика лечения
Цели лечения: определение тактики ведения пациента, подбор адекватной дозы сахароснижающих препаратов, обучение больного, клиническое улучшение состояния больного, улучшение показателей углеводного обмена.
Немедикаментозное лечение: стол № 9.
Если больной имеет избыточную массу тела, назначается гипокалорийная диета (1200 – 1500 ккал/сут.) и расширяется режим физической активности, при нормальной массе тела – изокалорийная диета соответственно суточной потребности пациента в энергии (рекомендуется расчет по эквивалентам).
Режим физической активности оказывает положительное влияние на больных сахарным диабетом.
Факторами, обусловливающими благоприятное воздействие физической нагрузки, являются:
– частичное усвоение глюкозы без инсулина в работающих мышцах;
– повышение связывания инсулина эритроцитами;
– снижение уровня гликемии;
– уменьшение потребности в инсулине;
– значительное увеличение утилизации жирных кислот и кетоновых тел в работающих мышцах; повышение толерантности к углеводам.
Медикаментозное лечение: сахароснижающая терапия.
Общая стратегия лечения пациентов с СД 2
Установление диагноза СД 2
Оптимизация образа жизни
(диета, физическая нагрузка при отсутствии противопоказаний, гиполипидемическая терапия, прекращение курения, самоконтроль)
Отсутствие эффекта в течение 1-1,5 месяцев
↓
Пероральная монотерапия
↓
Отсутствие эффекта в течение 1-1,5 месяцев
↓
Пероральная комбинированная терапия
↓
Отсутствие эффекта в течение 1-1,5 месяцев
↓
Инсулинотерапия
(монотерапия; комбинация с ПСП)
Механизм действия пероральных сахароснижающих препаратов
ГРУППА ПРЕПАРАТОВ | МЕХАНИЗМ ДЕЙСТВИЯ |
Препараты сульфонилмочевины | Стимуляция секреции инсулина |
Меглитиниды и производные фенилаланина | Стимуляция секреции инсулина (быстродействующие) |
Бигуаниды | Снижение продукции глюкозы печенью Снижение инсулинорезистентности |
Тиазолидиндионы (глитазоны) | Снижение инсулинорезистентности Снижение продукции глюкозы печенью |
Ингибиторы α-глюкозидазы | Снижение всасывания глюкозы в кишечнике |
Выбор таблетированных сахароснижающих препаратов при СД 2 типа
ГИПЕРГЛИКЕМИЯ | |
Только натощак + ожирение | Только после еды или натощак и после еды |
Предпочтительны бигуаниды (препараты метформина) и тиазолидиндионы, ингибиторы α-глюкозидазы | Предпочтительны стимуляторы секреции инсулина (производные сульфонилмочевины и бензойной кислоты) |
При недостаточном влиянии на постпрандиальную гликемию добавить стимуляторы секреции инсулина (производные сульфонилмочевины или бензойной кислоты), в отдельных случаях препараты инсулина короткого или ультракороткого действия | При недостаточном влиянии на гликемию натощак добавить бигуаниды (метформин) или тиазолидиндионы, в отдельных случаях – препараты инсулина продленного действия |
Инсулинотерапия СД 2 типа
Показания:
Неэффективность диеты, физических нагрузок и максимальной дозы пероральных сахароснижающих препаратов: – HbA1C > 7,5%; – гликемия натощак >8,0 ммоль/л, через 2 часа после еды – 9,0 ммоль/л; – кетоацидоз; – нарастающая потеря массы тела, сочетающаяся с гипергликемией Необходимость оперативного вмешательства (временный перевод на инсулинотерапию) Беременность и кормление грудью По показаниям при интеркуррентных заболеваниях |
3. Другие лекарственные средства.
По показаниям: гипотензивная терапия, низкомолекулярные гепарины, антибиотикотерапия с противогрибковыми препаратами, лечение дислипидемии, ожирения. При наличии осложнений диабета (нефропатии, нейропатий, ретинопатии, гепатоза и т.д.) – лечение по стандарту СД с наличием специфических осложнений; при наличии сопутствующих заболеваний – лечение по протоколу соответствующего заболевания.
4. Обучение больного.
Препараты инсулина, рекомендуемые к применению у больных сахарным диабетом
Характеристика препаратов инсулина | Торговые наименования препаратов инсулина | Начало действия – через, час | Пик действия – через, час | Длительность действия, час |
Ультракороткого действия (аналоги инсулина человека) | Лизпро, Аспарт, Глулизин | 0,25 | 0,5-2 | 3-4 |
| Короткого действия | 0,5 | 1-3 | 6-8 | |
Средней продолжительности действия | 1,5 | 4-6 | 12-14 | |
| 1 | 4-8 | 18-20 | ||
| 1 | 3-4 | 18-20 | ||
Двухфазный аналог инсулина | 10-12 мин | 1-4 | 24-30 | |
Готовые инсулиновые смеси | Короткого действия длительного действия: 30/70, 15/85, 25/75, 50/50 | Смесь инсулина короткого действия и инсулина средней продолжительности действия | ||
Длительный аналог беспикового действия | Гларгин, Левомир | Плавный без пиков профиль действия в течение суток | ||
Целевые значения АД при сахарном диабете
| Характеристика заболевания | Значение АД |
Сахарный диабет (неосложненное течение) | <130/80 мм рт.ст. |
| Диабетическая нефропатия IV и V стадии | <125/75 мм рт.ст. |

Показания к госпитализации
Плановая. Без осложнений: отсутствие коматозных состояний.
Профилактические мероприятия: постоянный контроль уровня гликемии, глюкозурии, АД, ЭКГ; определение гликолизированного гемоглобина 1 раз в 3 мес., УЗДГ – сосудов нижних конечностей 1 раз в 6 мес., осмотр окулиста, невропатолога, сосудистого хирурга 1 раз в год.
Дальнейшее ведение, принципы диспансеризации:
Диспансерное наблюдение больных сахарным диабетом осуществляется пожизненно.
Задачами диспансерного наблюдения являются:
– систематическое наблюдение за больными сахарным диабетом и планомерное проведение врачебных осмотров;
– своевременное проведение лечебных и профилактических мероприятий, направленных на восстановление и сохранение хорошего самочувствия и трудоспособности больных;
– предупреждение и своевременное выявление ангиопатий, нейропатий, других осложнений сахарного диабета и их лечение.
Диспансеризацию осуществляет врач-эндокринолог.
Полное клиническое обследование включает: осмотр эндокринологом; определение роста, массы тела, состояния зубов, кожи; ЭКГ; осмотр невропатологом, окулистом, гинекологом, при необходимости – другими специалистами.
Перечень основных медикаментов:
1. Препараты инсулина ультракороткого действия (аналоги инсулина человека) лизпро, аспарт, глулизин
2. Препараты инсулина короткого действия
3. *Препараты инсулина средней продолжительности действия
4. Двухфазный аналог инсулина
5. *Готовые инсулиновые смеси (короткого действия/длительного действия 30/70, 15/85, 25/75, 50/50)
6. Длительный аналог беспикового действия (гларгин, левомир)
Препараты сульфонилмочевины
7. *Гликлазид 80 мг, табл.
8. *Гликвидон 30 мг, табл.
9. *Глибенкламид 3,5 мг, 5 мг, табл.
10. Глипизид 2,5 мг, табл.
11. *Глимепирид 1 мг, 2 мг, 3 мг, 4 мг, табл.
Меглитиниды и производные фенилаланина
12. *Репаглинид 0,5 мг, 1 мг, 2 мг, табл.
13. Натеглинид 60 мг, 120 мг, табл.
Бигуаниды
14. *Метформин 500 мг, 850 мг, 1000 мг, табл.
Тиазолидиндионы
15. *Пиоглитазон 15 мг, 30 мг, табл.
16. Розиглитазон 30 мг, табл.
Ингибиторы .-глюкозидазы
17. Акарбоза 50 мг, 100 мг, табл.
Ингибиторы ангиотензинпревращающего фермента
18. Периндоприл 2 мг + индапамид 0,625 мг
19. Периндоприл 4 мг + индапамид 1,25
Перечень дополнительных медикаментов:
Гиполипидемические средства
Статины
1. Симвастатин 10 мг, 20 мг, табл.
2. *Ловастатин 10 мг, 20 мг, 40 мг, табл.
Фибраты
3. Гемфиброзил
4. Клофибрат
Другие
5. Орлистат 120 мг, капс.
6. Никотиновая кислота 50 мг, табл.; *раствор в ампуле 1% 1 мл
Диуретики
7. *Гидрохлортиазид 25 мг, 100 мг, табл.
8. *Фуросемид 40 мг табл., раствор для инъекций 20 мг/ 2 мл в ампуле
9. *Индапамид 2,5 мг, табл.
10. *Спиронолактон 25 мг табл., 50 мг капс.
β-адреноблокаторы
11. *Пропранолол 40 мг табл.
12. *Атенолол 50 мг, 100 мг табл.
13. *Метопролол 50 мг табл.
14. Карведилол 6.25 мг, 12,5 мг, 25 мг, табл.
15. Небиволол 5 мг, табл.
16. Бисопролол 5 мг, 10 мг, табл.
β -адреноблокаторы
17. Сазозин 4мг, 8 мг, табл.
Антагонисты кальция продленного действия
18. *Нифедипин 10 мг, 20 мг табл.
19. Фелодипин 2,5 мг, 5 мг, 10 мг табл.
20. *Амлодипин 5 мг, 10 мг табл.
21. Лацидипин 2 мг, 4 мг, табл.
22. *Верапамил 40 мг, 80 мг табл.
23. Дилтиазем 90 мг, табл.
Ингибиторы ангиотензинпревращающего фермента
24. Каптоприл 12,5 мг, 25 мг, 50 мг табл.
25. *Эналаприл таблетка 2,5 мг, 10 мг; раствор в ампуле 1,25 мг/1 мл
26. *Периндоприл 4 мг, табл.
27. Квинаприл
28. *Лизиноприл таблетки 2,5 мг, 5 мг, 10 мг, 20 мг
Антагонисты ангиотензиновых рецепторов
29. Лозартан 25 мг, 50 мг табл.
30. Вальсартан 40 мг, 80 мг, 100 мг табл.
31. Телмисартан 40 мг, 80 мг, 100 мг табл.
Агонисты α2 -рецепторов
32. *Клонидин
33. *Метилдопа 250 мг табл.
Агонисты α2 -имидазолиновых рецепторов
По показаниям: низкомолекулярные гепарины, антибиотикотерапия с противогрибковыми препаратами, лечение ожирения (орлистат, сибутрамин, рибонамант).
Перечень основных и дополнительных медикаментов:
1. Основное лечение – пероральные сахароснижающие, инсулинотерапия (см. выше).
2. Дополнительные – гиполипидемическая терапия: никотиновая кислота и ее производные; статины: симвастатин, ловастатин.
3. Нейропротекторная – кокарбоксилаза (кофермент витамина B1), пиридоксальфосфат (кофермент витамина В6), рибофлавин-мононуклеотид (кофермент витамина В2), флавинат (кофермент, образующийся из рибофлавина), препараты альфа-липоевой кислоты (тиоктовая кислота).
4. Ангиопротекторная – дицинон (этамсилат), трентал (пентоксифиллин), курантил (дипиридамол), ацетилсалициловая кислота, тиклопидин (тиклид), реополиглюкин, препараты ПГЕ (вазапростан), циннаризин.
5. Гипотензивная – инг. АПФ, антагонисты Са, кардиоселективные β-блокаторы, антагонисты ангиотензина 11.
Индикаторы эффективности лечения: стабилизация гликемического профиля, улучшение показателей жирового, азотистого обменов при хронической почечной недостаточности; улучшение сосудистого кровотока и нейропроводимости по данным УЗДГ сосудов верхних и нижних конечностей.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Пациенты с сахарным диабетом (СД) составляют важный пласт больных, поскольку СД занимает третье место в мире по заболеваемости и смертности после сердечно-сосудистых заболеваний и онкологии. Об этом рассказывает Надежда Лебедева, врач-эндокринолог ФГБУ «Поликлиника № 3», к. м. н.
В Москве сегодня создано много обучающих программ и школ для пациентов. При этом на амбулаторном приеме я регулярно сталкиваюсь с тем, что люди не слишком серьезно относятся к врачебным рекомендациям и зачастую не знают, какие исследования и как часто им надо выполнять по поводу сахарного диабета (СД).
Поскольку регулярное обследование на предмет осложнений СД позволит вовремя их выявить и предотвратить, затормозить развитие, обозначим список того, что ежегодно должен делать пациент с СД.
Не менее 1 раза в год больные СД 1 и 2 типов должны сдавать общие анализы крови и мочи, снимать ЭКГ и выполнять рентген органов грудной клетки – в рамках терапевтического скрининга для оценки общего состояния здоровья.
Как минимум 1 раз в год пациентам необходимо сдавать биохимический анализ крови: общий белок, АСТ, АЛТ, липидный спектр – холестерин общий (ХС), ЛПНП, ЛПВП, триглицериды, билирубин общий, мочевина, креатинин, калий, натрий, расчет СКФ. При наличии осложнений СД биохимию надо сдавать чаще и мониторировать более полный список показателей. Важно иметь в виду, что целевой (рекомендуемый) уровень ЛПНП у пациентов с диабетом ниже, чем у людей без СД: в группе среднего риска < 2,5 ммоль/л, в группе выского риска < 1,8 ммоль/л, в группе очень выского риска < 1,4 ммоль/л. К какой группе риска сосудистых осложнений вы относитесь, определите на приеме у своего лечащего врача-эндокринолога.
Обследование для выявления микроангиопатий (поражение мелких сосудов): пациентам с СД 2 необходимо проходить сразу, на момент установки диагноза, при СД 1 рекомендовано пройти не позже, чем через 5 лет после дебюта заболевания. При отсутствии ранее микрососудистых изменений – осмотр глазного дна с мидриазом (расширенным зрачком) и анализ мочи на микроальбуминурию (МАУ) – 1 раз в год, при наличии диабетической ретинопатии частота обследования назначается врачом-офтальмологом, при наличии МАУ – анализ мочи на МАУ – 1 раз в 6 месяцев
Обследование для выявления макрососудистых осложнений СД – ишемической болезни сердца (ИБС), цереброваскулярных заболеваний (ЦВЗ) и заболеваний артерий нижних конечностей: 1 раз в год – консультация кардиолога и ЭКГ, а для больных СД 2, помимо этого – снятие ЭКГ с нагрузочными тестами. Пациентам с СД 2, поскольку все они относятся к группе высокого и очень высокого риска сосудистых я бы порекомендовала сразу после установки диагноза выполнить ЭХО КГ (эхокардиографию, то есть узи сердца), дуплексное сканирование брахиоцефальных артерий (УЗДС БЦА) и артерий нижних конечностей. В целом, насколько вам сейчас необходимо проведение данных обследований и как часто наблюдаться далее, подскажут соответствующие специалисты: кардиолог, невролог и хирург. У молодых больных СД 1 макроангиопатии развиваются не так быстро, поэтому прохождение данных обследований – только по показаниям специалистов.
Измерение артериального давления (АД) – при каждом посещении врача, а также самостоятельно, дома – 2 раза в день (утром и вечером), с записью в дневник. Целевой (рекомендуемый, оптимальный) уровень АД у диабетиков: менее 130/80 мм рт ст, в возрасте старше 65 лет допустимо повышение АД до 140/80 мм рт ст. Если вам назначили лекарства от давления, то среди них обязательно должны быть препараты из групп ингибиторов АПФ или БРА, это очень важно проверить, потому что эти препараты обладают нефропротекцией – защищают почки при диабете. В связи с тем, что все пациенты с СД 2 относятся к группе с высоким и очень высоким риском сосудистых осложнений, обычно в постоянный прием идет назначение антиагрегантов (не дают образовываться тромбам) и статинов (снижают холестерин, а с ним и риски инфарктов, инсультов). Молодые больные СД 1 относятся к группе со средним риском сердечно-сосудистых осложнений, поэтому назначение антиагрегантов и статинов обычно откладывается на более поздний возраст, но решение такого вопроса, как и назначение любого лечения, решается на очном приеме в индивидуальном порядке.
Вы, наверное, слышали, что раны при диабете хуже заживают? Поэтому надо снизить риск их образования и вовремя выявить. Пациенты с СД очень тщательно должны следить за ногами. Так, осмотр ног, стоп на предмет ран, трещин, изменения цвета пальцев надо проводить не только при каждом посещении врача, но и регулярно самостоятельно. Область стоп (кроме межпальцевых промежутков) надо ежедневно увлажнять, нанося на кожу крема с высоким содержанием мочевины. При проведении ухода нельзя травмировать кожу острыми предметами (щипчики и ножницы) – можно использовать только пилочку.
Оценку чувствительности стопы пациентов с СД 2 и СД 1 проводить не менее 1 раза в год, причем при СД 1 допустимо начинать проверять наличие дистальной полинейропатии через 5 лет от дебюта диабета. По показаниям проводится осмотр невролога. Пациентам надо не забывать, что есть еще моторная и автономная формы нейропатии (кардиоваскулярная, гастроинтестинальная и урогенитальная), последняя чаще встречается у пациентов с СД 1, но может быть и при СД 2, и при наличии жалоб со стороны желудочно-кишечного тракта, мочевой системы или сердца (прежде всего, ортостатической гипотензии) обязательно озвучивать их на приеме у эндокринолога и невролога, чтобы при подозрении на эти виды нейропатии, пройти назначаемые в таких случаях исследования.
Для оценки компенсации углеводного обмена больные СД должны 1 раз в 3 месяца сдавать анализ крови на гликированный гемоглобин. Важно знать, что для большинства взрослых пациентов с СД адекватным является целевой (оптимальный, допустимый) уровень HbA1c менее 7.0%, тем не менее целевые показатели несколько индивидуальны, зависят от возраста пациента и наличия осложнений диабета. Обязательно уточните у своего врача-эндокринолога, какие у вас целевые показатели гликированного гемоглобина и гликемии.
Больные должны понимать свою ответственность и личный вклад в контроль диабета. Вы сами дома должны проводить самоконтроль гликемии, при СД 1 – ежедневно, не менее 4 раз в сутки, при СД 2 – в зависимости от того, на какой терапии вы находитесь – от 1 раза в неделю на диете до 4 раз в сутки на инсулинотерапии. Пациенты на инсулине не реже 1 раза в 6 месяцев должны показывать эндокринологу, осмотр мест инъекций инсулина и техники (правильно ли вы вводите инсулин).
По показаниям доктор установит вам прибор непрерывного мониторирования гликемии. Сейчас есть бесконтактные глюкометры, которые позволяют ежеминутно измерять уровень сахара без прокола пальца, но требуют периодической калибровки (сверению показателей) по обычному глюкометру.
При наличии осложнений СД, тяжелой сочетанной патологии, появлении дополнительных сосудистых факторов риска, вопрос о частоте обследований решается в индивидуальном порядке, на приеме с лечащим врачом.
Обязательно посещайте своего лечащего врача-эндокринолога, соблюдайте диету, считайте хлебные единицы те, кому это нужно, следите за гликемией и проходите обследования на предмет осложнений СД.
