Физические упражнения при гестационном диабете


Гестационный сахарный диабет при беременности возникает нечасто. Обычно, женщина до зачатия уже является диабетиком либо у неё имеются скрытые нарушения в обмене веществ с неправильным усвоением сахара и инсулина.
Но случается, что проблемы начинаются именно с наступлением беременности. Как быть, если по результатам анализов у женщины в положении впервые в жизни превышены показатели глюкозы и повторные обследования лишь подтверждают диагноз?
Что такое гестационный сахарный диабет?
Сахарный диабет является эндокринным заболеванием, при котором перестает правильно функционировать поджелудочная железа. Она в недостаточной мере выделяет гормон инсулин, что неизбежно приводит к повышению сахара в крови.
Почему такая «поломка» происходит в организме беременной женщины?
Гормоны, которые помогают развиваться плаценте, способны снижать эффективность инсулина. Появляется гестационный диабет, когда организм уже не способен сам вырабатывать инсулин и использовать его столько, сколько необходимо в период вынашивания малыша.
Уровень глюкозы начинает повышаться.
Правда, истинной причины возникновения гестационного сахарного диабета у беременных до сих пор не выявлено.
Но известно, что риск патологии значительно повышается, если будущая мама имеет избыточный вес, либо слишком быстро набирает его при вынашивании ребенка. Читайте актуальную статью Как не набрать лишний вес при беременности>>>
Если женщине больше 40 лет, она курит или её родственники — диабетики, есть вероятность, что гестационный диабет не обойдёт её стороной.
Удивительно и то, что афро- и латиноамериканки, индианки и азиатки больше подвержены заболеванию, по сравнению с женщинами белой расы.
Каковы показатели гестационного сахарного диабета при беременности?
Если глюкоза натощак составляет 5,8 ммоль/л и выше (кровь из пальца), через час после приема пищи — 10 ммоль/л, спустя 2 и 3 часа — 8,6 и 7,8 ммоль/л соответственно — это как минимум веский повод анализ пересдать, чтобы исключить возможность ошибки.
Если при случайном исследовании показатель превышает 10 ммоль/л — женщина также автоматически попадает в зону риска.
Обследование должно проводиться в период с 24 — 28 неделю, и в случае подозрения на патологию, назначается проведение специального теста, который подтвердит или опровергнет наличие гестационного сахарного диабета у беременной.
Симптоматическая картина заболевания обычно стёртая. Женщины могут не ощущать каких-то явных признаков патологии, и только по анализам можно выявить наличие гестационного диабета.
Иногда наблюдается сильная жажда и повышенный аппетит, а также учащенное обильное мочеиспускание. Читайте также Частое мочеиспускание при беременности>>>
Как лечить?
Если диагноз «гестационный диабет» подтвердится, врач назначит беременной лечение. В большинстве случаев оно сводится к корректировке образа жизни и питания.
Этих мер, как правило, достаточно, чтобы успешно выносить и родить ребёнка.
- Здоровая диета при гестационном сахарном диабете и разумные физические нагрузки (йога для беременных, плавание, быстрая ходьба) помогут не только контролировать уровень глюкозы в крови, но и снижать его.
О питании читайте книгу Секреты правильного питания для будущей мамы>>>
- Двигательная активность увеличит приток кислорода в кровь, что благотворно скажется на состоянии ребёнка и его обмене веществ. О пользе прогулок в статье Прогулки при беременности>>>
Да и с лишними килограммами в процессе тренировок можно распрощаться. Главное, чтобы занятия были в удовольствие, а нагрузки — посильными.
О необходимых физических упражнениях, а также тренировке дыхания для здоровой беременности и легких родов смотрите в интернет-курсе Пять шагов к успешным родам>>>
Доктор может порекомендовать ежедневно измерять уровень сахара с помощью глюкометра, а также вести пищевой дневник и контролировать вес.
Измерения проводятся четырежды в день. Сначала натощак, а в течение суток — через пару часов после каждого приёма пищи. Целевой диапазон уровня сахара в крови должен определить врач.
Если назначенный доктором план лечения не принесёт результата и уровень сахара при гестационном сахарном диабете всё равно будет высоким, могут быть назначены таблетки или уколы инсулина.
Как правило, такое происходит лишь в редких случаях.
Важно не пренебрегать советами специалиста, ведь если пустить патологию на самотёк, могут возникнуть осложнения, развиться аномалии плода.
Избыточный запас глюкозы будет накапливаться в организме малыша, преобразуясь в жир, что чревато повреждением плечевых костей во время родового процесса.
К тому же глюкоза, которая в большом количестве поступает к ребёнку от матери, заставляет поджелудочную железу малыша усиленно работать, чтобы ликвидировать избытки сахара.
Такие дети часто рождаются с низким уровнем глюкозы, большим весом. У них наблюдаются проблемы с дыханием, а риск заболеть диабетом и иметь склонность к ожирению в будущем возрастает.
У женщины в положении может развиться преэклампсия — грозное осложнение беременности.
В большинстве случаев после родов необходимость принимать противодиабетические препараты отпадает, и показатели глюкозы нормализуются.
Диета при гестационном сахарном диабете
Гестационный сахарный диабет при беременности отлично корректируется специально подобранной диетой. Вот основные принципы питания:
- Углеводов и жиров в рационе беременной должно быть больше, чем белков: 40–45% и 30% соответственно. Резко отказываться от углеводов после постановки диагноза нельзя.
- Легкоусваиваемые углеводы заменяем на сложные. Низкоуглеводная диета только навредит: в крови начнут образовываться кетоновые тела, что опасно для плода.
- 20–25% в рационе приходится на белки. Важная статья о мясе при беременности>>>
- Калорийность пищи зависит от ИМТ беременной.
При нормальном весе женщины составляют меню из расчёта 30 ккал/кг. С избыточным ИМТ придётся питаться поскромнее: допустимы 25 ккал/кг. При ожирении рекомендовано составить рацион так, чтобы употреблять по 15 ккал/кг.
- Есть необходимо понемногу, с интервалами в 2–3 часа. Избегайте больших перерывов между приёмами пищи. Позаботьтесь о полноценном завтраке, обеде, полднике и ужине и нескольких лёгких перекусах.
- Откажитесь от:
- сахара;
- мёда;
- кондитерских сладостей;
- варенья;
- сладкой газировки;
- манки;
- и белого риса.
Сахарозаменители также под запретом, так как вредны для малыша.
- Исключите из своего меню:
- маргарин;
- майонез;
- сыр;
- копчёности и полуфабрикаты;
- жирное мясо;
- молочные продукты с высоким содержанием жирности.
- Разнообразить меню при гестационном сахарном диабете можно с помощью следующих продуктов:
- овощей и зелени, в сыром, вареном, запеченном, тушеном виде;
- ягод;
- сухофруктов;
- фруктов, кроме винограда и фиников.
- Можно в разумных количествах позволять себе:
- макаронные изделия из твердых сортов пшеницы;
- нежирные молочные продукты (менее 4%), включая сыр;
- нежирные мясо и рыбу;
- варёные яйца;
- курицу без кожицы;
- картофель;
- бобовые;
- хлеб с отрубями.
Беременной следует выпивать до 1,5 литров чистой питьевой воды в сутки. Из напитков предпочтение отдавайте ягодным морсам, свежевыжатым сокам.
- Допустимо выпивать несколько чашек чая и кофе в день без добавления сахара.
Важно! Диеты при гестационном сахарном диабете беременных желательно придерживаться ещё в течение 2 месяцев после родов. Это необходимо для профилактики развития полноценного диабета второго типа.
Примерное меню на сутки
Узнав про ограничения в еде, многие беременные расстраиваются и восклицают, мол, а что же есть тогда, если почти всё из привычного рациона под запретом.
Вот как выглядит примерное меню на день для женщины с гестационным сахарным диабетом:
Завтрак:
- чашка кофе без сахара;
- гречневая каша;
- нежирный творог со сметаной.
Второй завтрак: ягодный кисель.
Обед:
- Вегетарианский борщ.
- Отварная рыба с картофельным пюре. Подробнее о употреблении рыбы В статье Рыба и морепродукты при беременности>>>
- Компот из сухофруктов.
Полдник: один фрукт или тарелка фруктового салата (яблоко с грушей и киви)
Ужин:
- капуста тушёная с индейкой;
- чай.
Как видите, питаться можно разнообразно, вкусно и полезно. Главное — включить фантазию и настроиться на хорошее. Малышу и маме нужны только позитивные эмоции.
Гестационный диабет обязательно отступит, и у новоиспеченной мамочки начнутся совсем другие заботы.
А чтобы не допустить патологии, старайтесь и до, и во время беременности вести здоровый образ жизни. Правильное питание, физическая активность, полноценный сон и регулярные прогулки сведут риск развития диабета к нулю.
Приятной беременности и лёгких родов!
Читайте также:
- Изжога при беременности: причины и способы борьбы
- Анемия при беременности: как избавиться?
- Растяжки при беременности
Выпивайте не менее 8 стаканов (или 1,5л) жидкости в день.
Убедитесь, что Вы ежедневно получаете достаточное количество витаминов и минералов. Спросите своего доктора о необходимости приема пренатальных витаминных и минеральных добавок для удовлетворения потребностей вашей беременности.
Какое количество физических упражнений безопасно при гестационном диабете?
Регулярные физические упражнения во время беременности могут улучшить Вашу осанку и уменьшить некоторые часто возникающие дискомфорты, такие как боль в спине и усталость. Поддержание формы во время беременности означает безопасные, легкие или умеренно тяжелые упражнения, по крайней мере, три раза в неделю. Но, при гестационном диабете каждая беременная женщина должна советоваться со своим врачом перед началом выполнения какой-либо программы упражнений. Он или она могут предложить Вам индивидуальные руководство по физическим упражнениям на основании истории Вашей болезни.
Поскольку и инсулин, и физические упражнения снижают уровень сахара крови, для того чтобы избежать развития гипогликемии, Вы должны следовать следующим дополнительным советам при выполнении физических упражнений:
Во время тренировок всегда имейте при себе сахар в какой-либо форме, например, таблетки глюкозы или конфеты.
Перед каждой физической активностью, которая длится 30 минут, съедайте одну порцию фруктов или эквивалент 15г углеводов. Если Вы занимаетесь через 2 и более часа после приема пищи, перекусите перед началом упражнений.
Увеличение веса во время беременности
Рекомендуемое увеличение массы тела во время беременности зависит от того, каким был Ваш вес до нее, один ли плод Вы носите и от того, какой у Вас триместр. Обычно наибольший прирост веса происходит на втором и третьем триместрах и в это же время рекомендуется увеличить количество потребляемых калорий.
Правильная прибавка веса за время беременности, благодаря соблюдению здоровой сбалансированной диеты, является хорошим знаком, показывающим, что Ваш ребенок получает все питательные вещества, удовлетворяющие его или ее потребности, и что происходит нормальный процесс роста плода.
Во время беременности нет необходимости «есть за двоих». Вы действительно нуждаетесь в дополнительных калориях, полученных из богатых питательными веществами продуктов, для того чтобы помочь Вашему ребенку расти, но в целом, для того чтобы удовлетворить потребности Вашего растущего ребенка, Вам понадобиться на 200-300 калорий больше, чем Вы потребляли до того, как забеременели.
Спросите своего доктора, насколько может увеличиваться Ваш вес во время беременности. Женщина, имеющая средний вес до беременности, может ожидать прибавки 9,5-13кг веса за все время беременности. В зависимости от рекомендаций Вашего доктора, Вы можете набирать больше или меньше.
Обычно в течение первых трех месяцев беременности Вы должны набрать 700-1500г и по 400г в неделю в оставшуюся часть беременности.
Как распределяется вес | |
Ребенок | 3000г |
Плацента | 750-1100г |
Амниотическая жидкость | 750-1100г |
Ткань молочных желез | 750-1100г |
Кровоснабжение | 1500г |
Отложения жира для родовой деятельности и грудного кормления | 1900-3400г |
Увеличения матки | 750-1900г |
ИТОГО | 9500-13000кг |
Что происходит с моим ребенком после родов?
Сразу же после рождения уровень сахара в крови Вашего ребенка будет измерен. Если сахар крови будет низким, ему или ей дадут выпить подслащенную воду или же глюкозу введут через внутривенный катетер. Также Вашего ребенка могут перевести в отделение интенсивной терапии для новорожденных для наблюдения в течение первых часов после рождения, для того чтобы удостовериться, что у него или нее не возникнет гипогликемической реакции.
Если у Вас был гестационный диабет, то велика вероятность, что у Вашего новорожденного ребенка разовьется желтуха. Это желтый оттенок кожи, который возникает при повышении в крови ребенка уровня билирубина. Билирубин представляет собой пигмент, который вызывает желтуху и высвобождается при распаде большого количества красных клеток крови и невозможности их достаточно быстрой переработки. При проведении соответствующего лечения, которое может заключаться в подвергании Вашего ребенка воздействию специального освещения для избавления от пигмента, желтуха быстро проходит.
Может ли гестационный диабет вызвать сахарный диабет у ребенка?
Гестационный диабет повышает риск того, что в будущем у Вашего ребенка разовьется сахарный диабет.
Будет ли у меня сахарный диабет после родов?
Обычно при гестационном диабете уровень сахара в крови возвращается к норме через 6 недель после рождения ребенка, потому что исчезает плацента, которая вырабатывала большое количество гормонов, вызывающих инсулинорезистентность. После рождения ребенка Ваш доктор проверит уровень сахара в Вашей крови, чтобы убедиться, что он вернулся к нормальному. Некоторые врачи рекомендуют проведение орального теста толерантности к глюкозе через 6-8 недель после родов, для того чтобы определить, нет ли у Вас сахарного диабета.
Гестационный диабет (или диабет беременных) диагностируется в случае повышения уровня глюкозы в крови у женщин во время беременности (обычно в третьем триместре). Заболевание, как правило, выявляют при положительном результате перорального теста толерантности к глюкозе на 24-28-й неделях беременности. Согласно новым диагностическим критериям, гестационный диабет может развиваться почти у 20% беременных женщин.


- Автор:
Алина Слободянюк
- access_time
Женщинам полезно быть физически активными во время беременности. Это позволяет не только поддерживать физическую форму, но и снижает риск рождения ребенка с низкой массой тела, преждевременных родов, и невынашивания беременности на ранних сроках. Кроме этого, регулярные физические упражнения снижают риск развития осложнений беременности, таких как преэклампсия и гестационный диабет, а также улучшают родовую деятельность.
Физическая активность во время беременности может предотвратить развитие как гестационного диабета, так и, возможно, сахарного диабета 2 типа. Также физические упражнения во время беременности связаны со снижением риска развития гипергликемии. У беременных женщин с уже диагностированным гестационным диабетом, осуществлявших тренировки 3 раза в неделю по 20-45 мин, отмечалось улучшение гликемического контроля, снижение постпрандиального уровня глюкозы и улучшение физической формы.
 Чем активнее физические упражнения, тем меньшее общее время их выполнения требуется. Женщины, которые были физически активными до беременности и продолжают вести активный образ жизни во время нее, еще менее склонны к развитию проблем во время беременности.
Чем активнее физические упражнения, тем меньшее общее время их выполнения требуется. Женщины, которые были физически активными до беременности и продолжают вести активный образ жизни во время нее, еще менее склонны к развитию проблем во время беременности.
Таким образом, женщины с высоким риском гестационного диабета могут предотвратить его развитие путем внесения изменений в свой образ жизни. Для этого часто достаточны диетические изменения и регулярная физическая активность, хотя иногда требуется использование инсулина и пероральных сахароснижающих препаратов.
Рекомендуемые физические упражнения для беременных женщин:
1. Аэробные упражнения: прогулка, езда на велотренажере, плавание, водные упражнения, гимнастика, занятия йогой, бег трусцой.
2. Легкие и умеренные силовые упражнения: если вы только начинаете заниматься, увеличивайте продолжительность и интенсивность физических нагрузок постепенно; если вы занимались упражнениями до беременности, поддерживайте или даже понижайте интенсивность занятий, но не пытайтесь ее повышать.
Упражнения, которых следует избегать: любые упражнения в положении лежа на спине, а также увеличивающие риск падения или травмирования живота (например, контактные виды спорта, верховая езда, горные лыжи, водные лыжи, велоспорт, любые групповые игры (баскетбол, волейбол, футбол), подводное плавание).
Примечание: информация не предназначена для замены консультации с квалифицированным медицинским специалистом.
Что это такое?
Гестационный сахарный диабет (ГСД) – нарушение обмена глюкозы в организме беременной женщины. Он сопровождается повышенным содержанием глюкозы в крови и развивается строго во время беременности у пациенток, которые до этого были здоровы. Заболевание возникает только в период беременности и зачастую проходит после родов.
В чем его причина?
Сахарный диабет у беременных развивается из-за гормонального взрыва, связанного с вынашиванием ребенка. Поступающий в кровь гормональный коктейль (кортизол, хорионический гонадотропин, эстрогены и прогестерон) тормозит действие инсулина, который обязан обеспечивать поступление глюкозы из крови в клетки. Происходит это потому, что организм пытается сэкономить глюкозу для растущего плода и провоцирует «инсулиновую резистентность», когда клетки матери перестают реагировать на обычное количество инсулина. В ответ на возрастающее количество глюкозы в крови поджелудочная железа должна вырабатывать больше инсулина, но иногда она не справляется. Возникает гестационный диабет.
До 39% всех беременностей осложнены ГСД.
Кто в группе риска
| Фактор риска | Последствия |
| Возраст матери — старше 40 лет | Крупный плод |
| Ожирение матери, или избыток массы тела | Многоводие |
| Гестационный диабет в анамнезе | Избыточная прибавка веса во время текущей беременности |
| Ранний или поздний гестозы в анамнезе | Врожденные пороки развития плода |
| Сахарный диабет у ближайших родственников | Выделение глюкозы с мочой |
| Выкидыши или мертворождения в анамнезе | |
| Заболевания и состояния, которые могут провоцировать развитие диабета (метаболический синдром, синдром поликистозных яичников, повышенное артериальное давление, высокий уровень холестерина) | |
| Многоплодная беременность |
Чем опасен ГСД?
ГСД может стать причиной различных осложнений беременности, что опасно как для матери, так и для ребенка.
Опасность ГСД для матери
Риск для здоровья будущей матери связан с избытком глюкозы в крови и ее отложением в тканях и органах. Как и любая разновидность сахарного диабета, ГСД может способствовать возникновению:
- Диабетической ретинопатии – поражению сосудов и рецепторов сетчатки с постепенным ухудшением зрения (рис. 1).
- Диабетической нефропатии – повреждение клубочкового и канальцевого аппарата почек, в котором плазма крови фильтруется с образованием мочи. В результате развивается хроническая почечная недостаточность.
- Артериальной гипертензии – повышенное давление, возникающее из-за поражения сосудов, почек и изменения гормонального фона с развитием диабета. Все это увеличивает риск прерывания беременности и появления отклонений у плода.
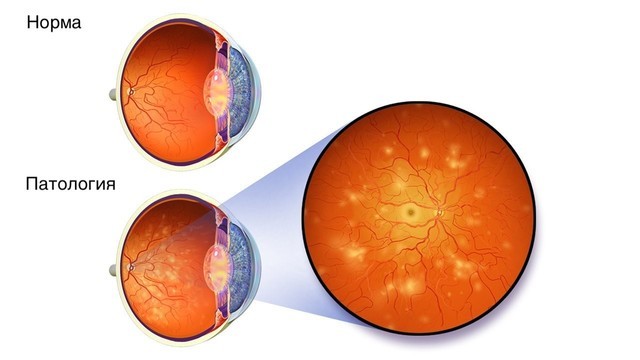 Рисунок 1. Диабетическая ретинопатия. Источник: WikiMedia
Рисунок 1. Диабетическая ретинопатия. Источник: WikiMedia
Риск для ребенка
Повышенное содержание глюкозы в крови беременной женщины может навредить не только ей самой, но и будущему ребенку, способствуя:
- диабетической фетопатии (нарушение обмена углеводов у будущего ребенка, которое может перейти в неонатальный, младенческий сахарный диабет);
- рождению крупного плода – макросомии (увеличивает риск кесарева сечения и травм ребенка при родах);
- неонатальной гипогликемии (низкий уровень сахара в крови новорожденного и дыхательные нарушения, что может привести к его смерти);
- внутриутробной гибели плода (это самое страшное последствие ГСД);
- многоводию (опасно преждевременными родами, неправильным положением плода, выпадением петель пуповины и их пережатию, отслойке плаценты при разрыве плодных оболочек);
- увеличению размеров печени и сердца у плода.
- нарушению роста и развития ребенка уже после рождения.
ГСД также увеличивает риск выкидыша – сосуды плаценты «пропитываются» глюкозой, что ведет к нарушению кровотока и гипоксии (кислородному голоданию) плода, что провоцирует преждевременную родовую активность матки.
Симптомы
Клиническая картина гестационного сахарного диабета довольно скудна, женщина может и вовсе не предъявлять никаких жалоб. Стоит обратить внимание на такие признаки:
- Немотивированная слабость,
- Жажда, сухость во рту,
- Частое мочеиспускание,
- Нечеткость зрения.
Диагностика
Диагностика гестационного диабета не представляет особой сложности. Она основана на определении уровня глюкозы в крови и анализе других показателей углеводного обмена.
К какому врачу обратиться?
После того, как женщина узнала о своей беременности, ей следует пойти в женскую консультацию и встать на учет. Терапевт или акушер-гинеколог во время первого приема расскажут, какие обследования и в каком объеме ей предстоят до родов.
Анализы и их показатели
Обычно при постановке на учет, на сроке 10-13 недель, все женщины проходят скрининг здоровья, который должен выявить основные отклонения беременности, включая нарушения углеводного обмена. В рамках этого скрининга проводят исследование уровня гликированного гемоглобина, а также исследование глюкозы венозной плазмы натощак и в течение дня. Этот анализ позволяет определить, был ли сахарный диабет у женщины до беременности. Чтобы диагноз подтвердили, значение гликированного гемоглобина должно превышать 6,5%.
Между 24 и 28 неделями беременности женщинам, у которых никаких отклонений ранее обнаружено не было, делают повторный тест: на определение гестационного диабета (рис. 2). Называется этот анализ «глюкозотолерантный тест» и проводится по следующей схеме:
- Утром женщина сдает кровь на глюкозу натощак,
- Затем ей дают выпить концентрированный раствор глюкозы (75 г глюкозы),
- Через 1 и 2 часа после нагрузки (выпитого раствора) проводят повторное исследование крови.
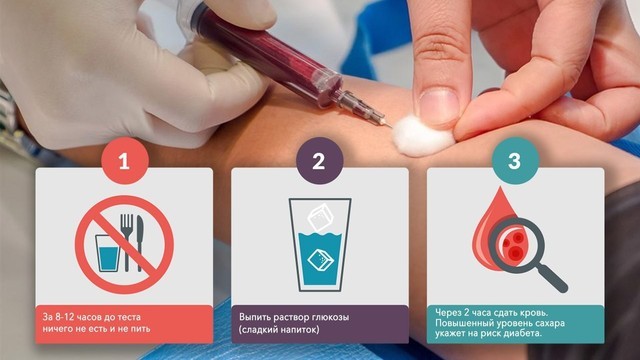 Рисунок 2. Проведение глюкозотолерантного теста. Источник: СС0 Public Domain
Рисунок 2. Проведение глюкозотолерантного теста. Источник: СС0 Public Domain
Результаты теста считаются положительными, если обнаружен хотя бы один из перечисленных признаков:
- Уровень глюкозы натощак выше 5,1 ммоль/л,
- Уровень глюкозы через 1 час после нагрузки выше 10,0 ммоль/л,
- Уровень глюкозы через 2 часа после нагрузки выше 8,5 ммоль/л.
Важно! Для диагностики ГСД подходит ТОЛЬКО глюкозотолерантный тест. Тест на гликированный гемоглобин не применяют, так как это исследование часто дает ложноотрицательный результат. Кроме того, с его помощью нельзя отследить степень повышения глюкозы в крови после приема пищи.
Есть ли противопоказания к проведению теста?
Да, есть. Абсолютные и относительные.
К абсолютным противопоказаниям относятся:
- Аллергия и/или непереносимость глюкозы,
- Сахарный диабет в острой фазе (тогда тест не нужен),
- Заболевания желудочно-кишечного тракта, при которых нарушается нормальное всасывание глюкозы (обострение панкреатита, операции на желудке).
Относительные (временные) противопоказания:
- Ранний токсикоз (гестоз) беременных,
- Обострение хронических заболеваний
Важно! Вовремя определить наличие ГСД очень важно. Скрининг рекомендован всем беременным женщинам. Глюкозотолерантный тест не вредит печени, этого тестирования не следует бояться.
При постановке диагноза ГСД иногда прибегают к дополнительным исследованиям, в их числе:
- Общий анализ мочи (глюкозурия – обнаружение глюкозы в моче, которой в норме там не должно быть, а также кетоновые тела – продукты нарушенного метаболизма глюкозы),
- УЗИ плода (наличие фетопатии – нарушений развития плода).
Лечение во время беременности
Терапия ГСД – задача сложная и комплексная. Препараты подбираются так, чтобы не нанести вред плоду. А лечение при необходимости может продолжаться и после родов.
Диета
Соблюдение особого режима питания – это первая ступенька на пути к избавлению от диабета беременных. Медикаментозное лечение ГСД не будет эффективным без соблюдения диеты. На что нужно обратить внимание:
- Необходимо исключить быстрые углеводы (сладости, выпечку, белый хлеб, пирожные, фрукты), а также ограничить жиры,
- Приемов пищи должно быть несколько, питаться следует каждые 2-3 часа,
- Следует потреблять достаточно белка и сократить потребление продуктов с высоким содержанием крахмала (рис, хлеб, макаронные изделия, картофель, кукуруза),
- Полезным будет увеличение потребления овощей и зелени, растительных масел и других продуктов, богатых ненасыщенными жирами,
- Важно соблюдать баланс белков, углеводов и жиров, а также следить за калорийностью своего рациона.
Важно! Нельзя самостоятельно назначать себе диету! Она должна быть составлена специалистом с учетом потребностей будущей мамы и малыша.
Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность. Занимайтесь не менее 150 минут в неделю, очень полезно плавание.
Отслеживание содержания сахара в крови
Второй шаг в борьбе с ГСД – это ежесуточный контроль сахара в крови. Он нужен, чтобы понять, помогает ли диета.
Чтобы определять у себя глюкозу, не нужно ходить к врачу, для это существует специальный прибор – глюкометр (рис.3).
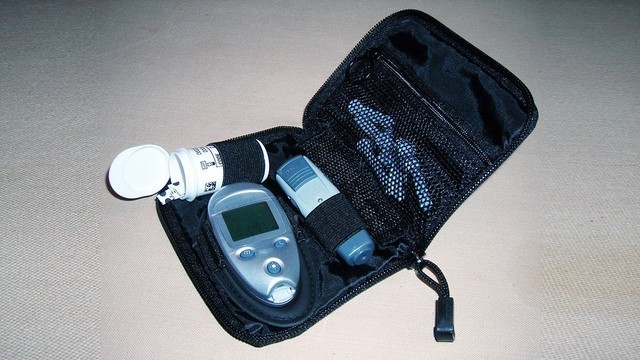 Рисунок 3. Комплект из глюкометра, ручки для прокалывания кожи, набора тест-полосок и иголок для ручки-картриджа. Источник: WikiMedia
Рисунок 3. Комплект из глюкометра, ручки для прокалывания кожи, набора тест-полосок и иголок для ручки-картриджа. Источник: WikiMedia
С его помощью больные с ГСД проверяют свои показатели глюкозы натощак и через 1-2 часа после еды каждый день в течение недели, занося полученные данные в журнал. Исходя из полученных результатов врач-эндокринолог решает, потребуется ли медикаментозное лечение, или ГСД уже взят под контроль с помощью ограничений в питании. Лекарства назначают, если одна треть или более результатов говорят о содержании глюкозы:
- натощак – более 5,3 ммоль/л,
- через час после еды – более 7,2-7,8 ммоль/л,
- через 2 часа после еды – более 6,5 ммоль/л.
Иногда врач также просит вести дневник артериального давления, массы тела и питания. Контролировать сахар также можно в моче, используя тест-полоски.
Важно! Уже появились приборы без иголки – ее заменяет датчик в виде пластыря, который наклеивают на кожу. Глюкометр считывает его показания в непрерывном режиме. Можно настроить прибор так, чтобы данные шли на мобильный телефон или сразу отправлялись врачу.
Медикаментозное лечение: инсулин
Для контроля уровня гликемии назначают сахароснижающие препараты:
- При неконтролируемой гликемии и наличии фетопатии в первую очередь применяют инсулин. Он безопасен для плода, дозу и режим введения устанавливает эндокринолог в индивидуальном порядке.
- В некоторых случаях для лучшего контроля гликемии устанавливают инсулиновую помпу.
- Применяют таблетированные сахароснижающие препараты строго по показаниям.
Во время лечения контроль сахара в крови не прерывают, все данные о дозах препаратов и содержании глюкозы в крови записывают, чтобы врач мог корректировать схему их приема.
Важно! Инсулин считают лучшим средством лечения ГСД. На сегодняшний день нет достаточно данных, чтобы судить об отложенных эффектах других сахароснижающих препаратов.
Роды при ГСД
Гестационный диабет не мешает естественным родам и не является показанием к кесареву сечению. Рожать следует не позднее 38–39 недель беременности. Кесарево сечение выполняют по стандартным показаниям:крупный плод, его тяжелая патология, узкий таз и т.д. Дополнительными показаниями являются выраженные признаки диабетической фетопатии.
После родов
Гестационный диабет – заболевание, характерное для беременности. После родов ГСД проходит, так как гормональный фон нормализуется.
Однако нельзя забывать, что ГСД служит фактором риска развития сахарного диабета 2 типа и повторного заболевания во время следующей беременности.
Сразу после родов, если была назначена инсулинотерапия, она отменяется. В течение первых дней уровень глюкозы контролируют путем забора венозной крови. Если никаких отклонений нет, через 6–12 недель после родов проводят глюкозотолерантный тест, чтобы исключить диабет 2-го типа.
Если во время беременности был диагностирован ГСД, необходимо соблюдать диету и заниматься дозированными физическими нагрузками. В остальном нет никаких ограничений, после ГСД можно кормить грудью как обычно.
Прогноз
Своевременная терапия ГСД с помощью инсулина сокращает риск развития осложнений на 98%. Тяжелые последствия после болезни наблюдаются, если вовремя не поставлен диагноз и лечение отсутствует.
Важно! ГСД протекает незаметно, но может нанести большой вред ребенку, став причиной:
- различных пороков развития плода,
- Макросомии (крупные размеры плода),
- Гипогликемии и дыхательных нарушений у новорожденного,
- Сердечно-сосудистых и неврологических заболеваний,
- Метаболического синдрома (нарушение углеводного обмена).
Самый страшный исход – внутриутробная гибель плода и выкидыш.
Однако, ГСД увеличивает риск развития диабета первого и второго типа в будущем. Вероятность развития сахарного диабета 1 типа составляет 5,7% в течение последующих 7 лет, 2 типа – вплоть до 50%.
У ребенка, родившегося у матери с ГСД, также повышен риск ожирения и возникновения сахарного диабета.
Профилактика
Основная мера профилактики ГСД – контроль веса и тщательное планирование беременности.
Ожирение является одним из главных факторов риска развития ГСД. Чем больше жира в организме, тем в меньшей степени его клетки становятся отзывчивыми на команды инсулина захватить из крови глюкозу.
Важно! Пытаться похудеть во время беременности не стоит. Вы должны есть достаточно, чтобы плод не пострадал от недостатка нутриентов.
Заключение
Итак, что необходимо запомнить о гестационном сахарном диабете:
- ГСД – заболевание, затрагивающее исключительно беременных женщин. После родов оно проходит.
- ГСД несет существенные риски осложнений как для матери, так и плода.
- Заболевание поддается профилактике – рекомендуют контролировать вес и тщательно планировать беременность.
- Сахарный диабет беременных не является абсолютным показанием для кесарева сечения.
- Если поставлен диагноз ГСД – не паниковать! Следуйте рекомендациям врача, следите за уровнем глюкозы, артериальным давлением, ведите дневник питания, а также не забывайте об умеренных физических нагрузках (ходьбы будет достаточно).
Источники
- Gestational Diabetes Mellitus // American Diabetes Association Diabetes Care 2003 Jan; 26(suppl 1): s103-s105. https://doi.org/10.2337/diacare.26.2007.S103
- Thomas R. Moore. Maternal Morbidity. Diabetic retinopathy // Medscape. – 2020
