Гены главного комплекса гистосовместимости при сахарном диабете
Генетика сахарного диабета I типа. Особенности наследованияСуществуют два основных типа сахарного диабета: I тип (инсулинзависимый — ИЗСД) и II тип (инсулиннезависимый — ИНСД), составляющие 10 и 88% всех случаев соответственно. Они отличаются типичным возрастом начала, конкордантностью однояйцовых близнецов и ассоциацией с конкретными аллелями главного комплекса гистосовместимости (МНС — major histocompatibility complex). Семейное накопление наблюдают при обоих типах сахарного диабета, но в одной семье обычно присутствует только I или II тип. Сахарный диабет I типа встречается в белой популяции с частотой около 1 на 500 (0,2%), в африканских и азиатских популяциях — реже. Обычно его обнаруживают в детстве или юности, и он вызван аутоиммунным поражением b-клеток поджелудочной железы, вырабатывающих инсулин. У преобладающего большинства больных детей уже в раннем детстве, задолго до развития явных проявлений болезни, вырабатываются многочисленные аутоантитела против ряда эндогенных белков, включая инсулин. Ассоциация главного комплекса гистосовместимости при сахарном диабете I типаПри I типе сахарного диабета существует подтверждение роли генетических факторов: конкордантность однояйцовых близнецов приблизительно 40%, что далеко превышает 5% конкордантности у разнояйцовых. Риск диабета I типа для сибсов больного пробанда около 7%, что дает показатель наследуемости hs = 7% / 0,2% =- 35. Давно известно, что локус МНС — основной генетический фактор при сахарном диабете, так как около 95% всех пациентов с сахарным диабетом I типа (по сравнению с примерно 50% в нормальной популяции) — гетерозиготные носители аллелей HLA-DR3 или HLA-DR4 в локусе HLA класса II в МНС [HLA — человеческие лейкоцитарные антигены (human leucocyte antigens)]. Первое исследование, показавшее ассоциацию HLA-DR3 и HLA-DR4 с сахарным диабетом I типа при использовании стандартных методов проверки достоверности различия между разными аллелями HLA, проводили методом иммунологических реакций in vitro. Позже этот метод заменили прямым определением ДНК-последовательности разных аллелей. Секвенирование локуса гистосовместимости у огромного количества больных обнаружило, что «аллели» DR3 и DR4 — не просто аллели.
Как DR3, так и DR4 могут быть подразделены на десятки аллелей, располагающихся в локусе, теперь называющемся DRB1, и определяемых на уровне последовательности ДНК. Кроме того, стало ясным, что ассоциация между определенными аллелями DRB1 и сахарным диабетом I типа частично вызвана аллелем в другом локусе класса II, DQB1, располагающимся примерно в 80 килобазах от DRB1, вместе формирующих общий гаплотип (вследствие неравновесного сцепления; см. главу 10) друг с другом. DQB1 кодирует b-цепь, одну из цепей, формирующих димер белка класса II DQ. Оказывается, что присутствие аспарагиновой кислоты (Asp) в 57 позиции b-цепи DQ тесно связано с устойчивостью к сахарному диабету I типа, тогда как другие аминокислоты в этом положении (аланин, валин или серии) определяют восприимчивость. Около 90% пациентов с сахарным диабетом I типа гомозиготны по аллелям DQB1, не кодирующим аспарагиновую кислоту в 57 положении. Раз молекула DQ, и конкретно 57 позиция р-цепи критична для связи антигена и пептида и Т-клеточного ответа, похоже, что различия в присоединении антигена, определяемые конкретной аминокислотой в 57 положении р-цепи DQ, непосредственно содействуют аутоиммунному ответу, уничтожающему инсулин-продуцирующие клетки поджелудочной железы. Тем не менее также важны другие локусы и аллели в МНС, что видно из того, что некоторые пациенты с сахарным диабетом I типа имеют в данной позиции b-цепи DQ аспарагиновую кислоту. Гены, отличающиеся от локусов главного комплекса гистосовместимости класса II при сахарном диабете I типаГаплотип МНС отвечает только за часть генетического вклада в риск сахарного диабета I типа у сибсов пробанда. Семейные исследования показывают, что даже когда сибсы имеют те же гаплотипы МНС класса II, риск болезни составляет приблизительно 17%, что значительно ниже показателя конкордантности у однояйцовых близнецов, равного примерно 40%. Таким образом, в геноме должны быть другие гены, также предрасполагающие к развитию сахарного диабета I типа и различающиеся у однояйцовых близнецов и сибсов, имеющих аналогичные условия окружающей среды. Кроме МНС, предполагают изменения еще в более чем десятке локусов, увеличивающих восприимчивость к сахарному диабету I типа, но надежно подтверждены только три из них. Это вариабельность числа тандемных повторов в промоторе гена инсулина и простой нуклеотидный полиморфизм в гене иммунного регулятора CTLA4 и в гене PTPN22, кодирующем протеин-фосфатазу. Идентификация других генов восприимчивости для сахарного диабета I типа как в пределах, так и за пределами МНС — объект интенсивного исследования. В настоящее время природа факторов негенетического риска при сахарном диабете I типа в основном неизвестна. Генетические факторы сами по себе, тем не менее, не вызывают сахарный диабет I типа, поскольку показатель конкордантности у однояйцовых близнецов составляет не 100%, а только около 40%. До получения более полной картины участия генетических и негенетических факторов в развитии сахарного диабета I типа консультирование по оценке риска остается эмпирическим. – Также рекомендуем “Генетика болезни Альцгеймера. Особенности наследования” Оглавление темы “Генетика заболеваний”:
|
HLA – human leucocyte antigens – антигены тканевой совместимости (cиноним: MHC – major histocompatibility complex – главный комплекс гистосовместимости).
На поверхности практически всех клеток организма представлены молекулы (белки), которые носят название антигенов главного комплекса гистосовместимости (HLA – антигены). Название HLA – антигены было дано в связи с тем, что эти молекулы наиболее полно представлены именно на поверхности лейкоцитов. Каждый человек обладает индивидуальным набором HLA – антигенов.
Молекулы HLA выполняют роль своеобразных “антенн” на поверхности клеток, позволяющих организму распознавать собственные и чужие клетки (бактерии, вирусы, раковые клетки и т.д.) и при необходимости запускать иммунный ответ, обеспечивающий выработку специфических антител и удаление чужеродного агента из организма.
Состав каждого антигена HLA кодируется соответствующим HLA-геном 6-й хромосомы. Индивидуальное сочетание HLA-антигенов у конкретного человека определяется индивидуальным сочетанием HLA-генов. Сочетание HLA генов, получаемое от родителей, индивидуально, как и отпечатки пальцев.
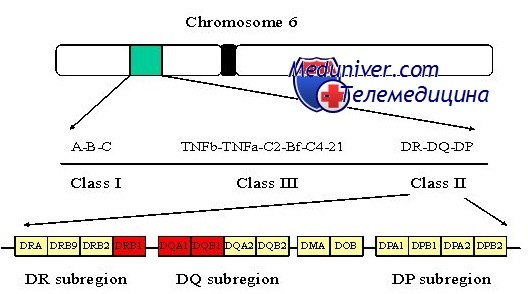
Выделяют 2 класса антигенов HLA. К классу I относятся антигены локусов A, B и C, а к классу II — антигены локусов DR, DP и DQ. Антигены класса I присутствуют на поверхности всех клеток (а также – тромбоцитов), антигены класса II — на поверхности клеток, участвующих в иммунологических реакциях (B-лимфоцитов, активированных T-лимфоцитов, моноцитов, макрофагов и дендритных клеток).
Гены, кодирующие HLA расположены в 7-ми областях (локусах) 6-ой хромосомы:
HLA-A,
HLA-B,
HLA-C,
HLA-D – фактически, состоит из 4 локусов: собственно HLA-D и
HLA-DP,
HLA-DQ,
HLA-DR
Каждый из генов может иметь многие десятки вариантов (аллелей) – их разнообразные сочетания и формируют множество комбинаций генов. Аллели, выявленные при исследовании, указываются в бланке результатов HLA-типирования.
Показания к назначению анализа:
Типирование генов HLA II класса является обязательным исследованием для подбора донора при трансплантации органов.
Некоторые аллельные варианты генов HLA II класса ассоциированы с повышенным риском заболеваний: сахарный диабет I типа, ревматоидные заболевания, аутоиммунный тиреоидит, восприимчивость к инфекционным заболеваниям и др.
Типирование генов HLA II класса применяется для диагностики некоторых форм бесплодия и невынашивания беременности, которые могут быть следствием высокой гомологии генов HLA II класса в супружеской паре при полной фертильности партнёров.
Значение HLA при сахарном диабете
Сахарный диабет I типа является заболеванием с наследственной предрасположенностью, которая определяется неблагоприятной комбинацией нормальных генов, большинство из которых контролируют различные звенья аутоиммунных процессов.
Гены предрасположенности к СД 1 типа располагаются на различных хромосомах. В настоящее время известно более 15 таких генетических систем. Из них наиболее изученными и значимыми являются гены 2 класса HLA-области, расположенной на коротком плече 6 хромосомы.
Риск развития СД у братьев и сестёр может быть также оценен по степени их HLA-идентичности с больным диабетом: в том случае, если они полностью идентичны, риск наиболее высок и составляет около 18%, у наполовину идентичных братьев и сестер риск составляет 3%, а у полностью различных – менее 1%.
Исследование генетических маркёров позволяет выделить группы различного риска развития диабета, что определяет различную тактику по ранней доклинической диагностике заболевания. Кроме того, исследование генетических маркеров существенно повышает прогностическую ценность иммунологических и гормональных исследований.
Аллели генов HLA II класса, связанные с риском развития диабета 1 типа
| Аллели, ассоциированные с высоким риском | ||
| DRB1*0301 DRB1*0401 | DQA1*0501 DQA1*0301 | DQB1*0201DQB1*0302 |
| Аллели, ассоциированные со средним риском | ||
| DRB1*01 DRB1*0801 DRB1*0901 DRB1*1001 | DQA1*0101 DQA1*0401 DQA1*0301 DQA1*0301 | DQB1*0501 DQB1*0402 DQB1*0303 DQB1*0501 |
| Высоко протективные аллели | ||
| DRB1*1501 DRB1*1101 | DQA1*0102 DQA1*0501 | DQB1*0602 DQB1*0301 |
| Аллели, оказывающие среднее протективное влияние | ||
| DRB1*0401 DRB1*0403 DRB1*0701 | DQA1*0301 DQA1*0301 DQA1*0201 | DQB1*0301 DQB1*0302 DQB1*0201 |
Значение HLA при беременности
Каждый из генов может иметь тысячи вариантов – аллели. Разнообразные сочетания аллелей и обеспечивают многовариантность комбинаций генов. Именно совпадение аллелей и говорит о генетической совместимости или несовместимости двух людей. Ребенок получает по одному типированному гену от матери и от отца. Сходство пары по показателям тканевой совместимости приводит к «похожести» тканей эмбриона на организм матери. Такая похожесть приводит к недостаточной активности иммунной системы женщины, и необходимые для зачатия или сохранения беременности реакции не запускаются. Как следствие иммунитет матери подавляет имплантацию эмбриона. В каждом третьем случае бесплодие или привычное невынашивание беременности обуславливаются генетическими особенностями пары.
Несоответствие супругов по HLA-антигенам и отличие зародыша от материнского организма является важным моментом, необходимым для сохранения и вынашивания беременности. При нормальном развитии беременности “блокирующие” антитела к отцовским антигенам появляются с самых ранних сроков беременности.
Важное значение для диагностики иммунных форм невынашивания беременности имеет определение генотипа супругов по HLA-антигенам II класса. Желательно проведение фенотипирования по HLA-DR и HLA-DQ антигенам, особенно по HLA-DR, т.к. эти антигены представлены на клетке в несравненно большем количестве и являются ниаболее иммуногенно активными. Для проведения анализа берется кровь из вены, и из полученного образца выделяют лейкоциты (клетки крови, на поверхности которых наиболее широко представлены антигены тканевой совместимости).
При диагностике некоторых форм бесплодия и невынашивания беременности на фоне полной фертильности партнёров оценивают гомологию генов HLA II класса в супружеской паре. Иммунологическая несовместимость партнёров может быть констатирована, когда есть три совпадения между аллельными вариантами генов DRB1, DQA1, DQB1 у обследуемых супругов.
Источник: https://uzi24.ru/
[18-087]
Типирование генов гистосовместимости человека (HLA) II класса: DRB1, DQA1, DQB1
8395 руб.
Гены гистосовместимости (тканевой совместимости), или гены HLA II класса – могут определять развитие некоторых заболеваний (гепатит В, инсулинзависимый сахарный диабет (I типа), ревматоидный артрит), а также риск невынашивания (ранней потери) плода при беременности.
Синонимы русские
Типирование генов комплекса тканевой совместимости, локусы генов HLADR, DQ, комплекс человеческих лейкоцитарных антигенов II класса.
Синонимы английские
HLA- DRB1, DQA1, DQB1, HLA II – human leukocyte antigen II, MHC – major histocompatibility complex II.
Метод исследования
Полимеразная цепная реакция в режиме реального времени.
Какой биоматериал можно использовать для исследования?
Буккальный (щечный) эпителий, венозную кровь.
Как правильно подготовиться к исследованию?
- Специальной подготовки к исследованию не требуется.
Общая информация об исследовании
Исследование выполняется с использованием полимеразной цепной реакции с аллельспецифическими праймерами. Учет результатов реакции проводится с автоматически использованием детектирующих амплификаторов в режиме реального времени (RealTime).
Гены гистосовместимости (тканевой совместимости), или гены HLA II класса, расположены на коротком плече 6-й хромосомы и локализованы в несколько генетических кластеров: DRA, DRB, DQA, DQB, DPA, DPB и т.д. Эти гены крайне полиморфны в популяции, например, для локуса DPВ описано около 124 алелей, а для локуса DRB – более 440. Каждый аллель имеет собственный номер в классификации, который идентифицируется при типировании. У каждого человека каждый локус представлен парой генов. Продуктами работы генов являются полипептидные цепи – альфа (от генов с маркером А) и бета (от генов с маркером В). Альфа- и бета-цепи формируют единую функционально активную структуру на поверхности клеток – HLA-молекулу II класса. Эти молекулы преимущественно экспрессированы на так называемых профессиональных антигенпрезентирующих клетках, к которым относятся макрофаги, дендритные клетки и В-лимфоциты. Эти клетки, используя HLA-молекулы II класса, участвуют в генетическом контроле практически всех иммунных реакций, способствуя их развитию или нарушая их. Нарушение функций иммунной системы является важнейшей составляющей большого количества заболеваний (онкологических, воспалительных и дистрофических). Выраженные нарушения реализуются в патологическое состояние с клиническими признаками. Таким образом, спектр и специфичность HLA молекул II класса определяют развитие определенных заболеваний. Необходимо отметить, что спектр этих молекул не является “гарантией” проявления патологического процесса, а только лишь определяет риск его развития.
В клинической практике существуют два показания для данного исследования.
1. Расчет риска развития заболеваний в группах риска. Например, носители аллеля HLA-DRB1*1302 имеют повышенную способность к элиминации вируса гепатита В. Высокий риск развития инсулинзависимого сахарного диабета (I типа) связан с наличием аллелей DQ8 и DQ2. Причем наличие обоих этих аллелей увеличивает риск развития заболевания. Наличие в генотипе аллеля DR4 является фактором риска развития ревматоидного артрита, а наличие у этих пациентов аллеля DR2, наоборот, оказывает защитный эффект.
2. Оценка риска невынашивания (ранней потери) плода при беременности.
HLA-типирование используют для диагностики причин невынашивания беременности и бесплодия. При репродуктивных нарушениях важно количество совпадений вариантов генов HLA II класса у супругов: чем их меньше, тем выше вероятность наступления беременности.
Согласно последним данным, исследование совпадений генотипов локусов HLA не входит в перечень рекомендаций при привычной потере беременности в связи с противоречивой информацией и отсутствием прогнозирования в лечении. Оценка значимости данного анализа в конкретной паре должна проводиться врачом-специалистом.
Выбор метода лечения осуществляется только врачом-иммунологом или репродуктологом на основании результатов полноценного обследования супружеской пары на все иммунологические причины нарушения фертильности.
Существуют также и другие показания к данному исследованию, например поиск донора при трансплантации костного мозга или поиск донора крови и ее компонентов для гипериммунизированного пациента. Однако эти исследования проводятся специализированными клиническим учреждениями.
Стоит также отметить, что заключение по степени риска развития заболевания или степени риска нарушения репродуктивной функции должно осуществляться только совместно с врачом-генетиком.
Для чего используется исследование?
- Для выявления предрасположенности к развитию заболеваний:
- аутоиммунный тиреоидит,
- сахарный диабет 1 типа,
- системная красная волчанка,
- аутоиммунный гепатит,
- первичный билиарный цирроз,
- целиакия,
- хроническая идиопатическая крапивница
- При планировании семьи (оценка риска бесплодия).
Когда назначается исследование?
- Однократно, в комплексной диагностике заболеваний.
Что означают результаты?
Полученные результаты не являются диагнозом, но необходимы для расчета степени риска развития патологии. Степень риска может рассчитать только специалист-генетик. На основании полученной информации лечащий врач может сделать клинические заключения в отношении диагноза, дальнейшего обследования и коррекции терапии.
Что может влиять на результат?
Лейкопения ниже 0,5х109, вызванная гематологическим заболеванием или приемом лекарственных препаратов (цитостатиков).
Важные замечания
Для данного маркера не существует понятия “норма” и “патология”, т. к. исследуется полиморфизм гена.
Также рекомендуется
Дополнительные исследования могут быть назначены врачом после постановки клинического диагноза.
Кто назначает исследование?
Врач-генетик, акушер-гинеколог, репродуктолог.
Литература
- Болдырева М. Н., Барцева О. Б., Курило Л. Ф., Ткаченко Э. Р., Алексеев Л. П., Адамян Л. В. Связь HLA-DRB1-генотипа с репродуктивными неудачами. Проблемы репродукции, 2010, № 6. Стр. 59-63.
- Барковский Д. HLA-система и нейроиммуноэндокринные факторы. Влияние на беременность и роды. Издательство Медпрактика-М, 2014. Стр. 374.
