Гормональные сбои при сахарном диабете
Стероидный сахарный диабет – это эндокринная патология, развивающаяся в результате высокого содержания в плазме крови гормонов коры надпочечников и нарушения углеводного обмена. Проявляется симптомами гипергликемии: быстрой утомляемостью, усилением жажды, учащенным обильным мочеиспусканием, обезвоживанием, увеличением аппетита. Специфическая диагностика основана на лабораторном выявлении гипергликемии, оценке уровня стероидов и их метаболитов (моча, кровь). Лечение стероидного диабета включает отмену или снижение дозировки глюкокортикоидов, хирургические операции, сокращающие выработку кортикостероидных гормонов, и антидиабетическую терапию.
Общие сведения
Стероидный сахарный диабет (ССД) может быть спровоцирован продолжительным увеличением секреции кортикостероидов или их приемом в форме препаратов. Во втором случае заболевание имеет синонимичное название – лекарственный диабет. Изначально он не связан с функциональным состоянием поджелудочной железы, развивается на фоне гормонального лечения и может проходить самостоятельно после отмены медикаментов. ССД, спровоцированный увеличением естественных гормонов, чаще всего наблюдается при болезни Иценко-Кушинга. У данной группы пациентов эпидемиологические показатели достигают 10-12%. Точной информации о распространенности ССД среди общей популяции нет.
Стероидный сахарный диабет
Причины
По этиологическому признаку стероидный СД подразделяется на эндогенный и экзогенный. При эндогенной форме нарушения работы поджелудочной обусловлены первичным или вторичным гиперкортицизмом. К причинам этой группы относятся:
- Вторичный гиперкортицизм. Синдром Кушинга возникает при повышении уровня АКТГ – гормона, вырабатываемого гипофизом и регулирующего активность надпочечников. Секреция кортикоидов возрастает, возникает высокий риск нарушения функций панкреас.
- Новообразования надпочечников. При первичном гиперкортицизме производство кортикостеридов стимулируется растущей опухолью надпочечника. ССД часто диагностируется при кортикостероме, альдостероме, кортикоэстроме, андростероме.
Второй вариант происхождения стероидного диабета – экзогенный. К группе повышенного риска относятся пациенты с аутоиммунными патологиями, хронической почечной недостаточностью, артериальной гипертензией. Диабет развивается при длительной терапии препаратами, тормозящими секрецию инсулина бета-клетками в поджелудочной железе. Такими лекарственными средствами являются глюкокортикоиды, тиазидные диуретики, гормональные контрацептивы.
Патогенез
Основой развития ССД является продолжительное влияние повышенной концентрации глюкокортикоидов на внутренние органы и процессы метаболизма. Стероидные гормоны угнетают синтез и усиливают распад белков. Увеличивается выделение аминокислот из тканей, в печени ускоряются реакции их переаминирования и дезаминирования, что становится причиной повышения скорости глюконеогенеза – синтеза глюкозы из неуглеводных соединений. В клетках печени активнее откладывается гликоген. Влияние кортикоидов на метаболизм углеводов проявляется через увеличение активности глюкозо-6-фосфатазы, отвечающей за реакции образования глюкозы и фосфатной группы, и через торможение активности глюкокиназы, то есть замедление процесса переработки глюкозы в гликоген.
На периферии сокращается утилизация сахара тканями. Изменение жирового обмена представлено стимуляцией липогенеза, поэтому не наблюдается характерной для СД 1 и 2 типа потери массы тела. Антикетогенный эффект стероидов – препятствие окислению пировиноградной кислоты, повышение в кровотоке молочной кислоты. По характеру течения ССД на первых этапах схож с диабетом первого типа: поражаются β-клетки, сокращается выработка инсулина. Со временем нарастает инсулинорезистентность тканей, что характерно для диабета II типа.
Симптомы стероидного сахарного диабета
Клиническая картина представлена диабетической триадой – полидипсия, полиурия и быстрая утомляемость. В целом симптомы менее выраженные, чем при сахарном диабете 1 типа. Пациенты замечают усиление чувства жажды, постоянную сухость во рту. Объем потребляемой жидкости увеличивается в несколько раз, до 4-8 литров в сутки. Жажда не ослабевает даже в ночное время. Аппетит бывает повышенным, вес остается прежним либо увеличивается. Учащаются позывы к мочеиспусканию. За сутки выделяется 3-4 литра мочи, у детей и пожилых людей развивается ночной энурез. Многие больные страдают бессонницей, днем чувствуют себя уставшими, не справляются с привычными делами, испытывают сонливость.
В начале заболевания симптомы нарастают быстро, как при диабете 1 типа: ухудшается общее самочувствие, появляются головные боли, раздражительность, приливы жара. Длительное течение болезни сопровождается появлением зуда кожи и слизистых оболочек. Чаще возникают гнойничковые поражения, сыпь, раны долго не заживают. Волосы становятся сухими, ногти расслаиваются и обламываются. Ухудшение кровотока и нервной передачи проявляется нарушением терморегуляции в конечностях, чувством покалывания, онемения и жжения в ступнях, реже – в пальцах рук.
Осложнения
Продолжительная гипергликемия приводит к диабетической ангиопатии – поражению крупных и мелких сосудов. Нарушение кровообращения в капиллярах сетчатки проявляется снижением зрения – диабетической ретинопатией. Если страдает сосудистая сеть почек, то ухудшается их фильтрующая функция, возникают отеки, повышается артериальное давление – развивается диабетическая нефропатия. Изменения в крупных сосудах представлены атеросклерозом. Наиболее опасны атеросклеротические повреждения артерий сердца и нижних конечностей. Дисбаланс электролитов и недостаточное кровоснабжение нервной ткани провоцируют развитие диабетической нейропатии. Она может проявляться судорогами, онемением ступней и пальцев на руках, сбоями в работе внутренних органов, болями различной локализации.
Диагностика
В группе риска по развитию стероидной формы диабета – лица с эндогенным и экзогенным гиперкортицизмом. Периодические исследования уровня глюкозы с целью выявления гипергликемии показаны пациентам с болезнью Кушинга, опухолями надпочечников, лицам, принимающим препараты глюкокортикоидов, диуретики группы тиазидов, гормональные противозачаточные средства. Полное обследование проводится врачом-эндокринологом. К специфическим методам исследования относятся:
- Анализ на глюкозу натощак. У большинства пациентов определяется нормальный или незначительно повышенный уровень глюкозы в крови. Итоговые значения чаще находятся в диапазоне от 5-5,5 до 6 ммоль/л, иногда составляют 6,1-6,5 ммоль/л и выше.
- Глюкозотолерантный тест. Измерение глюкозы спустя два часа после углеводной нагрузки дает более точную информацию о наличии диабета и предрасположенности к нему. О нарушении толерантности к глюкозе свидетельствуют показатели от 7,8 до 11,0 ммоль/л, о диабете – более 11,1 ммоль/л.
- Тест на 17-КС, 17-ОКС. Результат позволяет оценить гормоносекретирующую активность коркового вещества надпочечников. Биоматериалом для исследования является моча. Характерно повышение показателей экскреции 17-кетостероидов и 17-оксикортикостероидов.
- Исследование гормонов. Для дополнительных данных о функциях гипофиза и коркового слоя надпочечников могут быть проведены гормональные тесты. В зависимости от основного заболевания определяется уровень кортизола, альдостерона, АКТГ.
Лечение стероидного сахарного диабета
Этиотропная терапия заключается в устранении причин гиперкортицизма. Одновременно проводятся мероприятия, нацеленные на восстановление и поддержание нормогликемии, повышение чувствительности тканей к действию инсулина, стимуляцию активности сохранных β-клеток. При комплексном подходе медицинская помощь пациентам ведется в следующих направлениях:
- Снижение уровня кортикостероидов. При эндогенном гиперкортицизме в первую очередь пересматриваются методы лечения основной болезни. Если коррекция дозировки лекарств не оказывается эффективной, решается вопрос о хирургическом вмешательстве – удалении надпочечников, корковой части надпочечников, опухолей. Концентрация стероидных гормонов снижается, уровень сахара крови нормализуется. При экзогенном гиперкортицизме производится отмена или замена препаратов, провоцирующих стероидный диабет. Если отменить глюкокортикоиды невозможно, например, при тяжелом течении бронхиальной астмы, для нейтрализации их эффектов назначаются анаболические гормоны.
- Медикаментозная коррекция гипергликемии. Препараты подбираются индивидуально с учетом этиологии СД, его стадии, тяжести течения. Если поджелудочная железа поражена, бета-клетки частично или полностью атрофированы, то назначается инсулинотерапия. При легких формах заболевания, сохранности железистой ткани и обратимой резистентности клеток к инсулину назначаются пероральные гипогликемические средства, например, препараты группы сульфанилмочевины. Иногда пациентам показано сочетанное использование инсулина и гипогликемических лекарств.
- Антидиабетическая диета. Большинству пациентов показана лечебная диета №9. Рацион составляется таким образом, чтобы химический состав блюд был сбалансирован, не провоцировал гипергликемию и содержал все необходимые питательные вещества. Используются принципы низкоуглеводного питания: исключаются источники легких углеводов – сладости, выпечка, сладкие напитки. В рационе преобладают белковые продукты и продукты с высоким содержанием клетчатки. Учитывается гликемический индекс. Прием пищи осуществляется небольшими порциями, 5-6 раз в день.
Прогноз и профилактика
Стероидный СД, как правило, протекает в более мягкой форме и легче поддается лечению, чем СД первого и второго типа. Прогноз зависит от причины развития гиперкортицизма, в большинстве случаев он благоприятный. Профилактика предполагает своевременную и адекватную терапию болезни Кушинга и опухолевых заболеваний надпочечников, правильное использование препаратов глюкокортикоидов, тиазидных диуретиков и оральных контрацептивов. Лицам из групп риска необходимо регулярно выполнять скрининговые исследования глюкозы крови. Это позволяет выявить нарушения обмена углеводов на стадии преддиабета, скорректировать основное лечение, начать соблюдать принципы диетического питания.
Сахарный диабет (СД) – хроническое заболевание эндокринной системы, которое возникает из‑за недостаточного синтеза гормона инсулина и характеризуется нарушением обмена веществ. Этот гормон необходим для того, чтобы регулировать количество глюкозы в организме. Из-за того, что поджелудочная железа теряет способность секретировать достаточно инсулина или не может обеспечить его качество, у человека поднимается уровень сахара в крови.
В развитии сахарного диабета как заболевания эндокринной системы выделяют ряд причин:
- наследственность;
- заболевания поджелудочной железы;
- экзогенные факторы (например, жирная пища или излишнее потребление алкоголя);
- сопутствующие заболевания (ожирение, артериальная гипертензия).
Для того, чтобы лучше понимать причины и механизмы развития такого заболевания, как СД, необходимо знать особенности устройства и работы эндокринной системы человека.
Что представляет собой эндокринная система?
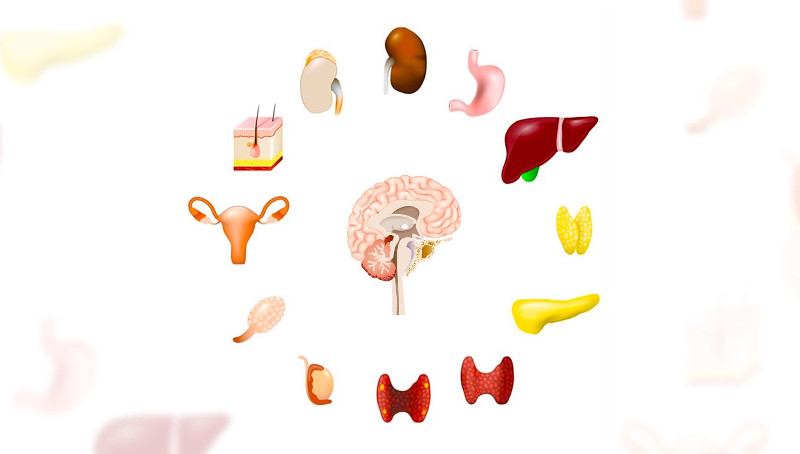
Эндокринная система представляет собой ряд желёз, расположенных на различном отдалении от головного мозга, и контролирует жизнедеятельность внутренних органов и организма в целом посредством гормонов, выделяемых эндокринными железами. Гормоны могут выделяться как прямо в кровь, так и в межклеточное пространство.

Органы человека, которые контролируются эндокринной системой и поражаются при ее патологии
Зачем в организме существует эндокринная система?
Эндокринная система – или же система нейрогуморальной регуляции – отвечает за:
- регуляцию деятельности всех органов и систем;
- адаптацию организма к условиям среды;
- сохранение нормальной жизнедеятельности;
- совместную с иммунной и нервной системой регуляцию роста, развития и половой дифференцировки организма;
- влияние на эмоции и психическую деятельность.
Выделяют следующие железы эндокринной системы:
- внутренней секреции (эндокринные железы) которые не имеют выводных протоков, то есть гормоны они выделяют прямо в кровь или в лимфу;
- внешней секреции (экзокринные), которые имеют выводные протоки и выводят свои секреты в какие-либо полости организма или во внешнюю среду;
- смешанной секреции (к которым относится, например, поджелудочная железа), которые выделяют гормоны и в кровь, и в пищеварительный тракт.
Патологии, возникающие при поражении желез или недостаточной их функции, называются эндокринными заболеваниями.

Из-за чего у человека возникают эндокринные заболевания до конца неизвестно
Почему возникает патология эндокринной системы?
Причины эндокринных заболеваний до конца не установлены, так как существует множество факторов, способных вызвать патологический процесс. Но наиболее распространены следующие:
- инфекционные заболевания;
- кисты и опухоли желез;
- наследственный фактор;
- хронические заболевания других органов и систем;
- хирургические вмешательства;
- прием определенных лекарств;
Важно отметить, что нарушение нормальной работы эндокринной железы проявляется в виде:
- гипофункции – выделяется меньше гормонов, чем необходимо;
- гиперфункции – выделяется больше гормонов, чем требуется;
- дисфункции – гормоны не выделяются вообще.
Нарушение нормальной работы желез во всех случаях приводит к расстройству системы регуляции и возникновению заболеваний. Чаще всего наблюдаются поражения щитовидной железы, вызывающие гипертиреоз, и поджелудочной железы, что приводит к сахарному диабету. Это хронические заболевания эндокринной системы.

Сахарный диабет является хроническим заболеванием эндокринной системы
Сахарный диабет (СД) является самым распространенным и изученным заболеванием эндокринной системы.
Распространенность и виды СД
Заболевание широко распространенно в мире среди всех возрастных групп, как правило в странах с развитой экономикой. Патология чаще возникает у людей старше сорока лет. Ожирение и повышенное артериального давление увеличивает риск развития сахарного диабета.

Диабет широко распространен в мире среди всех возрастных групп
При поражении эндокринной системы диабет бывает двух типов:
- Диабет 1 типа – инсулинозависимый.
С момента установления диагноза пациенту необходима пожизненная инсулинотерапия.
- Диабет 2 типа – инсулиннезависимый.
Можно избежать применения инсулина при вовремя начатом лечении.
При сахарном диабете 1 типа большая часть клеток поджелудочной железы погибает из-за вирусного или аутоиммунного процесса. Из-за этого инсулин или не вырабатывается вовсе, или вырабатывается в очень малых количествах, недостаточных для организма. Чаще болеют дети и молодые люди, поэтому по-другому такой диабет называется «юношеским».
При сахарном диабете 2 типа инсулин в клетках присутствует и может даже вырабатываться в повышенных количествах, но клетки тканей к нему не чувствительны – а значит, он не оказывает на них должного воздействия. Заболевание имеет наследственный характер и чаще развивается во взрослом возрасте. Характеризуется более благоприятным течением, чем 1-й тип.
Симптомы 1 и 2 типа СД
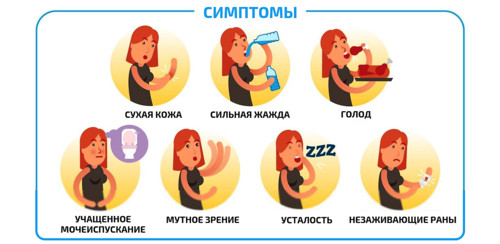
Для обоих типов сахарного диабета характерны:
- сильная жажда;
- частое мочеиспускание;
- частый и сильный голод;
- быстрая потеря веса;
- резкое ухудшение зрения;
- утомляемость и слабость;
- нарушения сна, в том числе такое опасное явление как сонное апноэ, распространенное при сахарном диабете;
- долгое заживление ран и порезов кожи;
- навязчивый зуд.
Самые распространенные симптомы СД
Выраженность симптомов индивидуальна и зависит от общего состояния организма и возраста человека. Некоторые из них могут ощутимо снижать качество жизни, поэтому требуют немедленной коррекции (зуд, нарушения сна).
Важно отметить, что, как и любую другую патологию эндокринной системы, сахарный диабет необходимо постоянно контролировать и компенсировать, дабы не допустить развития осложнений.
Лечения и профилактика сахарного диабета
Профилактика и терапия СД различаются для разных его типов, однако есть и общие рекомендации, к которым относится постоянный самоконтроль уровня сахара в крови.

Принципы профилактики сахарного диабета 1 типа у детей
Лечение диабета 1 типа включает следующие методы:
- пожизненное введение инсулина;
- диетотерапия и уменьшенным количеством сахара в пище;
- регулярные и умеренные физические нагрузки.
Лечение диабета 2 типа подразумевает:
- диета без «быстрых» углеводов;
- регулярные физические нагрузки и снижение массы тела (при ожирении);
- отказ от курения и спиртных напитков;
- прием сахароснижающих пероральных препаратов и инъекции инсулина (при необходимости);
- постоянная диагностика состояния пациента, чтобы не допустить осложнений, ранее их лечение.
Как диагностировать сахарный диабет
Ранняя диагностика диабета обеспечивает быстрое начало лечения и может предотвратить развитие осложнений. Как правило, такое опасное заболевание эндокринной системы как сахарный диабет 2 типа ничем себя не проявляет до определенного момента, и может быть обнаружено случайно при ежегодном осмотре. В случае, если есть подозрение на СД, нужно провести диагностику.
Проще и быстрее всего использовать следующие анализы крови:
- Анализ на гликированный гемоглобин (HbA1c). Измеряет средний уровень сахара в крови за последние 2-3 месяца.
- Анализ уровня глюкозы в плазме натощак. Определяет уровень глюкозы без употребления еды и воды за 8-14 часов до сдачи анализа.
- Пероральный тест на толерантность к глюкозе (ПТТГ). Проверяет реакцию организма на сахарную нагрузку.
- Измерение уровня глюкозы в плазме в любой момент (ГПР). Проверяет уровень сахара в крови в определенный момент времени, в любое время суток, без предварительной подготовки к тесту. Этот анализ обычно проводится тогда, когда наблюдаются очевидные симптомы диабета, например, крайняя усталость или резкая потеря веса.
Несмотря на то, что сахарный диабет является хроническим заболеванием эндокринной системы, а значит не может быть полностью вылечен, в настоящее время прогноз при всех типах сахарного диабета условно благоприятный – при адекватно проводимом лечении и соблюдении режима питания.
