Инъекции в глаз при диабете

Лазерная терапия является краеугольным камнем лечения пролиферативной диабетической ретинопатии и макулярного отека у больных сахарным диабетом на протяжении более тридцати лет. Панретинальная фотокоагуляция, разработанная в Beetham института Джослина, стал крупным прорывом в сохранении зрения людей даже со сложнейшими болезнями глаз.
Исследования, проведенные за последние несколько лет, привели ученых института Джослина квыводу, что различные типы терапии, которые используют ряд инъекции в глаз, называемые анти-VEGF-терапией, могут не только сохранить зрение у пациентов с отеком макулы, но и на самом деле улучшить их зрение.
Дистрофия отека является частым осложнением сахарного диабета. Почти у всех людей с сахарным диабетом появляются некоторые признаки ретинопатии после 15-20 лет болезни, а у некоторые из них появляется осложнение – диабетический макулярный отек.
Диабетический отек макулы является заболеванием кровеносных сосудов. Неконтролируемый сахарный диабет приводит к дисфункции сосудистой сети сетчатки глаза. Сетчатка представляет собой светочувствительную ткань в задней части глаза.
Когда свет попадает на него, химические изменения происходят и посылают сигналы в мозг, который обрабатывает их в образы, которые мы видим. В центре сетчатки – область, называемая макулой. Макула дает нам резкое, центральное зрение, которые мы используем для вождения, чтения и унавания лиц людей.
При сахарном диабете сосудистая сеть нарушается, так как клетки крови испытывают кислородное голодание. Это стимулирует глазные ткани к производству вещества, называемого фактором роста эндотелия VEGF.
VEGF инициирует тела, которые образуют новую сеть кровеносных сосудов. К сожалению, новая сеть клеток крови является очень хрупкой и легко ломается. Кроме того, жировые отложения могут накапливаться в пятне, что приводит к дальнейшей потере зрения.
На ранних этапах может не быть никаких симптомов. По мере прогрессирования болезни зрение искажается: прямые линии становятся кривыми, появляются размытые области зрения. Со временем это может привести к стойкому снижению центрального зрения.
Диабетический макулярный отек лечился лазерной терапией на протяжении более 25 лет, но это лечение разрушает области сетчатки глаза для того, чтобы сохранить зрение.
Анти-VEGF-терапия была впервые опробована на добровольцах в институте Джослина и в других местах по всему миру. Результаты такого лечения были зафиксированы в 2011 году. Анти-VEGF-терапия привела к 3-хкратному уменьшению потери зрения и в 2-хкратному улучшению зрения по сравнению с лечением лазером. Хотя лазерное лечение, возможно, необходимо будет использовать в дополнение к основному.
Сама процедура инъекционной anti-VEGF-терапии глаза очень короткая, длится всего лишь несколько минут. Во-первых, закапываются глазные капли, расширяющие зрачки, и небольшой участок поверхности глаза немеет. Проводится инъекция в глаз, которая занимает всего несколько секунд. Процедура не очень болезненная, так как глаз находится под наркозом. Возможно, в течение дня пациент все будет видеть размыто, поэтому процедура повторяется в течение нескольких дней.
Станет ли анти-VEGF заменой лазерной терапии при лечении отека макулы или оба вида лечения будут использоваться? Только дополнительные исследования покажут это. Результаты трехлетней работы будут представлены в этом году на конференции в институте Джослина.
Одно остается неизменным: поддержание уровня глюкозы в крови, артериального давления и уровня липидов в крови в норме, хороший контроль и наблюдение врача-офтальмолога, имеющего регулярный опыт работы с пациентами с сахарным диабетом, может помочь вам долго сохранять ваше зрение в хорошей форме.
Источник: blog.joslin.org
Лазерная коррекция — метод, который помогает восстановить зрение при аномалиях рефракции. Он существенно улучшает качество жизни человека, ведь помогает вернуть возможность видеть ясно и отказаться от ношения оптики. Но существуют ограничения на проведение этой операции. Например, людям с сахарным диабетом запрещено проходить процедуру.
Лазерная коррекция зрения: плюсы этого метода
Дальнозоркость и близорукость — это нарушения зрения, которые беспокоят многих людей. Они возникают из-за сбоя в работе оптической системы глаза. При близорукости фокус находится перед сетчатой оболочкой. Люди с такой аномалией плохо различают предметы, расположенные вдали. У пациентов, страдающих дальнозоркостью, наблюдаются сложности с распознаванием вещей, находящихся на близком расстоянии. Причина этого в том, что фокус в данном случае находится за сетчатой оболочкой. Исправить это помогает лазерная коррекция.
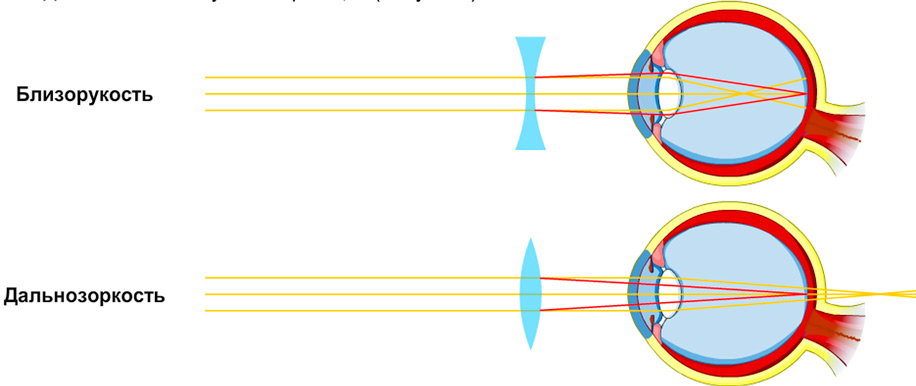
В ходе процедуры врачи частично изменяют форму роговицы для того, чтобы изображения фокусировались исключительно в центре сетчатки. В результате человек начинает видеть четко и ясно. Лазерная коррекция зрения — далеко не новая разработка в офтальмологии. Метод впервые появился в 80-х годах. Он был усовершенствован, поэтому сложно сравнивать первые операции с теми, что выполняют сегодня. Процедура проводится с помощью микрокератома. Это прибор, который отгибает слой роговицы. Его толщина составляет в 130-150 микрон. Далее лазером специалист изменяет форму роговицы, испаряя ее часть. После отогнутый слой возвращается на место. Эпителий по его краю закрепляется уже через несколько часов после операции. Через несколько дней полностью восстанавливается острота зрения.
Благодаря высокой эффективности метод лазерной коррекции зрения получил широкое распространение во всем мире.
Процедура показала свою эффективность при:
- Астигматизме (до -5 диоптрий);
- Близорукости (от -1 до -15 диоптрий);
- Дальнозоркости (до +3 диоптрий).

Иногда операцию проводят и в более сложных случаях. Однако решение по этому вопросу выносит врач после диагностического обследования пациента. Операция помогает быстро улучшить остроту зрения, избавить человека от необходимости постоянно носить очки и контактные линзы.
Каждый год проводят более 3 миллионов операций по лазерной коррекции зрения во всех уголках нашей планеты. К несомненным достоинствам методики относят:
- Высокую эффективность. После процедуры пациент сразу замечает, что четкость зрения повысилась;
- Стабильный результат. При условии отсутствия других глазных заболеваний зрение многие годы остается неизменным;
- Отсутствие реабилитации. После операции человеку не требуется брать больничный или отпуск. Процедура никак не повлияет на привычный ритм жизни.
Людей, которым рекомендована лазерная коррекция зрения, нередко одолевают сомнения. И все они связаны с распространенными заблуждениями об операции. Существует множество мифов о лазерной коррекции. Самыми распространенными считаются следующие:
- Физические нагрузки после коррекции могут вызвать слепоту;
- Процедура болезненная и длительная;
- После процедуры нужно ограничить зрительные нагрузки.

Никакой связи с реальностью эти ложные утверждения не имеют. Во время операции человек не ощущает серьезного дискомфорта, так как глаза предварительно обезболивают с помощью специальных капель.
Незначительные неприятные ощущения исчезают уже через несколько дней после процедуры, а длится лазерная коррекция не более 20 минут. При этом период воздействия лазера не превышает 4 минут. Сразу после нее пациент может возвращаться к привычному ритму жизни.
Противопоказания к проведению операции
Но, как и любое другое хирургическое вмешательство, процедуру можно назначать далеко не всем пациентам с нарушением зрения. Как правило, не проводят лазерную коррекцию людям:
- Младше 18 лет;
- Старше 55 лет;
- В период беременности и кормления грудью;
- Со СПИДом или ВИЧ;
- С онкологическими заболеваниями;
- С серьезными психическими отклонениями.
В медицинской практике были случаи проведения операции и при наличии у пациента вышеуказанных противопоказаний. Но решение о назначении лечения выносит врач после диагностики и оценки общего состояния пациента.
Существуют и относительные противопоказания. Это состояния, когда человеку не рекомендовано хирургическое вмешательство. К ним относят:
- Глазные воспалительные заболевания;
- Хронические болезни в период обострения;
- Общие инфекционные заболевания.

В таких случаях назначить коррекцию могут только после улучшения общего состояния пациента. Есть у процедуры и абсолютные противопоказания. Не назначают такое лечение людям, которые страдают от:
- Катаракты;
- Прогрессирующей потери зрения;
- Глаукомы;
- Патологий роговицы.
Основанием для отказа могут являться и некоторые эндокринные заболевания. К ним относят и сахарный диабет.
Пациентам с таким диагнозом практически всегда отказывают в лазерной коррекции. Поэтому людям приходится искать другие методы улучшения остроты зрения.
Почему нельзя проводить процедуру лазерной коррекции зрения при сахарном диабете?
По данным ВОЗ, в мире сегодня от сахарного диабета страдают около 422 миллиона человек. И с каждым годом цифры не становятся утешительнее. Такое название заболевание получило не зря.
Сахарным называют диабет из-за того, что главным симптомом болезни становится повышение уровня глюкозы в крови. Это хроническое заболевание, которое при отсутствии постоянного лечения приводит к поражению многих систем организма. В том числе страдают и глаза. Снижение остроты зрения — распространенная проблема у людей, которые долгие годы борются с сахарным диабетом.
Заболевание часто сопровождается повреждением мелких сосудов сетчатки. Процесс снижения зрения может развиваться как очень медленно, так и стремительно. Это зависит от:
- Возраста больного;
- Сопутствующих патологий;
- Типа диабета;
- Качества получаемого лечения.

Самым тяжелым осложнением на глаза при диабете считается ретинопатия. При этой проблеме поражаются кровеносные сосуды сетчатки, на глазном дне появляются точечные кровоизлияния.
С вышеперечисленными симптомами развивается прогрессирующее ухудшение остроты зрения. Отказ от прохождения лечения может привести к слепоте.
Нарушения, которые легко устраняются у здорового человека с помощью лазерной коррекции, становится серьезной проблемой для диабетика. Причина этого в том, что диагноз накладывает некоторые ограничения на лечение. Так как болезнь относится к сложным эндокринным нарушениям, то она часто становится противопоказанием для хирургических вмешательств, в том числе и для лазерной коррекции зрения. Причина этого в том, что наблюдаются серьезные расстройства в обменных процессах. Из-за этого в организме нарушаются процессы регенерации. Поэтому высокая вероятность того, что во время восстановительного периода у пациента возникнут серьезные осложнения, не позволяет врачам назначать такое лечение.
Альтернативные методы повышения четкости зрения при сахарном диабете
Стоит отметить, что контроль уровня сахара в крови, соблюдение диеты и рекомендаций лечащего врача помогают приостановить процесс потери зрения. При сахарном диабете рекомендуют регулярно посещать офтальмолога, проходить диагностические обследования. В таком случае врач может своевременно распознать первые признаки нарушений, когда процесс еще можно взять под контроль.

Если пациенту нельзя проводить лазерную коррекцию, то всегда есть возможность повысить четкость зрения другими методами. Например, можно выбрать удобные контактные линзы. Метод контактной коррекции зрения не запрещен людям, страдающим от сахарного диабета. К его достоинствам относят:
- Высокое качество центрального и периферического зрения;
- Максимальный комфорт эксплуатации (не сдавливают переносицу);
- Отличную видимость без запотевания;
- Свободу движений и возможность занятия спортом;
- Защиту глаз от ультрафиолета;
- Возможность экспериментировать с образами.
Важно перед покупкой контактных линз проконсультироваться с офтальмологом. Доктор должен подобрать оптимальный вид оптических изделий, составить для пациента индивидуальный график их ношения.
Так как у людей с обменными нарушениями есть высокий риск инфекционного заражения глаз, то важно очень трепетно относиться к очистке линз раствором, ведь на них в процессе эксплуатации накапливаются вредоносные бактерии и микроорганизмы.
Следует отметить, что чувствительность у больных диабетом значительно снижена. Поэтому даже после инфицирования они могут не сразу заметить появившееся воспаление или раздражение.
Но простое соблюдение всех правил ношения линз и ухода за ними позволит избежать подобных проблем.
Минимизировать риск инфицирования помогают однодневные линзы. Они продаются в блистерах, в которых изделия герметично упакованы в отдельные ячейки. Каждый вечер линзы нужно снимать и утилизировать, а утром надевать новые. Рекомендуем обратить внимание на такие модели, как Acuvue Oasys 1-Day with HydraLuxe, Biotrue ONE day и Proclear 1 Day.

Вы сможете выгодно заказать их на сайте интернет-магазина Очков.Нет. Мы гарантируем быструю доставку продукции во все регионы России.
 Диабетическая ретинопатия (ДР) является осложнением сахарного диабета. СД повреждает кровеносные сосуды, вызывая расстройства кровообращения (микроангиопатии). Это происходит из-за постоянно повышенного сахара в крови, приводящего к скоплению липидов и пептидов.
Диабетическая ретинопатия (ДР) является осложнением сахарного диабета. СД повреждает кровеносные сосуды, вызывая расстройства кровообращения (микроангиопатии). Это происходит из-за постоянно повышенного сахара в крови, приводящего к скоплению липидов и пептидов.
Повреждение ретины рубцеванием приводит к ухудшению зрительного восприятия, в том числе способно привести к слепоте. Заболевание развивается только у диабетиков. Слепота может быть предотвращена, если пациенты регулярно проходят офтальмологическое обследование.
Причины
ДР развивается в результате повреждения мелких кровеносных сосудов в ретине. Это приводит к кровотечению вплоть до отслоения сетчатки.
Врачи называют эти нарушения микроангиопатией. Риск диабетической ретинопатии увеличивается при неконтролируемом уровне сахара в крови. Высокое количество глюкозы повреждает внутреннюю стенку сосудов.
В результате мелкие капилляры закрываются, что приводит к нарушению кровообращения сетчатки. Кроме того, на развитие ДР влияет повреждение нервных клеток и других клеток ретины. Сосуды становятся более проницаемыми, что приводит к кровотечениям в сетчатке.
Без своевременного лечения ретинопатия приводит к слепоте. Повышенное кровяное давление способствует развитию микроангиопатии.
Группа риска
 ДР является наиболее распространенной причиной слепоты у лиц 20–65 лет. Около 90% сахарным диабетом 1 типа и 25% пациентов, больных 2 типом СД, после 15–20 лет лечения приобретают ДР.
ДР является наиболее распространенной причиной слепоты у лиц 20–65 лет. Около 90% сахарным диабетом 1 типа и 25% пациентов, больных 2 типом СД, после 15–20 лет лечения приобретают ДР.
Изменения в сетчатке начинаются спустя 10–13 лет после постановки диагноза.
В группу риска входят пациенты с хронически повышенным уровнем глюкозы в крови, гипертонией, заболеванием почек. У беременных женщин, курящих лиц и пожилых риск развития диабетической ретинопатии выше.
Стадии
Различают 2 стадии развития заболевания. Офтальмологи выделяют непролиферативную и пролиферативную ДР. Первая трансформируется во вторую.

На непролиферативной стадии сосудистые изменения ограничиваются сетчаткой. Пациенты часто не замечает каких-либо нарушений зрения. При непролиферативной ДР новые кровеносные сосуды не образуются. Различают легкие, средние и тяжелые формы:
- При легких формах офтальмолог видит при исследовании микроаневризмы.
- При умеренных формах, в дополнение к микроаневризмам образуются отдельные кровоизлияния, вены часто принимают жемчужную форму.
- При тяжелых формах эти изменения становятся более выраженными. Наблюдается более 20 кровоизлияний в сетчатку, распределенных по всем четырем квадрантам (один квадрант — это четверть круга или области), обнаруживают измененные вены в двух квадрантах или аномалии небольших сосудов.
Пролиферативная ретинопатия развивается, когда из-за повреждения сосудов снижается кровоток сетчатки. В результате формируются новые, низшие сосуды. Таким образом, организм пытается улучшить кровоснабжение сетчатки, но безуспешно.
Новообразованные сосуды имеют слабую стенку. При внезапном повышении артериального давления развивается кровоизлияние, например, в стекловидное тело глаза. Может серьезно повлиять на зрение.
Новообразованные сосуды сжимаются, с течением времени это приводит к отслоению ретины. Это характерно поздним стадиям диабетической ретинопатии. На 3–4 этапе развития возможно возникновение глаукомы.
Симптомы диабетической ретинопатии
Раннее распознавание важно для успешного лечения. К сожалению, ДР вначале развивается незаметно. Первые симптомы (без признаков, четко указывающих на это состояние):
- проблемы с чтением (в возрасте от 35 до 40 лет это вполне нормально);
- размытое изображение;
- нарушения цветового зрения;
- кровь в стекловидном теле глаза.
На первом этапе (называемом «легкая ретинопатия») тонкие кровеносные сосуды медленно забиваются из-за чрезмерного количества жира в крови. Это создает микроаневризмы.

В результате формируется гемато-ретинальный барьер. Это приводит к кровоизлияниям в ретине.
С помощью соответствующих оптических инструментов в сетчатке можно обнаружить первые утолщенные вены, большинство из которых выглядят как жемчужные нити.
На третьем этапе эти поражения усиливаются. Кровоизлияния в ретину увеличиваются, утолщение на отдельных участках ухудшается.
Приблизительно у половины всех пациентов с тяжелой непролиферативной ретинопатией развивается пролиферативная ретинопатия в течение года.
При ПР ткани пытаются восстановиться, стимулируя рост клеток. К сожалению, это не помогает. Вместо этого они распространяются по всему глазу. На сетчатке возникают небольшие отеки. Это приводит к искажению и размытию воспринимаемого изображения.
Часто новые клетки возникают там, где большие кровеносные сосуды проходят через ретину, например на сосочках (слепое пятно). Поскольку новые клетки, как правило, не очень стабильны, они снова и снова лопаются, вызывая новое кровотечение. Кровь течет в стекловидное тело, что приводит к быстрой и резкой потере остроты зрения.
Диагностика диабетической ретинопатии
При подозрении на диабетическую ретинопатию офтальмолог проверяет четкость зрительного восприятия, переднюю часть глаза и стекловидное тело.
Осмотр глазного дна проводят с помощью офтальмоскопии/фундоскопии. Доктор ищет изменения на сетчатке. Пациенту закапывают глазные капли, расширяющие зрачок. Это позволит лучше осмотреть ретину.

При прямой офтальмоскопии врач использует электрический офтальмоскоп, приближает его близко к глазу и просвечивает через зрачок. С помощью увеличительного стекла, которое прикреплено к офтальмоскопу, он увеличивает дно примерно до 16 раз.
При непрямой офтальмоскопии увеличительное стекло располагается на небольшом расстоянии перед глазом. Это уменьшает увеличение, но врач исследует большие области глазного дна.
Косвенная офтальмоскопия проводится на щелевой лампе. Данный способ диагностики необходим для исследования переднего сегмента глаза.
В зависимости от результата могут потребоваться дополнительные процедуры. Если ретинопатия развита, рекомендуется измерение внутриглазного давления. Флуоресцентная ангиография выявляет кровеносные сосуды на ретине, обнаруживает, какие из них повреждены.
Лечение диабетической ретинопатии
В случае повреждения сетчатки предпринимают разные методы терапии. Лечение включает сбалансированное питание, прием медикаментов. В особо тяжелых случаях проводится лазерное или хирургическое лечение.
Медикаментозное лечение
Медикаментозное лечение эффективно на 1-2 стадии заболевания. В последние годы инъекции проводят непосредственно в стекловидное тело глаза (интравитреальные инъекции). Они хорошо утвердились в качестве терапевтических методов, хотя еще не являются абсолютной стандартной процедурой в области лечения диабетической макулопатии/ретинопатии.
Кортикостероидный препарат Дексаметазон положительно влияет на макулярный отек, но его многократно вводят в стекловидное тело. Однако это нецелевое использование, о котором пациент должен быть проинформирован. Ранее использованный Триамцинолон вызывал повышение внутриглазного давления и катаракту чаще, чем Дексаметазон.

Анти-ангиогенеза препараты блокируют вещества, способствующие росту сосудов в глазу, что приводит к отечности центра сетчатки. Часто их вводят несколько раз с интервалом в несколько недель. При необходимости проводят лечение обоих глаз.
Используемые препараты — это Бевацизумаб, Ранибизумаб и Пегаптаниб, Рубоксистаурин — ингибитор РКС-бета, принимаемый в виде таблеток.
Лазерная терапия
Наиболее важной процедурой лечения повреждений ретины является лазеротерапия, известная в промышленности как лазерная коагуляция. Данная манипуляция в основном используется при неоваскуляризации и в тяжелых случаях непролиферативной ретинопатии.
Лазер аккуратно удаляет протекающие вены на сетчатке. Это предотвращает образование новых сосудов и кровотечений.
Лазеротерапия проводится амбулаторно. При подготовке зрачок расширяют глазными каплями, чтобы врач лучше осмотрел заднюю часть глаза. Местная анестезия не позволяет пациенту моргать.
Лазерный луч направляется в глаз через щелевую лампу. Сама процедура занимает несколько минут.
Хирургическое вмешательство
Если ретинопатия вызывает тяжелые последствия, такие как кровоизлияние в стекловидное тело или отслоение сетчатки, может потребоваться хирургическое вмешательство. Врач удаляет стекловидное тело и заменяет его специальной газовой смесью.
Осложнения
ДР приводит к развитию вторичной глаукомы, катаракты, гемофтальму, сильному снижению зрительного восприятия или полной слепоте.
Прогноз
ДР— неизлечимое заболевание. Кроме того, лечение осложняется при диагностировании болезни на последней стадии.
На развитие болезни влияет регулирование уровня глюкозы в крови, отказ от вредных привычек и соблюдение профилактических мер. Только при таком подходе к терапии возможен положительный исход.
Профилактика
Пациенты, которые поддерживают уровень сахара в крови в норме, следят за артериальным давлением и уровнем холестерина при диабете, имеют хорошие шансы на предотвращение развития повреждения ретины.

Здоровый образ жизни, занятия спортом и соблюдение диеты с низким содержанием жира, большим количеством овощей и фруктов играют большую роль в общем состоянии больных СД. Нарушение жирового обмена является одним из факторов риска диабетической ретинопатии. Поэтому важно соблюдать правильное питание.
Нельзя курить. Курение повреждает кровеносные сосуды, в том числе, расположенные в сетчатке. Таким же образом влияет алкоголь.
Важно регулярно проверять органы зрения. Чем раньше обнаружится повреждение сетчатки, тем лучше будет прогноз. Беременным женщинам рекомендуется посещать офтальмолога каждые три месяца.
Полезное видео
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом – напишите комментарий ниже.
