Инсулинозависимый диабет можно ли рожать

Счастье материнства практически для каждой женщины является самым заветным желанием. Однако, в силу некоторых обстоятельств, в том числе и сахарного диабета, детородная функция женского организма может находиться под угрозой. Мужчинам, которые страдают сахарным диабетом, тоже довольно тяжело, и их здоровье страдает не меньше женского. Но перед представительницами прекрасного пола, которые больны этим заболеванием, всегда возникает вопрос — могут ли они родить ребенка?
В чем заключается проблема?
Чтобы женщина смогла выносить и родить полноценного и здорового ребенка, у нее самой, прежде всего, должно быть крепкое здоровье и сильный, выносливый организм. При заболевании сахарным диабетом необходимые для комфортного вынашивания и родов условия исключаются, поскольку организм женщины ослаблен из-за болезни и нарушенного метаболизма глюкозы, не превращающего ее клеточную энергию. В этом и состоит основная проблема беременности при этом недуге, поскольку для развития оплодотворенной яйцеклетки именно эта энергия и питание, проникающее с помощью пуповины, крайне необходимо.
- В связи с тем, что беременность предусматривает увеличение нагрузки на организм женщины, могут возникать осложнения в работе почек, сосудов, а также нередко появляется сердечная недостаточность.
- Из-за того, что в крови матери присутствует большое содержание сахара, его избыток при помощи пуповины может передаваться ребенку, а это, в свою очередь, в большинстве случаев приводит к проблемам развития поджелудочной железы и недостаточному выделению инсулина в его организме.
- Для беременной женщины весь период вынашивания плода существует риск впасть в гипогликемическую кому в связи с несоблюдением специальной диеты для диабетиков или неверной дозировкой инсулинового препарата.
- У беременных женщин, больных сахарным диабетом, при несвоевременном постановлении на учет к гинекологу и дальнейшем наблюдении беременности, риск потери ребенка на раннем сроке значительно выше.
- Если будущая мать, которая больна этим заболеванием, не будет соблюдать все рекомендации своего врача-гинеколога, есть большая вероятность, что ребенок за весь период вынашивания наберет большую массу тела, а это, в свою очередь, существенно затруднит роды.
- Беременным женщинам, страдающим на диабет, следует избегать любых инфекционных заболеваний, поскольку они могут стать для них и малыша смертельно опасными. Это обосновано тем, что в отличии от здоровых матерей, которым можно при беременности делать противогриппозные прививки, больным на диабет введение таких вакцин противопоказано. Следовательно, все девять месяцев таким женщинам необходимо тщательно соблюдать гигиену и ни в коем случае не контактировать с больными людьми.
- Если у будущей матери сахарный диабет первого типа, срок родов назначается раньше на одну или две от положенных сорока недель. При отсутствии самостоятельного родильного процесса, акушеры прибегают к стимуляции схваток или кесареву сечению.
Во время беременности опасность для жизни и здоровья появляется как в отношении ребенка, так и в отношении его матери. Не так давно, большинство гинекологов было категорически против, чтобы женщины с сахарным диабетом первого и второго типа при наступлении беременности вынашивали малышей. Благодаря успешному развитию современной медицины, на данный момент врачи уже не настолько категоричны в этом вопросе, и все больше женщин с диабетом успешно вынашивают и рожают здоровых малышей.
Зависит ли беременность и роды от формы диабета?
Каких-либо временных рамок для того, чтобы забеременеть, не установлено, однако все же существуют определенные рекомендации врачей относительно того, когда лучше планировать ребенка. Ранняя беременность, как у здоровых, так и у больных женщин, может протекать не слишком благополучно, это касается и беременности в позднем возрасте. Тем не менее, большинство семейных пары старше сорока лет вполне успешно становятся родителями абсолютно здоровых малышей.
При разных типах сахарного диабета у будущей матери бывают разные осложнения. Так, допустим, женщины с диабетом первого типа, придерживаясь определенной схемы лечения заболевания, могут заранее сообщить своему лечащему врачу о том, что планируют забеременеть. А вот женщины, которые больны вторым типом сахарного диабета, могут даже не подозревать о наличии болезни до тех пор, пока не забеременеют. Больше чем в половине случаев диабет второго типа обнаруживается именно во время протекания беременности. К сожалению, не соблюдая определенную диету и образ жизни, который так важен для людей с этим заболеванием, вынашивание заканчивается выкидышем или замиранием плода.
Возникновение сахарного диабета у ребенка, мать которого больна, по результатам исследований генетиков сводится к минимуму:
- Когда сахарным диабетом болен отец ребенка — 95% детей рождаются абсолютно здоровыми.
- Если сахарным диабетом болеет мать, то шанс родить здорового малыша составляет 98%.
- А вот если оба супруга больны сахарным диабетом, то в 25-ти% случаев сахарный диабет передается плоду.
Акушерская практика предусматривает специальное ведение всего периода беременности и родов у матерей, больных на диабет.
Диабет, что появился во время беременности
Кроме первого и второго типа этого заболевания, в медицинских кругах также существует такое определение как гестационный диабет. Он может проявиться у вполне здоровой женщины, которая до того, как забеременеть, не имела проблем с повышенным сахаром.
Такое явление как гестационный диабет проявляет себя после двадцатой недели беременности. Обосновано возникновение недуга тем, что по достижению этого этапа внутриутробного развития малыша, в организме некоторых женщин происходит блокировка инсулина, вырабатываемого матерью, специальными веществами, которые производятся плацентой. В связи с тем, что чувствительность женских клеток к инсулину значительно снижается, глюкоза, поступающая в организм женщины, не может полноценно усваиваться. Вследствие чего уровень содержание ее в крови повышается.
Гестационный диабет — это временное заболевание, и после того, как женщина рожает, он сам по себе исчезает. Риск возникновения этого заболевания возникает только у 5 процентов беременных женщин.
Женщине с гестацонным диабетом назначается специальная терапия и дополнительное наблюдение у эндокринолога. Кроме того, она должна чаще сдавать на анализы кровь и мочу, а так же в обязательном порядке придерживаться назначенной диеты, чтобы поддерживать нормальный уровень сахара в крови, поскольку нарушение режима питания грозит ожирением матери и ребенка. Также у плода может возникнуть внутриутробная гипогликемическая кома.
При временном диабете роды назначаются на несколько недель раньше, так как и при обычном. Для рождения плода с массой тела больше четырех килограмм врачи используют кесарево сечение.
Беременность при диабете нужно планировать заранее!
Если женщина, больная на сахарный диабет, хочет стать матерью, то беременность должна она планировать заранее, и хорошо подготовится к периоду вынашивания ребенка, ведь он значительно отличается от обычной беременности:
- Кроме гинеколога, беременность при диабете параллельно ведут нефролог, эндокринолог, диетолог и терапевт.
- Частые обследования на стационаре — в большинстве случаев, беременная женщина практически весь срок может провести в больнице, под наблюдением врачей.
- Если будущая мать инсулинозависима, то дозировка препарата изменяется, и назначается индивидуально, в зависимости от состояния здоровья матери и ребенка.
- Женщина в обязательном порядке должна соблюдать специально разработанную для нее диету.
- Рожают женщины с диабетом почти всегда на несколько недель раньше, чем здоровые мамочки, практически всегда самостоятельно, но при массе тела плода свыше 4-х кг — прибегают к искусственным родам.
При правильном соблюдении всех рекомендаций врачей на протяжении всего периода вынашивания плода, проблем с родами возникнуть не должно, а потому у многих женщин с диабетом есть все шансы испытать счастье материнства.
Любая женщина задумывается о продолжении рода. Не всем дается возможность иметь детей. Некоторые болезни омрачают период ожидания малыша или являются противопоказанием для беременности.
Например, при сахарном диабете существуют некоторые особенности течения процесса, возникают сложности с зачатием ребенка. Заболевание делят на два вида: 1 и 2 тип. Все формы характеризуются неправильной переработкой глюкозы организмом. Сахар копится в крови, что приводит к осложнениям.
Следует осторожно подойти к планированию беременности при диабете 1 типа. Такой диагноз дается человеку на всю жизнь, преодолеть трудности в период развития малыша придется каждой будущей матери, готовой пойти на риск и родить здорового ребенка.
Риски и последствия
Беременность при инсулинозависимом сахарном диабете — опасный период. Негативным воздействиям подвергается организм матери и малыша. В первом триместре беременности у плода могут наблюдаться:
- расщелина неба;
- патологии развития органов, их зачатков, изменение расположения;
- позвоночные грыжи.
Во втором, третьем триместре есть риск:
- хронической нехватки кислорода (гипоксии плода);
- прекращения развития плода.
Даже после рождения младенец подвержен заболеваниям, может возникнуть гипогликемия, желтуха и др. Постнатальный период у таких новорожденных очень сложный.
Планирование беременности, ведение, плановые госпитализации
Если все-таки женщина решилась выносить и родить ребенка, самое первое, что нужно сделать —поставить в известность специалистов, ведущих больную: гинеколога, иммунолога, эндокринолога. Также необходимо сдавать анализы на протяжении 3-х месяцев, перед планированием беременности. При стабильных показателях глюкозы можно приступать к зачатию.
Назначаются 3 госпитализации, плановые осмотры, дополнительные анализы. Сначала женщину отправляют в поликлинику в первом триместре. Госпитализация нужна для коррекции показателей крови, выявления возможных отклонений от нормы.
Вторая происходит на 18-20 неделе. В этот раз гинекологи исследуют развитие плода и корректируют метаболические процессы в организме матери.
На третий раз госпитализация нужна на 35 неделе. Беременную готовят к предстоящим родам.
Особенности течения
С момента зачатия и до родов будущая мама должна быть под контролем врачей, при необходимости сразу обратиться за помощью. Диабет — это испытание, которое во время вынашивания усиливает свои неприятные моменты:
- На первом месте среди отрицательных ощущений при беременности, во время диабета 1 типа — это токсикоз, есть риск развития кетоацидоза. Чаще дискомфорт начинается с самых первых недель.
- Из-за нарушения содержания сахара в крови может возникнуть гипогликемия.
- У женщин повышается риск развития заболеваний: нейропатий, нефропатии.
- Возможны кровотечения, срывы беременности в трех триместрах.
- Из-за токсикоза после инъекции инсулина может понадобиться повторить укол. Необходимые элементы выходят из организма с рвотными массами.
- Обязательно нужно следить за дозировкой вводимого препарата.
Дополнительные анализы
Глюкоза — источник энергии и роста для плода. При ее избыточном поступлении в организм будущего новорожденного начинаются проблемы. В каждом триместре беременная должна проходить такие анализы, как:
- обследование у нефролога, УЗИ мочеполовой системы;
- общий и развернутый анализ крови, уровень глюкозы натощак должен быть — до 6,1 ммоль/л. После еды через 2 часа – не более 7,4 ммоль/л. При показателе — выше 7%, зачатие вообще не рекомендуется.
- анализ мочи, 2 -3 раза в месяц;
- биохимия;
- коагулограмма;
- подсчет лейкоцитарной формулы;
- флюорография;
- ЭКГ;
- сдать анализ кала.
Развитие плода
Главный и ответственный период — это начало развития плода. В первом триместре формируется большинство жизненно-важных органов. Ребенок еще не сформирован, поэтому активно питается за счет матери. Повышение в крови показателей глюкозы чревато развитием гипергликемии у будущего младенца. Также не менее подвержены патологиям органы нервной и сердечно-сосудистой систем.
С 12 недели беременности состояние матери и ребенка становиться лучше. У плода появляется своя поджелудочная железа, которая производит инсулин самостоятельно. Важно проводить необходимые анализы, чтобы контролировать уровень глюкозы в крови и предупредить нежелательные осложнения.
Самое страшное, что может случиться — это прерывание беременности, выкидыш, кровотечение. Также опасно развитие отклонений в развитии плода (заячья губа, отсутствие органов). Чтобы сохранить здоровье малыша и матери необходимо с серьезностью подойти к беременности и ее планированию. Сдавать анализы по расписанию врачей, не пренебрегать рекомендациями. При СД сложно выносить здорового малыша, но при желании и усилиях — это возможно. Главное в этом периоде — контроль глюкозы в крови. Осложнений при заболевании можно избежать.
Потребность в инсулине, как меняется курс терапии
Для каждого триместра потребность в препарате своя. В первом, третьем потребность в инсулине падает, во втором — повышается. Для каждой будущей матери индивидуально рассчитывается доза, тип инсулина на весь период беременности при инсулинозависимом диабете.
При соответствующем контроле уровня сахара в крови, коррекции количества вводимого инсулина, у малыша диабета не будет (но от предрасположенности к заболеванию никуда не деться). Так что оставлять без внимания новорожденного не следует.
Гинекологам клиники, где будут проходить роды, нужно заранее подготовиться к возможным осложнениям, неотложным ситуациям. Предусмотрев все варианты развития беременности и родов, можно избежать патологий.
Рекомендованная диета
Даже здоровая женщина обязана соблюдать режим правильного питания. Для беременных, которые страдают от сахарного диабета, еда, поступающая в организм особенно важна. Содержание в ней сахарозы исключается, как и прежде. Также будущая мама должна контролировать поступления углеводов и считать калории. Заболевание ослабляет организм женщины, процесс усвоения глюкозы может нарушиться еще больше.
Исключите из рациона питания:
- фруктовые соки;
- фаст-фуд;
- финики;
- макароны;
- жареную картошку;
- бананы;
- искусственные напитки (исключить все газированные);
- молоко и др.
Роды при СД
Пациенткам положено должное внимание со стороны медперсонала клиники. Гинеколог, который будет принимать роды, вместе с акушером, должны заранее продумать план операции (чаще в таких случаях, прибегают к кесаревому сечению).
Роды естественным путем женщинам с сахарным диабетом не противопоказаны, при условии контроля показателей крови. Новорожденные в 95% случаях рождаются абсолютно здоровыми.
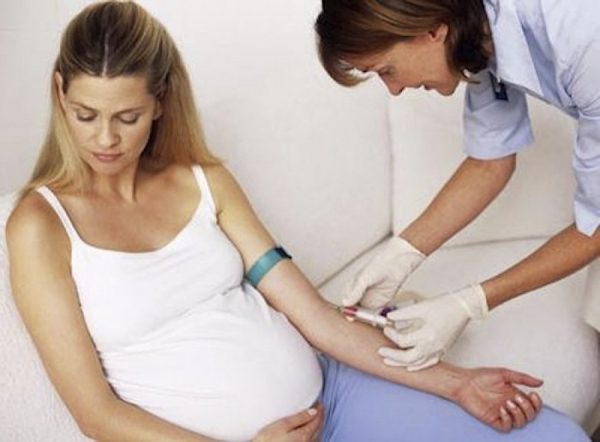
В ожидании ребёнка женщина регулярно приходит в клинику и сдаёт анализы: в организме будущей мамы происходят перемены, которые врачам следует держать под контролем. Иногда в крови беременной обнаруживают повышенное содержание сахара. Сама пациентка не замечает резкого ухудшения самочувствия, поэтому удивляется, когда доктор после дополнительного обследования ставит диагноз — гестационный сахарный диабет. «Наверное, ошибка» — приходит на ум будущей маме, которая прежде ни с каким диабетом не сталкивалась. Но как правило, диагноз верный, и женщине должны объяснить: действовать нужно немедленно, иначе пострадает малыш. Заболевание опасно в первую очередь для плода.
Когда возникает гестационный сахарный диабет
Аутоиммунное заболевание, при котором нарушается обмен веществ, прекращают правильно усваиваться и расщепляться углеводы, называют сахарным диабетом. Встречается диабет двух типов, однако иногда список дополняют ещё двумя. В итоге получается:
- Диабет 1-го типа. В поджелудочной железе по каким-то причинам погибают эндокринные клетки, производящие инсулин. Без гормона, который отвечает за усвоение глюкозы, этот простой сахар беспрепятственно накапливается в крови. Поражает главным образом тех, кому нет 30. У заболевания хронический характер.
- Диабет 2-го типа. Инсулина хватает, но клетки организма теряют к нему чувствительность, поэтому гормон утрачивает роль «регулятора» глюкозы в крови. Чаще встречается у тех, кому за 50. Хроническая патология.
- Вторичный сахарный диабет. Возникает на фоне других болезней — инфекций, нарушений в работе органов и систем. Сбой в углеводном обмене проявляется как симптом, а потом развивается в самостоятельное заболевание.
- Гестационный сахарный диабет. Рост в крови концентрации глюкозы, который характерен исключительно для беременности, признан разновидностью диабета и назван гестационным.
Гестация — это другое название беременности, от латинского gestare — «носить в себе». В отличие от прочих видов диабета тот, что возникает при вынашивании плода, проходит самостоятельно. После родов, как правило, симптомы исчезают, однако если болезнь запустить, она успеет:
- нанести непоправимый вред ребёнку;
- спровоцировать в дальнейшем у матери развитие диабета 2-го типа.
Когда первые анализы крови или мочи беременной покажут повышенное содержание сахара, впадать в панику рано: для будущих мам такие результаты считаются нормой. Если уровень глюкозы высок и при повторных анализах, появляется причина для беспокойства. Когда следующие тесты не выявляют снижения сахара в крови, скорее всего, врач диагностирует гестационный сахарный диабет — ГСД.
Причины заболевания
Механизм возникновения ГСД связан с новой ролью женских гормонов. Эстроген, лактоген и кортизол встают на защиту плода в плаценте. Однако эти гормоны — антагонисты инсулина; стимулируют выход в кровь глюкозы. Если раньше инсулин, который вырабатывает поджелудочная железа, регулировал поступление глюкозы, то теперь процесс не поддаётся контролю: гормоны упрямо «выталкивают» моносахарид в кровь. Поджелудочная работает изо всех сил, производя в 3 раза больше инсулина, чем до беременности, но его всё равно не хватает, чтобы «связать» лишний сахар.
Медицинская статистика утверждает: гестационный сахарный диабет настигает четырёх беременных женщин из ста (по некоторым данным — десятерых из ста). В группе риска — будущие мамы, рожающие после 30 лет и имеющие диабетиков среди близких родственников.
Гормональная перестройка происходит в организме каждой ожидающей ребёнка женщины, однако, к счастью, ГСД диагностируют у единиц. В норме поджелудочная железа беременной всё-таки способна поставить нужное количество инсулина, который не позволит глюкозе «разгуляться». Подтолкнуть рост уровня сахара в крови и, следовательно, развитие гестационного диабета, способны такие факторы:
Существует мнение о том, что в некоторых этносах ГСД возникает чаще, чем в других. Группу риска составляют коренные жительницы Азии, Африки, Латинской Америки.
Угрозы матери и будущему ребёнку
«ГСД не вечен, после родов исчезнет» — так успокаивают себя многие будущие мамы и не торопятся приступать к лечению. Большая ошибка.
Последствия для беременной
В 10–15% случаев после рождения ребёнка у мамы, пережившей гестационный сахарный диабет, болезнь переходит в хроническую стадию — диабет 2-го типа. Как правило, это «болезнь пожилых»; тем более неприятно получить её молодой женщине. Отдалённые последствия для здоровья удручают. Среди них:
- Проблемы с сердцем: гипертония, ишемическая болезнь, рост рисков инфарктов, инсультов.
- Нарушения в половой сфере: отсутствие либидо.
- Поражения кожи, нервов и сосудов стоп; так называемая диабетическая стопа. При запущенном состоянии в тканях образуются язвы, в некоторых случаях наступает гангрена.
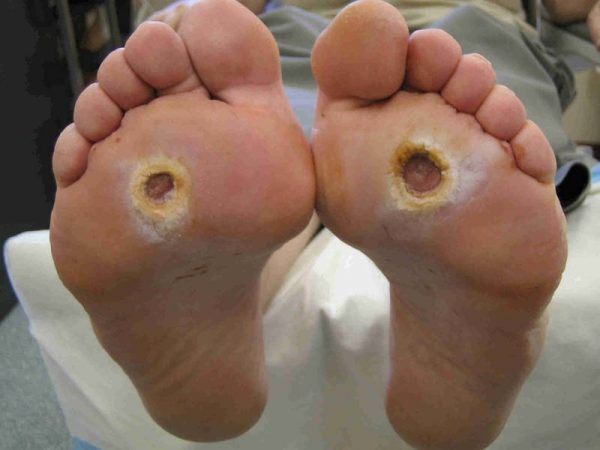 Диабетическая стопа — своего рода «паспорт» заболевания: диагноз при таком симптоме очевиден
Диабетическая стопа — своего рода «паспорт» заболевания: диагноз при таком симптоме очевиден - Катаракта — помутнение глазного хрусталика.
- Нефропатия — нарушение работы почек. При диабетической нефропатии происходит склероз почечных сосудов, в результате почки не в состоянии выводить инсулин.
Иногда нефропатия поражает женщину уже во время беременности: изменения в составе крови (постоянно высокий уровень глюкозы) пагубно действуют на ткань почек. Главная опасность в том, что патология поначалу развивается без симптомов. И только потом женщина замечает, что у неё:
- отекают конечности, под глазами образуются мешки;
- одышка;
- общая слабость;
- тошнота, рвота.
На ранних стадиях нефропатию возможно вылечить. Но из-за того, что распознать болезнь сложно, терапия часто запаздывает. Итог печальный: нефропатия в поздней стадии вынуждает прерывать беременность. Слишком многое при вынашивании плода зависит от почек, которые уже не в состоянии справляться со своими задачами.
Риски для малыша
Гестационный диабет у мамы редко появляется в 1 триместре беременности. Тем не менее, если всё-таки возникает на ранних сроках, в числе последствий могут быть:
- угроза выкидыша;
- врождённые пороки у будущего ребёнка: страдают, как правило, мозг и сердечно-сосудистая система.
На 28–36 неделе вынашивания плода противостояние между женскими гормонами и инсулином достигает максимума. ГСД, как правило, подступает к будущей маме именно в это время, под влиянием сбоя углеводного обмена. Вместе с диабетом возрастает угроза диабетической фетопатии, иначе говоря, эффекта «раскармливания» плода. Глюкоза в избытке доставляется из крови матери, и поджелудочная железа ребёнка, едва сформировавшись, уже работает в усиленном режиме, превращая излишки сахара в жир. В итоге:
- Плод значительно увеличивается в размерах — при родах вес больше 4,5 кг.
- Диспропорционально развивается тело: голова и конечности у ребёнка нормальные, а живот велик, плечи широки.
- Увеличены в размерах сердце, печень и почки. Повышается опасность возникновения желтухи.
- После рождения у малыша нарушается дыхание; в отдельных случаях новорождённого приходится подключать к аппарату искусственной вентиляции лёгких.
 При диабетической фетопатии младенцу трудно дышать самостоятельно, его помещают в кувез и налаживают искусственное дыхание
При диабетической фетопатии младенцу трудно дышать самостоятельно, его помещают в кувез и налаживают искусственное дыхание - Кровь становится слишком вязкой, как следствие — риск возникновения тромбов.
- В крови новорождённого наблюдается низкое содержание магния и кальция.
- Возрастает опасность преждевременных родов, которые могут закончиться смертью ребёнка.
Диабетическая фетопатия редко проходит бесследно: даже при успешном родоразрешении у малыша появляются неврологические расстройства, ребёнок отстаёт в физическом развитии.
Как распознать гестационный диабет
Заболевание не отличается яркой симптоматикой. Случается, клиническая картина смазана настолько, что будущая мама чувствует себя как прежде и не подозревает о диабете. Если же появляются слабые негативные ощущения, списывает на беременность. И правда, можно ошибиться: ГСД будто «маскируется» под «интересное положение». Вот признаки заболевания:
- постоянная жажда, при утолении которой как следствие — частые позывы к мочеиспусканию;
- тошнота, рвота;
- повышение артериального давления;
- медленно зарастающие ранки;
- воспаления в мочеполовой системе (кандидоз и другие);
- снижение веса на фоне роста аппетита;
- иногда аппетит вдруг пропадает;
- чувство онемения или покалывания в конечностях;
- постоянная усталость;
- снижение остроты зрения.
В самом деле — то ли диабет, то ли беременность с нормальным уровнем сахара. Когда появляются сразу несколько симптомов, это уже повод навестить гинеколога. Только тщательное обследование женщины выявит болезнь со стопроцентной точностью.
Диагностика
Если подозреваете у себя наследственный диабет или страдали ГСД прежде, обязательно расскажите врачу. Скорее всего, придётся пойти к эндокринологу и внепланово сдать тест на ГСД. А обследование по плану будущим мамам проводят на 24–28 неделе. Задача теста — выяснить, как организм беременной справляется с усвоением глюкозы.
Сдавать анализы придётся натощак. Порядок действий медиков:
- У пациентки берут кровь из вены. Полученные данные становятся исходными.
- Дают женщине выпить жидкость, в которой растворили 50 граммов сахара.
- Через 1 час снова берут кровь.
- Через 2 часа — заключительный забор крови.
Казалось бы — к чему такие сложности, а для пациентки вдобавок неприятные ощущения? Разберём на примере полученных результатов. Если нет ГСД, анализ крови покажет:
- Начальный забор крови — количество сахара 5,49 ммоль/л (миллимоль на литр).
- Забор крови после приёма сладкой жидкости — 11,49 ммоль/л.
- Последний забор — 7,79 ммоль/л.
То есть организм, получив сладкое, сначала выплеснул глюкозу в кровь, а после произошло закономерное снижение. Значит, инсулин своё дело знает. Когда гормон поджелудочной железы с задачей не справляется и у пациентки развивается ГСД, анализ покажет:
- Начальный забор крови — 5,49–6,69 ммоль/л.
- Следующий, после приёма сиропа — меньше 11,09 ммоль/л.
- Третий забор — больше 11,09 ммоль/л.
Видно, что сироп спровоцировал стабильный рост сахара в крови; с течением времени показатель всё дальше уходит от нормы — значит, глюкоза усваивается плохо.
 Тест, который определяет толерантность к глюкозе, позволяет точно диагностировать ГСД
Тест, который определяет толерантность к глюкозе, позволяет точно диагностировать ГСД
Не исключены ошибки: женщина пришла на анализы, слегка перекусив или сильно переволновавшись — чего не бывает. Для подтверждения диагноза эндокринолог назначит повторную процедуру — через 10–12 суток.
Обычный анализ крови на сахар также сдают натощак. Уровень глюкозы выше 7,1 ммоль/л даёт повод заподозрить ГСД.
Если во время беременности сахар обнаруживается в моче, сомнений практически не остаётся: у женщины гестационный диабет. Причём запущенный, поскольку почки уже не справляются со своими задачами.
Как лечить ГСД
Жёсткий контроль за уровнем сахара, устранение причин для его роста — вот принципы терапии при гестационном диабете. Будущим мамам рекомендуется купить глюкометр и пользоваться прибором 4–6 раз в день:
- Натощак.
- Спустя час после еды.
 Глюкометр — необходимый прибор для беременной женщины, когда появились симптомы ГСД
Глюкометр — необходимый прибор для беременной женщины, когда появились симптомы ГСД
Визиты в поликлинику для сдачи анализов — также обязательная мера. Что касается лекарств, при беременности разрешён исключительно приём инсулина, к тому же только если прочие методы борьбы с диабетом оказались бесполезными. Инсулинотерапия — целиком в ведении лечащего врача: назначает дозировку и определяет длительность курса. Препарат вводят с помощью инъекций, используют одноразовые шприцы.
Переходим на правильное питание
Первое место в лечении ГСД занимает диета. Женщине важно помнить: ограничения в пище нужны не для того, чтобы сбросить лишний вес, а для восстановления нормального уровня глюкозы в организме. Следует выбирать низкокалорийные, но питательные продукты; тогда плод не будет страдать от нехватки полезных веществ.
Решительно исключить из меню:
- кондитерские изделия, выпечку — из-за обилия легкоусвояемых углеводов;
- отдельные фрукты — бананы, черешню, виноград, хурму — так как содержат «лёгкие» углеводы;
- сливочное масло;
- жирные соусы;
- копчёности;
- сосиски, сардельки;
- свинину;
- майонез;
- полуфабрикаты;
- еду быстрого приготовления — супы, каши, лапшу.
Активно включать в рацион:
- продукты с большим содержанием клетчатки — каши, рис, цельнозерновой хлеб, бобовые;
- постное мясо — куриное, кроличье, также нежирную говядину;
- рыбу;
- овощи с «правильными» углеводами — морковь, брокколи, тыкву;
- огурцы, помидоры;
- капусту;
- кабачки;
- болгарский перец (понемногу, потому что сладкий);
- цитрусовые (если нет аллергии).
Фотогалерея: продукты для женщин с ГСД
Выбрать продукты — ещё полдела. Для снижения уровня глюкозы в крови придётся питаться, соблюдая такие нормы:
- избегать жареных блюд, предпочесть варёную, тушёную, запечённую пищу;
- за стол садиться 3 раза в день, в одно и то же время, между основными приёмами пищи можно дважды перекусить;
- порция на тарелке не должна превышать 200–250 граммов;
- если по утрам тошнит, можно съесть несколько крекеров.
Не брезгуйте арифметикой: терпеливо подсчитайте количество калорий в дневном рационе, выясните соотношение питательных веществ. Вот норма:
- белки — 20–25%;
- жиры — 35–40%;
- углеводы — 35%.
Вспоминаем про физкультуру
Лежать в кровати и страдать — верный способ усугубить своё состояние и вдобавок набрать ещё больше килограммов. Разумные физические нагрузки, напротив, облегчат симптомы ГСД, потому что:
- отдельные мышцы, которые не зависят от инсулина, при разминке потребляют глюкозу, тем самым помогая снизить её уровень;
- улучшается обмен веществ;
- повышается общий тонус организма, поднимается настроение.
Разумеется, упражнения для пресса придётся исключить, поскольку нагрузки на живот при беременности недопустимы. Избегайте также резких движений. Для будущих мам подойдут:
- лёгкая гимнастика;
- ходьба;
- плавание, упражнения в воде.
 Плавные, размеренные движения — зарядка отрегулирует обмен веществ и даже снизит уровень сахара в крови
Плавные, размеренные движения — зарядка отрегулирует обмен веществ и даже снизит уровень сахара в крови
Комплекс упражнений для беременных подскажет специалист по лечебной физкультуре в поликлинике или на курсах для беременных.
Занимайтесь 3 раза в неделю, по 20 минут — этого достаточно. Гулять на свежем воздухе, в стороне от проезжей части, можете без ограничений.
Как рожать при гестационном сахарном диабете
Если состояние будущей мамы тяжёлое или заметны осложнения у плода, прибегают к досрочным родам — как правило, на 37-й неделе беременности. В остальных случаях лучшее время для родоразрешения — 38-я неделя: лёгкие у ребёнка уже сформированы, а риски нарушений дыхания пока отсутствуют.
Во время родов уровень сахара у женщины проверяют каждые 2–3 часа. Поскольку этот уровень скачет, нужны оперативные меры, поэтому при повышении вводят инсулин, при снижении — глюкозу. Под пристальным контролем — дыхание и сердцебиение у ребёнка. В экстренных ситуациях делают кесарево сечение.
Крупный малыш, с большими плечами и животом, при прохождении через родовые пути может травмировать маму, да и сам получит вывихи. В таких случаях также не исключено кесарево.
Если у мамы ГСД, новорождённый появляется на свет с пониженным уровнем глюкозы, однако при кормлении грудным молоком или смесями сахар приходит в норму.
После выхода из организма плаценты, которая вырабатывала «враждебные» инсулину гормоны, количество сахара нормализуется и у мамы. Это можно было назвать счастливым финалом, если бы не возможные осложнения у тех, чей диабет оказался запущенным.
Видео: врач о диагностике и лечении ГСД
Снижаем риски появления ГСД
Заболевание не признаёт логики и часто появляется у здоровых женщин, обходя стороной тех, кто входит в группу риска. Поэтому меры предосторожности нужны каждой будущей маме. Вот некоторые:
- Контролируйте уровень глюкозы, регулярно сдавайте анализы.
- Не допускайте избыточного повышения веса.
- Питайтесь правильно.
- Оставайтесь физически активными.
Если женщина уже имела дело с ГСД во время прошлой беременности, нужен ещё более жёсткий контроль за сахаром в крови. А после родов, помня о возможности появления диабета 2-го типа, следует избегать лекарств, которые вызывают невосприимчивость к инсулину, например:
Отзывы
Гестационный сахарный диабет, не являясь хроническим заболеванием, как правило, исчезает после родов без следа. Однако если игнорировать патологию, она притащит за собой шлейф осложнений, угрожающих здоровью мамы и малыша. Главная опасность — нарушения в развитии будущего ребёнка, невольной виновницей которых стала мама. Возможно, ГСД исчезнет сам собой ещё во время беременности, но лучше не надеяться на авось, а принять меры, чтобы не допустить развития заболевания. Предстоит соблюдать диету — по правде говоря, не слишком жёсткую — больше двигаться и регулярно сдавать анализы. Получается, нужно просто вести здоровый образ жизни, и в таком случае диабет уйдёт от вас с миром, избавив от неприятных последствий.
Профессиональный тележурналист, много лет работала спецкором и комментатором на федеральных телеканалах (ВГТРК, ТВЦ). Автор документальных фильмов. Имею награды, в том числе государственные. В последние годы – главный редактор частной телекомпании ПУЛ.
