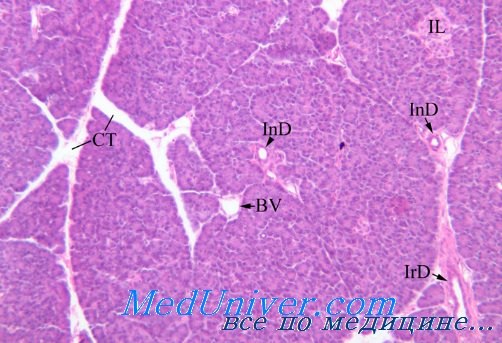
Изменения в поджелудочной железе при сахарном диабете патанатомия
Сахарный
диабет – это хроническое заболевание,
обусловленное абсолютной или относительной
недостаточностью инсулина, приводящей
к нарушению метаболизма, поражению
сосудов (ангиопатия), нервной системы
(нейропатия) и патологическим изменениям
в органах и тканях.
Классификация:
Сахарный диабет 1 типа возникает при
деструкции β-клеток островков Лангерганса
поджелудочной железы. Характеризуется
абсолютной инсулиновой недостаточностью.
Выделяют аутоиммунный и идиопатический
сахарный диабет.Сахарный диабет 2 типа проявляется как
преимущественной резистентностью к
инсулину, так и секреторным дефицитом
выделения инсулина.
Кроме
того существуют друге специфические
типы сахарного диабета, вызванные
генетическими дефектами клеток,
генетическими дефектами в действии
инсулина, болезнями экзокринной части
поджелудочной железы, инфекциями,
лекарственными препаратами и т.д.
Сахарный
диабет 1 типа возникает при деструкции
β-клеток островков Лангерганса
поджелудочной железы. Как правило,
заболевание развивается после перенесенной
вирусной инфекции (Коксаки, эпидемический
паротит, цитомегаловирус, ретровирус,
вирусы краснухи, кори). Вирусы повреждают
цитоплазматическую мембрану клеток,
меняют ее антигенные свойства и у лиц
с генетической предрасположенностью
приводят к апоптозу клеток и их воспалению.
Патологическая
анатомия.
Поджелудочная
железа уменьшена в размерах, наблюдается
липоматоз и склероз. Островки подвергаются
атрофии и гиалинозу. Печень нередко
увеличивается в размерах, становится
дряблой, глинисто-желтой. Микроскопически
в гепатоцитах отмечается уменьшение
количества гликогена и жировые вакуоли.
В сосудах возникает диабетическая
макро- и микроангиопатия. Диабетическая
макроангиопатия характеризуется
развитием атеросклероза сосудов
эластического и мышечно-эластического
типа. Микроангиопатия характеризуется
деструкцией базальной мембраны,
плазматическим пропитыванием и развитием
гиалиноза. Причем в данном случае в
стенке сосудов откладывается липогиалин.
Микроангиопатия имеет генерализованный
характер. В почках микроагнипатия
протекает в виде поражения клубочков
с последующим развитием гломерулосклероза.
В клубочках происходит пролиферация
мезангиальных клеток, что приводит в
последующем к гиалинозу мезангия.
Клинически поражение клубочков при
сахарном диабете проявляется в виде
синдрома Киммельстила-Уилсона
(протеинурия, отеки, артериальная
гипертензия).
Возможны
экссудативные проявления диабетической
микроангиопатии в виде «фибриновых
шапочек» на капиллярных петлях клубочков.
Кроме того в эпителии канальцев при
сахарном диабете возникает паренхиматозная
углеводная дистрофия в связи с тем, что
при развитии глюкозурии глюкоза
инфильтрирует эпителий канальцев и
происходит образование гликогена.
Эпителий канальцев при этом становится
высоким, со светлой полупрозрачной
цитоплазмой. При использовании специальных
окрасок (ШИК-реакция, кармин по Бесту)
выявляются зерна и глыбки гликогена.
В
легких возникают липогранулемы, которые
состоят из макрофагов, липидов и
гигантских клеток инородных тел.
Осложнения
при сахарном диабете связаны с развитием
макро-и микроангиопатии (инфаркт
миокарда, слепота, почечная недостаточность).
Часты инфекции, особенно гнойные.
Морфология сахарного диабета. Патологическая анатомия сахарного мочеизнуренияНаиболее частой причиной возникновения сахарного диабета является наследственная неполноценность инсулярного аппарата, а также инфекции (особенно вирусные) и различные стрессорные воздействия. Обязательным фактором в патогенезе этого заболевания является абсолютный или относительный дефицит в организме инсулина, вызывающий нарушение углеводного и других видов обмена. При сахарном диабете главным образом поражается островковый аппарат поджелудочной железы. На вскрытии умерших от диабетической комы при макроскопическом исследовании обычно обнаруживается небольших размеров поджелудочная железа сравнительно плотной консистенции, имеющая на разрезе неравномерное мелкодольчатое строение с признаками отложения жира. При микроскопическом исследовании поджелудочной железы нередко наблюдается атрофия клеток железистых ацинусов, избыточное развитие межуточной соединительной ткани, гиалиноз и склеротические изменения стенок кровеносных сосудов. Количество островков Лангерганса и их размеры значительно уменьшены, они овальной или неправильной формы и окружены нежной соединительнотканной капсулой. Клетки островкового аппарата в различной степени дистрофически изменены, иногда атрофичны, а в соединительнотканных прослойках отмечается гиалиноз. При некоторых клинических формах сахарного диабета наряду с дистрофическим и атрофическим процессами иногда могут наблюдаться явления регенерации островковой паренхимы. В настоящее время установлено, что островки Лангерганса человека состоят из трех видов эпителиальных клеток (альфа-, бета- и дельта-клетки). Следует отметить, что дельта-клетки островкового аппарата поджелудочной железы не содержат в своей цитоплазме специфической грануляции и, по-видимому, являются камбиальными элементами, не продуцирующими физиологически активных начал.
Успех в области изучения как количественного, так и качественного состава клеток островков Лангерганса был в значительной степени достигнут благодаря разработанным в последние годы методам гистологической и гистохимической окраски основных клеточных структур. В настоящее время в литературе описано сравнительно много различных методов окраски, используемых для дифференцировки клеток островкового аппарата поджелудочной железы. Маркировка островковых клеток основана на окрашиваемости в различные цвета их специфической протоплазматической зернистости. С целью дифференцировки альфа- и бета-клеток в настоящее время применяется хромовоквасцовый гематоксилин с флоксипом (по Гомори), модифицированный метод окраски специфической протоплазматической грануляции по способу азан, железный гематоксилин (по Гайденгайну), а также трихромовый метод Массона. Неплохие результаты дает метод импрегнации азотнокислым серебром клеточных элементов островкового аппарата по Грос — Шульцу, а также по Рожеру. Сравнительно недавно Н. Maske предложил еще один метод, при помощи которого специфическая цитоплазматическая зернистость окрашивается альдегид-фуксипом и железотриоксигематеином; последним реактивом красятся также и ядра островковых клеток. Есть косвенные указания (Р. Уильям), что с помощью флюоресцентной микроскопии можно также дифференцировать островковые клетки поджелудочной железы. Используя указанные методы исследования, было уточнено, что островковые альфа-клетки, продуцирующие в норме глюкагон, или так называемый гипергликемизирующий фактор, обычно крупные, имеют неправильную форму, немногочисленны, содержат в цитоплазме при окраске по Гомори красного цвета зернистость, неаргирофильны и локализуются в периферических частях островка. Бета-клетки мелкие, преимущественно овальной формы, вырабатывают инсулин, хорошо импрегнируются солями серебра, их значительно больше, чем альфа-клеток; цитоплазма этих клеток нежно зернистая, синеватого оттенка и занимают они центральное положение в островках. С тех пор, как стало известно, что основные, активно функционирующие клеточные элементы островкового аппарата продуцируют различные гормоны (альфа-клетки — глюкагон, а бета-клетки — инсулин) и по своему воздействию на концентрацию сахара в крови являются антагонистами, наряду с цитологическими исследованиями островковых клеток начали шороко использовать метод подсчета соотношения количества клеточных форм. В нормальных условиях у человека и позвоночных животных в островках Лангерганса количество альфа-клеток по отношению к бета-клеткам обычно составляет 25%, то есть отношение, равное 1 : 4. Однако указанное соотношение в норме значительно варьирует в зависимости от функционального состояния этих клеток. Количественное преобладание того или иного типа клеток свидетельствует о повышении функциональной активности соответствующего вида островковых элементов. Хотя некоторые авторы считают соотношение альфа- и бета-клеток в островках при сахарном диабете но постоянным и не специфичным, большинство исследователей все же полагают, что метод подсчета количественного соотношения клеточных элементов в островках вполне приемлем для микроскопической диагностики. При выраженных формах сахарного диабета количество бета-клеток обычно снижается, в то время как количество альфа-клеток не изменяется, либо несколько увеличивается. При этом в цитоплазме бета-клеток обнаруживаются признаки дегрануляции, явления дистрофии, а подчас и атрофическио изменения. – Также рекомендуем “Поджелудочная железа при тяжелой форме сахарного диабета. Диабетический гломерулосклероз” Оглавление темы “Патология поджелудочной железы и надпочечников”:
|
При сахарном диабете наиболее часто поражается поджелудочная железа. Макроскопически она нередко уменьшена в размере вследствие атрофических изменений, наступивших в результате развития соединительной ткани или в отдельных случаях вследствие ее недоразвития. Однако часто па секции не удается установить никаких макроскопических изменений.
При гистологическом исследовании определяются гиалиновая дегенерация островков, их склероз в результате хронических внутри- и внеостровковых изменений, гидропическая дегенерация. Все эти процессы в итоге ведут к атрофии и гибели части островков. Необходимо отметить, что в данных, приводимых различными авторами, имеются большие расхождения в отношении частоты этих нарушений.
В то время как одни патологоанатомы находили изменения островкового аппарата почти во всех случаях диабета, другие в 1/4 всех случаев заболевания не находили в нем никаких изменений.
Л. В. Соболев в 1901 г. одним из первых подверг систематическому анатомогистологическому изучению поджелудочную железу у больных, страдавших сахарным диабетом. Он показал уменьшение числа островков, вплоть до почти полного их исчезновения, и наличие выраженных в них дегенеративных и атрофических изменений. Однако в 2 исследованных случаях диабета (из 15) он не мог установить никаких видимых изменений в островках.
Из других эндокринных желез наиболее значительные изменения наблюдаются в гипофизе: уменьшаются вес, главным образом за счет передней доли, число и величина эозииофильных клеток и отмечается частичная их дегенерация. Базофильные и хромофорные клетки также нередко регрессивно изменены. Количество последних, однако, может быть увеличено по сравнению с нормой. Некоторые авторы больше чем в половине случаев обнаружили диффузный или локализованный склероз передней доли. Имеются указания, что вес гипофиза у здоровых лиц (18—50 лет), равный в среднем 0,63 г, снижен у больных диабетом до 0,54 г.
Итак, изменения со стороны гипофиза и особенно передней его доли указывают на возможную его функциональную недостаточность.
В надпочечниках нарушения наблюдаются преимущественно в корковом веществе и заключаются в обеднении липоидами и в регрессивных изменениях клеток корковой паренхимы. Мозговое вещество поражается значительно реже. В некоторых случаях отмечаются уменьшение его объема и склеротические изменения. Вес надпочечников при диабете уменьшен в молодом возрасте и увеличен у стариков.
В щитовидной железе, наряду с явлениями коллоидной струмы и регрессивными изменениями фолликулов с развитием соединительной ткани, наблюдаемыми у части больных, находят также и различную степень гиперплазии фолликулов (с уменьшением их диаметров), выстланных кубическим эпителием и лишенных коллоида. Таким образом, в то время как в некоторых случаях гистологическая картина указывает на гипофункцию железы, в других — морфологические изменения отчетливо говорят об ее гиперфункции.
Околощитовидпые железы у больных диабетом в молодом и среднем возрастах уменьшены. При гистологическом исследовании наблюдаются разрастание интерстиция, уменьшение протоплазмы главных клеток, увеличение жира. Значительно меньшие изменения обнаруживаются при старческом диабете.
Нарушения в яичниках неспецифичны для диабета и наблюдаются при различных других тяжелых заболеваниях. В яичках, по имеющимся данным, сперматогенез сохранен.
Значительные изменения нередко наблюдаются в сердечно-сосудистой системе, легких, печени и почках. Сосуды значительно чаще, чем у здоровых лиц, поражаются атеросклеротическим процессом с нарушением питания соответствующих сосудистых областей.
В легких у многих нелеченных или неправильно леченных больных диабетом на вскрытии находят туберкулезные изменения продуктивного или экссудативного характера с образованием каверн.
Печень нередко увеличена. Гистологически в ней отмечаются гиперемия, жировая инфильтрация и цирротические изменения. Имеются указания, что среди изменений, могущих вызвать увеличение печени, существенную роль играет повышенное содержание в ней воды.
Почки часто гипертрофированы. Нередко находят интеркапиллярный гломерулосклероз с гиалинизацией клубочков. Наблюдается различная степень поражения клубочков, от частичного их вовлечения с отложением в центре клубочков гиалиновых масс вплоть до полной его гиалинизации. Со стороны тубулярного эпителия отмечаются также дегенеративные изменения.
Изменения типа интеркапиллярного гломерулосклероза значительно чаще встречаются у лиц, страдавших при жизни сахарным диабетом, чем у погибших от других заболеваний. Но все же эти нарушения не являются специфическими для диабета, и нет оснований для номенклатуры «диабетический гломерулосклероз».
У больных сахарным диабетом, погибших от диабетической комы, описаны дегенеративные изменения в ганглиозных клетках различных отделов центральной нервной системы (коре головного мозга, диэнцефалических центрах и др.), в капиллярах и отек мозга.
У больных диабетом чаще, чем у лиц, не страдавших им, в центральной нервной системе наблюдаются изменения, связанные с атеросклерозом мозговых сосудов.
Необходимо отметить, что нарушения со стороны сердечно-сосудистой системы, легких, печени, почек, центральной нервной системы и, вероятно, других органов и тканей значительно реже наблюдаются при правильно проводимом лечении диабета, чем у нелеченных лиц.
– Вернуться в оглавление раздела “Патофизиология”
Оглавление темы “Сахарный диабет”:
- Диабетическая наследственность. Инсулинорезистентные формы диабета
- Значение гипофиза в развитии диабета. Участие коры надпочечников в углеводном обмене
- Влияние адреналина, щитовидной железы на углеводный обмен. Роль головного мозга в развитии сахарного диабета
- Влияние глюкозы на поджелудочную железу. Диабет из-за чрезмерного потребления сладкого
- Морфология поджелудочной железы при диабете. Патологическая анатомия сахарного диабета
- История классификации сахарного диабета. Формы тяжести диабета
- Клиническая картина сахарного диабета. Жажда и потребление жидкости при диабете
- Определение уровня сахара по суточной моче. Щелочной резерв крови при сахарном диабете
- Желтый оттенок кожи при диабете. Кожный зуд и фурункулы при сахарном диабете
- Отеки кожи при диабете. Болезни артерий ног и сердца при сахарном диабете
Крупная железа, выполняющая внутрисекреторную и внешнесекреторную функции, называется поджелудочной железой. Этот орган относится к пищеварительной системе человека и обеспечивает организм гормонами, которые участвуют в белковом, углеводном, жировом обмене.
Также поджелудочная железа имеет отношение и к эндокринной системе, вырабатывает панкреатический сок, обеспечивающий обмен веществ. Если нарушается выработка гормонов или сока, у человека происходят сбои в организме, как результат развивается сахарный диабет или панкреатит.
При сахарном диабете возникает заболевание поджелудочной железы, при котором она перестает выбрасывать должное количество инсулина, который регулирует количество сахара, и происходит его переизбыток. Инсулин требуется организму, потому что именно это вещество наполняет внутренние органы глюкозой. Если поджелудочная железа болит, а из-за сахарного диабета постоянно скачет сахар, то выработка инсулина практически не происходит.
Работа поджелудочной железы при сахарном диабете
Определить изменения в поджелудочной железе можно только с помощью проведения УЗИ. При заболевании СД 1-ого типа на ранних стадиях каких-либо изменений в размерах и тканях нет. Однако, уже через 5-6 лет может сглаживаться панкреатический рисунок, сморщиваться железа, превращаться в форму ленты.
Если заболевание диагностируется вторым типом, то железа уже на первых этапах может значительно увеличиться в размере.

Патанатомия поджелудочной железы при сахарном диабете указывает на следующие общие изменения органа при длительном развитии болезни СД:
- Изменение размера поджелудочной (зачастую она становится меньше).
- Замена обычной ткани соединительной (более грубой).
- Разрастание внутри органа жировых клеток.
- Снижение эхогенности.
- Появление кисты или некроза.
При сахарном диабете островки Лангерганса, которые занимают 2% площади поджелудочной бета-клетки, отвечающие за выработку инсулина, разрушаются, из-за чего происходит его недостаток в организме. Клетки могут быть разрушены из-за генетической предрасположенности к заболеваниям, болезней экзокринной части органа или при аутоиммунных процессах.
Симптомы болезни поджелудочной при диабете
При сахарном диабете у человека могут появляться следующие симптомы, свидетельствующие о проблемах с поджелудочной железой:
- Боли в животе, под ребрами с правой и левой стороны.
- Проблемы со стулом.
- Бледнеет кожа.
- Появляются рвотные приступы.
- Во рту сухость.
- Излишняя потливость и одышка.
- Вздувается кишечник.
Существует несколько фаз, которые подробно описывают симптоматику развития болезни:
- Первичная форма. При которой происходит воспалительный процесс поджелудочной, появляются некие болевые ощущения с разной интенсивностью.
- Вторичная фаза. Проявляется в виде изжоги, рвоты, тошноты или диареи.
- Запущенная форма. Происходит процесс разрушения клеток, формируется привыкание к глюкозе, из-за чего ее уровень повышается.
- Последняя фаза. При ней формируется само заболевание – сахарный диабет.
В результате патологических изменений в работе поджелудочной железы развивается панкреатогенный сахарный диабет, который относят к третьему типу СД, отличающейся своими признаками и симптомами. Основными признаками именно такой формы заболевания проявляются в том, что им могут заболеть люди с вполне нормальной массой тела. Болезнь развивается и-за склонности человека к гипогликемии, заболеваниям кожи.
Лечение
Как уже говорилось, понять, какие именно происходят изменения с поджелудочной железой при сахарном диабете можно на УЗИ. Изменения в хоре развития болезни проявляются, в результате чего врач может назначать способы лечения. Воспаленную поджелудочную железу можно лечить только с помощью медикаментов и строгого соблюдения специально разработанной диеты.
Эффективное лечение возможно лишь при строгом соблюдении всех указаний врача, потому что сам по себе процесс достаточно долгий и сложный. Он состоит из приема гормональных лекарств, ферментов и диеты.
Что касается правильного питания при СД и проблемах с поджелудочной, то здесь стоит учитывать множество достаточно важных моментов, которые продлят жизнь человеку, избавляя его от боли. Меню строго сбалансированное, где производится четкое соотношение углеводов, белков и жиров.
Лечение происходит не так легко, как кажется, под строгим контролем потребляемой пищи:
- Углеводы потребляются только в пределах 350 г за один сутки, еще меньшее количество белков и 100 граммов жиров.
- В сутки необходимо питаться минимум 4 раза маленькими порциями.
- Блюда лучше всего готовить на пару, исключая жареное.
- Рекомендуется полностью исключить из меню чеснок, специи, уксус, то есть продукты, способные раздражать слизистую кишечника.
- При появлении обострений необходимо полностью устранять из рациона соленую, жирную и острую пищу.
Для каждого человека меню составляется строго индивидуально, в зависимости от уровня заболевания и его протекания. Важно запомнить, что при проблемах с поджелудочной рекомендовано воздержаться от капусты, мясного бульона, соуса, яблок, майонеза, так как они негативно влияют на эпителий кишечника.
Лекарства
При правильном подходе к медикаментозному лечению можно устранить многие проблемы:
- Но-шпа, Папаверин – эти таблетки позволяют устранить боли в животе.
- Панкреатин, Дигестал, Мезим разгружают поджелудочную.
- Антибактериальная терапия для устранения развития инфекции в организме.
Врачи также могут консультировать на вопрос очищения поджелудочной железы с помощью народных средств и трав, в результате чего может снизиться уровень сахара. В таком случае можно использовать корни цикория, которые улучшают работу внутренних органов. Также помочь снизить сахар могут листья облепихи, при этом выводя желчь из организма.
При развитии 2 типа заболевания СД назначают препараты, которые повышают чувствительность к гормону, а при первом обязательно требуется инъекция инсулина.
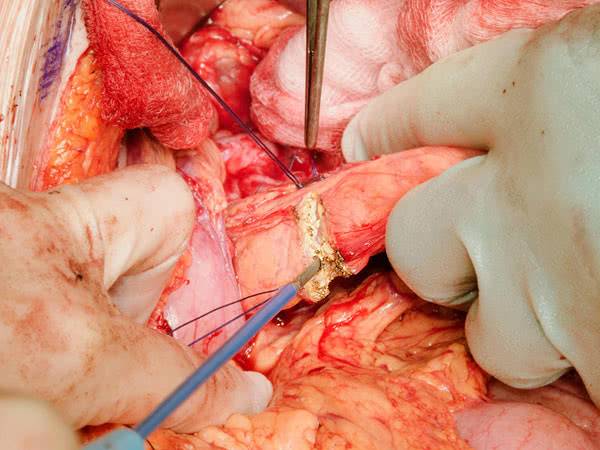
Операция на поджелудочную железу
В большинстве случаев медикам удается бороться классическими методами с болезнью поджелудочной при сахарном диабете. Однако в некоторых случаях может происходить процесс появления осложнений от СД, при которых требуется пересадка данного органа.
Согласно статистике, в цифрах глобальность проблемы людей, больных СД проявляется в следующем:
- В 25 раз больше других люди имеют проблемы со зрением, чаще всего – слепоту.
- Больше в 17 раз появляются проблемы с почечной недостаточностью.
- На 5 рад больше появляется гангрена.
- В 2 раза увеличивается число людей, имеющих проблемы с сердцем.
В результате появления тяжелого протекания болезни, сложности в корректировке осложнений, медики начали искать новые выходы, которые помогают возвращать людей с СД к привычной жизни. Благодаря этому в современном мире устранить недуг можно с помощью:
- Аппаратного лечения.
- Трансплантации поджелудочной.
- Пересадки островковых клеток.
Чтобы провести операцию по пересадке поджелудочной, необходим донорский материал. Данное хирургические вмешательство можно проводить только при условии развития диабета 1-го типа, так как именно оно оказывает большее внимание на состояние поджелудочной.
Отказать в операции могут лишь в том случае, если инсулинозависимый пациент имеет туберкулез или рак.
В результате хирургического вмешательства человеку разрезают живот, справа от мочевого пузыря помещают донорский орган и сосуды сшиваются. Данная операция – сложная процедура, требующая профессионализма. Ранее процент смертности от данной процедуры был более высоким, сейчас он не достигает 10%.
В большинстве случаев операция проходит успешно и человек на протяжении нескольких лет не нуждается в постоянном повышении количества инсулина в организме. В лучшем случае до конца своей жизни пациент становится полностью независимым от инсулина.
При оперативном вмешательстве родную поджелудочную человеку не удаляют, потому что она продолжает принимать участие в метаболизме и при пищеварении. Положительный результат от операции можно ожидать лишь в том случае, если она проводилась на ранних стадиях заболевания, пока не появились значительные осложнения и патологии.
Также врачи могут назначить операцию по замещению островков Лангерганса, которые непосредственно вырабатывают инсулин. В таком случае процедура проводится при любом типе диабета. Чтобы осуществить данное хирургическое вмешательство требуется сразу несколько доноров, у которых берут ткани поджелудочной с помощью энзимов. Далее катетером эти клетки вводят в воротную вену, которая находится печени, таким образом, клетки питаются и синтезируются с инсулином, что повышает уровень содержания сахара в организме.
При проведении такой операции также возрастает возможность стать полностью инсулиннезависимым человеком, однако многих останавливает стоимость таких процедур и возможные последствия. Хотя в современном мире врачи делают все возможное, чтобы процент летального исхода значительно снижался, а возможность вернуть человеку нормальный образ жизни повышался.
Восстановление поджелудочной при сахарном диабете
Чтобы восстановить работу поджелудочной железы необходимо набраться терпения и четко соблюдать все рекомендации, данные лечащим врачом. Главное правило – это правильная диета, при которой строго соблюдаются соотношения жиров, белков и углеводов.
Кроме того, если человек болен вторым типом СД, то необходимо изменить комфортный образ жизни на тот, который поможет поддержать щитовидную железу в нормальном работоспособном состоянии. Для этого, помимо диеты, врачи назначают массаж поджелудочной железы. В таком случае можно проводить также общий массаж. Эта процедура поможет улучшить самочувствие, обмен веществ, повысится работоспособность и снизится количество сахара.
Благодаря правильному, не интенсивному массажу, больной диабетом сможет улучшить работу инсулярного аппарата и активизирует щитовидную железу. Также немало важно проводить специальные физические упражнения, способствующие улучшению общего состояния организма, что поможет повысить работоспособность самого органа.
Больные СД 1-ого типа могут выбрать более легкие физические упражнения, которые помогут держать себя в тонусе и снижать депрессивность состояния. При 2-ом типе заболевания, интенсивные тренировки значительно повысят уровень состояния к лучшему, в результате чего клетки будут более чувствительны, и поджелудочная железа сможет самостоятельно вырабатывать инсулин. Из-за роста мышц уменьшается инсулинозернистость, и клетки имеют большую чувствительность.
Как избежать проблем с поджелудочной железой
Избежать страшных проблем, касающихся поджелудочной железы возможно, если человек начнет тщательно следить за тем, что ежедневно употребляет в пищу. Несбалансированное питание способно привести к сложным осложнениям и отказу некоторых клеток в функциональности.
Чтобы снизить риск заболевания сахарным диабетом достаточно вести здоровый и активный образ жизни, регулировать питание и устранять опасность появления ожирения. Человек, который испытывает проблемы с лишним весом, наиболее подвержен заболеванию, нежели человек, ведущий здоровый образ жизни, занимающийся спортом.
Сахарный диабет считается серьезным заболеванием, от которого избавиться достаточно сложно. Проблема состоит в том, что сбои происходят непосредственно в клетках организма и поджелудочной железе, которая является одним из самых главных органов, вырабатывающий важные гормоны. При появлении первых признаков и сбоев болезни щитовидной железы необходимо сразу же обращаться к врачу, проходить УЗИ и начинать лечение. Также не стоит забывать о правильном питании и активном образе жизни.