Как писать диагноз сахарный диабет
ПРИМЕРЫ:
- НЦД, психогенная, по кардиальному типу с кардиагическим,
тахикардиальным и тревожным синдромами, лёгкая степень тяжести. - НЦД, наследственно-конституциональная, по смешанному типу
с кардиагическим, тахикардиальным, фобическим, астено-невротическим
сидромами, с синдромами респираторных расстройств и миокардиодистрофии,
тяжёлая степень тяжести. Вегетативный криз от 27.03.05 г. - НЦД, инфекционно-токсическая, по гипотензивному типу с
астеническим и депрессивным синдромами, синдромом краниалгии, средняя
степень тяжести. Соп.: Хронический декомпенсированный тонзиллит. - НЦД, дисгормональная, по кардиальному типу с
кардиагическим и ипохондрическим синдромами, с синдромами
миокардиодистрофии и канцерофобии, частыми суправентрикулярными
экстрасистолами, средняя степень тяжести. Соп.: Состояние после
экстирпации матки с придатками по поводу саркомы матки.
ЭНДОКРИНОЛОГИЯ
Сахарный диабет
1. Тип: 1 или 2 тип.
2. Течение заболевания: легкое
течение, средней тяжести, тяжелое течение.
3. Стадия: компенсации,
субкомпенсации, декомпенсации.
Если стадия декомпенсации, то
нужно уточнить ее тяжесть: ацетонурия, или кетоз, или кетоацидоз
(кетоацидотическая прекома или кома).
4. Осложнения:
·
Диабетическая ретинопатия: I ст – непролиферативная; II ст-
препролиферативная; III ст – пролиферативная.
·
Диабетическая нефропатии:я I ст – микроальбуминурии (менее 300
мг/сут), II ст – протеинурии с сохраненной функцией почек, III ст – ХПН.
·
Диабетическая сенсомоторная полинейропатия: верхних и /или
нижних конечностей.
·
Синдром диабетической стопы.
ПРИМЕРЫ:
1. Сахарный диабет 1 тип,
тяжелое течение в стадии декомпенсации: кетоз от 12.03.05. Осл: Диабетическая
пролиферативная ретинопатия, диабетическая нефропатия II ст., диабетическая
сенсомоторная полинейропатия нижних конечностей.
2. Сахарный диабет 1 тип,
тяжелое течение, лабильное, с частыми гипогликемическими состояниями; стадия
субкомпенсации. Осл: Диабетическая непролиферативная ретинопатия;
диабетическая нефропатия II ст.; диабетическая сенсомоторная полинейропатия
верхних и нижних конечностей.
3. Сахарный диабет, впервые
выявленный; кетоацидотическая прекома от 17.03.05.
4. Сахарный диабет 2 тип,
средней тяжести в стадии субкомпенсации.
Осл: Диабетическая катаракта ОS;
диабетическая нефропатия на стадии микроальбуминурии. Соп. заболевания:
Гипертоническая болезнь. I стадия.
Риск 4.
5. Сахарный диабет 2 тип,
вторичноинсулинопотребный, тяжелое течение в стадии декомпенсации, ацетонурия
от 13.03.05. Осл: Диабетическая непролиферативная ретинопатия; диабетическая
нефропатия III ст. ХПН II стадия,
консервативнокурабельная.
Диффузный токсический зоб
1. Степень увеличения зоба по
ВОЗ: 0 – зоб не пальпируется; I ст– зоб не виден, но пальпируется, при этом
размеры его долей больше дистальной фаланги большого пальца руки обследуемого;
II ст – зоб пальпируется и виден на глаз. Можно указать объем щитовидной
железы.
2. Степень тяжести тиреотоксикоза:
легкое течение, средней тяжести, тяжелое течение.
3. Имеется ли компенсация
(эутиреоз).
4. Осложнения: Тиреотоксическое
сердце (тиреотоксическая миокардиодистрофия): мерцательная аритмия, СН IIБ ст.,
III ф. кл. по NYHA. Признаки
сдавления и смещения органов средостения.
ПРИМЕРЫ:
1. Диффузный токсический зоб II
ст. по ВОЗ (объем 28 мл), средней тяжести, медикаментозный эутиреоз.
2. Диффузный токсический зоб II
ст. по ВОЗ (объем 96 мл), тяжелое течение.
Осл: Тиреотоксическая
миокардиодистрофия: тахисистолическая форма фибрилляции предсердий, СН IIА ст.,
III ф. кл. по NYHA.
3. Диффузный токсический зоб I ст.
по ВОЗ (объем 27 мл), средней тяжести.
Болезнь Иценко – Кушинга.
1. Указать наличие аденомы
гипофиза.
2. Можно перечислить основные
клинические синдромы: сахарный диабет, артериальная гипертония, остеопороз,
стрии …
3. Степень тяжести: легкое
течение, средней тяжести, тяжелое течение.
4. Указывать в диагнозе
проведенное лечение больного (оперативное, лучевая терапия)
ПРИМЕРЫ:
1. Болезнь Иценко – Кушинга.
Микроаденома гипофиза. Средней тяжести.
2. Болезнь Иценко – Кушинга
(ожирение III ст, стероидная кардиопатия, стероидный остеопороз, артериальная
гипертензия, сахарный диабет, аменорея II) тяжелого течения, рецидив. Состояние
после 2-х трансназальных аденомэктомий гипофиза (03.1999, 12.1999); гамма –
терапии на область турецкого седла (64 Гр, 04.2000); правосторонней
субтотальной адреналэктомии и правосторонней нефрэктомии (06.2003);
левосторонней адреналэктомии (15.03.2004). Послеоперационная надпочечниковая
недостаточность, средней степени тяжести.
Синдром Иценко – Кушинга.
ПРИМЕРЫ:
1. Синдром Иценко – Кушинга,
средней степени тяжести, опухоль правого надпочечника.
2. Рак левого легкого. АКТГ –
эктопированный синдром.
Гипотиреоз
Первичный, вторичный или
послеоперационный.
Степень тяжести: легкое течение,
средней тяжести, тяжелое течение.
Стадии: компенсации (ТТГ 0,5 – 5
), субкомпенсации ( ТТГ 5-10 ), декомпенсации (ТТГ > 10).
Примеры формулировки диагноза
1. Послеоперационный гипотиреоз,
компенсированный.
2. Первичный аутоиммунный
гипотиреоз, средней тяжести, компенсированный.
3. Первичный аутоиммунный
гипотиреоз, тяжелое течение: экссудативный перикардит.
4. Вторичный гипотиреоз,
тяжелый, на фоне аденомы гипофиза, субкомпенсированный.
5. Вторичный гипотиреоз после
удаления аденомы гипофиза (после лучевой терапии на гипоталямо-гипофизарной
области), тяжелый, компенсированный.
Хроническая надпочечниковая
недостаточность.
Этиология: аутоиммунная,
идиопатическая, туберкулезной этиологии.
Степень тяжести: легкое течение,
средней тяжести, тяжелое течение.
Стадия: компенсации,
декомпенсации.
Примеры формулировки диагноза
1. Первичная хроническая
надпочечниковая недостаточность, средней степени тяжести, компенсация.
2. Хроническая надпочечниковая
недостаточность, туберкулез надпочечников, тяжелое течение, декомпенсация.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание – внизу страницы.
“Ошибайся коллективно!”
ОПРЕДЕЛЕНИЕ
Группа метаболических заболеваний, характеризующихся гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина или обоих этих факторов (ADA).
Распространенность диабета
WHO. Global report on diabetes. 2016. 86 p.
ПАТОФИЗИОЛОГИЯ
• Нарушение секреции инсулина (1 тип).
• Снижение чувствительности тканей к инсулину (2 тип).
• Большой фактор риска атеросклеротических сердечно-сосудистых заболеваний, хронической почечной недостаточности.
Островок Лангерганса
КЛИНИКА ДЕКОМПЕНСАЦИИ ДИАБЕТА
• Полиурия.
• Жажда.
• Похудание.
• Нарушение зрения.
• Зуд.
• Нарушение сознания.
КЛАССИФИКАЦИЯ ГЛИКЕМИИ
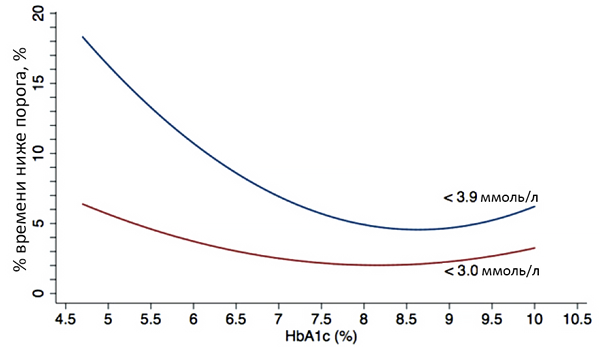
• Гипогликемия: <3.9 ммоль/л, выраженная <3.0 ммоль/л (ADA).
• Норма: <6.1 ммоль/л натощак в венозной плазме (<5.6 ммоль/л, ADA/EASD).
• Нарушенная гликемия натощак: 6.1–6.9 ммоль/л (5.6–6.9 ммоль/л, ADA/EASD).
• Нарушение толерантности к глюкозе: 7.8–11 ммоль/л через 2 ч после 75 г глюкозы.
Связь гликированного гемоглобина и гипогликемии

Gimenez M et al. Diabetes Care. 2018;41:326.
КРИТЕРИИ ДИАБЕТА
• Гликемия ≥7 ммоль/л натощак (>8 ч после приема пищи).
• Гликемия ≥11.1 ммоль/л через 2 ч после нагрузки глюкозой.
• Гликированный гемоглобин (HbA1c) ≥6.5%.
• Гликемия случайная ≥11.1 ммоль/л c полиурией, полидипсией или необъяснимой потерей веса.
• Без очевидной гипергликемии диагноз подтверждается вторым тестом гликемии в другой день или одного образца крови.
Гипогликемия и сердечно-сосудистые события
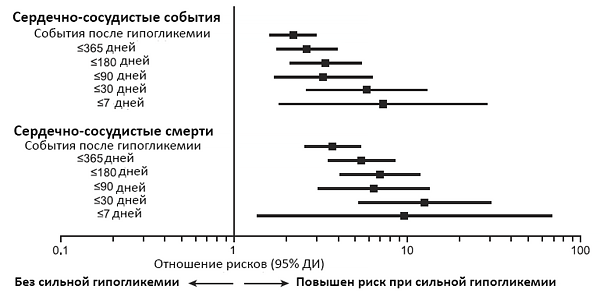
Zinman B, et al. Diabetes Care. 2018.
КЛАССИФИКАЦИЯ САХАРНОГО ДИАБЕТА
• Сахарный диабет типа 1.
• Сахарный диабет типа 2.
• Другие специфические типы диабета.
• Гестационный сахарный диабет.
• Предиабет: нарушенная гликемия натощак, нарушение толерантности к глюкозе, НbA1c 5.7–6.4%, прирост ≥10% (ADA).
Прием пищи и гликемия
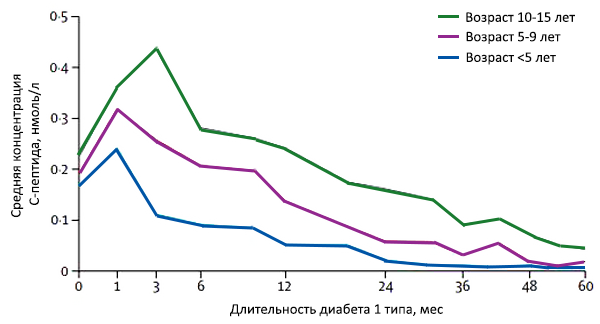
Постпрандиальная гипергликемия при непрерывном мониторинге глюкозы.
ДИАГНОСТИКА ДИАБЕТА 2 ТИПА
• Нормальный или высокий уровень С-пептида.
• Ожирение.
• Обычно выявляется после 30–40 лет.
• Диабет 2 типа в семейном анамнезе.
• Возможность коррекции диетой, пероральными препаратами.
Гликемический континуум и осложнения (ESC/EASD)
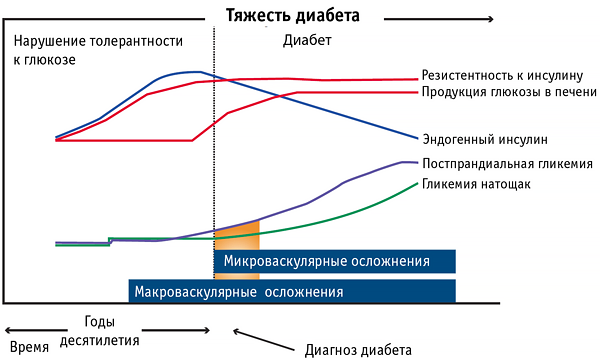
ОСЛОЖНЕНИЯ
Острые
• Кетоацидоз и кетоацидотическая кома.
• Лактацидоз и лактацидотическая кома.
• Гиперосмолярная кома.
• Гипогликемия и гипогликемическая кома.
Микрососудистые
• Диабетическая болезнь почек.
• Диабетическая ретинопатия.
• Диабетическая нейропатия.
Макрососудистые
• Стенокардия, инфаркт миокарда.
• Транзиторная ишемическая атака, инсульт.
• Перемежающая хромота, диабетическая стопа.
Осложнения диабета
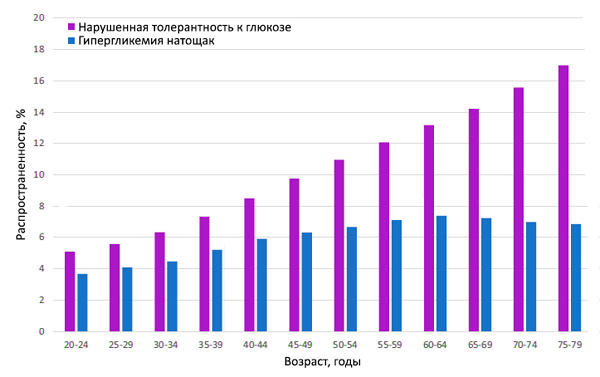
Пролиферативная ретинопатия. Диабетическая стопа
КОМОРБИДНОСТЬ У ПАЦИЕНТОВ С ДИАБЕТОМ
• Депрессия, тревога.
• Жировая болезнь печени.
• Нарушения слуха.
• Переломы.
• Периодонтит.
• Рак печени, поджелудочной железы, кишечника, шейки матки, груди.
• Обструктивное апноэ сна.
• Инфекции (грипп, пневмония, мочевая инфекция).
Влияние диабета и депрессии на выживаемость
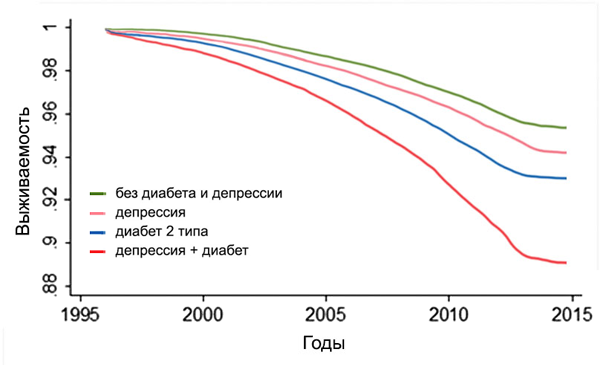
Naicker K, et al. Diabetes Care. 2017;40:352.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Сахарный диабет 2 типа. [E11.9]
□ Сахарный диабет 2 типа. ХБП С3б. Диабетическая ретинопатия, препролиферативная. Диабетическая стопа, ишемическая форма, IIa. [Е11.7]
□ Стабильная стенокардия II ФК, инфаркт миокарда (2018). Гипергликемия натощак. [I20.8]
□ Гипертоническая болезнь. Предиабет. Дислипидемия IIа. [I10]
□ Хронический алкогольный панкреатит. Сахарный диабет 3с типа. [K86.0]
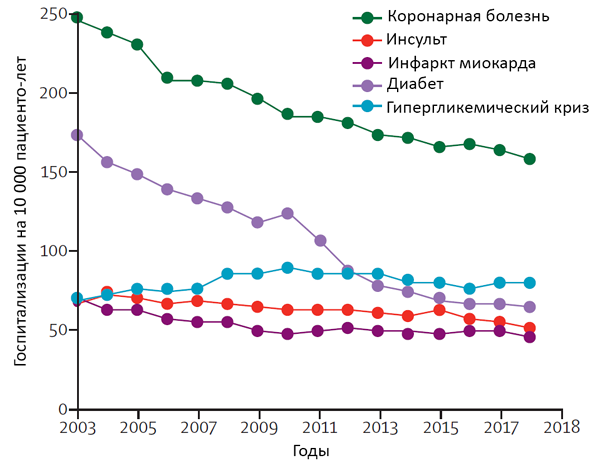
Госпитализации с гипер- и гипогликемией
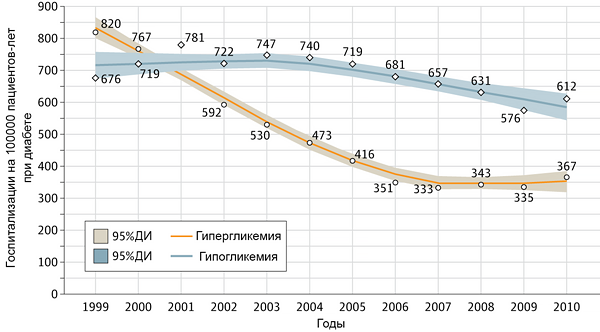
Lipska K, et al. JAMA Intern Med. 2014;174:1116–24.
ПРОФИЛАКТИКА ОСЛОЖНЕНИЙ
• Отказ от курения.
• Физические нагрузки.
• АД 130–139/80–90 мм рт. ст.
• Снижение веса тела (ИМТ <25 кг/м², у азиатов <23 кг/м²).
• Контроль дислипидемии (ХС ЛНП <2.6 ммоль/л).
• Статины, независимо от дислипидемии, всем с ИБС или пациентам без ИБС >40 лет с фактором риска (семейный анамнез ранних сосудистых заболеваний, гипертензия, курение, дислипидемия, альбуминурия).
• Аспирин (75 мг) всем с ИБС или пациентам без ИБС (мужчины >50 лет, женщины >60 лет) с фактором риска.
• ИАПФ или БРА при (микро)альбуминурии.
• 23-валентная вакцина для профилактики пневмококковых инфекций после 65 лет.
Факторы, влияющие на целевой уровень гликемии
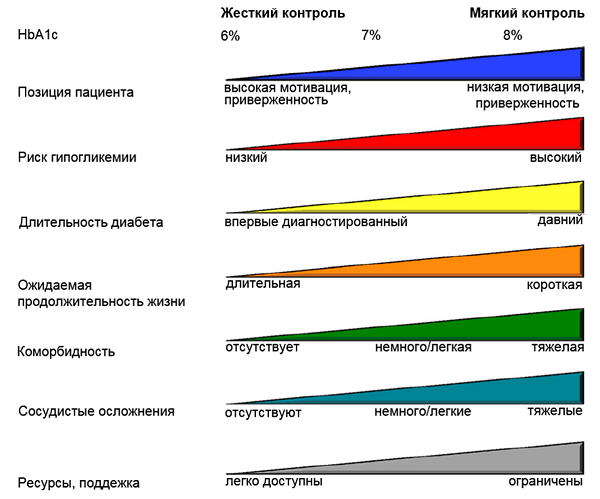
ADA/EASD; Ismail-Beigi F, et al, 2011.
ДИЕТА
• В случае высокой гликемии после еды ограничивают легкоусвояемые углеводы: сахар, мед, сладкие кондитерские изделия, варенья, сладкие напитки. “Диабетические” конфеты, вафли, печенье в не чаще 1 раза в нед.
• Cвежие овощи и фрукты, бобовые, несоленые орехи, жирная морская рыба, оливковое масло, цельнозерновые продукты, алкогольные напитки (ACC/AHA, ADA, ESC).
• Уменьшить потребление натрия <2 г/сут (соли <5 г/сут).
• Минимизировать прием транс-жиров: маргарины для выпечки, кулинарный жир, крэкеры, чипсы.
• Вместо насыщенных жиров предпочтительнее моно- и полиненасыщенные.
• Ограничить потребление обработанного мяса, рафинированных углеводов, сладких напитков.
• У пациентов с нормальной массой тела ограничение калорий нецелесообразно. При избыточной массе тела показана низкокалорийная ≤1800 ккал/сут с ограничение углеводов и жиров.
Эффективность самомониторинга гликемии
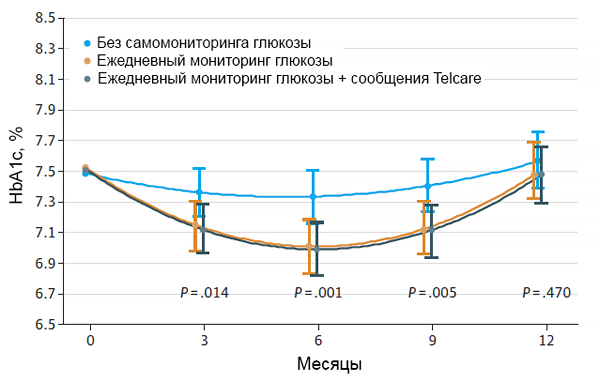
Young L, et al. JAMA Intern Med. 2017;177:920–9.
МОНИТОРИНГ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ
• Глюкометры.
• Гликированный гемоглобин (HbA1c): за предшествующие 3 мес.
• Системы непрерывного мониторинга глюкозы (до 14 сут): FreeStyle Libre, Dexcom G6, Medtronic Guardian Connect.
Эффект интенсивного контроля гликемии
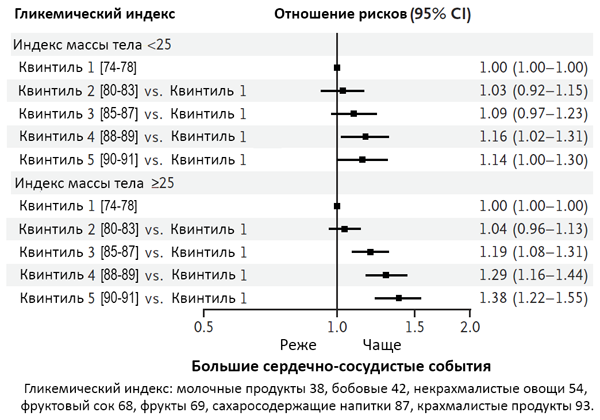
UKPDS Group. Lancet. 1998;352:837–53; N Engl J Med. 2008;359:1577–89.
ОПТИМАЛЬНЫЙ КОНТРОЛЬ ГЛИКЕМИИ (ADA)
• HbA1c: <7.0%.
• Гликемия натощак: <7.2 ммоль/л в капиллярной плазме.
• Гликемия через 2 ч после еды: <10.0 ммоль/л в капиллярной плазме.
АЛГОРИТМ ЛЕЧЕНИЯ ДИАБЕТА 2 ТИПА
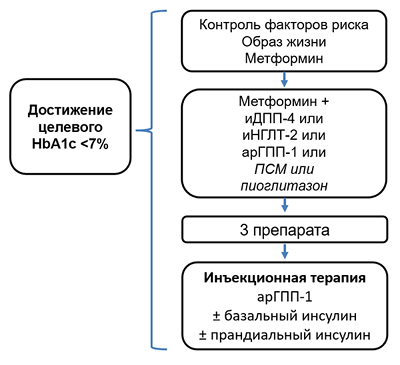
МЕДИКАМЕНТЫ ДЛЯ ЛЕЧЕНИЯ ДИАБЕТА 2 ТИПА
Бигуаниды
• Метформин 500–850–1000 мг 2–3 раза во время еды.
• Метформин лонг (XR) 500–750–1000 мг 1–2 раза во время еды.
Ингибиторы натрий-глюкозного котранспортера-2 (глифлозины)
• Дапаглифлозин 5–10 мг 1 раз независимо от пищи.
• Канаглифлозин 100–300 мг 1 раз независимо от пищи.
• Эмпаглифлозин 10–25 мг 1 раз независимо от пищи.
Ингибиторы дипептидилпептидазы-4 (глиптины)
• Вилдаглиптин 50 мг 1–2 раза независимо от пищи.
• Линаглиптин 5 мг 1 раз независимо от пищи.
• Ситаглиптин 25–100 мг 1 раз независимо от пищи.
Производные сульфонилмочевины
• Глибенкламид 1.75–3.5 мг 1–2 раза непосредственно до завтрака.
• Гликлазид 30–60 мг 1 раз во время завтрака.
• Глимепирид 1–4 мг 1 раз непосредственно до завтрака.
• Глипизид 5–20 мг 1 раз во время завтрака.
Агонисты рецепторов глюкагоноподобного пептида-1
• Дулаглутид 0.75–1.5 мкг п/к 1 раз в нед независимо от пищи.
• Лираглутид 1.8 мкг п/к независимо от пищи.
• Эксенатид 5 мкг 2 раза п/к зав течение 60 мин до еды.
• Эксенатид длительный 2 мг 1 раз в нед п/к независимо от пищи.
Другие препараты
• Акарбоза 50–100 мг 3 раза с первой порцией пищи, разжевать.
• Пиоглитазон 15–45 мг 1 раз независимо от пищи.
• Репаглинид 0.5–1–2 мг 3 раза за 15 мин до еды.
Выбор антигипергликемических препаратов
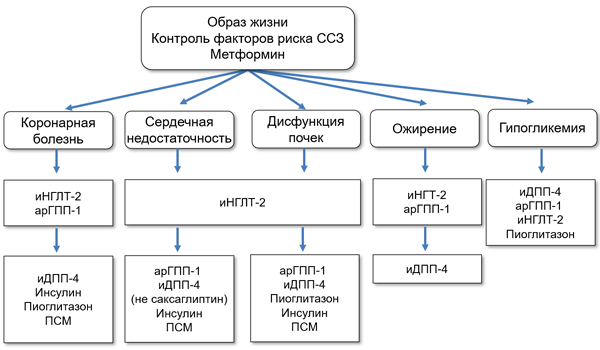
арГПП-1 — агонисты рецепторов глюкагоноподобного пептида 1, иДПП — ингибиторы дипептидил-пептидазы 4, иНГЛТ-2 — ингибиторы натрий-глюкозного котранспортера-2, ПСМ — препараты сульфонилмочевины.
ПРОФИЛАКТИКА ДИАБЕТА 2 ТИПА
• Образ жизни: физическая активность умеренная >150 мин/нед], снижение веса >7%], ограничение сладких напитков.
• Метформин: препарат выбора у лиц до 60 лет, ИМТ ≥35 кг/м², анамнез диабета беременных.
• При ожирении: орлистат, бариатрическая хирургия (индекс массы тела >35 кг/м²).
Контроль массы тела и ремиссия диабета
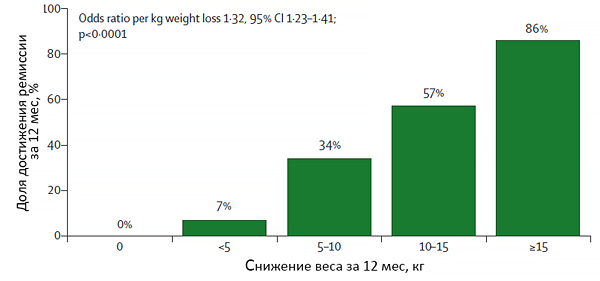
Lean M, et al. The Lancet. 2018;391:541–51.
ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ ДИАБЕТА (K/DOQI; IWGDF; ADA)
Общее
• Интенсивное лечение гипергликемии.
• Специализированная помощь.
Нефропатия
• Ингибиторы ангиотензинпревращающего фермента.
• Блокаторы рецепторов ангиотензина II.
• Ограничение белка в диете (0.8–1 г/кг на ранних стадиях, 0.6 г/кг на поздних стадиях).
Нейропатия
• Симптоматическое: антидепрессанты (амитриптилин, дулоксетин, венлафаксин), антиконвульсанты (карбамазепин, прегабалин, габапентин), капсаицин крем.
• Гастропарез: метоклопрамид.
• Ортостатическая гипотензия: атомоксетин.
• Эректильная дисфункция: силденафил, интракавернозные самоинъекции альпростадила, вакуумные устройства, импланты.
Ретинопатия
• Лазерная фотокоагуляция, криокоагуляция, витрэктомия.
• Инъекции ранибизумаба в стекловидное тело для лечения диабетического макулярного отека.
Диабетическая стопа
• Устранение нагрузки.
• Хирургическая обработка.
• Влажные повязки.
• Антибиотики.
• Реваскуляризация.
• Ампутация.
Сахарный диабет 1 типа(2типа)
легкого течения, средней тяжести, тяжелого течения
в фазе компенсации (субкомпенсации, декомпенсации).
Диабетические микроангиопатии: ретинопатия стадия OS, OD.состояние после
лазерфото-коагуляции или оперативного лечения от…г. Нефропатия (стадия)
Диабетическая нейропатия (указать форму)
Синдром диабетической стопы (указать форму)
Диабетические макроангиопатия
ИБС, СН, цереброваскулярные заболевания, периферическая ангиопатия ( тип
и стадию)
АГ, дислипидемия, сопутствующие заб.Легкое течение – нет микро- и макрососудистых осложнений.
Средней тяжести – непролиферативная ретинопатия ДР1, нефропатия МАУ,
полинейропатия
Тяжелое течение –препролиферативная, пролиферативная (ДР 2-3) Нефропатия
–стадия протеинурии или ХПН . Автономная полинейропатия
Макроангиопатии: ПИК, СН, инсульт или преходящее нарушения мозгового кровообращения,
окклюзионное поражение конечностей.Компенсация УО СД 1
Показатель
Компенсация
Субкомпенсация
Декомпенсация
HbA1c %
6,0-7,0
7,1-7,5
> 7,5
Гликемия натощ.
5,0-6,0
6,1-6,5
>6,5
Постпран.
7,5-8,0
8,1-9,0
>9,0
Перед сном
6,0-7,0
7,1-7,5
>7,5
Компенсация УО СД 2
Показатель
Компенсация
Субкомпенсация
Декомпенсация
HbA1c %
6,0-6,5
6,6-7,0
>7,0
Гликемия натощ.
5,0-5,5
5,6-6,5
> 6,5
Постпран.
7,5
7,5-9,0
>9,0
Перед сном
6,0-7,0
7,1-7,5
>7,5
ДИАБЕТИЧЕСКАЯ НЕЙРОПАТИЯ (ФОРМУЛИРОВКА ДИАГНОЗА)
Поражение ЦНС: энцефалопатия, миелопатия
Поражение периферической нервной системы:
Диабетическая полинейропатия сенсорная, моторная, сенсомоторная симм./несимм.
Диабетическая мононейропатия (изолир поражение проводящих путей или спинномозг
нервов)
Автоном (вегетатив) нейропатия кардиоваск, гастроинтестинальная, урогенит,
бессимп. гипогл.ДИАГНОСТИКА ЦНС-невропатолог периферической нервной системы
Форма
Клиника
Методы диагностики
сенсорная
нарушение чувствительности вибрационной камертон меньше 4/8 октавы на головке большого пальца температурной касание тёплым и холодным болевой иглой тактильной монофиламент проприоцептивной сенситивная атаксия, неустойчивость в п. Ромберга моторная
мышечная слабость
мышечная атрофияснижение или отсутствие сухожильных рефлексов автономная
кардиоваскулярная форма ортостатическая гипотензия, отсутствует ускорение ЧСС на вдохе,
проба Вальсальвыгастроинтестинальная форма поносы, запоры, ДЖВП, гастропарез урогенитальная форма отсутствие мочеиспускания, эректильная дисфункция, ретроградная
эякуляциянаверх
Сахарный диабет ‑ это заболевание эндокринной системы, которое возникает из‑за недостатка инсулина и характеризуется нарушением обмена веществ и, в частности, обмена углеводов.
Сахарный диабет ‑ это заболевание эндокринной системы, которое возникает из‑за недостатка инсулина и характеризуется нарушением обмена веществ и, в частности, обмена углеводов. При сахарном диабете поджелудочная железа теряет способность секретировать необходимое количество инсулина либо вырабатывать инсулин нужного качества.
Название “сахарный диабет”, согласно постановлению Всемирной организации здравоохранения 1985 года, является названием целого перечня заболеваний, имеющих общие черты: по разнообразным факторам у обладателя любой из этих болезней поднимается уровень сахара (глюкозы) в крови.
Диабет относится к редко диагностирующимся заболеваниям.
Существует ряд факторов, которые предрасполагают к появлению сахарного диабета. На первом месте стоит наследственная предрасположенность; вторая по значимости причина диабета ‑ ожирение; третья причина ‑ некоторые болезни, в результате которых происходит поражение бета‑клеток, вырабатывающих инсулин (это болезни поджелудочной железы ‑ панкреатит, рак поджелудочной железы, заболевания других желез внутренней секреции). Четвертая причина ‑ разнообразные вирусные инфекции (краснуха, ветряная оспа, эпидемический гепатит и некоторые другие заболевания, включая грипп); на пятом месте стоит нервный стресс как предрасполагающий фактор; на шестом месте среди факторов риска ‑ возраст. Чем человек старше, тем больше у него оснований опасаться сахарного диабета. Есть мнение, что при увеличении возраста на каждые десять лет вероятность заболевания диабетом повышается в два раза.
В редких случаях к диабету приводят некоторые гормональные нарушения, иногда диабет вызывается поражением поджелудочной железы, наступившим после применения некоторых лекарственных препаратов или вследствие длительного злоупотребления алкоголем.
В зависимости от причин подъема глюкозы крови, сахарный диабет делится на две основные группы: сахарный диабет 1 типа и сахарный диабет 2 типа.
Сахарный диабет первого типа – инсулинозависимый. Он связан с поражением поджелудочной железы, абсолютной недостаточностью собственного инсулина, и требует введения инсулина. Сахарный диабет 1 типа возникает, как правило, в молодом возрасте (этой формой диабета в основном страдают молодые люди в возрасте до 30 лет).
Второй тип диабета ‑ инсулинонезависимый, возникает в связи с относительной недостаточностью инсулина. На первых этапах болезни введение инсулина, как правило, не требуется. Сахарный диабет 2 типа ‑ это болезнь зрелого возраста (им в основном страдают пожилые люди). У таких больных инсулин вырабатывается, и, соблюдая диету, ведя активный образ жизни, эти люди могут добиться того, что довольно продолжительное время уровень сахара будет соответствовать норме, а осложнений благополучно удастся избежать. Лечение этого типа диабета может ограничиться только приемом таблетированных препаратов, однако у ряда пациентов со временем возникает необходимость в дополнительном назначении инсулина. Это не легкая форма диабета, как считалось раньше, так как именно сахарный диабет 2 типа является одним из основных факторов риска развития ишемической болезни сердца (стенокардии, инфаркта миокарда), гипертонической болезни и др. сердечно‑сосудистых заболеваний.
Симптомы
Существует комплекс симптомов, характерных для сахарного диабета обоих типов: частое мочеиспускание и чувство неутолимой жажды; быстрая потеря веса, часто при хорошем аппетите; ощущение слабости или усталости; быстрая утомляемость; неясность зрения (“белая пелена” перед глазами); снижение половой активности, потенции; онемение и покалывание в конечностях; ощущение тяжести в ногах; головокружения; затяжное течение инфекционных заболеваний; медленное заживление ран; падение температуры тела ниже средней отметки; судороги икроножных мышц.
Бывают случаи, когда хроническое повышение сахара в крови некоторое время может не иметь таких типичных для диабета проявлений, как жажда или значительное увеличение суточного количества мочи. И только с течением времени пациенты обращают внимание на общую слабость, постоянно плохое настроение, зуд, участившиеся гнойничковые поражения кожи, прогрессирующую потерю в весе.
Для начала сахарного диабета 1 типа характерно быстрое ухудшение самочувствия и более выраженные симптомы обезвоживания организма. Такие больные нуждаются в срочном назначении препаратов инсулина. Без соответственного лечения может возникнуть угрожающее жизни состояние ‑ диабетическая кома. Что касается диабета 2 типа, то почти во всех случаях потеря веса и значительная физическая нагрузка позволяют предотвратить прогрессирование диабета и нормализовать уровень сахара в крови.
Для того, чтобы установить диагноз сахарного диабета, необходимо определить уровень содержания сахара в крови. При уровне сахара крови натощак менее 7,0 ммоль/л, но более 5,6 ммоль/л для уточнения состояния углеводного обмена необходимо провести глюкозотолерантный тест. Процедура проведения данного теста заключается в следующем: после определения содержания сахара в крови натощак (период голодания не менее 10 часов), необходимо принять 75 г глюкозы. Следующее измерение уровня сахара в крови производят через 2 часа. Если уровень сахара крови более 11,1 можно говорить о наличии сахарного диабета. Если уровень сахара крови менее 11,1 ммоль/л, но более 7,8 ммоль/л – говорят о нарушении толерантности к углеводам. При более низких показателях уровня сахара в крови пробу следует повторить через 3‑6 месяцев.
Лечение зависит от типа диабета. Диабет I типа всегда необходимо лечить инсулином, компенсируя его отсутствие в организме. Диабет II типа можно сначала лечить диетой, а при недостаточности этого лечения добавляются таблетки (антидиабетические пероральные препараты т. е. принимающиеся внутрь); по мере того, как заболевание прогрессирует, человек переходит на инсулинотерапию. В большинстве стран современного мира потребность пациентов в инсулине полностью покрывается препаратами генно‑инженерного человеческого инсулина. Это биосинтетический или рекомбинантный инсулин человека и все лекарственные формы, полученные на его основе. По данным Международной федерации диабета, на конец 2004 года более чем в 65% странах мира для лечения больных сахарным диабетом применялись только генно‑инженерные инсулины человека.
Различают препараты короткого действия, препараты средней продолжительности и препараты длительного действия. Наряду с ними применяются также аналоги инсулина, обладающие дополнительными свойствами. К ним относятся инсулины ультракороткого действия и длительного (пролонгированного) действия. Как правило, такие препараты вводят подкожно, но в случае необходимости внутримышечно или внутривенно.
Твердо установлено что диабетом нельзя заразиться, как заражаются гриппом или туберкулезом. Диабет справедливо относят к болезням цивилизации, то есть причиной диабета во многих случаях является избыточная, богатая легко усваиваемыми углеводами, “цивилизованная” пища.
Сахарный диабет – самое распространенное эндокринное заболевание во всем мире. По данным Всемирной организации здравоохранения (ВОЗ), диабет занимает четвертое место среди причин преждевременной смерти и согласно прогнозам в следующие 10 лет количество смертей от диабета возрастет более чем на 50%, если не будут приняты неотложные меры.
Несмотря на все усилия организаций здравоохранения и принимаемые во многих странах мира национальные программы по борьбе с этим заболеванием, число пациентов с таким диагнозом постоянно растет. Заболеваемость диабетом увеличивается не только в пределах возрастной группы старше 40 лет, среди заболевших оказывается все больше детей и подростков. По данным Международной федерации диабета и ВОЗ, в настоящее время во всех странах мира насчитывается более 200 млн больных диабетом.
Согласно оценкам экспертов, к 2010 г. эта цифра возрастет до 239,4 млн, а к 2030 г. — до 380 млн. Более 90% случаев при этом приходится на сахарный диабет типа 2.
Указанные значения могут оказаться сильно заниженными, так как до 50% больных сахарным диабетом сегодня остаются недиагностированными. Эти люди не получают какой‑либо сахароснижающей терапии и сохраняют стабильную гипергликемию, что создает благоприятные условия для развития сосудистых и других осложнений.
Каждые 10‑15 лет общее число больных удваивается. В среднем 4–5% населения планеты страдают сахарным диабетом, в России – от 3 до 6%, в США – от 10 до 20%.
Уровень заболеваемости сахарным диабетом в России сегодня вплотную подошел к эпидемиологическому порогу. В России зарегистрировано более 2,3 млн диабетиков (неофициальная статистика называет цифры от 8,4 до 11,2 млн человек), из них более 750 тыс. нуждаются в ежедневном приеме инсулина.
