Как удаляют щитовидную железу при сахарном диабете
Операцию, во время которой удаляют всю щитовидную железу или ее часть называют тиреоидэктомией. К ней приходится прибегать при онкологических и некоторых других заболеваниях.
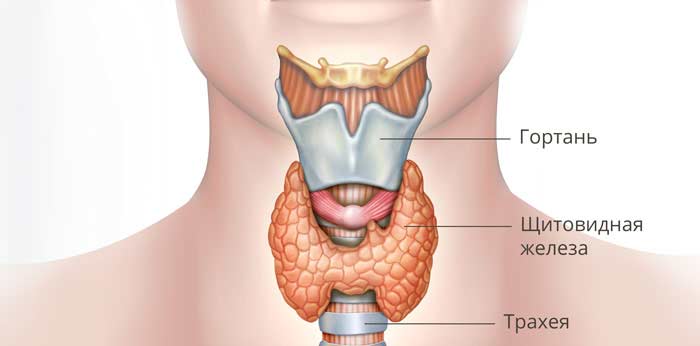
Щитовидная железа представляет собой небольшой орган эндокринной системы объемом 18–25 мл. Она состоит из двух долей и перешейка, внешне напоминает бабочку, расположена на шее спереди от гортани. Железа вырабатывает тиреоидные гормоны, которые играют важную роль в регуляции многих процессов в организме, например, работы сердечно-сосудистой системы и обмена веществ. Если во время операции щитовидную железу удаляют полностью, в дальнейшем пациент должен пожизненно принимать препараты тиреоидных гормонов.

Показания к проведению операции
Хирургическое лечение необходимо в следующих случаях:
- Злокачественные опухоли — наиболее распространенное показание.
- Зоб — увеличение щитовидной железы. Хирургическое лечение показано, когда увеличенная железа вызывает дискомфорт, нарушение дыхания, глотания.
- Гипертиреоз — состояние, при котором вырабатывается слишком много тиреоидных гормонов, и это приводит к некоторым выраженным симптомам.
- Неясный диагноз: если в щитовидной железе обнаружены узлы, и врач после биопсии не уверен, являются ли они раком.
Подготовка, предоперационное обследование
Перед тиреоидэктомией пациент должен пройти некоторые исследования, сдать анализы, получить консультации врачей-специалистов:
Обследование щитовидной железы: осмотр и консультация хирурга-эндокринолога, ультразвуковое исследование с цветным допплеровским картированием, анализ крови на уровни тиреоидных гормонов, тонкоигольная биопсия (процедура, во время которой врач с помощью тонкой иглы получает патологически измененную ткань и отправляет на анализ в лабораторию).
Лабораторные исследования: общий и биохимический анализы крови, общий анализ мочи, коагулограмма, определение группы крови и резус-фактора, анализы на инфекции.
Консультации врачей: терапевта, анестезиолога, кардиолога.
Исследования: ЭКГ, рентгенография грудной клетки, ларингоскопия (эндоскопическое исследование гортани).
После полуночи и в день хирургического вмешательства нельзя ничего есть, пить. Операцию проводят на пустой желудок, иначе из-за наркоза может возникнуть рвота, аспирация (попадание рвотных масс в дыхательные пути). Накануне пациенту дают седативные средства, препараты для очистки кишечника.
Как проводят операцию?
Главная сложность для хирурга во время тиреоидэктомии состоит в том, что щитовидная железа имеет небольшие размеры. Операция обычно продолжается около 1–2 часов. Ее проводят под общим наркозом.
Существуют разные варианты вмешательств. Это зависит от размера и расположения узлов, в случае с раком — от степени его распространения.
Удаление узлов
Теоретически при небольших узлах можно удалить часть одной или обеих долей органа. Но современные хирурги практически не прибегают к таким операциям. После удаления доли вокруг железы формируется выраженный рубец. Если в будущем опухоль снова начнет расти, повторная операция будет сопровождаться высоким риском осложнений.
Удаление долей
Во время гемитиреоидэктомии хирург удаляет одну долю железы вместе с перешейком. Обычно оставшаяся доля в дальнейшем может вырабатывать тиреоидные гормоны в достаточном количестве.
При субтотальной резекции удаляют практически всю железу, оставляют лишь ее фрагмент массой не больше 6 граммов. Она все еще может вырабатывать гормоны, но у многих пациентов развивается гипотиреоз, и они должны получать заместительную гормональную терапию.
Удаление щитовидной железы при раке
При раке, а также при других заболеваниях, когда узлы расположены по всей железе, проводят тотальную тиреоидэктомию — щитовидную железу удаляют полностью. После этого гормоны в организме уже не вырабатываются.
Иногда, если рак распространился за пределы органа, тиреоидэктомию дополняют лимфодиссекцией. В определенных областях шеи удаляют лимфатические узлы и жировую клетчатку.
Послеоперационный период
Как правило, пациент может покинуть клинику и вернуться к привычной жизни на следующий день после операции. Врач обязательно назначит анализы крови на уровни тиреоидных гормонов и кальция, чтобы проверить, нет ли у пациента гипотиреоза, гипопаратиреоза.
В течение нескольких дней может беспокоить боль в горле. Обычно с ней получается справиться с помощью ибупрофена и других обезболивающих препаратов.
Физическая активность противопоказана в течение нескольких недель.
Риски и осложнения
При повреждении нервов, иннервирующих гортань, возникает охриплость голоса, затруднение дыхания. Если после операции появились эти симптомы, нужно немедленно рассказать о них врачу. Иногда во время операции повреждают паращитовидные железы. Эти небольшие железы расположены по задней поверхности щитовидной железы и регулируют уровень кальция в крови.
Последствия, жизнь после операции
После тотальной тиреоидэктомии не остается ткани, которая могла бы вырабатывать тиреоидные гормоны, поэтому пациенту показана пожизненная заместительная гормональная терапия препаратом левотироксином.
После удаления части железы вероятность того, что оставшаяся ткань будет вырабатывать гормоны в нужном количестве, составляет 80%. У 20% пациентов развивается гипотиреоз, и им также показана заместительная гормональная терапия.
Если у пациента уже был гипотиреоз до операции, разумеется, впоследствии он должен по-прежнему принимать левотироксин.
В Европейской клинике дозу гормонального препарата подбирают опытные врачи-эндокринологи, в соответствии с весом пациента, степенью гипотиреоза.
Профилактика сахарного диабета: памятка пациенту
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
В наше время человеку доступны все блага цивилизации, облегчающие его жизнь. И мало кто замечает, как оказывается в ловушке из гаджетов, питается фастфудом, не выходя из личного авто. По этим и многим другим причинам диабет назван эпидемией 21 века и стоит на третьем месте по смертности после онкологических и сердечно-сосудистых заболеваний. Далее пойдет речь о способах профилактики сахарного диабета и почему важно начать ее вовремя.
На что обратить внимание?
Исключить или повлиять на те факторы, которые приводят к диабету, всегда может сам человек. Все они приведены ниже.
- Избыточный вес. Рассчитайте индекс массы тела по формуле: масса тела (кг)/(рост м²) = __ кг/м². ИМТ более 30 кг/м² и окружность талии более 95 см у мужчин и 81 см у женщин повышают риск развития диабета в несколько раз.
- Малоподвижный образ жизни.
- Частые стрессы, переедание и курение, которые являются пусковыми моментами не только сахарного диабета, но и других сосудистых заболеваний.
- Если диабетом больны ваши ближайшие кровные родственники, то профилактику и контроль за своим рационом нужно начать как можно раньше.
Чем питаться?
Если у вас есть все выше перечисленные признаки, то в первую очередь обратите внимание на продукты в холодильнике. Ваша цель снизить вес на 10% от исходного и начать питаться правильно, но в меньших объемах.
- Исключить быстроусвояемые углеводы. В первую очередь сахар в чистом виде, а также варенье, джем, сгущенку. Белый хлеб и все виды выпечки. Ржаной хлеб не более 1 куска с ладошку на один прием пищи.
- Ограничить жирную пищу и те продукты, в которых есть «скрытые жиры». Это все виды колбас, майонез, сметана и творог с высоким содержанием жира.
- Рацион должен состоять из белковых продуктов таких как птица, рыба, мясо, приготовленных на пару, большого объема растительной клетчатки в виде овощей и фруктов.
- Не перекусывать сладостями, а заменить их на яблоко или огурец.
- Отказаться от поздних приемов пищи и в течение дня не допускать больших перерывов.
Физическая активность – первый шаг к здоровью
Необходимо проанализировать, как вы проводите свой день. Как добираетесь на работу? Как предпочитаете отдыхать? Минимальное время, которое необходимо ежедневно уделять движению составляет 35 минут. Не так много, не правда ли? Стоит всего лишь заменить утром поездку в транспорте на прогулку пешком, а вечером диван у телевизора на катание на велосипеде. Для каждого человека в его возрасте доступны свои способы активного время провождения. Вначале нужно убедиться у врача, что у вас нет противопоказаний. Затем выбрать оптимальный вид занятий:
- плавание/аквааэробика;
- быстрая ходьба/бег;
- велотренажер;
- настольный теннис;
- танцы.
Начинать лучше постепенно, с ежедневной зарядки и разминки, постепенно увеличивая нагрузку. Можно ограничиться в затратах на увлечения и просто на время перестать пользоваться лифтом или личным авто.
Профилактика осложнений сахарного диабета
Профилактика осложнений и продолжительность жизни прочно связаны между собой. Если вам все-таки поставили диагноз сахарный диабет, то теперь самое главное научиться с ним жить. Различают следующие виды осложнений:
- Острые осложнения – это гипо- и гипергликемические комы, которые очень опасны и требуют неотложной медицинской помощи.
- Хронические осложнения связаны с длительным деструктивным действием повышенного сахара в крови.
Один из его первых признаков нарушение чувствительности стоп и пальцев ног. Это называется синдром дистальной полинейропатии. Пальцы становятся как будто не свои, мерзнут быстрее обычного, немеют и могут не чувствовать их повреждение. С последним часто связано появление длительно не заживающих язв, а впоследствии синдрома диабетической стопы. Необходимо:
- Еженедельно осматривать стопы на наличие мелких трещин и повреждений. Участки сухой кожи смазывать питающим кремом.
- Не ходить дома босиком, не пользоваться пемзой, не греть ноги на обогревателе.
- Если у вас есть мозоли или натоптыши, носите только свободную и удобную обувь, а еще лучше ортопедическую.
Синдром дистальной полинейропатии
Еще одним осложнением является диабетическая ретинопатия. Рекомендуется посещение офтальмолога один раз в год, если вас ничего не беспокоит.
Появление белка в моче называют нефропатией. Сосудистая стенка становится более проницаемой, и полезные вещества выходят с мочой. Сопровождается появление отеков на лице. Рекомендован контроль биохимических показателей не реже 1 раз в 6 месяцев.
Полезные советы
Если у вас избыточный вес:
- Раз в год посещать лечащего врача.
- Сдавать общий анализ крови, мочи, кровь на сахар, общий холестерин, печеночные ферменты АсАТ, и АлАТ, ЛПВП, триглицериды.
- Проходить ЭКГ.
Если вам уже поставлен диагноз сахарный диабет, то к выше перечисленным анализам нужно добавить еще два:
- Раз в три месяца сдать кровь на гликированный гемоглобин.
- Раз в полгода мочу на микроальбумин.
Можно ли выпить ведро воды? Проще простого, если у вас несахарный диабет
Можно ли выпить ведро воды? Проще простого, если у вас несахарный диабет
Причины и особенности проявления несахарного диабета
Причина несахарного диабета, симптомы которого при этом существенно не различаются, может быть различной: симптоматической или идиопатической, врожденной или приобретенной.
Если проанализировать несахарный диабет, симптомы которого уже известны, то его можно классифицировать следующим образом:
Гипоталамо-гипофизарный (Центральный)
- Идиопатический (встречающийся чаще всего)
- Симптоматический (выставляется 2/3 пациентов)
- приобретенный тип (вследствие травм головы, энцефалита, менингита, при развитии злокачественных опухолей или синдрома Шиена и т.д.);
- врожденный (при мутации гена вазопрессина, наследственном синдроме Вольфрама и т.д.).
Почечный несахарный диабет
- Приобретенный (после передозировки препаратов лития, при гиперкальциемии, пост обструктивной уропатии и прочего)
- Врожденный (мутации гена аквапорина-2 или гена рецептора вазопрессина)
В целом, данное заболевание относительно редкое, а потому и его симптомы часто интерпретируют ошибочно. Кроме того, ухудшение состояния может происходить как постепенно, так и внезапно, что представляет особую опасность. При этом несахарный диабет симптомы имеет следующие:
- Повышенная полиурия, нарушение водного гомеостаза. Мочи выделяется до 40 л, она бесцветная. В детском возрасте данный симптом путают с признаком энуреза. Следует отметить, что при дегидратации кожа больного становится сухой и полностью пропадает потливость.
- Развивается астенический синдром. Больной становится раздражительным, его мучает бессонница, он резко худеет, а умственное и физическое развитие снижаются.
- Нарушение функций ЖКТ. Появляются запоры, колит, а также гастрит и анорексия.
- Расстройства сердечно-сосудистой системы. Отмечается лабильность пульса, компенсаторная тахикардия, артериальная гипотония, а также нарушения терморегуляции.
- Появляется половая дисфункция, проявляющаяся в нарушении менструального цикла, снижении потенции.
- Происходят расстройства ЦНС, может возникнуть паралич мышц глаз, битемпоральная гемианопсия, снижение зрения, повышается внутричерепное давление.
Диагностика несахарного диабета
Центральный несахарный диабет часто имеет ярко выраженную симптоматику, что облегчает диагностику заболевания. В первую очередь проводят тест с сухоедением, что позволяет исключить психогенную полидипсию, а также дает возможность оценить осмолярность и плотность мочи после 12 часов воздержания от приема жидкости. Кроме того, при наличии заболевания после подобного теста происходит потеря массы тела более чем на 5 %.
Далее врач-эндокринолог проводит диагностику почек, назначает анализ крови, чтобы отбросить вероятность сахарного диабета, анализирует наличие гипокалиемии, гиперкальциемии, а также рекомендует МРТ на предмет гипоталамо-гипофизарной опухоли, чтобы исключить схожие заболевания.
На следующем этапе проводятся пробы с введением хлористого натрия. Несахарный диабет проявит себя в повышении осмолярности крови при неизменной гипоосмолярности, концентрации и объеме мочи.
А при введении вазопрессина при данном заболевании диурез снижается, а осмолярность и удельный вес мочи увеличивается, что позволяет поставить максимально точный диагноз.
При этом опытный врач знает, что несахарный диабет требует комплексной диагностики с компьютерной томографией, рентгеновским, офтальмологическим и неврологическим обследованием. Только после этого можно четко установить заболевание, а также назначить его лечение.
Лечение несахарного диабета
При несахарном диабете чаще всего останавливаются на патогенетической заместительной терапии, направленной на увеличение вазопрессина в крови. Назначается синтетический аналог вазопрессина – десмопрессин (как в таблетках, так и в виде спрея в нос). Лечение нефрогенного диабета несахарного типа находится в стадии разработки.
Делаются попытки в использовании глюкокортикоидов, препаратов лития, тиазидных диуретиков, высоких доз десмопрессина и т.д
Важно помнить, что самолечение может быть опасным, а посему, если вы подозреваете у себя несахарный диабет симптомы которого заметили, то следует прямо сейчас обратиться к эндокринологу, который сможет диагностировать заболевание и определит курс лечения.
Предлагаю вам прочитать вам статью «Когда вода становится ядом — шалит вазопрессин», где рассказывается о совершенно противоположном заболевании.
С теплотой и заботой, эндокринолог Диляра Лебедева
Гипотиреоз после удаления щитовидной железы
Послеоперационный гипотиреоз – патология щитовидной железы, одна из разновидностей поражения эндокринной системы.
Распространение патологии, причины проявления заболевания
Заболевание становится в настоящее время одним из частых поражений организма человека. Распространение его связано с определенными причинами. Послеоперационный тип гипотиреоза диагностируется у людей, перенесших операции на щитовидке.
Ее выявляют у большого количества пациентов хирурга:
- 20% женщин;
- 16% мужчин.
Риск развития патологического поражения усиливается в зависимости от возраста пациента.
Чем старше человек, тем выше риск развития болезни. К группе риска медики относятся определенные группы пациентов. В основном их организмы уже поражены каким-то заболеванием.
К наиболее частым провоцирующим болезням относят:
- diabetes mellītus (сахарный диабет);
- малокровие;
- зобные новообразования;
- ПН (почечная недостаточность).
Основания появления гипотиреоза после удаления щитовидной железы совпадают с причинами самого заболевания щитовидной железы, из-за которого было проведено хирургическое вмешательство. Главная причина – недостаток поступления в организм йода и йодосодержащих продуктов.
Йодный дефицит свойственен двум группам, наиболее подверженным патологическим изменениям, это:
- младенцы;
- беременные женщины.
Операцию проводят только в случае опасности жизни человека, когда другие методы не могут остановить болезнь:
- Карцинома двух типов: папиллярного, анапластического.
- Прогрессирующая фолликулярная опухоль.
- Механическая травма или повреждения в области гортани.
- Тяжелые внешние давления на гортань.
Другие виды болезней лечат не только с помощью оперативного вмешательства, поэтому снижается риск появления послеоперационного гипотиреоза.
Клиническая картина заболевания
Послеоперационный вид гипотиреоза оказывает действие на многие системы организма. Болезнь характеризуется сложным течением, целым комплексом признаков. Человек подвергается большому количеству одновременных негативных воздействий.
Основные нарушения можно перечислить:
- Нарушение обмена веществ. Он характеризуется увеличением веса, который меняет работку кровеносных систем. Происходит ослабление стенок сосудов, ухудшается их структура, проницаемость. Симптом провоцирует развитие атеросклероза, сердечных заболеваний, сосудистых патологий.
- Нарушение терморегулирующих процессов. Механизм нормализации температуры не срабатывает. Пациенты ощущают жар и озноб. Организм не справляется самостоятельно с внутренними перепадами.
- Изменение внешнего вида. Внешние проявления наиболее ярко можно заметить на изменении состояния губ, глаз, языка. Межклеточная жидкость не успевает выполнить все возложенные на нее задачи. Жидкость скапливается, образуются отеки. Кожа, наоборот, пересыхает, недополучая нужного количества жидкости. Ногти становятся толще, образуются слои ногтевых пластин. Кожа приобретает желтушность.
- Меняется чувствительность. Ухудшается обоняние, осязание, снижают работы слуховые рецепторы. Падает зрение.
- Ухудшается деятельность нервной системы. Пациент становится несдержан, вспыльчив. Настроение быстро меняется на апатию и сонливость. Психозы, депрессии, отсутствие сконцентрированного внимания, забывчивость – последствия симптома. Самым опасным состоянием признают возможность впасть в состояние коматоза.
- Нарушение ритма сердца и нормы давления.
- Нарушение работы пищеварительной системы. Желчь скапливается, происходит увеличение селезенки и печени. Снижается желание пищи, но увеличивается количество негативных действий системы: запоры, тошнота, метеоризм.
- Снижение функций половых систем. Развивается женское и мужское бесплодие, снижается сексуальность, которая приводит к ухудшению общего жизненного тонуса.
- Снижение функциональности дыхательной системы. Дыхание становится тяжелым, сдавленным. Особенно тяжело человек чувствует себя в период ночного отдыха (сна).
- Анемические нарушения. Снижается уровень гемоглобина, ухудшается процесс свертываемости крови.
- Наблюдаются изменения в работе костной системы и мышечной массы. Скелет становится слабым, опасности подвергаются детские организмы. Неправильно происходит формирование мышечной массы тела.
Диагностика и лечение
Клиника послеоперационного гипотиреоза – сложный процесс, причина – большое количество симптомов. Определить вид патологии могут с помощью современных методов диагностики. Специалисты проведут обследование крови, сделают анализ работы различных систем. Основные требуемые знания направлены на определение уровня ТТГ и Т4. Тиреотропный гормон и тироксин предоставят данные о состоянии больного.
Лечение данного вида патологии будет длительным, чаще в течение всей жизни. Пациенту назначают комплекс лекарственных средств. Медикаментозные препараты основаны на возможности заменить в организме человека необходимое количество тиреотропных гормонов. Препараты будут доставлять вещества во все системы. Их цель – выполнить «обязанности» щитовидной железы.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Эффект чувствуется в течение суток. Определить дозировку сможет только врач. Специалист будет учитывать все индивидуальные особенности пациента. Врач контролирует массу тела, прием других лекарственных средств.
Врачи помогут больным вернуться к нормальной жизни. Они дают положительный прогноз для выздоровления и улучшения состояния. При правильном лечении и соблюдении требований врача человек, перенесший операцию на щитовидной железе, сможет не ограничивать себя, вести тот же образ жизни, что и до операции.
Для послеоперационного гипотиреоза щитовидной железы обязателен и важен контроль и соблюдение назначений врача.
Source: shchitovidnaya-zheleza.ru
