Какой уровень холестерина при сахарном диабете

Группа исследователей из Оксфордского университета (Великобритания) пришла к провокационному выводу о том, что более высокие уровни всех трех основных липидных фракцией – холестерина липопротеинов низкой плотности (ХС ЛНП), холестерина липопротеинов высокой плотности (ХС ЛВП) и триглицеридов (ТГ) – ассоциируются с более низким риском развития сахарного диабета, хотя, как известно, повышение ХС ЛНП и ТГ является предиктором ишемической болезни сердца (ИБС).
Ряд клинических и генетических исследований уже показал ранее, что статины увеличивают риск сахарного диабета, так что ученые пытались найти ответ на вопрос, являются ли причиной этого феномена сами статины, или речь идет об общей характеристике снижения холестерина ЛНП. Полученные результаты говорят о том, что, скорее всего, верным является именно второе предположение. Авторы отдельно оговаривают, что эта информация не должна становиться основанием для отмены статинов или генетического тестирования каких-либо пациентов.
В данной работе, которая была опубликована 3 августа 2016г. в журнале JAMA Cardiology, использовался метод менделевской рандомизации (МР), а также новейшие генетические методы. Это позволило изучить 130-140 ассоцированных с липидами однонуклеотидных полиморфизмов, идентифицированных ранее в кардиометаболических исследованиях геномных ассоциаций, и создать на их основе генетический инструмент.
Как и ожидалось, было обнаружено, что повышение оценивавшихся с использованием генетического инструмента уровней ХС ЛНП на одно стандартное отклонение (что соответствовало 38 мг/дл) достоверно ассоциировалось с более высоким риском ИБС (отношение шансов [ОШ] 1,68; 95% доверительный интервал [ДИ] 1,51-1,87).
Когда использовалась только обычная МР, ХС ЛВП, казалось, имелся протективный эффект, однако он уменьшился после того, как исследователи применили более новые многомерную МР и подход МР-Эггера, чтобы учесть плеотропность или возможность ассоциации генетических особенностей с другими биомаркерами. Соответствующее значение ОШ для ХС ЛВП (эквивалентное повышению на 16-мг/дл) составило 0,95 (95% ДИ 0,85-1,06).
Когда те же новые подходы были использованы в отношении триглицеридов, напротив, была продемонстрирована надежная ассоциация, при этом повышение уровней ТГ на одно стандартное отклонение (эквивалентно 89 мг/дл) ассоциировалось с достоверно повышенным риском ИБС (ОШ 1,28; 95% ДИ 1,13-1,45). По мнению авторов, эти результаты могут служить обоснованием для поиска новых препаратов для снижения уровней триглицеридов, поскольку они, возможно, будут снижать риск ИБС. Они отмечают также, что с точки зрения генетики, ингибиторы PCSK9 имеют значительно больше перспектив, чем ингибиторы CEPT.
В отношении сахарного диабета результаты оказались настолько неожиданными, что авторы сопровождающей данную публикацию редакционной статьи призывают к проверке обнаруженных ассоциаций другими методами – несмотря на то, что исследований с МР-подходом достаточно для подтверждения причинно-следственной взаимосвязи между основными липидными фракциями и ИБС.
Для ХС ЛНП и ХС ЛВП результаты анализа с МР оказались очень похожими: для повышения этих фракций на 1 стандартное отклонение ОШ составили 0,79 (95% ДИ, 0,71-0,88) и 0,83 (95% ДИ, 0,76-0,90), соответственно.
В отношении триглицеридов влияние на риск диабета удалось продемонстрировать только при применении подхода МР-Эггера, однако их повышение также снижало риск диабета: ОШ 0,83; 95% ДИ 0,72-0,95) при увеличении на одно стандартное отклонение. И сами авторы исследования, и авторы редакционной статьи согласны, что, несмотря на всю свою новизну и высокий методологический уровень работы, эти данные о защитном эффекте ТГ в отношении сахарного диабета противоречат интуиции. Ранее в обсервационных исследованиях было показано, что повышение уровней ТГ ассоциируется с увеличением риска диабета, однако известно, что инсулинорезистентность также приводит к нарушением метаболизма ТГ, что затрудняет понимание того, какой феномен является причиной, а какой – следствием. Также поводом для осторожности при интерпретации данных о возможной защитной роли является факт неоднородности результатов трех различных МР подходов. В то же время, похожие данные были получены в недавних генетических исследованиях с участием европейской и афроамериканской популяции.
Если эта ассоциация подтвердится, это потенциально может иметь значительные практические последствия, поскольку это будет значить, что вмешательства по снижению уровней ТГ могут парадоксальным образом увеличивать риск диабета. Тем не менее, на данный момент мы располагаем данными достаточно крупных исследований по снижению ТГ, главным образом, с помощью фибратов, и в них не было намеков на возможный рост частоты диабета среди участников, которые были рандомизированы в группы активного лечения.
Впрочем, учитывая длительный срок наблюдения, который потребовался, чтобы обнаружить ассоциацию между повышенным риском заболевания диабетом и приемом статинов (приблизительно 20 лет), в дальнейшем будет необходимо тщательное наблюдение за участниками этих исследований.
Наконец, одним из наиболее важных практических выводов из этого исследования, видимо, станет необходимость включения конечных точек, связанных с сахарным диабетом, при планировании исследований с новыми гиполипидемическими препаратами, в частности – с ингибиторами PCSK9.

Это органическое жироподобное вещество выполняет множество важных функций. Без него невозможен синтез гормонов, усвоение большинства витаминов, образование желчных кислот, кроветворение. Большая часть холестерина вырабатывается внутри организма, около 20% поступает извне, с пищей. Повышение уровня этого соединения чревато развитием атеросклероза и других болезней. Излишки холестерина заполняют просвет сосудов, оседают в желчном пузыре в виде камней.
Содержание:
Что такое хороший и плохой холестерин
Измерение уровня холестерина: общие нормы
Изменение норма холестерина по возрасту у женщин
Изменение уровня холестерина по годам у мужчин
Способы поддержания нормального уровня холестерина
Что такое хороший и плохой холестерин
В тканях и крови холестерин образует особые комплексы с группами белков-липопротеидов. Они обеспечивают его стабильно взвешенное состояние. Одни из них имеют высокую плотность, другие – низкую. Эти свойства липопротеидов определяют типы холестерина:
«хороший»: ЛПВС, защищает клетки от повреждений, обеспечивает нормальную текучесть крови, эластичность сосудов;
«плохой»: ЛПНП, склонен к выпадению в осадок, формирует атеросклеротические бляшки.
Именно низкоплотный холестерин имеют в виду, когда говорят о его вреде для здоровья. Это справедливо, так как его излишек прямо связан с сердечно-сосудистыми заболеваниями, сахарным диабетом, нарушением кровообращения и риском инсультов. ЛПНП способствует накоплению триглицеридов – простых жирных кислот, перегружает печень, способствует развитию желчекаменной болезни. Холестерин высокой плотности тормозит эти патологические процессы, частично нейтрализует действие «плохого».
Измерение уровня холестерина: общие нормы
Для определения уровня холестерина в крови применяют специальную единицу: миллимоль (ммоль). Подсчитывают количество ммоль на 1 л биологической жидкости. Значение имеет общее содержание холестерина, а также концентрация ЛПВС и ЛПНП по отдельности. Важен также уровень триглицеридов в крови, по которому судят о риске атеросклеротических изменений в организме, нарушениях жирового обмена и работы печени.
Нормальный показатель общего холестерина: 3-7,8 ммоль/л. В течение жизни он колеблется в зависимости от возраста и гормонального статуса. Это средняя норма в течение жизни, одинаковая для мужчин и женщин.
Холестерин низкой плотности – «плохой» ЛПНП в идеале должен варьироваться в пределах 1,8-2,8 ммоль/л. Верхняя граница для женщин – до 4,5 ммоль/л. Для мужчин – до 4,8 ммоль/л. Предельный его уровень: 5,7 ммоль/л.
Уровень высокоплотный «хороший» ЛПВС в норме вдвое ниже «плохого»: 0,8-2,4 ммоль/л для женщин и 0,7-1,7 ммоль/л – для мужчин.
Чем выше показатель холестерина низкой плотности, тем критичнее состояние здоровья. Особенно, если уровень хорошего высокоплотного соединения не дотягивает до нормы:
опасно регулярное повышение содержания ЛПНП до 4 и более ммоль/л;
постоянное снижение ЛПВС до 0,7 ммоль/л также сигнализирует о нарушениях в организме.
Триглицериды измеряются так же, как остальные показатели холестерина. Их норма в крови на протяжении жизни: до 2,2 ммоль/л. Она одинакова у мужской и женской половин человечества.
Признаки нарушений:
повышенный уровень триглицеридов: 2,3-5,6 ммоль/л;
опасно высокий, сигнализирующий о заболевании: 5,7 ммоль/л и больше.
Риск развития атеросклероза реален в любом возрасте, но молодые люди больше защищены от него благодаря высокой скорости метаболизма. У них холестерин быстро расходуется на гормоны и другие физиологические процессы. Женщин от отложений жировых бляшек в сосудах защищают эстрогены. Однако при малоподвижном образе жизни, любви к вредным продуктам или наличии системных заболеваний холестерин повышается и у молодежи. С годами уровень его растет ещ е быстрее.
Изменение норм холестерина по возрасту у женщин
Различия в обмене веществ и функционировании систем организма на каждом этапе жизни влияют и на уровень холестерина. С годами из-за замедления метаболизма он неизбежно повышается. Меняющиеся средние показатели общего холестерина для женщин:
до 5 лет: от 2,90 до 5,18 ммоль/л;
5-10 лет: от 2,26 до 5,30 ммоль/л;
10-15 лет: от 3,21 до 5,20 ммоль/л;
15-25 лет: от 3,10-5,5 ммоль/л;
25-35 лет: от 3,37 до 5,96 ммоль/л;
35-40 лет: от 3,63 до 6,27 ммоль/л;
40-50 лет: от 3,81 до 6,53 ммоль/л;
50-60 лет: от 4,45 до 7,77 ммоль/л;
60-70 лет: от 4,45 до 7,69 ммоль/л;
70 и более лет: от 4,48 от 7,25 ммоль/л.
Значительное повышение верхней границы показателей у женщин старше 60 лет объясняется угасанием работы яичников. В этот период возрастает риск ожирения, развития диабета второго типа, сердечно-сосудистых заболеваний, остеопороза.
Изменение уровня холестерина по годам у мужчин
Мужчины от природы защищены от атеросклероза меньше женщин. У них нет высокого уровня эстрогенов в организме, зато выше тяга к вредным привычкам, увеличивающим риск опасных заболеваний.
Нормы общего холестерина у мужчин:
до 5 лет: от 2,95-5,25 ммоль/л;
5-10 лет: от 3,13 до 5,25 ммоль/л;
10-15 лет: от 3,08 до 5,23 ммоль/л;
15-25 лет: от 2,93 до 5,59 ммоль/л;
25-35 лет: от 3,44-6,58 ммоль/л;
35-40 лет: от 3,78-6,99 ммоль/л;
40-50 лет: от 3,91 до 7,15 ммоль/л;
50-60 лет: от 4,09 до 7,17 ммоль/л;
60-70 лет: от 4,12 до 7,15 ммоль/л
70 лет и более: от 3,73 до 7,86 ммоль/л.
Чем ближе уровень холестерина к нижней границе нормы, тем безопаснее он для сосудов и сердца. Регулярные отметки, превышающие 5-6 ммоль/л, сигнализируют о необходимости профилактики атеросклероза. Особенно важно контролировать показатели мужчинам старше 50 лет. С этого возраста их рост ускоряется.
Способы поддержания нормального уровня холестерина
Высокие показатели фиксируются в биохимическом анализе крови. Если цифры регулярно превышают норму, важно пройти медицинское обследование щитовидной, поджелудочной железы, печени, сдать тест на гормональный профиль. Для нормализации жирового обмена назначают курсы противолипидных препаратов.
Лечебная диета с низким содержанием мясных и молочных продуктов также способствует снижению общего холестерина. В пищу полезно включать морскую рыбу, содержащую комплекс Омега-3, оливковое, льняное, подсолнечное масла, свежие овощи, зелень.
Опубликовано: 1 Марта 2021
Автор
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
При сахарном диабете молекулы простого углевода (моносахарида) глюкозы – одного из компонентов сахара и главного источника энергии в организме – не поступают туда, где они необходимы. И в избытке накапливаются в крови, т.е. у человека развивается гипергликемия. Таким образом, у диабетиков нарушен углеводный обмен (он же – метаболизм углеводов).
При инсулинрезистентном сахарном диабете (диабет второго типа, СД2) параллельно с нарушением углеводного обмена у больного также возникает нарушение липидного обмена. Происходит это потому, что клетки тканей диабетика перестают «повиноваться» гормону инсулину, вырабатываемому поджелудочной железой и регулирующему метаболизм как углеводов, так и жиров, а в определенной мере – и белков.
Так работает инсулин у здорового человека
Что такое липидный обмен?
Жиры или липиды, так же как углеводы и белки, поступают в наш организм с пищей. И проходят там сложный цикл биохимических преобразований, в процессе которого клетки тканей используют их для своих целей и утилизируют. Этот цикл и называется липидным обменом или метаболизмом жиров.
Природные растительные и животные жиры, в основном, состоят из триглицеридов, на которые они и разлагаются. Триглицериды соединяются с белками и образуют липопротеиновые комплексы, транспортирующие по организму важный «строительный материал» – одноатомный спирт, в быту именуемый холестерином. Эти комплексы могут быть как «полезными», жизненно необходимыми («хороший» холестерин), так и «вредными» («плохой» холестерин).
При нормальном липидном обмене «полезные» липопротеины значительно преобладают над «вредными» и не дают последним наносить ущерб нашему организму, убирая со стенок сосудов холестериновые пятна – предшественники атеросклероза. Благодаря этому, сосуды остаются тонкими и эластичными.
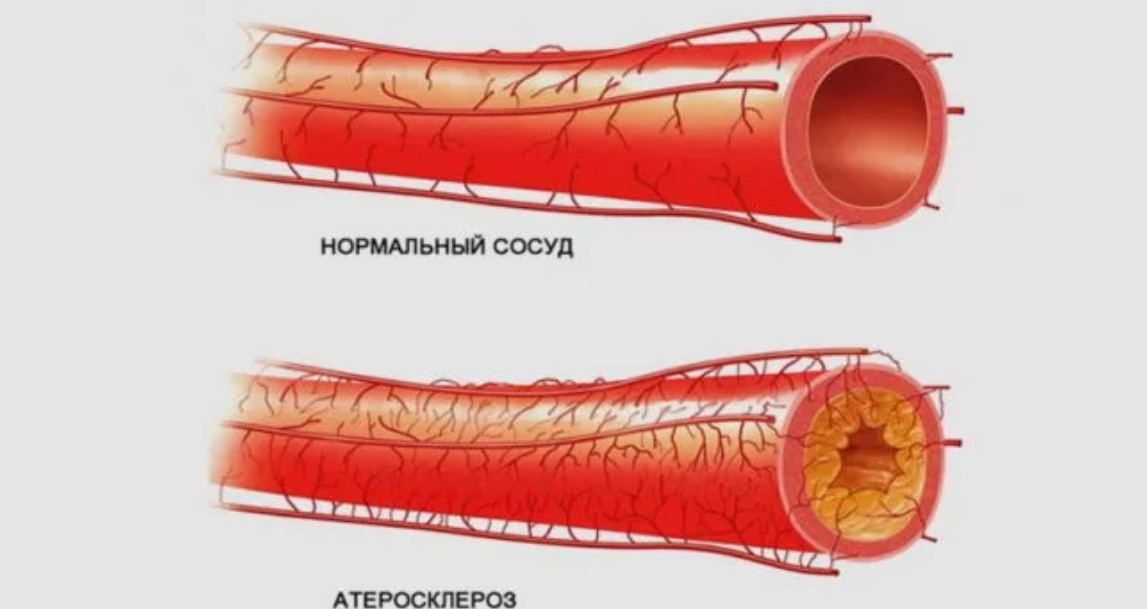
Артериальный сосуд здорового человека и больного диабетом с нарушенным липидным обменом в запущенной стадии
При нарушении метаболизма липидов соотношение полезных и вредных липопротеиновых комплексов меняется, и сосуды начинают склерозироваться – становятся плотными, хрупкими как стекло, с неровной бугристой внутренней поверхностью.
О преобладании «плохого» холестерина сигнализирует ожирение с первоначальным отложением подкожного жира преимущественно в области талии (висцеральный тип).
Чем опасен «тандем» неправильного метаболизма глюкозы и жиров?
Нарушение углеводного и липидного обмена в сочетании с гипертонией говорит о наличии метаболического синдрома – комплекса изменений, на фоне которых риск развития инфарктов и инсультов повышается в десятки раз.
Кроме того, нарушения метаболизма создают идеальные условия для старта онкологии и других серьезных заболеваний.
Метаболический синдром в десятки раз повышает угрозу инфаркта, инсульта, других серьезных заболеваний
Как узнать, есть ли нарушения липидного обмена при сахарном диабете и насколько они выражены?
По данным статистики у 97% больных с инсулинрезистентностью метаболизм жиров протекает неправильно. Понять, что жировой обмен нарушен легко: диабетик быстро набирает лишний вес, изначально толстея в талии. Если ее объем превышает 80 см, значит с метаболизмом жиров не все в порядке. При этом диета и физические нагрузки оказываются малоэффективными – как ни старайся, похудеть не получается.
У диабетиков с метаболическим синдромом больше всего жира откладывается на талии и животе, происходит нарушение обменных процессов, развивается/усугубляется артериальная гипертензия.
О проблеме свидетельствуют и биохимические признаки нарушения липидного обмена: при сахарном диабете в крови повышается уровень «плохого» холестерина с очень низкой плотностью, а уровень «хорошего» холестерина с высокой плотностью, наоборот, падает. В то время как общий холестерин может быть лишь незначительно повышен или вообще остается в пределах нормы.
Чем выше уровень «вредных» липопротеиновых комплексов и ниже «полезных» – тем более выражено нарушение липидного обмена и острее необходимость в специфическом лечении.
Как лечат больных сахарным диабетом с нарушенным метаболизмом жиров
Для нормализации соотношения полезных и вредных липопротеинов диабетикам назначают лекарственные препараты – бигуаниды и др. Больным с гипертонией может потребоваться корректировка ранее назначенного лечения: переход с низкоселективных на высокоселективные препараты из группы бета-адреноблокаторов.

Лечение при диабете с нарушением липидного обмена подбирает врач
Схема и состав лечения подбирается индивидуально. Этим занимается лечащий врач – терапевт или эндокринолог – при участии кардиолога.
Помимо лекарственной терапии для восстановления нормального обмена липидов диабетику необходимо:
- правильно сформировать рацион и режим питания;
- добавить дозированные физические нагрузки;
- хорошо высыпаться по ночам.
Что и как едим?
- Исключите из своего меню блюда из жирного мяса, заменив его куриным филе, нежирной говядиной, постной рыбой, морепродуктами.
- Вместо сметаны добавляйте в салаты и супы обезжиренный йогурт. Ограничьте употребление яиц и сливочного масла. Количество растительного масла не должно превышать 2-3 столовых ложек в день.
- Не ешьте соленую и копченую пищу, подружитесь с овощами и несладкими фруктами.

Овощи и фрукты – основа питания больного диабетом с нарушенным обменом жиров
- Ешьте часто, не менее 5-ти раз в день, и понемногу, не более 300 грамм пищи на один прием.
- Самую высококалорийную пищу употребляйте в первой половине дня, низкокалорийную – во второй.
- Не ешьте после семи часов вечера – это не так трудно сделать, как кажется, нужно просто привыкнуть.
Как двигаемся?
На первый взгляд может показаться логичным, что для борьбы с жиром физические нагрузки должны быть очень интенсивными и продолжительными, в буквальном смысле слова изнуряющими. Однако это далеко не так. Перегрузки не приносят пользы диабетику и становятся причиной дополнительных проблем, в том числе – серьезных:
- усиленные нагрузки на суставы приводят к повреждению хрящевой ткани;
- склерозированные сосуды могут не справиться с увеличивающимся давлением крови;
- сердце и мозг страдают от недостатка кислорода.
Кроме того, при интенсивных занятиях спортом у больного СД2 увеличивается сахар в крови, а при комфортном режиме двигательной активности, наоборот, уменьшается.
Поэтому для борьбы с висцеральным жиром и лишним весом, и, прежде всего, для восстановления нарушенного липидного обмена больному диабетом 2 типа необходимы так называемые кардио-тренировки. Под этим красивым и очень правильным названием понимается любая двигательная активность в спокойном темпе, без одышки и других неблагоприятных изменений самочувствия.
Диабетику в месяц нужно двигаться не менее 150 часов, оптимальный график нагрузок – 5 раз в день по 30 минут.
- Это может быть плавание в бассейне или пешие прогулки с равномерной, комфортной скоростью, занятия по дому – мытье полов или окон и др.

Бассейн – ваш путь к здоровью
- Если вы работаете и у вас сидячая работа, используйте для движения обеденный перерыв. Можно также просто пританцовывать за компьютером по хорошую музыку. Или прогуливаться по холлу, решая по телефону вопросы с партнерами или клиентами.
- Важный момент: дозированные физические нагрузки помогают легче пережить начальный этап диеты, снижая чувство голода.
Как спим?
Для того чтобы метаболические процессы протекали нормально, человеку необходимо не менее 8 часов полноценного, здорового сна. У диабетика с ожирением сон нарушен.
Дело в том, что мышечные стенки наших дыхательных путей во время глубокой фазы сна расслабляются. Жировые отложения в области шеи и груди давят на расслабленные дыхательные пути, вызывая их спадение. Результатом становится уменьшение потока поступающего в легкие воздуха, которое может чередоваться с эпизодами полного прекращения дыхания – апноэ сна.
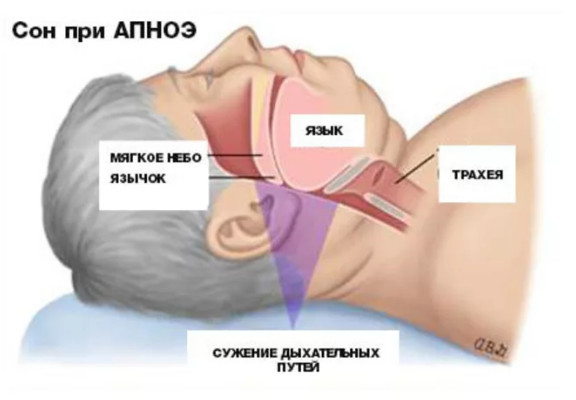
У полного человека во время сна происходит сужение дыхательных путей и может развиваться ночное апноэ
Чтобы снова начать дышать, человеку приходится сделать усилие – а, значит, на мгновение проснуться. Такие пробуждения обычно не запоминаются, но делают свое «черное дело» – наутро диабетик просыпается с головной болью, повышенным давлением, чувством разбитости.
- Важно! Плохой прерывистый сон не позволяет отстроить нарушенный метаболизм жиров, т.е. их правильную переработку и работу в организме. Поэтому человек не может похудеть и защитить себя от сердечно-сосудистых заболеваний. Не помогают ни диета, ни физическая активность.
Таким образом, плохой сон не дает диабетику избавиться от лишнего веса, а лишний вес мешает спать. Создается порочный круг, выйти из которого просто необходимо. И такая возможность есть – пользование аппаратом для нормализации дыхания во время сна позволяют больному СД2 выспаться:
- увеличивая эффективность лекарственной терапии и физических нагрузок;
- способствуя нормализации липидного и углеводного обменов – человек худеет, уровень сахар в крови приходит к норме;
- снижая риск гипертонического криза, ишемической болезни сердца, инфаркта миокарда, инсульта.

Пользование аппаратом для нормализации дыхания во сне помогает восстановить нарушенный липидный обмен
