Катаракта хрусталика при сахарном диабете
Диабетическая катаракта – это помутнение хрусталика глазного яблока, которое ведет к зрительной дисфункции вплоть до амавроза. Основные симптомы заболевания: появление плавающих «мушек» перед глазами, диплопия, ухудшение зрения. Для постановки диагноза применяются такие исследования, как визометрия, биомикроскопия, ретиноскопия, офтальмоскопия и УЗИ в режиме А-сканирования. Консервативное лечение сводится к назначению препаратов на основе рибофлавина, цитохрома-С, никотиновой и аскорбиновой кислот. Хирургическое вмешательство заключается в экстракции катаракты и имплантации ИОЛ.
Общие сведения
Диабетическая катаракта – комплекс патологических изменений хрусталика, которые развиваются на фоне нарушения углеводного обмена у пациентов с сахарным диабетом (СД). Согласно статистическим данным, патология встречается у 16,8% больных, страдающих нарушением толерантности к глюкозе. У лиц старше 40 лет дисфункцию удается визуализировать в 80% случаев. В общей структуре распространенности катаракты на долю диабетической формы приходится 6%, с каждым годом прослеживается тенденция к увеличению этого показателя. Второй тип СД сопровождается поражением хрусталика на 37,8% чаще, чем первый. У женщин заболевание диагностируют в два раза чаще, чем у мужчин.
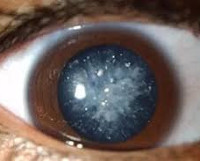
Диабетическая катаракта
Причины
Ведущий этиологический фактор диабетической катаракты – повышение уровня глюкозы в крови при СД 1 и 2 типа. При инсулинозависимом диабете, клиническую картину болезни выявляют в более молодом возрасте, это обусловлено хронической гипергликемией на фоне абсолютной или относительной недостаточности инсулина. При инсулиннезависимом диабете нарушается взаимодействие клеток с гормоном, подобные изменения более характерны для пациентов средней возрастной группы.
Риск развития катаракты напрямую зависит от диабетического «стажа». Чем дольше пациент страдает СД, тем выше вероятность формирования помутнений хрусталика. Резкий переход с пероральных таблетированных форм гипогликемических препаратов на инсулин для подкожного введения может стать триггером, который запускает цепь патологических изменений. Необходимо отметить, что при своевременной адекватной компенсации дисфункции углеводного обмена подобных расстройств удается избежать.
Патогенез
Доказано, что при повышении концентрации сахара в крови он определяется в структуре водянистой влаги. При декомпенсации диабета нарушается физиологический гликолитический путь усвоения декстрозы. Это приводит к ее превращению в сорбитол. Данный шестиатомный спирт неспособен проникать через клеточные мембраны, что становится причиной осмотического стресса. Если показатели глюкозы долгое время превышают референтные значения, сорбитол накапливается в хрусталике, что влечет за собой снижение его прозрачности.
При избыточном накоплении в хрусталиковых массах ацетона и декстрозы повышается чувствительность белков к воздействию света. Фотохимические реакции лежат в основе локальных помутнений. Повышение осмотического давления ведет к избыточной гидратации и способствует развитию отека. Метаболический ацидоз стимулирует активацию протеолитических ферментов, которые инициируют денатурацию протеинов. Важная роль в патогенезе отводится отеку и дегенерации ресничных отростков. При этом существенно нарушается трофика хрусталика.
Классификация
По степени помутнения диабетическую катаракту принято разделять на начальную, незрелую, зрелую и перезрелую. Перезрелый тип еще обозначают как «молочный». Различают первичную и вторичную (осложненную) формы. Приобретенные изменения в хрусталиковой капсуле и строме относят к обменным нарушениям. Выделяют два основных вида болезни:
- Истинная. Развитие патологии обусловлено непосредственным нарушением углеводного обмена. Истинный тип можно наблюдать в молодом возрасте. Сложности в дифференциальной диагностике возникают у людей после 60-ти лет с СД в анамнезе.
- Сенильная. Структурные изменения хрусталика, возникающие у больных преклонного возраста, у которых в анамнезе имеется сахарный диабет. Для заболевания характерно двухстороннее течение и склонность к быстрому прогрессированию.
Симптомы диабетической катаракты
Клиническая симптоматика зависит от стадии заболевания. При начальном диабетическом поражении зрительные функции не нарушены. Пациенты отмечают улучшение зрения при работе на близком расстоянии. Это обусловлено миопизацией и является патогномоничным признаком патологии. При увеличении объема помутнений больные предъявляют жалобы на появление «мушек» или «точек» перед глазами, диплопию. Отмечается повышенная чувствительность к свету. Возникает ощущение, что окружающие предметы рассматриваются через желтый фильтр. При взгляде на источник света появляются радужные круги.
При зрелой форме острота зрения резко снижается вплоть до светоощущения. Пациенты теряют даже предметное зрение, что значительно затрудняет ориентацию в пространстве. Довольно часто родственники отмечают изменение цвета зрачка больного. Это объясняется тем, что через просвет зрачкового отверстия виден хрусталик, окраска которого приобретает молочно-белый оттенок. Применение очковой коррекции не позволяет полностью компенсировать зрительную дисфункцию. Поражаются оба глаза, но выраженность симптомов справа и слева различается.
Осложнения
Негативные последствия диабетической катаракты вызваны не столько патологическими изменениями со стороны хрусталика, сколько нарушением метаболизма при СД. Пациенты подвержены риску возникновения диабетической ретинопатии с макулярным отеком. При зрелых катарактах выполнение лазерной факоэмульсификации сопряжено с высокой вероятностью разрыва задней капсулы. Часто наблюдается присоединение послеоперационных воспалительных осложнений в виде кератоконъюнктивита и эндофтальмита.
Диагностика
Обследование пациента, страдающего диабетической катарактой, должно быть комплексным. Помимо переднего сегмента глаз проводят детальный осмотр сетчатки, поскольку при СД прослеживается высокий риск сопутствующего поражения внутренней оболочки глаза. Обязательно выполнение таких лабораторных исследований, как анализ крови на гликированный гемоглобин, глюкозотолерантный тест и определение сахара крови. В большинстве случаев консультация офтальмолога включает следующие инструментальные диагностические процедуры:
- Исследование зрительной функции. При проведении визометрии выявляется снижение остроты зрения вдаль. При выполнении работы на расстоянии 30-40 см дискомфорт отсутствует. С возрастом прогрессируют пресбиопические изменения, в тоже время болезнь приводит к кратковременному улучшению зрения вблизи.
- Осмотр глаза. В ходе биомикроскопии визуализируются точечные и хлопьевидные помутнения, расположенные в поверхностных отделах передней и задней капсулы. Реже в проходящем свете можно обнаружить небольшие дефекты, которые локализируются глубоко в строме.
- Ретиноскопия. Прогрессирование заболевания становится причиной формирования миопического типа клинической рефракции. Ретиноскопию можно заменить скиаскопией с применением скиаскопических линеек. Дополнительно проводится компьютерная рефрактометрия.
- Осмотр глазного дна. Офтальмоскопия – это рутинная процедура в практической офтальмологии. Исследование выполняется с целью исключения диабетической ретинопатии и поражения зрительного нерва. При тотальной катаракте выполнение офтальмоскопии резко затруднено из-за снижения прозрачности оптических сред.
- Ультразвуковое исследование. УЗИ глаза (А-сканирование) позволяет измерить переднезадний размер глазного яблока (ПЗР), чтобы определить, чем обусловлена миопизация. При диабетической катаракте ПЗР соответствует норме, при выраженных помутнениях хрусталик увеличен в размере.
Лечение диабетической катаракты
При выявлении начальных изменений целью лечения является достижение толерантных значений глюкозы крови и компенсация СД. Нормализация углеводного обмена возможна при соблюдении диеты, применении пероральных антигипергликемических препаратов и инъекций инсулина. Своевременное назначение консервативной терапии дает возможность положительно повлиять на динамику развития катаракты, обеспечить ее частичную или полную резорбцию. При зрелой стадии нормализация уровня сахара крови не менее важна, однако добиться даже частичного восстановления прозрачности хрусталика при грубых помутнениях невозможно.
Для профилактики прогрессирования патологии назначают инстилляции рибофлавина, аскорбиновой и никотиновой кислот. При незрелой форме используют препараты на основе цитохрома-С, комбинации неорганических солей и витаминов. Доказана эффективность внедрения в офтальмологическую практику лекарственных средств, активным компонентом, которых является синтетическое вещество, предупреждающее окисление сульфгидрильных радикалов растворимых белков, входящих в состав гексагональных клеток.
Хирургическое лечение предусматривает удаление хрусталика микрохирургическим путем (ультразвуковая факоэмульсификация) с последующей имплантацией интраокулярной линзы (ИОЛ) в капсулу. Оперативное вмешательство выполняется при выраженной зрительной дисфункции. Катаракту на начальной стадии целесообразно удалять в том случае, если ее наличие затрудняет проведение витреоретинальной операции или лазерной коагуляции внутренней оболочки при диабетической ретинопатии.
Прогноз и профилактика
Исход определяется стадией диабетической катаракты. В случае своевременного лечения болезни на этапе начальных помутнений возможна их полная резорбция. При зрелой катаракте восстановить утраченные функции можно только путем оперативного вмешательства. Специфическая профилактика не разработана. Неспецифические превентивные меры сводятся к контролю уровня глюкозы крови, соблюдению специальной диеты, профилактическому осмотру у офтальмолога 1 раз в год с обязательным выполнением биомикроскопии и офтальмоскопии.

Катаракта – распространенное заболевание, которое возникает в том числе на фоне диабета из-за разрушения глюкозой хрусталика глаза, микрососудистых нарушений кровообращения. Может быть проведено как консервативное лечение медикаментами в начале развития заболевания, так и назначена операция для кардинального решения проблемы.
Читайте подробнее в нашей статье о причинах развития катаракты у диабетика, вариантах ее терапии препаратами и особенностях проведения хирургического вмешательства.
Причины развития катаракты при сахарном диабете
При повышенном содержании сахара в крови у больных могут возникать два вида помутнения хрусталика:
- истинная диабетическая катаракта – характерна для 1 типа болезни и пациентов молодого возраста, которым необходимы большие дозы инсулина. Поражены оба глаза;
- сенильная (старческая) катаракта – чаще бывает у больных после 45 лет при 2 типе болезни. Отмечается неравномерное поражение хрусталиков.
Катаракта глаз при диабете
Вне зависимости от типа диабета помутнение хрусталика быстро прогрессирует, сопровождается осложнениями. Это вызвано такими обменными и структурными нарушениями:
- накопление токсичного сорбитола из-за высокого уровня сахара в слезной жидкости;
- связывание белков с глюкозой с потерей растворимости;
- распространенное поражение мелких артериол глаз (диабетическая микроангиопатия);
- множественные кровоизлияния в конъюнктиве, варикозно расширенные сосуды, в роговице отмечается нехватка кислорода;
- инфекционные процессы в тканях глаза из-за низкого иммунитета.
Рекомендуем прочитать статью о лечении диабетической ретинопатии. Из нее вы узнаете о показаниях к медикаментозной терапии, препаратах в таблетках при непролиферативной ретинопатии, а также о пролиферативной диабетической ретинопатия и лечении народными средствами.
А здесь подробнее о диабетической ретинопатии.
Медикаментозное лечение
На ранней стадии старческой катаракты назначают капли для глаз. Они не могут повлиять на уже имеющиеся помутнения хрусталика, но помогают ненадолго замедлить развитие болезни. Это оправдано в тех случаях, если сахарный диабет имеет декомпенсированное течение и необходимо время для улучшения показателей глюкозы, лечения сопутствующих поражений сердца, почек.
В состав капель входят витамины, антиоксиданты (препятствуют разрушению клеток), стимуляторы обмена (АТФ, цитохром), а также вещества, помогающие частичному рассасыванию видоизмененных белков. Наиболее популярные средства:
- Квинакс,
- Витасик,
- Вита-йодурол,
- Тауфон,
- Офтан-катахром,
- Витафакол,
- Визомитин.
Назначается одновременный прием витаминов в комплексах с лютеином – Витрум вижн форте, Лютеин-комплекс, Спектрум. При диабете также полезен экстракт черники – Стрикс, Миртилене форте. Действие всех этих препаратов временное, поэтому в большинстве случаев диабетикам рекомендуется операция сразу после обнаружения катаракты.
Возможность проведения операции при диабете 1 и 2 типа
Удаление хрусталика проводится путем разрушения его ядра. Этот метод называется факоэмульсификацией. Она может быть ультразвуковой и лазерной. В отличие от других способов, наличие сопутствующих болезней при ней не является противопоказанием. Операция назначается вне зависимости от типа диабета и возраста пациента.
Предварительно рекомендуется достичь устойчивой стабилизации сахара в крови – индивидуального целевого показателя. Такая мера предосторожности связана с тем, что избыток глюкозы в послеоперационном периоде тормозит процесс восстановления зрения, вызывает осложнения. Диабетикам, находящимся на инсулине, пересматривается доза, кратность введения, пищевой рацион. При заболевании 2 типа к таблеткам добавляют инъекции гормона, снижают содержание углеводов в меню.
Если обнаружена запущенная форма катаракты, есть активный воспалительный процесс или опухоль, то от факоэмульсификации приходится отказаться. В таких случаях назначается открытая операция, требующая длительного восстановительного периода. Она особенно тяжело переносится при декомпенсированном диабете, требует перевода всех пациентов на интенсифицированную схему введения инсулина.
Смотрите на видео о вариантах лечения катаракты при сахарном диабете:
Влияние патологии на операцию по удалению
Несмотря на современные методы хирургического лечения, оно не всегда позволяет достичь хорошего зрения. Это вызвано тем, что из-за помутнения оптических сред до операции сложно оценить наличие специфического осложнения диабета – поражения сетчатой оболочки глаз (ретинопатии). Это состояние характеризуется:
- изменениями глазного дна;
- помутнением стекловидного тела;
- отечностью диска зрительного нерва;
- склонностью к кровотечению из незрелых (новых) сосудов;
- невозможностью достичь адекватного расширения зрачка, из-за чего в ходе операции травмируется радужка с последующим воспалением;
- повышенным внутриглазным давлением (вторичная глаукома) после удаления хрусталика.
Помутнением стекловидного тела
Подготовка больного к проведению
Пациенту, которого направляют на операцию, назначают:
- определение остроты зрения и давления внутри глаза;
- осмотр глазного дна;
- биомикроскопию (исследование под увеличительной линзой оболочек глазного яблока, хрусталика, стекловидного тела, передней камеры);
- изучение преломления лучей света (рефракции).
В дополнение к ним может быть рекомендована компьютерная томография, УЗИ глаза. Больным нужно пройти также и ЭКГ, анализы крови на глюкозу, холестерин, гликированный гемоглобин, креатинин.
Процедура УЗИ глаза и глазного дна
Для предупреждения воспаления и инфекционных осложнений применяют противовоспалительные препараты, антибиотики за 3 дня до операции. В ходе факоэмульсификации необходимо достаточное расширение зрачка. Этого пытаются добиться при помощи специальных капель. Если они малоэффективны, то приходится использовать инструментальный способ.
Также заблаговременно следует подобрать и приобрести линзу, которой будет заменен хрусталик после извлечения. Ее выбор основан на данных обследования больного и специфики его деятельности (больше требуется четкое ближнее или дальнее видение).
Смотрите на видео о катаракте при сахарном диабете:
Хирургическое вмешательство у больных диабетом
Алгоритм проведения факоэмульсификации включает такие этапы:
- Обезболивание – вводится местно инъекционно или в каплях обезболивающее средство.
- Нанесение двух мелких разрезов в месте соединения склеры и роговой оболочки.
- Удаление передней капсулы хрусталика.
- Разрушение ультразвуком оставшейся части и одновременное ее выведение при помощи аспиратора (отсасывающего устройства).
- Установка линзы.
К современным методам относится совмещение ультразвукового дробления с направлением потока особого раствора. Это помогает уменьшить время воздействия на глаз, риск травмирования роговицы и ее последующей отечности. Для предупреждения таких осложнений офтальмологи также применяют Дипроспан. Его вводят однократно в окологлазничную область.
При перезрелой катаракте, сопутствующей глаукоме и осложненной форме болезни может быть использовано лазерное излучение как альтернатива ультразвуку. Такой способ считается более щадящим, реже появляется воспаление, послеоперационные изменения сетчатой оболочки. После операции больной находится в стационаре не более суток. Его осматривает хирург и при нормальном состоянии глаза выписывают домой.
Лазерное излучение при катаракте глаза
Восстановление после удаления катаракты
Частым последствием удаления хрусталика у диабетика является прогрессирование ретинопатии. Ухудшение состояния сетчатой оболочки наблюдается при:
- длительном течении болезни и введении инсулина (от 10 лет);
- сопутствующем поражении почек;
- глаукоме (повышенное давление внутри глаза);
- у пожилых пациентов (после 65 лет);
- при декомпенсированном диабете с резкими перепадами сахара в крови.
Поэтому обязательным условием является дальнейшее наблюдение у эндокринолога и окулиста, регулярные измерения уровня сахара в крови, артериального давления. Для профилактики воспаления рекомендуется закапывание капель с дексаметазоном, антибиотиками, нестероидными средствами. Продолжается и начатая в предоперационном периоде антибактериальная терапия.
На месяц запрещается:
- зрительное и физическое перенапряжение;
- умывание глаз проточной водой (их промывают слабым настоем ромашки, календулы, чая);
- горячий душ, ванна, сауна, тепловые процедуры;
- смотреть без очков на яркое солнце;
- наносить косметику в области век;
- прикасаться к глазам немытыми руками, тереть веки.
Через месяц проводится контрольный осмотр оперировавшего хирурга и подбираются очки для коррекции.
Рекомендуем прочитать статью о лечении диабетической стопы. Из нее вы узнаете о мазях на начальной стадии развития диабетической стопы, что можно сделать лазером, хирургическом лечение, а также о современных методах лечения диабетической стопы и профилактике развития осложнений.
А здесь подробнее о сахарном диабете у детей.
Катаракта появляется на фоне сахарного диабета из-за поражения хрусталика глаза, микрососудистых нарушений кровообращения. Для лечения на начальной стадии назначают глазные капли, немного тормозящие прогрессирование болезни. Чтобы сохранить зрение, назначается операция.
Для современного метода факоэмульсификации диабет не является противопоказанием, но его течение должно быть компенсировано. После предоперационной подготовки пациентам разрушают хрусталик ультразвуком, лазером и вводят на его место линзу. Из-за риска прогрессирования диабетической ретинопатии необходимо дальнейшее наблюдение у окулиста.
