Клиника гипогликемической комы при сахарном диабете

Гипогликемическая кома – это острое патологическое состояние, спровоцированное внезапным быстрым снижением количества глюкозы в плазме. Проявляется нарастанием беспокойства, усилением голода, головокружением, слюнотечением, дрожью, учащенным сердцебиением, болью в животе, тремором, ощущением жжения и покалывания в конечностях. В последующем возникает астения, страх, паника, галлюцинации, дезориентация, помрачение сознания и кома. Диагностика базируется на сборе клинической информации и результатах исследования сахара в крови. Лечение сводится к введению раствора глюкозы, реанимационным мероприятиям.
Общие сведения
Гипогликемия является обменно-эндокринным синдромом, сопровождается адренергическими и нейрогликопеническими проявлениями. Первая группа симптомов обусловлена усилением синтеза норадреналина, вторая определяется ответом ЦНС. Прогрессивное нарастание клинических признаков гипогликемии, отсутствие неотложной помощи приводит к коме. Патология обычно развивается у больных с сахарным диабетом первого и второго типа, изредка – у лиц без нарушений обмена глюкозы. По различным данным, распространенность гипогликемии среди пациентов с диабетом составляет 45-65%. Летальный исход наблюдается в 2-4% случаев гипогликемической комы.

Гипогликемическая кома
Причины
Внезапная гипогликемия обусловлена высокой скоростью распада и выведения глюкозы, превышающей скорость ее всасывания в кишечнике и/или производства в печени. В клинической эндокринологии тяжелое состояние чаще выявляется при декомпенсированном течении инсулинозависимого диабета, в подобных случаях установить причину комы практически невозможно. При иных вариантах заболевания внешними провоцирующими факторами становятся:
- Неправильная дозировка инсулина. Гипогликемическое состояние провоцируется несоответствием количества вводимого препарата объему сахара, всасываемого из ЖКТ. Подобная ситуация возможна, например, при ошибке в выборе объема шприца.
- Ошибка введения инсулина. Пусковым фактором может стать нарушение техники проведения инъекции. Усиление действия инсулина происходит при случайном или умышленном внутримышечном введении препарата, растирании места укола.
- Несоблюдение правил питания. Дефицит глюкозы может быть вызван пропуском приема пищи, особенно если пациент использует инсулин короткого действия. Аналогичное состояние возможно при выполнении высокой физической нагрузки, увеличении энергетических затрат.
- Прием алкоголя. Обычно больные учитывают содержание сахара в спиртных напитках, но забывают об их сахароснижающем эффекте. Этиловый спирт подавляет процессы производства глюкозы из неуглеводных соединений в клетках печени. Количество выпитого алкоголя пропорционально продолжительности угнетения глюконеогенеза, кома может развиться спустя некоторое время после опьянения.
- Стадия компенсации СД. Когда чувствительность клеток к инсулину повышается, требуется сокращение дозировки гормонов. Если коррекция лечения не произведена, дозировка препарата становится избыточной.
- Органные заболевания. Кома вызывается сопутствующими сахарному диабету патологиями внутренних органов и систем. Сниженная концентрация глюкозы обнаруживается при дистрофических изменениях печени, нарушении всасывания питательных веществ из кишечника, хронической недостаточности функции почек, гормональном дисбалансе.
Патогенез
Развитие состояния гипогликемии провоцируется снижением уровня сахара крови до 4 ммоль/л и ниже. У больных сахарным диабетом, организм которых адаптируется к состоянию гипергликемии, учитывается не абсолютный показатель глюкозы, а быстрое уменьшение ее концентрации на 5 ммоль/л или больше. Риск гипогликемической комы у данной группы лиц существует даже при нормальном и незначительно сниженном сахаре, потому что для функционирования ЦНС важна не абсолютная величина гликемии, а ее относительная стабильность.
При резком снижении сахара нервные ткани не могут быстро перестроиться на усвоение менее концентрированной глюкозы. Отмечается угнетение метаболических процессов в тканях мозговых структур. Сначала на гипогликемию реагирует кора больших полушарий, что проявляется аурой. По мере усугубления дефицита сахара нарушаются обменные процессы в мозжечке, затем – в подкорково-диэнцефальных структурах. Переход в кому провоцируется развитием патологических процессов в жизненно важных центрах дыхания и сердцебиения в продолговатом мозге. Если гипогликемия нарастает постепенно, определяются симптомы, связанные с поэтапным нарушением работы ЦНС. На быстрое падение сахара организм реагирует усиленной выработкой катехоламинов и гормонов, стимулирующих процесс глюконеогенеза. При этом доминируют адренергические проявления и признаки активации симпатического отдела нервной системы.
Симптомы гипогликемической комы
Состояние комы на фоне гипогликемии подразделяется на прекому и собственно кому. Прекома разворачивается на протяжении 20-30 минут. Ее основными проявлениями считаются необъяснимое чувство голода, выделение холодного пота, слабость, головокружение, возбудимость, сменяющаяся апатией. При отсутствии специализированной помощи развивается кома – сознание отсутствует, кожные покровы остаются мокрыми, бледнеют и холодеют, дыхание становится поверхностным, его частота снижается. В ночное время эти стадии менее различимы. Сон поверхностный, тревожный, нередко возникают кошмарные сновидения. Пациенты кричат и плачут во сне, после пробуждения ощущают спутанность сознания, весь день чувствуют вялость и сонливость. При поступлении в организм глюкозы их состояние приходит в норму.
С учетом этапов угнетения метаболизма в тканях головного мозга выделяют 5 стадий комы, различающихся по своим клиническим проявлениям. На первой стадии (корковой) отмечается необъяснимая раздражительность, головная боль, голод. Сердечный ритм учащенный, кожа влажная. Симптомы слабовыраженные, не всегда трактуются как ухудшение самочувствия. Вторая стадия (подкорково-диэнцефальная) характеризуется формированием вегетативных реакций и поведенческими изменениями. Наблюдается усиленное потоотделение без видимой причины, повышение слюноотделения, появление мелкой дрожи в руках, двоение предметов. Поведение возбужденное, гиперактивное, настроение приподнятое, иногда с элементами агрессии.
На третьей стадии в патологический процесс вовлекается средний мозг. Резко повышается мышечный тонус, возникают тонико-клонические судороги как при эпилепсии. Кожа остается влажной, частота сердечных сокращений превышает 100 ударов в минуту. При нарушении процессов обмена в верхних отделах продолговатого мозга развивается собственно кома. Пациент теряет сознание, рефлексы патологически усиливаются, сердцебиение и пульс остаются учащенными, дыхание сохранено. В стадии глубокой комы весь продолговатый мозг вовлечен в метаболические нарушения. Кожа мокрая, бледная, холодная. Потоотделение прекращается, рефлексы полностью угасают, замедляется сердечный и дыхательный ритм, снижается кровяное давление.
Осложнения
Частые приступы гипогликемии способствуют формированию необратимых изменений в работе мозга. Для детей характерны осложнения в виде снижения когнитивных процессов: хуже усваиваются новые знания, затрудняется решение абстрактно-логических задач, процессы ориентировки и адаптации в новых условиях. У взрослых формируются изменения личности по органическому типу с преобладанием эмоциональной неустойчивости, вспыльчивости. В пожилом возрасте и при сердечно-сосудистых патологиях существует риск развития инсульта, инфаркта миокарда. При отсутствии экстренной помощи гипогликемическая кома способна привести к летальному исходу.
Диагностика
Обследование пациентов выполняет врач-эндокринолог или терапевт. Ключевыми критерием диагностики является сочетание свойственных гипогликемической коме симптомов с объективно определяемым низким уровнем глюкозы (согласно данным исследования крови). Это позволяет дифференцировать данный вид комы с диабетическими комами – кетоацидотической, лактацидемической и гиперосмолярной. Полный диагностический комплекс включает:
- Опрос. В беседе с больным или его родственниками, при изучении медицинской документации уточняется наличие сахарного диабета, его тип, характер течения, выясняются условия, способствовавшие развитию комы. Типичными жалобами являются внезапное ощущение голода, возбуждение, головокружение, усиление потоотделения, головные боли, тремор.
- Осмотр. Выявляется профузный пот, бледность и похолодание кожных покровов. В зависимости от стадии комы регистрируется учащение или урежение ЧСС и пульса, повышение или понижение кровяного давления, усиление или угасание рефлексов.
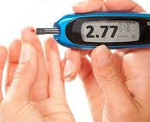
- Анализ на глюкозу (кровь). У людей с изначально нормальной концентрацией сахара первые симптомы гипогликемии обнаруживаются при показателях 2,77-3,33 ммоль/л, развернутая клиническая картина – при 1,66-2,76 ммоль/л. Для коматозного состояния характерны значения менее 1,65 ммоль/л. При декомпенсации диабета интерпретация показателей осуществляется индивидуально.
Лечение гипогликемической комы
Кома развивается стремительно, поэтому мероприятия проводятся самим пациентом, членами его семьи, специалистами службы скорой медицинской помощи, персоналом отделений интенсивной терапии и реанимации. Основные задачи лечения – восстановление нормального (привычного) количества сахара, процессов жизнедеятельности и способности клеток усваивать глюкозу. Терапия производится на трех уровнях:
- Догоспитальная помощь. На стадии прекомы иногда достаточно восполнить недостаток глюкозы приемом сладкой пищи. Если больной способен есть, ему предлагают продукты, содержащие легкие углеводы – конфеты, батончики и другие сладости. Если остается сохранным только глотательный рефлекс, чайной ложкой дают чай с сахаром или фруктовый сок, не содержащий мякоти. В коматозном состоянии капают раствор сахара под язык.
- Скорая врачебная помощь. Врачи однократно вводят 40% раствор глюкозы внутривенно, а затем организуют капельное введение 5% раствора. Такая схема позволяет привести больного в сознание и избежать повторного развития комы. При тяжелом состоянии и отсутствии положительного результата используют глюкокортикоиды, глюкагон либо адреналин внутривенно или внутримышечно.
- Интенсивная терапия в отделении. При неэффективности вышеописанных мероприятий и исключении других патологий, способных спровоцировать кому, проводятся процедуры, стимулирующие транспорт электролитов сквозь стенки мембран нервных клеток. Пациента подключают к аппарату ИВЛ, назначают препараты, поддерживающие активность сердечной мышцы и тонус кровеносных сосудов. Внутривенно вводят поляризующую смесь, в состав которой входят растворы инсулина, глюкозы и калия хлорида.
Прогноз и профилактика
Прогноз для подавляющего большинства больных благоприятный. Адекватная своевременная медицинская помощь сводит риск летального исхода к минимуму, гипогликемия успешно устраняется. Профилактика заключается в правильном поддерживающем лечении СД: соблюдении диеты и схемы использования инсулина, умеренных физических нагрузках без периодов гиподинамии или интенсивных энергозатрат. Пациентам необходимо регулярно отслеживать показатели глюкозы, при отклонении от нормы обращаться к диабетологу для выяснения причины и коррекции дозы инсулина.
Ãèïîãëèêåìè÷åñêèå ñîñòîÿíèÿ è ãèïîãëèêåìè÷åñêàÿ êîìà ïðè ñàõàðíîì äèàáåòå
Îïðåäåëåíèå.
Ãèïîãëèêåìèÿ ñîñòîÿíèå îðãàíèçìà, âûçâàííîå ðåçêèì ñíèæåíèåì óðîâíÿ ñàõàðà (ãëþêîçû) êðîâè è íåäîñòàòî÷íûì îáåñïå÷åíèåì ãëþêîçîé êëåòîê ÖÍÑ. Íàèáîëåå òÿæêîå ïðîÿâëåíèå ãèïîãëèêåìè÷åñêîãî ñîñòîÿíèÿ ãèïîãëèêåìè÷åñêàÿ êîìà.
Ýòèîëîãèÿ.
Ãèïîãëèêåìè÷åñêèå ñîñòîÿíèÿ ìîãóò âîçíèêàòü ïðè ñàõàðíîì äèàáåòå âñëåäñòâèå:
1. ïåðåäîçèðîâêè ââîäèìîãî èíñóëèíà èëè ñóëüôàíèëàìèäíûõ ãèïîãëèêåìèçèðóþùèõ òàáëåòèðîâàííûõ ïðåïàðàòîâ;
2. íàðóøåíèåì ðåæèìà ïèòàíèÿ, õàðàêòåðèçóþùèìñÿ íåñâîåâðåìåííûì ïðèåìîì ïèùè ïîñëå èíúåêöèè èíñóëèíà, ëèáî ïðèåìîì ïèùè ñ íåäîñòàòî÷íûì êîëè÷åñòâîì óãëåâîäîâ;
3. ïîâûøåííîé ÷óâñòâèòåëüíîñòè ê èíñóëèíó (îñîáåííî â äåòñêîì è þíîøåñêîì âîçðàñòå);
4. ïîíèæåíèÿ èíñóëèí-èíàêòèâèðóþùåé ñïîñîáíîñòè ïå÷åíè (íåäîñòàòî÷íîñòü ïðîäóêöèè èíñóëèíàçû èëè àêòèâàöèÿ åå èíãèáèòîðîâ);
5. àëêîãîëüíîé èíòîêñèêàöèè;
6. õðîíè÷åñêîé ïî÷å÷íîé íåäîñòàòî÷íîñòè (ò.ê. ïðè ýòîì óâåëè÷èâàåòñÿ âðåìÿ öèðêóëÿöèè ñàõàðîñíèæàþùèõ ïðåïàðàòîâ â ðåçóëüòàòå çàìåäëåíèÿ èõ âûâåäåíèÿ ñ ìî÷îé);
7. èíòåíñèâíîé ôèçè÷åñêîé íàãðóçêè, ñîïðîâîæäàþùåéñÿ ïîâûøåííîé óòèëèçàöèåé ãëþêîçû;
8. êîìïåíñàòîðíîãî ãèïåðèíñóëèíèçìà íà ðàííèõ ñòàäèÿõ ñàõàðíîãî äèàáåòà;
9. ïðèåìà ñàëèöèëàòîâ, ñóëüôàíèëàìèäíûõ ïðåïàðàòîâ, àäðåíîáëîêàòîðîâ ïðè íàçíà÷åíèè èõ â êîìáèíàöèè ñ èíñóëèíîì èëè òàáëåòèðîâàííûìè ïðîòèâîäèàáåòè÷åñêèìè ïðåïàðàòàìè.
Ïàòîãåíåç.  îñíîâå ïàòîãåíåçà ãèïîãëèêåìèè ïî ñîâðåìåííûì ïðåäñòàâëåíèÿì ëåæèò ñíèæåíèå óòèëèçàöèè ãëþêîçû êëåòêàìè öåíòðàëüíîé íåðâíîé ñèñòåìû. Èçâåñòíî, ÷òî ñâîáîäíàÿ ãëþêîçà ÿâëÿåòñÿ îñíîâíûì ýíåðãåòè÷åñêèì ñóáñòðàòîì äëÿ êëåòîê ãîëîâíîãî ìîçãà. Íåäîñòàòî÷íîå îáåñïå÷åíèå ìîçãà ãëþêîçîé ïðèâîäèò ê ðàçâèòèþ ãèïîêñèè ñ ïîñëåäóþùèì ïðîãðåññèðóþùèì íàðóøåíèåì ìåòàáîëèçìà óãëåâîäîâ è áåëêîâ â êëåòêàõ ÖÍÑ. Ðàçëè÷íûå îòäåëû ìîçãà ïîðàæàþòñÿ â îïðåäåëåííîé ïîñëåäîâàòåëüíîñòè, ÷òî è îáóñëàâëèâàåò õàðàêòåðíîå èçìåíåíèå êëèíè÷åñêîé ñèìïòîìàòèêè ïî ìåðå ïðîãðåññèðîâàíèÿ ãèïîãëèêåìè÷åñêîãî ñîñòîÿíèÿ.  ïåðâóþ î÷åðåäü îò ãèïîãëèêåìèè ñòðàäàåò êîðà ãîëîâíîãî ìîçãà, çàòåì ïîäêîðêîâûå ñòðóêòóðû, ìîçæå÷îê, â êîíå÷íîì æå èòîãå íàðóøàþòñÿ ôóíêöèè ïðîäîëãîâàòîãî ìîçãà. Ìîçã ïîëó÷àåò ñâîå ïèòàíèå çà ñ÷åò óãëåâîäîâ. Âìåñòå ñ òåì, â ìîçãå äåïîíèðóåòñÿ ìàëî ãëþêîçû. Ýíåðãåòè÷åñêèå ïîòðåáíîñòè êëåòîê ÖÍÑ î÷åíü âåëèêè. Òêàíü ìîçãà ïîòðåáëÿåò â 30 ðàç áîëüøå êèñëîðîäà, ÷åì ìûøå÷íàÿ òêàíü. Íåäîñòàòî÷íîñòü ãëþêîçû ñîïðîâîæäàåòñÿ ñíèæåíèåì ïîòðåáíîñòè êèñëîðîäà êëåòêàìè ÖÍÑ äàæå ïðè äîñòàòî÷íîì íàñûùåíèè êðîâè êèñëîðîäîì.  ñâÿçè ñ ÷åì ñèìïòîìû ãèïîãëèêåìèè àíàëîãè÷íû ïðèçíàêàì êèñëîðîäíîé íåäîñòàòî÷íîñòè.  ïàòîíåãåçå ãèïîãëèêåìèè ðåøàþùèì ôàêòîðîì ÿâëÿåòñÿ ñïîñîáíîñòü óòèëèçàöèè ãëþêîçû, â ñâÿçè ñ ÷åì ãèïîãëèêåìè÷åñêèå ñîñòîÿíèÿ ìîãóò íàáëþäàòüñÿ ïðè íîðìàëüíîì èëè äàæå ïîâûøåííîì ñîäåðæàíèè ãëþêîçû êðîâè, íî ïðè ïîäàâëåíèè ïðîöåññîâ ïîñòóïëåíèÿ ãëþêîçû â êëåòêó. Âñëåäñòâèå ýíåðãåòè÷åñêîãî ãîëîäàíèÿ êëåòîê íàèáîëåå äèôôåðåíöèðîâàííûõ îòäåëîâ ìîçãà (êîðû è äèýíöåôàëüíûõ ñòðóêòóð) âîçíèêàþò ðàçäðàæèòåëüíîñòü, áåñïîêîéñòâî, ãîëîâîêðóæåíèå, ñîíëèâîñòü, àïàòèÿ, íåàäåêâàòíàÿ ðå÷ü è ïîñòóïêè.  ñëó÷àå ïîðàæåíèÿ ôèëîãåíåòè÷åñêè áîëåå äðåâíèõ îòäåëîâ ìîçãà (ïðîäîëãîâàòûé ìîçã, âåðõíèå îòäåëû ñïèííîãî ìîçãà) ðàçâèâàþòñÿ òîíè÷åñêèå è êëîíè÷åñêèå ñóäîðîãè, ãèïåðêèíåçû, óãíåòåíèå ñóõîæèëüíûõ è áðþøíûõ ðåôëåêñîâ, àíèçîêîðèÿ, íèñòàãì.
Ãèïîêëèêåìèÿ ÿâëÿåòñÿ àäåêâàòíûì ñòèìóëÿòîðîì ñèìïàòîàäðåíàëîâîé ñèñòåìû, ÷òî ïðèâîäèò ê ïîâûøåíèþ â êðîâè ñîäåðæàíèÿ êàòåõîëàìèíîâ (àäðåíàëèíà è íîðàäðåíàëèíà). Ýòî ïðîÿâëÿåòñÿ õàðàêòåðíîé âåãåòàòèâíîé ñèìïòîìàòèêîé ñëàáîñòüþ, ïîòëèâîñòüþ, òðåìîðîì, òàõèêàðäèåé.  òî æå âðåìÿ ãèïîãëèêåìèÿ âûçûâàåò ðàçäðàæåíèå ãèïîòàëàìóñà ñ ïîñëåäóþùåé àêòèâàöèåé êîíòðèíñóëÿðíûõ íåéðîãîðìîíàëüíûõ ñèñòåì (êîðòè- êîòðîïèí-ãëþêîêîðòèêîèäû, ñîìàòîòðîïèí). Ïîâûøåíèå àêòèâíîñòè êîíòðèíñóëÿðíûõ ñèñòåì ÿâëÿåòñÿ êîìïåíñàòîðíîé ðåàêöèåé îðãàíèçìà, íàïðàâëåííîé íà ëèêâèäàöèþ ãèïîãëèêåìèè. Çíà÷èòåëüíîå ìåñòî â óñòðàíåíèè ãèïîãëèêåìèè ïóòåì ñàìîðåãóëÿöèè ïðèíàäëåæèò ãîðìîíó ïîäæåëóäî÷íîé æåëåçû ãëþêàãîíó, êîòîðûé àêòèâèçèðóåò ðàñïàä ãëèêîãåíà, â ïåðâóþ î÷åðåäü, â ïå÷åíè.
Äëèòåëüíîå óãëåâîäíîå ãîëîäàíèå è ãèïîêñèÿ ìîçãà ñîïðîâîæäàåòñÿ íå òîëüêî ôóíêöèîíàëüíûìè, íî è ìîðôîëîãè÷åñêèìè èçìåíåíèÿìè, âïëîòü äî íåêðîçà èëè îòåêà îòäåëüíûõ ó÷àñòêîâ ãîëîâíîãî ìîçãà. Èçáûòîê êàòåõîëàìèíîâ ïðè ãèïîãëèêåìèè ïðèâîäèò ê íàðóøåíèþ òîíóñà ñîñóäîâ ãîëîâíîãî ìîçãà è ñòàçó êðîâè â íèõ. Çàìåäëåíèå òîêà êðîâè âåäåò ê ïîâûøåííîìó òðîìáî-îáðàçîâàíèþ ñ ïîñëåäóþùèìè îñëîæíåíèÿìè. Âûñêàçûâàþòñÿ ïðåäïîëîæåíèÿ, ÷òî îäíîé èç ïðè÷èí íåâðîëîãè÷åñêèõ ðàññòðîéñòâ ïðè ãèïîãëèêåìèè ìîæåò áûòü ñíèæåíèå îáðàçîâàíèÿ àìèíîêèñëîò è ïåïòèäîâ, íåîáõîäèìûõ äëÿ íîðìàëüíîé äåÿòåëüíîñòè íåéðîíîâ. Ñëåäóåò ïîìíèòü, ÷òî ãèïîãëèêåìè÷åñêîå ñîñòîÿíèå ñïîñîáñòâóåò êåòîãåíåçó. Ìåõàíèçì çäåñü ñëåäóþùèé. Ïðè ñíèæåíèè ãëþêîçû êðîâè è ðàçâèòèè ýíåðãåòè÷åñêîé íåäîñòàòî÷íîñòè ïîâûøàåòñÿ ñåêðåöèÿ êàòåõîëàìèíîâ è ñîìàòîòðîïè- íà, óñèëèâàþùèõ ëèïîëèç, ÷òî ñîçäàåò óñëîâèÿ äëÿ íàêîïëåíèÿ â êðîâè áåòàîêñèìàñëÿíîé è àöåòîíóêñóñíîé êèñëîò, îñíîâíûõ ñóáñòðàòîâ êåòîçà.
 çàâèñèìîñòè îò èíäèâèäóàëüíîé ÷óâñòâèòåëüíîñòè ÖÍÑ ê íåäîñòàòêó ãëþêîçû è ñïîñîáíîñòè óòèëèçèðîâàòü ãèïîãëèêåìè÷åñêîå ñîñòîÿíèå âîçíèêàåò ïðè ðàçíûõ óðîâíÿõ ãëèêåìèè: îò 4,0 äî 2,0 ììîëü/ë è íèæå.  ðÿäå ñëó÷àåâ ãèïîãëèêåìè÷åñêîå ñîñòîÿíèå ìîæåò ðàçâèòüñÿ ïðè áûñòðîì ñíèæåíèè ãëèêåìèè ñ î÷åíü âûñîêîãî óðîâíÿ, íàïðèìåð, ñ 20 è áîëåå ììîëü/ë è äî íîðìàëüíîãî, è äàæå íåñêîëüêî ïîâûøåííîãî ñîäåðæàíèÿ ãëþêîçû â êðîâè (5,0 7,0 ììîëü/ë).
Êëèíèêà
Ðàçâèòèþ ãèïîãëèêåìè÷åñêîé êîìû ïðåäøåñòâóþò ñëåäóþùèå êëèíè÷åñêèå ñòàäèè ãèïîãëèêåìèè:
1. 1 ñòàäèÿ. Ïàòîãåíåòè÷åñêè îáóñëîâëåíà ãèïîêñèåé êëåòîê âûñøèõ îòäåëîâ ÖÍÑ, ïðåèìóùåñòâåííî, êîðû ãîëîâíîãî ìîçãà. Êëèíè÷åñêèå ïðèçíàêè âåñüìà ìíîãîîáðàçíû. Îíè õàðàêòåðèçóþòñÿ âîçáóæäåíèåì èëè ïîäàâëåííîñòüþ, ÷óâñòâîì áåñïîêîéñòâà, èçìåíåíèåì íàñòðîåíèÿ, ãîëîâíîé áîëüþ. Ïðè îáúåêòèâíîì èññëåäîâàíèè ìîæíî îòìåòèòü âëàæíîñòü êîæíûõ ïîêðîâîâ, òàõèêàðäèþ. Ê ñîæàëåíèþ, íå âñå áîëüíûå ïðè ýòîì èñïûòûâàþò ÷óâñòâî ãîëîäà, â ñâÿçè ñ ÷åì íå ðàñöåíèâàþò ñâîå ñîñòîÿíèå êàê ïðîÿâëåíèå ãèïîãëèêåìè÷åñêîé ðåàêöèè.
2. 2 ñòàäèÿ. Ïàòîãåíåòè÷åñêóþ îñíîâó åå ñîñòàâëÿåò ïîðàæåíèå ñóáêîðòèêàëüíî-äèýíöåôàëüíîé îáëàñòè. Êëèíè÷åñêàÿ ñèìïòîìàòèêà õàðàêòåðèçóåòñÿ íåàäåêâàòíûì ïîâåäåíèåì, ìàíåðíîñòüþ, äâèãàòåëüíûì âîçáóæäåíèåì, òðåìîðîì, îáèëüíîé ïîòëèâîñòüþ, ãèïåðåìèåé ëèöà, âûðàæåííîé òàõèêàðäèåé è àðòåðèàëüíîé ãèïåðòåíçèåé.
3. 3 ñòàäèÿ ãèïîãëèêåìèè îáóñëîâëåíà íàðóøåíèåì ôóíêöèîíàëüíîé àêòèâíîñòè ñðåäíåãî ìîçãà è õàðàêòåðèçóåòñÿ ðåçêèì ïîâûøåíèåì òîíóñà ìûøö, ðàçâèòèåì òîíèêîêëîíè÷åñêèõ ñóäîðîã, íàïîìèíàþùèõ ýïèëåïòè÷åñêèé ïðèïàäîê, ïîÿâëåíèå ñèìïòîìà Áàáèíñêîãî, ðàñøèðåíèåì çðà÷êîâ. Ñîõðàíÿåòñÿ âûðàæåííàÿ âëàæíîñòü êîæíûõ ïîêðîâîâ, òàõèêàðäèÿ è ïîâûøåííîå ÀÄ.
4. 4 ñòàäèÿ ñâÿçàíà ñ íàðóøåíèåì ôóíêöèé, ðåãóëèðóåìûõ âåðõíèìè îòäåëàìè ïðîäîëãîâàòîãî ìîçãà (ñîáñòâåííî êîìà). Êëèíè÷åñêàÿ ñèìïòîìàòèêà ãèïîãëèêåìè÷åñêîé êîìû ñîïðîâîæäàåòñÿ îòñóòñòâèåì ñîçíàíèÿ. Ñóõîæèëüíûå è ïåðèîñòàëüíûå ðåôëåêñû ïîâûøåíû. Òîíóñ ãëàçíûõ ÿáëîê òîæå ïîâûøåí, çðà÷êè ðàñøèðåíû. Êîæíûå ïîêðîâû âëàæíûå, òåìïåðàòóðà òåëà íîðìàëüíàÿ èëè ñëåãêà ïîâûøåíà. Äûõàíèå îáû÷íîå, çàïàõ àöåòîíà, êàê ïðàâèëî, îòñóòñòâóåò. Òîíû ñåðäöà ìîãóò áûòü óñèëåíû, ïóëüñ ó÷àùåí, ÀÄ ïîâûøåííîå èëè íîðìàëüíîå.
5. 5 ñòàäèÿ ïàòîãåíåòè÷åñêè ñâÿçàíà ñ íàðàñòàþùèì ãèïåðãèäðîçîì è âîâëå÷åíèåì â ïðîöåññ ðåãóëèðóþùèõ ôóíêöèé íèæíåé ÷àñòè ïðîäîëãîâàòîãî ìîçãà. Êëèíèêà îòðàæàåò ïðîãðåññèðîâàíèå êîìàòîçíîãî ñîñòîÿíèÿ. Ïðè ýòîì íàáëþäàåòñÿ àðåôëåêñèÿ, òîíóñ ìûøö ñíèæàåòñÿ, ïðåêðàùàåòñÿ îáèëüíîå ïîòîîòäåëåíèå, ìîæåò áûòü íàðóøåíèå äûõàíèÿ öåíòðàëüíîãî ãåíåçà, ÀÄ ïàäàåò, íàðóøàåòñÿ ðèòì ñåðäöà.
Ñëåäóåò ïîä÷åðêíóòü, ÷òî íåðåäêî íàáëþäàþòñÿ è àòèïè÷íûå ãèïîãëèêåìè÷åñêèå ñîñòîÿíèÿ, ïàòîãåíåòè÷åñêîé îñíîâîé êîòîðûõ ÿâëÿåòñÿ ïîðàæåíèå ëèìáèêî-ðåòèêóëÿðíîé îáëàñòè.  òàêèõ ñëó÷àÿõ êëèíè÷åñêèå ïðèçíàêè ãèïîãëèêåìèè õàðàêòåðèçóþòñÿ òîøíîòîé, ðâîòîé, áðàäèêàðäèåé, à íàðóøåíèÿ ïñèõèêè ïðîÿâëÿþòñÿ ýéôîðèåé.
Îïàñíûì äëÿ æèçíè ñîñòîÿíèåì, ñîïðîâîæäàþùèì ãèïîãëèêåìèþ, ÿâëÿåòñÿ îòåê ìîçãà. Ðàçâèòèå îòåêà ìîçãà îáóñëîâëåíî íåñêîëüêèìè ôàêòîðàìè: ïîçäíåé äèàãíîñòèêîé, îøèáî÷íûì ââåäåíèåì èíñóëèíà èëè ïåðåäîçèðîâêîé ãèïåðòîíè÷åñêîãî (40%-ãî) ð-ðà ãëþêîçû. Êëèíèêà îòåêà ìîçãà õàðàêòåðèçóåòñÿ ìåíèíãåàëüíûìè ñèìïòîìàìè, ðâîòîé, ïîâûøåíèåì òåìïåðàòóðû, íàðóøåíèåì äûõàíèÿ è ðèòìà ñåðäöà.
Ïîñëåäñòâèÿ ãèïîãëèêåìè÷åñêèõ ñîñòîÿíèé ìîæíî ðàçäåëèòü íà áëèæàéøèå è îòäàëåííûå. Ïåðâûå ðàçâèâàþòñÿ ÷åðåç íåñêîëüêî ÷àñîâ ïîñëå ãèïîãëèêåìè÷åñêîé ðåàêöèè. Ê íèì îòíîñÿòñÿ ãåìèïàðåçû è ãåìèïëåãèè, àôàçèÿ, èíôàðêò ìèîêàðäà è íàðóøåíèÿ ìîçãîâîãî êðîâîîáðàùåíèÿ.
Îòäàëåííûå ïîñëåäñòâèÿ ðàçâèâàþòñÿ ÷åðåç íåñêîëüêî äíåé, íåäåëü èëè ìåñÿöåâ ïîñëå ãèïîãëèêåìè÷åñêîãî ñîñòîÿíèÿ. Îíè ïðîÿâëÿþòñÿ ýíöåôàëîïàòèåé, ïðîãðåññèðóþùåé ïðè ïîâòîðÿþùèõñÿ ãèïîãëèêåìè÷åñêèõ ðåàêöèÿõ, ýïèëåïñèåé, ïàðêèíñîíèçìîì.
Îñîáóþ îïàñíîñòü â ïëàíå íåáëàãîïðèÿòíûõ ïîñëåäñòâèé èìååò ãèïîãëèêåìè÷åñêîå ñîñòîÿíèå íà ôîíå àëêîãîëüíîãî îïüÿíåíèÿ.
Äèàãíîñòèêà
Îñíîâíûå äèôôåðåíöèàëüíî-äèàãíîñòè÷åñêèå ïðèçíàêè êåòîàöèäîòè÷åñêîé äèàáåòè÷åñêîé êîìû è ãèïîãëèêåìè÷åñêîé êîìû
Äèàãíîñòè÷åñêèå ïðèçíàêè
Êåòîàöèäîòè÷åñêàÿ äèàáåòè÷åñêàÿ êîìà
Ãèïîãëèêåìè÷åñêàÿ êîìà
Õàðàêòåð ðàçâèòèÿ êîìàòîçíîãî ñîñòîÿíèÿ
Íà÷àëî ïîñòåïåííîå (â òå÷åíèå íåñêîëüêèõ ÷àñîâ èëè äíåé)
Íà÷àëî âíåçàïíîå èëè ñ íå-ïðîäîëæèòåëüíûì ïåðèîäîì òàê íàçûâàåìûõ ïðåäâåñòíèêîâ: ñëàáîñòü è îùóùåíèå ãîëîäà, äðîæàíèå êîíå÷íîñòåé, ïîòëèâîñòü
Ñîñòîÿíèå êîæè
Ñóõàÿ
Âëàæíàÿ
Òîíóñ ãëàçíûõ ÿáëîê
Ñíèæåí
 íîðìå
Çàïàõ àöåòîíà èçî ðòà
Ñèëüíûé
Îòñóòñòâóåò
Õàðàêòåð äûõàíèÿ
Øóìíîå, ðåäêîå, ñó-äîðîæíî ãëóáîêîå (äûõàíèå Êóññìàóëÿ)
Íå èçìåíåíî
Àðòåðèàëüíîå äàâëåíèå
Ïîíèæåíî
Íå èçìåíåíî èëè ïîâûøåíî
Ñóõîæèëüíûå ðåôëåêñû
Ñíèæåíû
 íîðìå
Êîíöåíòðàöèÿ ãëþê-çû â êðîâè
Ðåçêî ïîâûøåíà
Íèæå 3,35 ììîëü/ë (60 ìã/100 ìë)
Êîíöåíòðàöèÿ êåòîíîâûõ òåë â êðîâè
Ïîâûøåíà
 íîðìå
Íàëè÷èå àöåòîíà â ìî÷å
Îïðåäåëÿåòñÿ
Íå îïðåäåëÿåòñÿ
Êîëè÷åñòâî ëåéêîöèòîâ â êðîâè
Ïîâûøåíî
 íîðìå
Ýôôåêò îò ëå÷åíèÿ
Ïîñòåïåííûé, ïî ìåðå óñòðàíåíèÿ îáåçâîæèâàíèÿ îðãàíèçìà, ãèïåðãëèêåìèè è êåòîàöèäîçà
Áûñòðûé, ñðàçó ïîñëå ââåäåíèÿ ãëþêîçû âíóòðèâåííî èëè ïðèåìà ñëàäêîãî âíóòðü
Äèàãíîñòè÷åñêèå êðèòåðèè ãèïîãëèêåìèè äåëÿòñÿ íà êëèíè÷åñêèå è ëàáîðàòîðíûå.
Ê ïåðâîé îòíîñÿòñÿ ïåðå÷èñëåííûå âûøå ñèìïòîìû êàæäîé èç ïÿòè ñòàäèé.
Ëàáîðàòîðíûå êðèòåðèè. Ïðèíÿòî ñ÷èòàòü, ÷òî ãèïîãëèêåìè÷åñêàÿ ðåàêöèÿ íàáëþäàåòñÿ ïðè ãëèêåìèè îò 3,0 ì ìåíåå ììîëü/ë. Îäíàêî êëèíèêà ãèïîãëèêåìèè ìîæåò áûòü íà öèôðàõ ãëþêîçû êðîâè 5,07,0 è áîëåå ììîëü/ë â ñëó÷àÿõ íàðóøåíèÿ óòèëèçàöèè ãëþêîçû êëåòêàìè ÖÍÑ.
Ñóùåñòâåííûì äèàãíîñòè÷åñêèì êðèòåðèåì ãèïîãëèêåìè÷åñêîãî ñîñòîÿíèÿ ÿâëÿåòñÿ ïîëîæèòåëüíàÿ ðåàêöèÿ íà â/âåííîå ââåäåíèå ãëþêîçû.
Ëå÷åíèå
Íà äîãîñïèòàëüíîì ýòàïå. Äëÿ êóïèðîâàíèÿ ïåðâîé ñòàäèè ãèïîãëèêåìè÷åñêîãî ñîñòîÿíèÿ äîñòàòî÷íî ïðèåìà ïèùè, ñîäåðæàùåé óãëåâîäû, âõîäÿùèå â îáû÷íûé ðàöèîí ïèòàíèÿ áîëüíîãî.
Íà âòîðîé ñòàäèè ãèïîãëèêåìèè íåîáõîäèìû ëåãêîóñâîÿåìûå óãëåâîäû (ñëàäêèé ÷àé, ôðóêòîâûé ñèðîï, êîìïîò ñ ñàõàðîì, êîíôåòû, âàðåíüå). Êàê ïðàâèëî, áûñòðûé ïðèåì ïèùè, ñîäåðæàùåé ãëþêîçó è ôðóêòîçó, ïîçâîëÿåò ïðåäîòâðàòèòü ïðîãðåññèðîâàíèå ãèïîãëèêåìè÷åñêîãî ñîñòîÿíèÿ, íîðìàëèçîâàòü óðîâåíü ãëèêåìèè è ñîñòîÿíèå áîëüíîãî. Åñëè íåò ñïåöèàëüíûõ ïîêàçàíèé, áîëüíûå íå íóæäàþòñÿ â ãîñïèòàëèçàöèè.
Äëÿ îêàçàíèÿ ýôôåêòèâíîé íåîòëîæíîé ïîìîùè ïðè òðåòüåé ñòàäèè ãèïîãëèêåìèè òðåáóåòñÿ íåìåäëåííîå â/â ââåäåíèå 40 % ð-ðà ãëþêîçû â êîëè÷åñòâå, íåîáõîäèìîì äëÿ ïîëíîãî óñòðàíåíèÿ êëèíè÷åñêèõ ñèìïòîìîâ ãèïîãëèêåìè÷åñêîé ðåàêöèè, íî íå ïðåâûøàþùåì 100,0 ìë âî èçáåæàíèå ðàçâèòèÿ îòåêà ãîëîâíîãî ìîçãà. Áîëüíîé ïîäëåæèò ãîñïèòàëèçàöèè äëÿ ïðåäóïðåæäåíèÿ ðàííèõ ïîñëåäñòâèé ãèïîãëèêåìèè è êîððåêöèè ñàõàðîñíèæàþùåé òåðàïèè.
Ëå÷åíèå IV è V ñòàäèé ïðîâîäèòñÿ â ðåàíèìàöèîííîì îòäåëåíèè èëè ïàëàòå èíòåíñèâíîé òåðàïèè. Ëå÷åíèå íà÷èíàþò ñî ñòðóéíîãî â/â ââåäåíèÿ 80100 ìë 40 % ð-ðà ãëþêîçû, çàòåì ïåðåõîäÿò íà êàïåëüíóþ èíôóçèþ 200400 ìë 5 % ð-ðà ãëþêîçû. Ïðè ýòîì óðîâåíü ãëèêåìèè ïîääåðæèâàþò â ïðåäåëàõ 6,09,0 ììîëü/ë. Ïðè îòñóòñòâèè ýôôåêòà ïðèáåãàþò ê ï/ê ââåäåíèþ 0,51 % ð-ðà àäðåíàëèíà èëè â/ì èëè ï/ê ââåäåíèþ 12 ìë 10 % ð-ðà ãëþêàãîíà. Ïîñëå óêàçàííûõ ìåðîïðèÿòèé ñîçíàíèå âîññòàíàâëèâàåòñÿ ÷åðåç 1520 ìèíóò. Ñëåäóåò ïîìíèòü, ÷òî äåéñòâèå ââîäèìûõ ãîðìîíîâ ñâÿçàíî ñ ìîáèëèçàöèåé ýíäîãåííîé ãëþêîçû è ãëèêîãåíà èç äåïî, ãëàâíûì îáðàçîì èç ïå÷åíè, ïîýòîìó ÷àñòîå èñïîëüçîâàíèå ýòèõ ïðåïàðàòîâ ìîæåò ñïîñîáñòâîâàòü èñòîùåíèþ çàïàñîâ ãëèêîãåíà è ïîñëåäóþùåìó óõóäøåíèþ òå÷åíèÿ äèàáåòà, îñîáåííî ïðè ñîïóòñòâóþùèõ ïîðàæåíèÿõ ïå÷åíè.
Êàê ïðàâèëî, ïåðå÷èñëåííûõ ìåð äîñòàòî÷íî äëÿ ñòàáèëèçàöèè ãëèêåìèè. Îäíàêî, â ðÿäå ñëó÷àåâ, ïîñëå âîññòàíîâëåíèÿ ãëèêåìèè áîëüíîé íå ñðàçó ïðèõîäèò â ñîçíàíèå.  òàêèõ ñëó÷àÿõ ïðîäîëæàþò êàïåëüíóþ èíôóçèþ 5 % ð-ðà ãëþêîçû ñ 100 ìã êîêàðáîêñèëàçû, èíñóëèíîì èëè ïðåïàðàòàìè êàëèÿ äëÿ óëó÷øåíèÿ òðàíñïîðòà ãëþêîçû â êëåòêó è åå ìåòàáîëèçìà. Ïîìîãàåò óëó÷øåíèþ óòèëèçàöèè ãëþêîçû â/ì ââåäåíèå 34 ìã 5 % ð-ðà àñêîðáèíîâîé êèñëîòû.
Äëÿ ïðîôèëàêòèêè îòåêà ãîëîâíîãî ìîçãà íàçíà÷àþò â/â 5 ìë 25 % ð-ðà ñåðíîêèñëîé ìàãíåçèè (ââîäèòü ìåäëåííî) èëè êàïåëüíîå â/â ââåäåíèå ìàííèòîëà ïî 0,51 ã/ê â âèäå 15 % èëè 20 % ð-ðà (200250 ìã). Áîëüíûì íåîáõîäèìà îêñèãåíîòåðàïèÿ.
Ïîñëå âûâåäåíèÿ èç ãèïîãëèêåìè÷åñêîé êîìû ðåêîìåíäóåòñÿ ïðèìåíåíèå ñðåäñòâ, óëó÷øàþùèõ ìèêðîöèðêóëÿöèþ è ñòèìóëèðóþùèõ ìåòàáîëèçì óãëåâîäîâ è áåëêîâ â êëåòêàõ.
Ïðè ðàçâèòèè ãèïîãëèêåìè÷åñêèõ ðåàêöèé â ðåçóëüòàòå ëå÷åíèÿ ñàõàðîñíèæàþùèìè òàáëåòèðîâàííûìè ïðåïàðàòàìè èëè ïðîëîíãèðîâàííûìè èíñóëèíàìè ñëåäóåò ïîìíèòü î âîçìîæíîñòè ðåöèäèâèðîâàíèÿ ãëèêåìèè â òå÷åíèå ñóòîê, ïîêà ïðîäîëæàåòñÿ äåéñòâèå ñîîòâåòñòâóþùåãî ïðåïàðàòà.
Ïðîôèëàêòèêà.
Ïðîôèëàêòèêà ãëèêåìè÷åñêèõ ñîñòîÿíèé ó áîëüíûõ ñàõàðíûì äèàáåòîì ñêëàäûâàåòñÿ èç äâóõ êîìïîíåíòîâ. Ïåðâûé èç íèõ çàêëþ÷àåòñÿ â íàçíà÷åíèè àäåêâàòíîé ñàõàðîñíèæàþùåé òåðàïèè èíñóëèíîì (èçáåãàÿ ñèíäðîìà ïåðåäîçèðîâêè) èëè òàáëåòèðîâàííûìè ïðåïàðàòàìè ñ ó÷åòîì ôóíêöèîíàëüíîãî ñîñòîÿíèÿ ïå÷åíè è ïî÷åê.
Âòîðîé êîìïîíåíò ïðîôèëàêòèêè â çíà÷èòåëüíîé ñòåïåíè îáóñëîâëåí ðàñïðåäåëåíèåì óãëåâîäîâ â ïèùåâîì ðàöèîíå â ñîîòâåòñòâèè ñ ýôôåêòîì ðàçâåðòûâàíèÿ ñàõàðîñíèæàþùèõ ïðåïàðàòîâ, à òàêæå ïðàâèëüíîé ðåãëàìåíòàöèè ôèçè÷åñêèõ íàãðóçîê â òå÷åíèå äíÿ.
