Когда в россии будут лечить диабет

Когда появится эффективное лекарство от этой болезни? «АиФ» поговорил об этом с директором Института диабета НМИЦ эндокринологии Минздрава академиком Мариной Шестаковой.
Диабетом может заболеть каждый
Лидия Юдина, «АиФ»: Марина Владимировна, исследования показывают, что предрасположенность к диабету есть у большинства людей. Означает ли это, что болезнь может развиться у каждого?
Марина Шестакова: Ген инсулинорезистентности (механизм, при котором клетки перестают поглощать глюкозу, что приводит к повышению её уровня в крови) действительно есть у всех людей. Это заложено эволюционно со времён палеолита, когда периоды голода сменялись периодами изобилия и в сытое время нашим предкам нужно было накопить достаточно жира, чтобы пережить голод. Потом этот механизм закрепился генетически и из защитного превратился в патологический. Современные люди много едят и мало двигаются. При наличии инсулинорезистентности это неизбежно приводит к развитию сахарного диабета.
– Однако есть люди, которые ни в чём себе не отказывают и при этом диабет у них не развивается. Почему?
– Исследования показывают, что у 30% пациентов диабет не развивается даже при нездоровом питании и низкой физической активности. Чтобы понять, почему это происходит, в нашем центре в рамках гранта Российского научного фонда «Ожирение и сахарный диабет: поиск факторов, препятствующих развитию сахарного диабета» проводится исследовательская работа. Предварительные данные показали, что у людей, склонных к развитию диабета, повреждены стволовые клетки – предшественники жировой ткани. Они не могут производить достаточного количества подкожных жировых клеток. Из-за этого при переедании жир откладывается во внутренних органах (в печени, почках, поджелудочной железе, в стенках сосудов), что и провоцирует развитие диабета и повреждение органов-мишеней. Наше открытие может стать основой для создания принципиально новых лекарств, которые позволят преодолеть этот дефект.
– Если причина диабета – в повреждении стволовых клеток, значит, здоровый образ жизни защитить от болезни не в состоянии?
– Гарантии от развития сахарного диабета здоровый образ жизни дать не может, но он защищает от недуга на 90%. Однако врачи под здоровым образом жизни понимают одно, а пациенты – другое. Например, физическая активность – это не прогулки с собакой. Необходимый уровень физической активности, который можно рассматривать как защиту от болезни, – 30 минут энергозатратной нагрузки в день или через день (аэробной, силовой и т. д.). Если это ходьба – то достаточно интенсивная (со скоростью не менее 6 км/ч).

В питании следует придерживаться правила – всё, что съедено, должно быть потрачено. Например, чтобы сжечь съеденный кусочек хлеба (50 ккал), нужно пройти быстрым шагом километр. Прежде чем съесть кусок торта (1000 ккал), сперва оцените, сможете ли вы пройти или пробежать необходимое расстояние.
Людям, склонным к набору веса, нужно придерживаться низкокалорийной диеты (1500–1800 ккал в сутки). Исследования показывают, что 2–3 месяца гипокалорийной диеты (800–850 ккал в день) позволяют даже у пациентов с уже имеющимся диабетом уйти в ремиссию (нормализовать уровень глюкозы и отказаться от лекарств). Причём нормальный уровень глюкозы в этом случае сохраняется и при переходе на обычный рацион (1800 ккал).
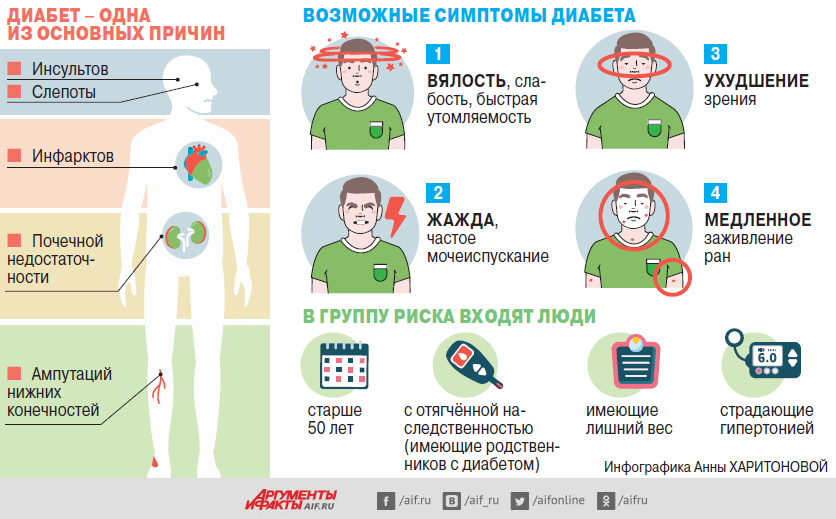
Самое трудное – это объяснить человеку (даже на продвинутой стадии заболевания), ради чего он должен мучиться. Особенность диабета в том, что он не болит. Поэтому даже ради излечения больные люди не хотят жить впроголодь! Хотя опасные осложнения (см. инфографику) у них могут развиться достаточно быстро, потому что приём лекарств без «домашней работы» (ограничения рациона и физической активности) не даёт нужного результата.
Обучение больных сегодня считается новым методом лечения диабета (таким же, как терапевтическое и хирургическое). За создание этого метода лечения наша группа эндокринологов-диабетологов в этом году получила премию «Призвание».
Почему анализу крови не стоит доверять
– Прогноз на развитие осложнений напрямую зависит от того, как быстро был выявлен диабет. Но, по статистике, на одного выявленного пациента приходится двое невыявленных. Почему такие сложности с постановкой диагноза?
– Диагностика диабета не так проста. Жажда и мочеизнурение возникают, когда нарушается продукция инсулина поджелудочной железой. Анализ крови натощак на сахар не всегда показателен: уровень глюкозы в крови часто повышается не до еды (когда сдают анализ), а после (когда его уже не контролируют).

Достоверный анализ, который позволяет безошибочно диагностировать диабет, – тест на гликированный гемоглобин (показывает средний уровень глюкозы крови за 2–3 месяца). Но он дорогостоящий, поэтому пока не входит в программу диспансеризации. Диабетологи советуют пройти его в обязательном порядке людям, которые входят в группу риска по диабету (см. инфографику).
– Сегодня диабет неизлечим. Есть надежда, что врачи всё-таки найдут способ избавления от него?
– Ремиссия сахарного диабета, связанного с ожирением, достигается при правильном питании и физической активности. Прорыв в лечении сахарного диабета, связанного с поломкой иммунитета и отсутствием инсулина в организме, придёт с клеточными технологиями. Уже разработана технология выделения стволовых клеток из жировой ткани или фибробластов больного человека. Такую клетку можно «переучить» на выработку инсулина и пересадить обратно. Уже есть первые результаты. Думаю, через 10 лет эта технология будет отработана и сможет быть использована для лечения людей от диабета.
Смотрите также:
- Диета против диабета. Как восстановить работу поджелудочной железы? →
- Когда приходится несладко. Что вы не знали про диабет →
- Диабет лечится! Если его выявить на ранней стадии →
Сахарный диабет – заболевание, приводящее к пожизненным инъекциям инсулина, инвалидности и фатальным осложнениям. Ученые из Приволжского исследовательского медицинского университета (ПИМУ) приступили к разработке принципиально нового метода лечения этого недуга.
Чтобы понять механизм технологии, нужно сказать о том, как работает поджелудочная железа, отчего возникает диабет. В этом органе есть так называемые бета-клетки, объединенные в островки, которые автоматически продуцируют инсулин в ответ на повышение уровня глюкозы в крови. При ряде аутоиммунных или хронических болезней общая их масса снижается, появляются функциональные нарушения в виде недостаточной выработки инсулина. Результат – повышение уровня глюкозы в сыворотке крови.
– Это инсулинопотребный сахарный диабет. Он возникает, если число островков уменьшилось на 80 процентов, – рассказывает заведующий кафедрой факультетской хирургии и трансплантологии, главный внештатный трансплантолог минздрава Нижегородской области Владимир Загайнов.
Ученый подчеркивает, что метод лечения диабета только один – трансплантация поджелудочной железы. Потребность в этой операции в России удовлетворяется на тысячные доли процента, что связано с дефицитом донорских органов. Во всех остальных случаях речь идет о компенсации заболевания с помощью инсулина. Однако даже пересадка сопряжена с необходимостью иммуносупрессивной терапии, чтобы организм пациента не отторгал донорский орган. А у нее есть свои минусы, особенно в отдаленном периоде.
Главная идея проекта – пересадка не всей поджелудочной железы, а только островков, состоящих из тех самых бета-клеток.
– Островки будут выделяться из донорской железы специальным способом. Даже если целая железа не годится для трансплантации, из нее можно попытаться выделить островки и пересадить их, – поясняет Владимир Загайнов.
В мире эту идею пытаются реализовать разными способами и с разной степенью успешности. Введение островков от донора требует все той же небезопасной иммуносупрессивной терапии. В ПИМУ ученые разрабатывают вариант пересадки клеток, заключенных в специальные пористые капсулы. В теории клетки приживаются и начинают вырабатывать инсулин. Человек излечивается от диабета. А поры капсулы достаточно малы, чтобы предотвратить атаку иммунных клеток организма, поэтому никакой иммуносупрессивной терапии не требуется. Важно, что речь идет о малоинвазивных операциях, а не о сложной трансплантации. Возможных вариантов несколько: введение в брюшную полость путем пункции либо введение в печень по воротной вене.
Первые эксперименты ученых из НИИ экспериментальной онкологии и биомедицинских технологий ПИМУ вместе с Институтом металлоорганической химии РАН оказались успешными.
– В отдаленной перспективе планируем проработать выращивание бета-клеток из стволовых, – говорит Владимир Загайнов. – Параллельно вместе с коллегами из Национального медицинского исследовательского центра трансплантологии и искусственных органов имени Шумакова занимаемся легитимизацией технологии. Раньше в России за это никто не брался, поэтому трансплантация островков бета-клеток поджелудочной пока не вошла в список разрешенных, хотя в мире это уже существует. Надеемся, что в ближайшее время вопрос будет решен.
Планируем проработать выращивание бета-клеток из стволовых
В 2022 году проект, выполняемый по госзаданию Минздрава России, завершится. Можно будет испытывать метод на животных, а затем заниматься регистрацией. На мой вопрос, когда лечение будет доступно российским пациентам, профессор Загайнов ответил кратко:
– Деклараций в жизни хватает, давайте заниматься делом.
Комментарий
Ольга Занозина, доктор медицинских наук, заведующая отделением эндокринологии Нижегородской областной больницы имени Семашко:
– Наряду с совершенствованием самих инсулинов, способов их введения в организм пациента, улучшением терапевтического обучения больных сахарным диабетом развивается и другое направление – трансплантационные технологии, позволяющие вводить бета-клетки островков поджелудочной железы, которые вырабатывают инсулин, в организм больного человека.
Положительный эффект достигается при виртуозном заборе, хранении и введении островковых клеток больному человеку. При успешном результате – почти полный контроль за гликемией, отсутствие гипогликемий и потребности в экзогенном инсулине. Вся эта работа требует ювелирного мастерства.
Масштабность проблемы сахарного диабета, высокие темпы роста распространенности этого заболевания во всем мире, риск развития тяжелых осложнений, приводящих к инвалидизации и преждевременной смертности населения, требуют принятия серьезных мер на государственном уровне.
О ситуации с заболеваемостью сахарным диабетом в России, необходимости разработки и реализации нового федерального проекта по борьбе с сахарным диабетом в интервью газете «Ведомости» рассказывает заместитель директора Центра ‒ директор Института диабета ФГБУ «НМИЦ эндокринологии» Минздрава России, доктор медицинских наук, профессор, академик РАН Марина Владимировна Шестакова.
Около половины больных сахарным диабетом в России не знают о своей болезни
В настоящее время сахарный диабет распространяется по всей планете, ни одна страна мира пока не добилась реальной победы над этим заболеванием и над темпами его роста, и Россия в этом плане, к сожалению, не является исключением.
Специалистами НМИЦ эндокринологии в период с 2013 по 2015 год было проведено эпидемиологическое исследование NATION, в котором приняли участие более 26,5 тысячи россиян. И, оказалось, что половина больных диабетом из всех выявленных в ходе исследования не знали о своем заболевании.
Поэтому если на данный момент в Регистре больных сахарным диабетом в России числится около 5 миллионов человек, то мы смело можем удвоить эту цифру и сказать, что на самом деле в стране болеют диабетом 10 миллионов человек.
Сахарный диабет 2 типа, как правило, протекает скрыто, не имеет явных клинических проявлений, болевого синдрома и часто выявляется уже на стадии прогрессирования серьезных сосудистых осложнений.
Между ожирением и диабетом есть прямая зависимость
Среди причин роста распространенности сахарного диабета важно отметить увеличение количества людей, страдающих ожирением. Между этими заболеваниями прямая зависимость: нет ожирения – нет диабета 2 типа, набрал вес – и ты уже в полушаге от диабета или уже болеешь им. Ожирение – это практически всегда предиабет, и человек, который имеет лишний вес, должен знать, что риск заболеть диабетом у него очень высок, поэтому нужно вовремя бить тревогу, проверяться и всячески стараться вернуть свой вес к нормальным показателям.
Профилактика любого заболевания всегда лучше лечения. Для этого нужна пропаганда здорового образа жизни, правильное питание, физическая активность, отсутствие вредных привычек. И очень важно, чтобы стандарт здорового образа жизни был не просто громким лозунгом, а закладывался в семье, в обществе, в инфраструктуре городов.
Коронавирус высветил многие проблемы
Пандемия COVID-19, наблюдаемая сейчас в мире, высветила очень многие проблемы. Оказалось, что люди с диабетом и ожирением очень уязвимы для коронавирусной инфекции, эта болезнь у них тяжело протекает и смертность от коронавируса среди больных диабетом в 5 раз выше, чем смертность людей без диабета. Это связано с тем, что при диабете иммунная система работает хуже, высокий уровень сахара в крови помогает коронавирусу активнее проникать в клетки и повышает вероятность возникновения «цитокинового шторма». К тому же очень часто сопутствующее диабету ожирение способствует более бурному протеканию воспалительных реакций: ведь рыхлая жировая ткань является очень активной средой для развития субклинических воспалительных процессов. Избежать тяжелого течения коронавирусной инфекции и неблагоприятного исхода больному диабетом позволяет своевременное выявление заболевания, должный самоконтроль и правильно подобранные лекарственные препараты.
Диабет ‒ это заболевание, при котором взаимодействие врача и пациента должно идти постоянно. И сейчас это особенно важно. В условиях коронавирусной инфекции, когда люди изолированы друг от друга и от врачей, нам очень помогают в оказании помощи пациентам дистанционные технологии.
Реальные успехи были достигнуты в ходе реализации федеральной целевой программы «Сахарный диабет»
Существенный продуктивный рывок в организации диабетологической службы произошел в 1996‒2012 гг. благодаря реализации федеральной целевой программы «Сахарный диабет». В момент реализации программы была реорганизована и структурирована диабетологическая служба: создавались эндокринологические центры, специализированные кабинеты для лечения диабетической стопы, патологии сосудов сетчатки и профилактики потери зрения, патологии почек. В это время был создан уникальный по своим масштабам Регистр больных сахарным диабетом, который содержит информацию о количестве пациентов в стране, позволяет оценить их прирост в динамике, уровень компенсации, наличие осложнений, потребность и структуру лекарственной терапии, качество оказания помощи. Большое внимание уделялось кадровым вопросам, открывались школы для обучения больных сахарным диабетом – в этот период многое было сделано.
В результате реализации программы были достигнуты реальные успехи. Значительно снизилась частота терминальных стадий сосудистых осложнений диабета: жизнь без диализа увеличилась от 10 до 25 лет, зрение сохранялось в 80 % случаев, сохранить конечности (без ампутаций) удалось у 87 % больных, частота диабетических ком снизилась с 3 % до 0,5 %. И, безусловно, самое главное достижение заключалось в том, что средняя продолжительность жизни больных сахарным диабетом 2 типа увеличилась до 74,1 года, что было даже больше, чем средняя продолжительность жизни по стране людей в популяции.
Положительные изменения в организации диабетологической службы были ощутимы некоторое время и после завершения федеральной целевой программы, что позволяло обеспечивать хороший уровень помощи нашим пациентам.
Сейчас мы начинаем терять некоторые позиции в области лечения диабета
После окончания реализации программы прошло уже 8 лет, и, к сожалению, ресурсы истощаются. Мы очень внимательно отслеживаем эпидемиологическую ситуацию и видим, что некоторые позиции мы начинаем терять. Уже не хватает ни кадровых, ни финансовых ресурсов для того, чтобы поддерживать на должном уровне достигнутые результаты и уж тем более – идти вперед.
Школы больных диабетом не получают финансирования и либо закрываются, либо люди продолжают работать на одном энтузиазме. А ведь школа – это крайне важная составляющая лечения: если человек обучен, то он знает, как жить с диабетом, как управлять своим заболеванием вне медицинского учреждения.
Кабинеты диабетической стопы буквально тают на глазах. А ведь их работа позволила в свое время значительно снизить количество высоких ампутаций.
И что самое печальное, рост продолжительности жизни больных сахарным диабетом тоже остановился.
Новый федеральный проект по сахарному диабету – залог успешной борьбы с этим хроническим заболеванием
Проблемы больных сахарным диабетом можно решить уже сегодня. И мы от лица ФГБУ «НМИЦ эндокринологии» Минздрава России в октябре этого года и на заседании Совета по вопросам попечительства в социальной сфере под председательством Татьяны Алексеевны Голиковой, и на форуме «Здоровое общество» вынесли на обсуждение наше предложение по созданию нового федерального проекта «Борьба с сахарным диабетом», который будет состоять из нескольких направлений, способствующих увеличению продолжительности и повышению качества жизни наших больных. Реализация этого проекта будет также способствовать достижению целей, поставленных в национальном проекте «Здравоохранение» по увеличению продолжительности жизни до 78 лет к 2024 году и до 80 лет – к 2030 году.
Во-первых, необходимо создать региональные эндокринологические центры (РЭЦ), которые могли бы оказывать амбулаторную помощь, объединяя сразу в одном месте и кабинеты диабетической стопы, и кабинеты офтальмологов, кардиологов и нефрологов, школы для больных диабетом. То есть пациент в центре получит весь комплекс обязательных обследований, проверит с помощью лабораторных методов сахар крови и гликированный гемоглобин, пройдет инструментальную диагностику, получит рекомендации, как дальше лечиться, как не допустить осложнений. При этом вся помощь будет оказана в одном учреждении.
Во-вторых, мы предлагаем создать мобильную службу. Она была у нас отчасти создана еще в прошлом проекте, в результате чего 8 федеральных округов получили диамобили. Некоторые регионы, увидев позитивные результаты мобильной работы, например Ростов-на-Дону (ЮФО), уже на свои средства закупили второй диамобиль для региона. То есть практика выездной помощи настолько оправдана, что регионы берут на себя такие траты. И было бы очень хорошо помочь регионам в рамках нового федерального проекта в создании мобильной службы для оказания помощи населению с эндокринными заболеваниями в труднодоступных и отдаленных районах.
Третье направление – это работа школ для больных диабетом. И в первую очередь необходимо продумать источники финансирования школ, чтобы они держались не на энтузиазме, а были обязанностью врача, причем финансируемой. Это крайне важно, так как школы поддерживают уровень знаний больных о том, как с этим заболеванием жить, бороться и как побеждать его. Необходимо и развитие телемедицинских услуг, что мы сейчас и делаем для того, чтобы пациент всегда мог связаться со своим врачом или, условно говоря, педагогом.
Четвертое – это повышение доступности лекарств. Сейчас появились такие инновационные лекарственные препараты, которых мы даже и не ждали. В результате масштабных клинических исследований с долгосрочными 3‒5-летними периодами наблюдений, оказалось, что препараты, которые были изначально созданы для лечения сахарного диабета, способствуют снижению развития сердечной недостаточности на 27‒35 %, развития почечной недостаточности – на 40 % и реально продлевают жизнь.
Появился также и новый класс препаратов, которые снижают аппетит, вес, сахар, а также риск развития инсультов и инфарктов. То есть мы этими двумя новыми классами препаратов можем помочь предотвратить сердечную и почечную недостаточность, инфаркты и инсульты. А не это ли самое главное в лечении наших больных?
Эти инновационные неинсулиновые сахароснижающие препараты сейчас, в XXI веке, делают такую же революцию в лечении диабета 2 типа, как сделал инсулин 100 лет назад в лечении диабета 1 типа, – настолько высок их вклад.
Но, конечно, остро стоит вопрос о повышении доступности этих препаратов. И тут нам очень нужна федеральная поддержка.
Пятое ‒ это кадровое обеспечение. Нужно продумать систему подготовки кадров в регионах, причем это должна быть единая унифицированная подготовка кадров. И, конечно, знания, получаемые на кафедрах в регионах, должны быть современными и очень практически ориентированными на лечение пациентов с эндокринными патологиями. По подсчетам у нас 7000 эндокринологов для взрослого населения, нам нужно еще полторы тысячи эндокринологов, чтобы не было недостатка кадров в отдаленных регионах.
Оценка реальной ситуации по сахарному диабету в субъектах РФ
Одним из важнейших инструментов оценки реальной ситуации по сахарному диабету в субъектах РФ является проведение контрольных клинико-эпидемиологических исследований с использованием Диамобиля.
Проект «Мобильный диабет-центр» (Диамобиль) стартовал около 20 лет назад по инициативе главного эндокринолога России, академика Ивана Ивановича Дедова при поддержке Министерства здравоохранения РФ и компании «Ново Нордиск». Диамобиль – уникальный комплекс, представляющий собой лабораторию и научный центр на колесах и оснащенный всем необходимым для диагностики состояния органов-мишеней у больных сахарным диабетом. Контрольные исследования пациентов в Диамобиле позволяют изучить уровень распространенности диабета, его осложнений среди различных возрастных групп, оценить степень компенсации сахарного диабета в конкретном регионе, выявить эпидемиологические особенности заболеваемости, инвалидности и смертности.
За эти годы экспедиции посетили некоторые регионы дважды, а некоторые – даже трижды. И с помощью этих экспедиций мы отслеживаем судьбу пациентов: есть пациенты, которые проходили обследование в Диамобиле и 15 лет назад, и 10 лет назад, и сейчас к нам приходят. Научно-практические данные экспедиций Диамобиля, наряду с аналитикой сведений из Регистра больных сахарным диабетом, играют значимую роль в разработке алгоритмов и реализации организационно-управленческих решений по развитию диабетологической помощи в Российской Федерации.
Знания людей о сахарном диабете
Диабет очень часто сопровождается различными мифами, в том числе и в отношении тяжести заболевания. К сожалению, люди часто не осведомлены о серьезных последствиях диабета, и это мешает нам в работе. Многие пациенты по этой причине попадают к врачу уже с запущенной болезнью, с тяжелыми осложнениями. Другие люди, наоборот, сразу настроены пессимистично, считая, что диабет – это приговор, неизлечимое заболевание, от его осложнений можно умереть или стать инвалидом. Обе эти позиции ошибочны. Ведь при должном самоконтроле, применении современных препаратов, новых подходов к терапии можно успешно управлять заболеванием, предупреждать осложнения и жить долгие годы полноценной жизнью.
Следует отметить, что сейчас появилось много сайтов, на которых в том числе и от имени ведущих профессоров, академиков предлагают приобрести чудодейственные средства, которые якобы гарантируют быстрое и полное избавление от болезни. Это мошеннические сайты, которым нельзя верить.
Главное в борьбе с диабетом – это не заниматься самолечением. Только конструктивное и долгосрочное взаимодействие пациента и врача может дать хороший результат в управлении сахарным диабетом.
Комментарий Дарьи Радченко, заместителя руководителя Центра городской антропологии КБ «Стрелка»
В рамках международной программы «Города побеждают диабет» КБ «Стрелка» и компания «Ново Нордиск» в 2020 году запустили исследование, одним из ключевых этапов которого является цифровая антропология. В результате анализа более 190 000 текстов о сахарном диабете в социальных сетях выяснилось, что лечению и профилактике диабета второго типа зачастую препятствует не дефицит медицинских сервисов, а ошибочные представления людей о заболевании.
Большая часть комментариев и высказываний о развитии диабета представляет собой упрощенную или некорректно интерпретированную версию представлений врачей середины ХХ века, например, что диабет становится последствием избыточного потребления сладкого. В текстах о диабете проявляются и более общие страхи перед тяжелыми или хроническими заболеваниями, не основанные на медицинских наблюдениях. Например, миф о том, что сахарный диабет заразен, или о том, что сахарный диабет можно вылечить, в том числе народными средствами. Эти представления, с одной стороны, ведут к обвинению больных в их состоянии, а с другой ‒ создают ложное чувство защищенности: многим кажется, что если они не едят сахар и избегают стрессов, то они застрахованы от заболевания и, как следствие, им можно не следить за своим здоровьем.
