Критерии диагноза сахарный диабет 1 тип


Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.
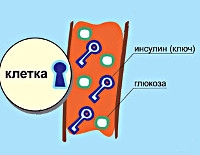
Сахарный диабет 1 типа
Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание. Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость. Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
Источник
Лабораторная диагностика САХАРНОГО ДИАБЕТА
Часть 1. Классификация сахарного диабета
О. И. Залюбовская, доктор медицинских наук, профессор, заведующая кафедрой клинической лабораторной диагностики, Национальный фармацевтический университет
В. В. Зленко, кандидат медицинских наук, доцент кафедры клинической лабораторной диагностики, Национальный фармацевтический университет
Сахарный диабет. История заболевания
Диабет впервые упоминается в книгах выдающихся индий ских врачевателей, о нем знали также арабы и евреи в III веке до н. э. Демет рий из Апамеи и Малой Азии ввел понятие диабет (от греческого «диабайно» — протекаю, прохожу сквозь что-то), из которого следует, что жидкость, введенная в организм человека, не задерживается в нем, не видоизменяется, а проходит и выделяется неизменной. А поскольку слово «диабет переводится с греческого как «истечение», то «сахарный диабет» буквально означает «теряющий сахар». Это отражает основной признак заболевания — потерю сахара с мочой. Еще до нашей эры известный врач Аретаиус писал: «Диабет — загадочная болезнь». Это высказывание актуально и сегодня, потому что причина диабета, и особенно его поздних осложнений, остается во многом неразгаданной.
Ошибаясь в определении сущности диабета, медики все же пытались его лечить, опираясь на наблюдения и опыт. Уже тогда они знали, что диабет сопровождается большим упадком сил, ведущим к смерти.
Прошло более трехсот лет с тех пор, когда была открыта болезнь, которую сейчас называют сахарный диабет (СД).
В XVII веке впервые был обнаружен сладкий привкус мочи у больных диабетом. Позже врачи использовали этот признак для диагностики болезни. В 1869 году при микроскопическом исследовании поджелудочной железы были обнаружены характерные скопления клеток, которые назвали «островками Лангерганса» по имени ученого, открывшего их, но их значение для организма объяснить не удалось. В 1889 году Меринг и Минковский вызвали у животных сахарный диабет, удалив поджелудочную железу, в которой вырабатывается инсулин (от слова «инсула» — островок). В 1921 году исследователям Бантингу и Бесту удалось получить из ткани поджелудочной железы инсулин, который у собаки с сахарным диабетом устранял признаки болезни. И уже в следующем году инсулин впервые был с успехом использован для лечения больного сахарным диабетом. В 1960 году была установлена химическая структура инсулина человека, в 1976 году из инсулина свиньи был синтезирован человеческий инсулин, а в 1979 году был осуществлен полный синтез человеческого инсулина методом генной инженерии.
Эпидемия XXI века
СД — это нарушение обмена веществ, характеризующееся повышением сахара в крови. СД возникает в результате дефектов выработки инсулина, дефекта действия инсулина или обоих этих факторов. Заболевание, помимо повышенного уровня сахара крови, проявляется выделением сахара с мочой, обильным мочеиспусканием, повышенной жаждой, нарушениями жирового, белкового и минерального обменов и развитием осложнений.
СД признан ВОЗ эпидемией неинфекционного происхождения. СД на столько быстро распространяется по планете, что был принят ряд нормативных документов (Сент-Винсентская декларация ВОЗ 1989 года; Веймарская инициатива 1997 года) по борьбе с этим тяжелым заболеванием.
По официальным данным на 01.01.2009 г. в Украине у 1 138 000 человек диагностирован СД — приблизительно 2 % от всей численности населения. Однако истинное их количество, по-видимому, в 2–3 ра за больше. Из случаев заболевания 15,7 % приходится на СД 1 типа. Остальные 84,3 % — на СД 2 типа. Статистические данные о росте заболеваемости этой нозологией во всем мире позволяют предположить, что количество больных каждые 15 лет будет удваиваться.
Коварной особенностью заболевания, преимущественно СД 2 типа, является малосимптомное или бессимптомное течение. Ранняя инвалидизация и смертность больных обусловлены развитием различных сосудистых и неврологических осложнений. Например, 40 % не обусловленных травмой ампутаций конечностей проводится на фоне СД.
Характер глобальной эпидемии диабету придает СД 2 типа, которым по прогнозам, в 2010 году будет страдать 221 млн человек. Дети составляют около 7 % от общего количества больных СД.
По данным ВОЗ, СД сокращает среднюю продолжительность жизни, приводит к серьезным инвалидизирующим осложнениям СД.
Первая унифицированная классификация СД была предложена в 1979 году, впоследствии стала использоваться классификация ВОЗ (1999).
Классификация сахарного диабета (ВОЗ, 1999)
• Сахарный диабет 1 типа (аутоиммунный, идиопатический): разрушение β-клеток поджелудочной железы, которые продуцируют инсулин.
• Сахарный диабет 2 типа — с преиму щественной нечув ствительностью тканей к инсулину или преимущественным дефектом выработки инсулина с нечувствительностью тканей или без нее.
• Гестационный сахарный диабет — возникает во время беременности.
• Другие типы сахарного диабе та (вызванные генетическими дефектами, лекарствами и другими химическими веществами, ин фекциями, панкреатитом, трав мами, удалением поджелудочной железы, акромегалией, синдромом Иценко—Ку шинга, тиреотоксикозом и др.).
Степень тяжести сахарного диабета
• Сахарный диабет легкого течения протекает без осложнений.
• Сахарный диабет средней степени тяжести — наблюдается поражение глаз, почек, нервов.
• Сахарный диабет тяжелого течения — далеко зашедшие осложнения сахарного диабета.
Американская диабетическая асоциация (ADA) в 1997 году предложила новые критерии диагностики и классификацию, модифицированную в 2003 году, в которую включено понятие нарушенного уровня глюкозы натощак.
Классификация СД (АДА, 2003)
1. Тип 1 — возникает в результате разрушения β-клеток поджелудочной железы и обычно приводит к абсолютной инсулиновой недостаточности.
2. Тип 2 — возникает в результате прогрессирующего дефекта секреции инсулина на основе инсулинорезистентности.
3. Другие специфические типы СД, предопределенные разными причинами — генетическими дефектами функции β-клеток, действием инсулина, экзокринной патологии поджелудочной железы и т. п.
4. Гестационный СД (диагностированный во время беременности).
В отдельных больных невозможно четко отличить 1-й тип от 2-го, поскольку клинические проявления этой патологии достаточно разнообразные при обоих типах СД.
Новая классификация предлагает исключить названия «инсулинозависимый» и «инсулинонезависимый» типы сахарного диабета, заменив их арабскими цифрами 1 и 2, поскольку эти названия основываются на виде лечения, получаемого больным, а не на его этио логии.
Новая классификация, в отличие от предшествующей, систематизирует как клинические стадии, так и этиологические типы сахарного диабета и других категорий гипергликемии. Клинические стадии заболевания отражают тот факт, что диабет, независимо от его этиологии, при своем прогрессировании проходит через определенные стадии.
Необходимо признать, что новая классификация сахарного диабета, безусловно, является шагом вперед в развитии клинической диабетологии. А поскольку она на сегодняшний день не принята ВОЗ, то ее положения носят рекомендательный характер. Многие из них дискутируются.
Диагностика СД
Для диагностики диабета у детей и взрослых (мужчин и небеременных женщин) рекомендуется определение уровня глюкозы плазмы натощак (ПГН) (уровень доказательности Е).
В настоящее время не рекомендуется определение гликозилированного гемоглобина (HbA1c) для диагностики СД (уровень доказательности Е).
Критерии диагностики СД у взрослых (мужчин и небеременных женщин) (должен быть один из трех критериев. — Прим. авт.):
а) уровень ПГН ≥ 7,0 ммоль / л (неупотребление пищи в течение 8 часов до проведения анализа) или
б) признаки гипергликемии (полиурия, полидипсия, немотивированная потеря массы тела) или случайный уровень глюкозы плазмы ≥ 11,1 ммоль /л (определение в любое время суток независимо от приема еды) или
в) уровень глюкозы плазмы ≥11,1 ммоль /л во время проведения перорального глюкозотолерантного теста (ПГТТ) с использованием 75 г глюкозы. ПГТТ следует осуществлять у лиц со склонностью к СД, но с нормальными показателями ПГН или с ее нарушенным уровнем.
Критерии диагностики преддиабета
Уровень гипергликемии не отвечает диагностическим критериям СД, нарушенного уровня ПГН или нарушенной толерантности к глюкозе: ПГН составляет 5,6–6,9 ммоль /л; ПГТТ через 2 часа после нагрузки — 7,8–11,0 ммоль /л.
Преддиабет — это состояние, при котором ПГН и ПГТТ отвечают представленным выше данным. Оба критерия преддиабета считаются факторами риска СД и cердечнососудистой патологии в будущем.
Критерии диагностики преддиабета и СД у лиц без характерных симптомов
Активная диагностика преддиабета и СД 2 типа осуществляется у взрослых лиц с избыточной массой тела или ожирением (ИМТ ≥ 25 кг /м2) и наличием одного дополнительного фактора риска диабета и более:
• малоподвижный образ жизни (низкая физическая активность);
• близкие родственники, больные СД;
• представители определенных этнических популяций с высоким риском;
• женщины, родившие ребенка с массой свыше 4,5 кг, или больные гестационным сахарным диабетом (ГСД);
• артериальная гипертензия (ар териальное давление больше или равно 140 / 90 мм рт. ст. или нормальные показатели на фоне антигипертензивной терапии);
• уровень холестерина липопротеинов высокой плотности 2,82 ммоль/л;
• женщины с синдромом поликистозных яичников;
• выявление ПГТТ или ПГН во время предыдущих обследований;
• другие клинические симптомы, соединенные с инсулинорезистентностью;
• сердечно-сосудистая патология.
При отсутствии отмеченных факторов риска активную диагностику преддиабета и диабета следует начинать с 45-летнего возраста (уровень доказательности В).
Если результаты тестирования в норме, их следует повторить, по край ней мере, через 3 года (уровень до ка зательности Е).
Для диагностики преддиабета или СД можно определять уровень как ПГН, так и ПГТТ с использованием 75 г глюкозы (уровень доказательности В).
ПГТТ рекомендуется пациентам с высокими уровнями ПГН с целью луч шего определения риска развития СД (уровень доказательности Е).
При выявлении преддиабета следует обратить внимание на факторы риска сердечно-сосудистой патологии и соответственно их коррекцию (уровень доказательности Е).
Если при разных заболеваниях существуют отличия между тестами для скрининга и диагностики, то при СД такие тесты идентичны.
Диагностика преддиабета и СД 2 типа у детей
На протяжении последнего десятилетия частота СД 2 типа среди детей и подростков неуклонно возрастает.
Показания для активной диагностики СД 2 типа у детей:
• избыточная масса тела;
• наличие двух из таких факторов риска: семейный анамнез СД 2 типа, признаки инсулинорезистентности, ГСД у матери, определенные этнические группы.
Скрининг СД 1 типа
В большинстве случаев впервые выявленного СД 1 типа имеются выраженные диабетические симптомы со значительной гипергликемией. Диагностика наличия аутоантител, которые имеют отношение к СД 1 типа, у лиц без признаков диабета на момент определения нель зя рекомендовать для идентификации лиц с риском его развития. При этом учитывают, что методы определения аутоантител не всегда стандартизированы, отсутствует консенсус относительно последующего наблюдения за лицами с позитивными тестами, незначительный уровень заболеваемости СД 1 типа, а также отсут ствие эффективных методов вмешательства на этом этапе развития СД.
Диагностика ГСД
Скрининг ГСД осуществляется у женщин с факторами риска с использованием при необходимости ПГТТ (уровень доказательности С). Женщин, больных ГСД, следует обследовать с целью выявления СД в течение 6–12 недель после родов с последующим диспансерным наблюдением (уровень доказательности Е).
ГСД определяется как любая степень нарушения толерантности к глюкозе с началом или первым выявлением во время беременности.
Около 7 % всех беременностей (в зависимости от популяции и использованных диагностических тестов могут составлять 1–14 %) осложняются ГСД, что составляет более 200 тыс. случаев ежегодно.
Учитывая риск ГСД как для матери, так и для плода, уже при первом пренатальном визите необ ходимо оценить риск развития ГСД. Женщин с очень высоким риском развития ГСД рекомендуется как можно быстрее после подтверждения беременности обследовать с целью выявления диабета.
Критерии высокого риcкa:
• значительное ожирение;
• ГСД в анамнезе;
• рождение ребенка с большой массой тела;
• наличие глюкозурии;
• наличие случаев СД в семье.
Скрининг ГСД на этой стадии беременности осуществляют, используя стандартные диагностические тесты.
Все женщины с высоким риском развития ГСД (включая тех, у которых не был обнаружен диабет на ранних сроках беременности) повторно обследуют на 24–28-й неделях беременности.
Низкий риск развития ГСД (нет необходимости осуществлять скрининг ГСД) предусматривает такой спектр характеристик:
• возраст до 25 лет;
• нормальная масса тела до беременности;
• отсутствие случаев СД в семье;
• отсутствие нарушения толерантности к глюкозе в анамнезе;
• отсутствие патологии во время предыдущей беременности и родов.
Для скрининга ГСД в период беременности от 24-й до 28-й недели можно использовать два подхода.
Первый (двухэтапный):
1. Определение глюкозы плазмы или сыворотки через 1 час после нагрузки 50 г глюкозы. Уровень глюкозы ≥ 140 мг / дл позволяет идентифицировать до 80 % женщин с ГСД.
2. Проведение ПГТТ с использованием 100 г глюкозы в другой день, если порог гликемии превышает отмеченный показатель.
Второй (одномоментный) — осуществление диагностического ПГТТ (100 г глюкозы) у всех женщин в течение 24–28 недель беременности (преимущественно в специализированных клиниках). Такой тест проводится в утреннее время после 8-часового ночного голодания.
Диагностика ГСД предусматривает, по крайней мере, два из следующих значений уровня глюкозы плазмы: ≥ 5,3 ммоль / л — натощак; ≥ 10,0 ммоль / л — через 1 час; ≥ 8,6 ммоль / л — через 2 часа; ≥ 7,8 ммоль / л — через 3 часа.
Предложены и иные диагностические критерии сахарного диабета и других нарушений углеводного обмена. Помимо стадии нарушенной толерантности к глюкозе, определяется аналогичный ему тест ПГН.
ЛИТЕРАТУРА
1. Atkinson M. A. Atlas of Diabetes (editor C. R. Kahn), 2000, p.4557.
2. Charles M, Clark J Oral therapy in type 2 diabetes: Pharmacological properties and clinical use of currently available agents. Diabetes spectrum, 1998, 11 (4), p. 211221 /
3. Edelman S V, Henry R. R. Diagnosis and management of type II diabetes, 1998, PCI, chapt 7. Oral agens.
4. European Diabetes Policy A Desktop Guide to Type 2 Diabetes Mellitus, Group 19981999.
5. Kannel W. B., Abbot R. D. Inci dence and prognosis of unrecognized myocardial infarc tion: an update of the Framinham Study / / New Engl. J. Med. — 1984. — № 311. — P. 1144-1147. Haffner S. M., Lehto S., Ronnemaa et al. Mortality from coronary heart disease in subjects with type 2 diabetes and in nondiabetic subjects with and without prior myocardial infarction / / N Engl. J. Med. — 1998; 339. — P. 229-234.
6. Stamler J., Vaccaro O., Neanon J. D. Diabetes, ither risk factors and 12-yr cardiovascular mortality for men screened in the Multiple Risk Factor Intervention Trial / / Diabetes Care. — 1993. — № 16. — P. 434-444.
7. The Diabetes Control and Complications Trial (DCCT) Research Group. Effect of intensive diabetes management on macrovascular events and risk factors in the Diabetes Control and Complications Trial / / Am. J. Cardiol. — 1995. — № 75. — P. 894-903.
8. Zimmet P., Mc Carty D., de Courten M The global epidemiology of non-insulindependent diabetes mellitus and the metabolic syndrome / / J Diabetes Complications. — 1997. — 11. — P. 60-68.
9. Балаболкин М. И. Эндокринология, М, Универсум Паблишинг, 1998, с. 367470.
10. Бринк С. Эндокринология, (пер. с англ), М, 1999, с. 777802.
11. Дедов И. И., Фадеев В. В. Введение в диабетологию, М, 1998, с. 1518.
Полный список литературы в редакции
https://www.provisor.com.ua/
© Провизор 1998–2017
Source: provisor.com.ua
Источник
