Лихорадка у больных сахарным диабетом

Сахарный диабет и его осложнения влияют на все процессы, происходящие в теле, в том числе и на такую жизненно важную функцию, как терморегуляция. Температура у диабетика является маркером нарушений метаболизма и инфекционных заболеваний. Границы нормы у взрослых – от 36,5 до 37,2°C. Если произведенные измерения неоднократно дают результат выше, и при этом отсутствуют типичные симптомы вирусного заболевания, необходимо найти и устранить скрытую причину повышенной температуры. Низкая температура еще более опасна, чем высокая, так как может свидетельствовать об истощении защитных сил организма.

Причины повышения температуры тела у диабетиков
Важно знать! Новинка, которую советуют врачи-эндокринологи для Постоянного контроля Диабета! Нужно всего лишь каждый день… Читать далее >>
Повышение температуры, или лихорадка, всегда означает усиленную борьбу иммунитета с инфекцией или воспалением. Чтобы вывести вредные вещества из организма, этот процесс сопровождается ускорением метаболизма. Во взрослом возрасте мы чаще сталкиваемся с субфебрильной лихорадкой — незначительным повышением температуры, не более 38°C. Это состояние не представляет опасности, если повышение кратковременное, до 5 дней, и сопровождается симптомами простуды, включая незначительные: боль в горле утром, першение в течение дня, легкий насморк. Как только бой с инфекцией будет выигран, температура снизится до нормы.
 Доктор медицинских наук, врач-ортопед – Татьяна Яковлева
Доктор медицинских наук, врач-ортопед – Татьяна Яковлева
Уже много лет я изучаю заболевания суставов и знаю, что эти болезни молодеют с каждым годом.
Спешу сообщить хорошую новость – появился новый препарат. Природные компоненты, входящие в состав препарата, способствуют снятию боли, отёчности и запускают механизм регенерации хрящевой ткани.
>> ПОДРОБНЕЕ О ПОЛУЧЕНИИ ПРЕПАРАТА
Если у больных диабетом температура держится на высоком уровне больше недели, она может свидетельствовать о более серьезных нарушениях, чем банальная простуда:
- Осложнения простудных заболеваний на другие органы, чаще на легкие. У больных диабетом, особенно пожилых с длительным стажем болезни, иммунитет ослаблен, поэтому вероятность пневмонии у них выше.
- Воспалительные заболевания мочевыводящей системы, самые распространенные из них – цистит и пиелонефрит. Риск этих нарушений выше у людей с некомпенсированным диабетом, так как у них сахар частично выводится с мочой, что усиливает риск инфицирования органов.
- Регулярно повышенный сахар активизирует работу грибков, что приводит к кандидозу. Чаще кандидоз встречается у женщин в виде вульвовагинита и баланита. У людей с нормальным иммунитетом эти заболевания редко влияют на температуру. При сахарном диабете воспаления в очагах поражения сильнее, поэтому у больных может наблюдаться субфебрилитет.
- У диабетиков выше риск самых опасных бактериальных инфекций – стафилококковых. Золотистый стафилококк может вызвать воспаления во всех органах. У больных диабетом с трофическими язвами повышенная температура может свидетельствовать об инфицировании ран.
- Прогрессирование язвенных изменений у больных с диабетической стопой может привести к сепсису – смертельно опасному состоянию, требующему неотложной госпитализации. В такой ситуации наблюдается резкий скачок температуры до 40°C.
Реже лихорадку провоцируют анемии, злокачественные новообразования, туберкулез и другие болезни. Ни в коем случае нельзя откладывать поход к врачу с температурой неизвестного происхождения. Чем раньше будет установлена ее причина, тем лучшим окажется прогноз лечения.
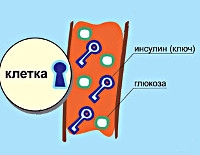
Повышение температуры при диабете всегда сопровождается гипергликемией. Высокий сахар – следствие лихорадки, а не ее причина. В период борьбы с инфекциями организм нуждается в большем количестве инсулина. Чтобы избежать кетоацидоза, больным нужно на время лечения увеличивать дозу инсулина и сахароснижающих препаратов.
Причины снижения температуры тела диабетиков
Гипотермией считается снижение температуры до 36,4°C и менее. Причины физиологической, нормальной гипотермии:
- При переохлаждении температура может немного снизиться, но после попадания в теплое помещение быстро нормализуется.
- В пожилом возрасте в норме температура может держаться на уровне 36,2°C.
- Рано утром незначительная гипотермия – обычное состояние. После 2 часов активности она обычно нормализуется.
- Период выздоровления от тяжелых инфекций. Повышенная активность защитных сил по инерции сохраняется еще некоторое время, поэтому возможна пониженная температура.

Патологические причины гипотермии при сахарном диабете:
| Причина | Характеристика |
| Недостаточная доза инсулина при 1 типе диабета. | Пониженная температура тела у диабетиков может быть связана с голоданием клеток. Если ткани организма не получают достаточного количества глюкозы, образуется серьезный дефицит энергии. Недостаток питания приводит к нарушению терморегуляции. Больной диабетом ощущает слабость, холод в конечностях, непреодолимую тягу к сладкому. |
| Сильная инсулинорезистентность при 2 типе диабета, отказ от лекарств. | |
| Голодовки, жесткие диеты. | |
| Хронические гипогликемии из-за неправильного лечения диабета, часто ночные. | |
| Гормональные заболевания, чаще всего гипотиреоз. | Обмен веществ нарушается из-за недостатка тиреоидных гормонов. |
| Сепсис у диабетиков пожилого возраста, с плохим иммунитетом, множественными осложнениями. | Чаще сопровождается повышенной температурой. Гипотермия в этом случае – настораживающий признак, свидетельствует о поражении нервной системы, отвечающей за терморегуляцию. |
| Печеночная недостаточность, при 2 типе диабете может быть осложнением жирового гепатоза. Усугубляется состояние ангиопатией. | Из-за недостаточного глюконеогенеза увеличивается частота гипогликемий. Также нарушается функция гипоталамуса, что ведет к снижению температуры. |
Правильное поведение при высокой температуре
Все заболевания, которые сопровождаются повышением температуры, при сахарном диабете приводят к усилению инсулинорезистентности. Функции инсулина, наоборот, ослабляются из-за усиленного выброса гормонов стресса. Это приводит к появлению гипергликемии уже через пару часов после начала болезни.
Больные с 1 типом диабета нуждаются в увеличенных дозах инсулина. Для коррекции используется короткий инсулин, он добавляется в дозу препарата перед едой, или производится 3-4 дополнительные корректирующие подколки в сутки. Увеличение дозы зависит от температуры, и составляет от 10 до 20% от обычного количества.
При 2 типе диабета сахар можно скорректировать при помощи низкоуглеводной диеты и дополнительного Метформина. При длительной тяжелой лихорадке больным требуется небольшие дозы инсулина как дополнение к обычному лечению.
Лихорадка при сахарном диабете часто сопровождается ацетонемическим синдромом. Если вовремя не уменьшить глюкозу крови, может начаться кетоацидотическая кома. Снижать температуру при помощи лекарств нужно, если она превысила 38,5°C. Предпочтение при диабете отдается таблетированным средствам, так как сиропы содержат много сахара.
Как повысить температуру
При сахарном диабете принятия срочных мер требует гипотермия у больных с обширными язвами или гангреной. Длительное бессимптомное падение температуры требует обследования в медучреждении для выявления его причины. Если нарушений не обнаружено, повысить температуру тела поможет коррекция терапии диабета и изменение образа жизни.

Больным рекомендуют:
- провести суточный мониторинг сахара крови для выявления скрытых гипогликемий. При их обнаружении необходимы коррекция диеты и уменьшение дозы сахароснижающих средств;
- заниматься физкультурой, чтобы улучшить поступление глюкозы в ткани;
- не исключать полностью все углеводы из диеты, оставить самые полезные из них – медленные;
- для улучшения терморегуляции в распорядок дня добавить контрастный душ.
Если сахарный диабет осложнен нейропатией с нарушением температурной чувствительности, к гипотермии может приводить слишком легкая одежда в холодную погоду.
Коррекция питания
При высокой температуре обычно не хочется есть. Для здоровых людей временная потеря аппетита не опасна, а вот у больных с нарушенным метаболизмом может спровоцировать гипогликемию. Чтобы избежать падения сахара, диабетику нужно каждый час употреблять по 1 ХЕ углеводов – подробнее о хлебных единицах. Если обычная еда не радует, можно временно перейти на облегченный вариант питания: периодически съедать то пару ложек каши, то яблоко, то немного йогурта. Полезны будут продукты с калием: курага, бобовые, шпинат, авокадо.
Усиленное питье при высокой температуре полезно всем больным, но диабетикам с гипергликемией в особенности. У них высок риск кетоацидоза, особенно если лихорадка сопровождается рвотой или диареей. Чтобы избежать обезвоживания и не усугубить состояние, каждый час надо мелкими глотками выпивать стакан воды.
При гипотермии важно наладить регулярное дробное питание, убрать длительные промежутки без еды. Разрешенное количество углеводов распределяют равномерно на весь день, предпочтение отдают жидкой горячей пище.
- Наша статья в тему: меню диабетика со 2-ым типом заболевания
Опасные симптомы, требующие врачебной помощи
Самые грозные осложнения сахарного диабета, которые могут сопровождаться изменением температуры – острая гипо- и гипергликемия. Эти нарушения за считанные часы способны привести к коме.
Обязательно изучите! Думаете таблетки и инсулин единственный выход держать сахар под контролем? Неправда! Самостоятельно в этом убедиться вы можете начав использовать… читать подробнее >>
Срочная медицинская помощь требуется, если:
- рвота или диарея длятся больше 6 часов, основная часть употребленной жидкости тут же выводится наружу;
- глюкоза крови выше 17 единиц, и вам не удается ее уменьшить;
- в моче обнаруживается высокий уровень ацетона — об этом читайте тут;
- больной диабетом быстро теряет вес;
- у диабетика затруднено дыхание, наблюдается одышка;
- присутствует сильная сонливость, ухудшилась способность мыслить и формулировать фразы, появилась беспричинная агрессия или апатия;
- температура тела при сахарном диабете выше 39 °C, не сбивается препаратами более чем на 2 часа;
- симптомы простуды не ослабевают спустя 3 дня после начала болезни. Сильный кашель, слабость, боль в мышцах сохраняются более недели.
Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.
Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание. Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость. Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.