Липоидный некробиоз при сахарном диабете
Эпидемиология
Средний возраст начала липоидного некробиоза составляет 30 лет, но это заболевание может возникнуть в любом возрасте. Возраст возникновения колеблется от младенчества до восьмидесяти лет. Болезнь имеет тенденцию развиваться в более раннем возрасте у пациентов с сахарным диабетом. Женщины страдают этим заболеванием в 3 раза чаще мужчин.
Признаки и симптомы
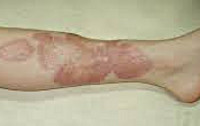
Липоидный некробиоз чаще всего проявляется на голенях пациента, часто на обеих ногах, хотя это может также произойти на предплечьях, руках, туловище и, реже, на сосках, пенисе и шрамах от хирургических вмешательств. Поражения часто протекают бессимптомно, но могут стать более чувствительными и изъязвляться при травмах. Первым симптомом диабетического липоидного некробиоза часто является аномальное покраснение кожи (эритема), которое не обязательно связано с травмой. В какой степени липоидный некробиоз передается по наследству – неизвестно.
Это заболевание появляется как жесткая, вспухшая область кожи. Центр пораженного участка обычно имеет желтоватый оттенок, а окружающая его область является темно-розовой. Пораженный участок кожи может распространяться, увеличиваясь в размерах, или превратиться в открытую рану. Когда это происходит, пациент подвергается большему риску развития язв. Если повреждение кожи происходит на пораженной области, оно может не заживать должным образом или может оставить темный шрам.
Патофизиология
Несмотря на то, что точная причина этого состояния неизвестна, это воспалительное заболевание характеризуется дегенерацией коллагена в сочетании с гранулематозной реакцией. Оно всегда вовлекает дерму диффузно, а иногда также вовлекает в себя более глубокий слой жира. Обычно дермальные кровеносные сосуды утолщаются (микроангиопатия). Это может быть вызвано наружной травмой, хотя часто не связано с какой-либо травмой.
Диагностика
Липоидный некробиоз диагностируется с помощью биопсии кожи, демонстрируя поверхностный и глубокий периваскулярный и интерстициальный смешанный воспалительный клеточный инфильтрат (включая лимфоциты, плазматические клетки, мононуклеарные и многоядерные гистиоциты и эозинофилы) в дерме и подкожном сегменте, а также некротический васкулит с прилежащим некробиозом и некрозом придаточных структур. Области некробиоза часто более обширны и менее четко определены, чем при кольцевидной гранулеме. Присутствие липидов в некробиотических областях может быть выявлено при окраске суданом. Холестериновые трещины, фибрин и муцин также могут присутствовать в областях некробиоза. В зависимости от тяжести некробиоза, некоторые типы клеток могут быть более преобладающими. Когда поражение находится на ранних стадиях, могут присутствовать нейтрофилы, тогда как на более поздних стадиях развития могут преобладать лимфоциты и гистиоциты.
Лечение
Четко определенного метода лечения липоидного некробиоза нет. Это заболевание можно лечить с помощью ПУВА-терапии и усиленного терапевтического контроля.
Хотя существуют некоторые методы, которые могут быть использованы для уменьшения признаков некробиоза, такие как пероральный прием низких доз аспирина, использование стероидного крема или инъекция в пораженный участок – этот процесс может быть эффективен лишь в небольшом проценте случаев диабетического липоидного некробиоза.
Лечение требуется не во всех случаях. Иногда эффективны следующие методы лечения:
- Топические стероиды, обычно под окклюзионной повязкой;
- Интралесиональные инъекции стероидов или стероидные таблетки;
- Комбинация аспирина и дипиридамола;
- Таблетки оксипентифиллина;
- Ниацинамид;
- Циклоспорин (перорально);
- Биологические агенты;
- Фотохимиотерапия (ПУВА);
- Фотодинамическая терапия;
- Эфиры фумаровой кислоты.
Язвенный липоидный некробиоз может потребовать агрессивного лечения.
Прогноз
Липоидный некробиоз не очень хорошо поддается лечению. Заболевание обычно носит хронический характер с переменной прогрессией и рубцеванием. Известны случаи плоскоклеточного рака при застарелых поражениях липоидного некробиоза, связанные с предшествующей травмой и изъязвлением.
С косметической точки зрения, прогноз диабетического липоидного некробиоза плохой. Лечение полезно для прекращения расширения отдельных очагов поражений. Изъязвления кожных поражений могут вызывать значительную болезненность, что требует длительного лечения ран. Эти изъязвления могут быть болезненными, инфицироваться и заживать рубцами.
Липоидный некробиоз (болезнь Оппенгейма-Урбаха) — хроническое заболевание кожи, обусловленное отложением жиров в участках кожи с дегенеративными и некробиотическими изменениями. Характерным является появление в коже узелков, слияния которых образуют плотные бляшки с блестящей поверхностью. Точная диагностика заболевания проводится по данным гистологического исследования. Важным моментом является определение уровня сахара в крови. Лечение липоидного некробиоза осуществляется глюкокортикоидными мазями, антиоксидантами, препаратами для улучшения микроциркуляции, лазеротерапией. У диабетиков основная терапия заключается в приеме противодиабетических препаратов и введении инсулина.
Общие сведения
Липоидный некробиоз относиться к локализованным липоидозам кожи. 75% случаев заболевания наблюдается у пациентов с сахарным диабетом. Наиболее часто болеют люди в возрасте от 20 до 40 лет, дети и престарелые — реже. Женщины заболевают примерно в 3 раза чаще мужчин. Липоидный некробиоз достаточно редкое заболевание. Им страдает около 4% диабетиков.

Липоидный некробиоз
Причины возникновения липоидного некробиоза
Возникновение липоидного некробиоза связывают с происходящими в организме метаболическими нарушениями, в частности углеводного и жирового обмена. Важную роль играет и нарушение микроциркуляции отдельных участков кожи, которое наблюдаются у больных сахарным диабетом или после перенесенных травм (ушибы, укусы, ранения и т. п.) Нарушение микроциркуляции приводит к дегенеративным изменениям клеток кожи и их некробиозу — изменению внутриклеточного обмена веществ. В результате наблюдается жировое перерождение клеток.
Симптомы липоидного некробиоза
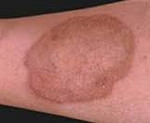
Липоидный некробиоз начинается с появления на коже небольших розовато-красных узелков округлой формы. По периферии узелки окружены фиолетово-синей каемкой, а в центре они имеют западение желтовато-серого цвета. Наряду с этими элементами могут образовываться мелкие подкожные узелки красного цвета, представляющие собой кистозные расширения капилляров.
Узелки липоидного некробиоза склонны к периферическому росту и со временем сливаются в плоские плотные бляшки, гладкая поверхность которых обладает специфическим блеском. Центральная часть бляшки напоминает проявления склеродермии, кожа над ней атрофична, имеет сглаженный рисунок и будто покрыта полупрозрачной пленочкой. По периферии бляшки проходит узкий немного возвышающийся валик бурой или синюшно-красной окраски.
Поражение кожи при липоидном некробиозе не бывает единичным. Характерно симметричное расположение бляшек справа и слева. Наиболее часто поражается кожа нижних конечностей. Типичная локализация процесса при липоидном некробиозе — голени (в 80% случаев). Встречаются поражения кожи бедер, туловища, предплечий и волосистой части головы.
При неосложненном течении при липоидного некробиоза изменения кожи не сопровождаются никакими субъективными ощущениями. Чувство покалывания, жжение и болезненность появляются, если на коже образуются поверхностные дефекты и изъязвления. Тяжелое осложненное течение заболевания наблюдается у пациентов с сахарным диабетом. Замечена прямая зависимость интенсивности проявлений липоидного некробиоза от уровня сахара в крови. При его повышении наблюдается увеличение площади поражения кожных покровов и возникновение плохо заживающих язв. Снижение сахара крови приводит к частичному или полному рассасыванию бляшек и уменьшению площади поражения.
Специфической формой липоидного некробиоза является хронический прогрессирующий гранулематоз Мишера. Он характеризуется образованием на коже дискообразных бляшек большого размера и деревянной плотности.
Липоидный некробиоз протекает длительно. Самопроизвольный регресс симптомов этого заболевания наблюдался лишь в исключительных случаях. Часто после исчезновения симптоматики на фоне лечения заболевание развивается снова.
Диагностика липоидного некробиоза
Типичная клиническая картина зачастую позволяет поставить диагноз липоидного некробиоза, особенно при его возникновение у больного сахарным диабетом. Диагноз подтверждается данными гистологического исследования образца, полученного при биопсии пораженного участка кожи. Характерным является обнаружение в дерме очагов некробиоза, а также фиброза и разрастания эндотелия кровеносных сосудов дермы. Эпидермис часто неизменен. В ходе гистологического исследования применяют специфическое окрашивание суданом для обнаружения липидов, при этом по ржаво-коричневой окраске выявляют многочисленные внеклеточные скопления жировых зерен.
В диагностике липоидного некробиоза обязательно определение сахара крови, при необходимости — проведение глюкозо-толерантного теста. Дифференциальный диагноз липоидного некробиоза проводят со склеродермией, бугорковым сифилисом, кольцевидной гранулемой, саркоидозом, папулонекротическим васкулитом, индуративной эритемой Базена, узловатой эритемой.
Лечение липоидного некробиоза
У пациентов с сахарным диабетом основой лечения липоидного некробиоза является терапия сахарного диабета и нормализация уровня сахара крови. С этой целью рекомендовано лечение у эндокринолога с подбором оптимальных доз инсулина или противодиабетических препаратов (глибенкламид, гликлазид, толбутамид, метформин и др.) Дополнительно применяют глюкокортикоидные мази и внутриочаговое введение глюкокортикоидов, антиоксиданты (препараты витамина Е, липоевая кислота) и средства, улучшающие микроциркуляцию (пентоксифиллин, дипиридомол, ксантинола никотинат).
В отношении очагов липоидного некробиоза эффективны лучи Букки (сверхмягкое рентгеновское излучение) и облучение рентгеновскими лучами. Одним из способов терапии является комбинированная лазеротерапия, сочетающая чрескожное лазерное облучение крови и последующее импульсное лазерное облучение очагов поражения. В отдельных случаях показано хирургическое иссечение патологических очагов.
Липоидный некробиоз – лечение в Москве
Некробиоз липоидный (синонимы: липоидный диабетический некробиоз, атрофический пятнистый липоидный дерматит) встречается у 4 % больных сахарным диабетом.
Причины и патогенез липоидного некробиоза до настоящего времени окончательно не установлены. Считают, что основой заболевания являются микроциркуляторные нарушения, в возникновении которых большое значение имеют циркулирующие в крови токсины, иммунные комплексы, нейро-эндокринные нарушения. Липоидный некробиоз часто встречается у больных сахарным диабетом, поскольку диабетическая микроангиопатия сопровождается дезорганизацией соединительной ткани и отложением гликопротеина на стенках сосудов. В результате этого происходит отложение липидов в очаге поражения. Триггер-факторами могу г быть различные травмы кожи (ушибы, царапины, укусы насекомых и др.). Имеются сообщения о роли перекисного окисления липидов в патогенезe липоидного некробиоза.
Симптомы липоидного некробиоза. Клинически обычно имеются склеродермоподобные бляшки, наиболее часто располагающиеся по передней поверхности голеней с резко выраженной центральной рубцевидной атрофией и телеангиэктазиями, иногда с изъязвлением; реже поверхностные рассеянные очаги с небольшим уплотнением или без него и едва заметной атрофией, окруженные застойного вида эритемой: рассеянные или группирующиеся узелковые высыпания с формированием очагов, сходных с кольцевидной гранулемой. Встречаются редкие варианты: папулонекротичсский, саркоидоподобный, напоминающий стойкую возвышающуюся эритему, панникулит, узловатую эритему, ксантомы, красную волчанку, злокачественный атрофический папулез Дегоса.
Липоидный некробиоз может возникнуть в любом возрасте. Чаще болеют женщины. У большинства больных очаги поражения локализуются на нижних конечностях (голени, стопы), но могут встречаться и на других участках кожи. Заболевание начинается с появления пятнистых или узелковых элементов, цвет которых варьирует от желтовато-красноватого, красновато-коричневого до сиреневого. Элементы имеют четкие границы, гладкую поверхность, округлую или неправильную форму, небольшую инфильтрацию. Иногда на поверхности наблюдается небольшое шелушение. Со временем отмечается периферический рост и слияние этих элементов, в результате чего образуются бляшки округлой или овальной формы, полициклических очертаний, состоящие из периферической и центральной части. Периферическая часть имеет красно-бурый или красно-синюшный оттенок и слегка возвышается над уровнем окружающей кожи. Центральная часть желтовато-бурого цвета или цвета слоновой кости с гладкой поверхностью несколько западает. Очаг поражения иногда напоминает бляшечную склеродермию. Весьма часто на поверхности очагов поражения отмечаются многочисленные телеангиэктазии, в результате травм – эрозии, язвы. Субъективные ощущения отсутствуют.
Кроме вышеописанной классической формы существуют склеродермоподобная, поверхностно бляшечная, типа кольцевидной гранулемы формы липоидного некробиоза.
Склеродермоподобная форма встречается наиболее часто. Она характеризуется наличием па коже единичных, реже – множественных округлых бляшек неправильных очертаний, с блестящей поверхностью. За счет выраженной инфильтрации при пальпации очагов поражения определяется склеродермоподобное уплотнение. Кожа над очагами в складки не собирается. Процесс часто заканчивается образованием рубневитной атрофии. У некоторых больных (особенно при сахарном диабете) на поверхности очагов появляются поверхностные язвы неправильных очертаний с мягкими, слегка подрытыми, краями. Язвы имеют серозно-геморрагическое отделяемое, при подсыхании которого образуются темно-коричневые корки. Субъективные ощущения обычно отсутствуют, лишь при изъязвлении появляется болезненность.
Липоидный некробиоз типа кольцевидном гранулемы часто локализуется па кистях, лучезапястных суставах, реже – па лице, туловище. Очаги поражения имеют кольцевидную форму, по периферии окружены валиком синюшно-красного или розовато-синюшного цвета с желтоватым оттенком. В центре очага кожа на вид слегка атрофична или не изменена. Клиническая картина напоминает кольцевидную гранулему.
Поверхностно-бляшечная форма характеризуется образованием множественных бляшек округлых или неправильных фестончатых очертаний, размерами от небольшой монеты до ладони взрослого и более, розовато-желтоватого цвета, окаймленных фиолетово-красноватым или сиреневато-розовым ободком шириной 2-10 см. Уплотнение в основании бляшек отсутствует, возможно мелкопластинчатое шелушение па их поверхности.
Гистопатология. В эпидермисе отмечаются гиперкератоз, изредка – атрофия и вакуольная дистрофия базального слоя. В дерме наблюдаются изменения сосудов продуктивного характера, некробиоз коллагена, отложение липоидов, инфильтрат, состоящий из гистиоцитов, лимфоцитов, фибробластов, эпителиоидных и гигантских клеток чужеродных тел. В стенках кровеносных сосудов имеются характерные признаки диабетической микроаигиопатии (фиброз и гиалиноз стенок, пролиферация эндотелия и тромбоз малых сосудов). В зависимости от гистологической картины различают гранулематозный или некробиотический тип тканевой реакции. При окраске выявляют липоидные отложения.
Патоморфология. В дерме возможны два типа изменений: некробиотичсский и гранулематозный. При некробиотическом типе преимущественно в глубоких отделах дермы имеются различных размеров, нерезко ограниченные очаги некробиоза коллагеновых волокон. Волокна аморфные, базофильные, определяется небольшое количество “ядерной пыли”.
По периферии очагов некробиоза. а также в толще всей дермы и даже в подкожном жировом слое располагаются периваскулярные и очаговые инфильтраты из лимфоидных клеток, гистиоцитов, фибробластов, иногда с наличием групп эпителиоидных клеток. Часто встречаются гигантские многоядерные клетки типа инородных тел. Отмечаются значительные изменения в сосудах: пролиферация эндотелия, утолщение стенок, сужение просветов. При окраске Суданом красным и шарлахом в очагах некробиоза часто (но не всегда) выявляют большое количество жира, окрашивающегося в ржаво-коричневый цвет, в отличие от оранжево-красной окраски нейтрального жира подкожного жирового слоя. При гранулематозном типе изменений видны гранулематозные очаги, состоящие из гистиоцитов, эпигелиоидных и гигантских клеток. Очаги некробиоза и отложения жира выражены менее четко, чем при некробиотическом типе, а иногда отсутствуют. Изменения такого характера некоторые авторы рассматривают как проявления своеобразного заболевания – прогрессивного хронического дискообразного гранулематоза Мишера-Ледера (granulomatosis discifoimis chronica progressiva Miescher-Leder). Эпидермис при липоидном некробиозе не изменен или несколько атрофичен, в очагах изъязвления разрушен. В старых очагах выражен склероз, мелкие сосуды в этих участках склерозированы, просветы их закрыты, отмечается периваскулярный фиброз, очень редко – гигантоклеточная реакция.
Гистогенез. Основная роль в развитии заболевания отводится микроангиопатиям различного происхождения, в первую очередь диабетического, с последующим отложением липидов. С помощью реакции флюоресценции обнаруживается отложение IgM и С3-компонента комплемента в стенках сосудов и в зоне дермо-эпидермальной границы в очагах поражения. В развитии микроангиопатий имеют значение гормональные нарушения, активация свободнорадикального окисления липидов, увеличение в сыворотке крови больных уровня липидов. При иммуноморфологическом исследовании с антисыворотками к антигену S-100 показано уменьшение числа нервных окончаний в бляшках, с чем связывают снижение кожной чувствительности в этих зонах.
Лечение липоидного некробиоза. Необходимо выявление и лечение сахарного диабета. Рекомендуются диета, бедная углеводами и жирами, сосудистые препараты (никотиновая кислота, трентал и др.), антиоксиданты (липоевая кислота, альфа-токоферол), внутриочаговые инъекции кортикостероидов и инсулина. Наружно применяют длительное втирание кортикостероидных мазей, физиотерапевтические процедуры (ультразвук, лазеротерапия).
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
