Локус контроль у больных сахарным диабетом

В Российской Федерации сохраняется тенденция к увеличению количества больных сахарным диабетом (СД), преимущественно за счёт СД 2-го типа. По данным современных исследований, увеличилось количество пациентов с компенсированным течением и уменьшилась доля пациентов с выраженной декомпенсацией СД, однако проблема развития и повышения качества медико-психологической помощи остаётся актуальной [1].
В современной диабетологии ставится вопрос об активном участии больных СД 2-го типа в изменении образа жизни и необходимости следования терапевтическому режиму [2]. При этом существенная роль в их деятельности, на наш взгляд, принадлежит волевой саморегуляции и локусу контроля (ЛК), так как больным СД 2-го типа необходимо перестроить свою жизнь, изменить привычки и стиль питания. Знание особенностей проявления ЛК и уровня волевой саморегуляции, оказывающих выраженное влияние на поведение пациентов, связанное с заболеванием, даёт возможность найти правильный индивидуальный подход к каждому пациенту и осуществлять психотерапевтический контроль с целью достижения и поддержания компенсации углеводного обмена. ЛК, настойчивость и самообладание отражают позицию больного по отношению к заболеванию, определяют стратегию поведения и вследствие этого влияют на результаты лечения.
С целью исследования выраженности волевой саморегуляции и уровня субъективного контроля на базе эндокринологического отделения Адыгейской республиканской клинической больницы нами обследованы 409 больных СД 2-го типа: 284 женщины и 125 мужчин. Средний возраст составил 56,08±1,26 года (39÷75 лет), средняя продолжительность заболевания — 10,04±0,99 го-
да (0,5÷36 лет).
Группу разделили на две подгруппы:
– первая подгруппа — пациенты с инсулиннезависимым СД (ИНСД), принимающие сахароснижающие препараты, 268 человек: 87 мужчин и 181 женщина;
– вторая подгруппа — пациенты с инсулинопотребным СД (ИПСД), получающие инсулин, 141 человек: 141 женщина и 38 мужчин.
Особенностью обследованной выборки было то обстоятельство, что в неё были включены больные СД 2-го типа в субкомпенсированной и декомпенсированной стадиях течения заболевания, из них 53,2% больных ИНСД с субкомпенсированным и 66,9% ИПСД с декомпенсированным течением заболевания.
Исследование проведено при помощи методик «Исследование волевой саморегуляции» (А.В. Зверькова и Е.В. Эйдмана) и «Уровня субъективного контроля» (Е.Ф. Бажина, Е.А. Голынкиной и Л.М. Эткинда). Полученные данные обработаны при помощи статистической программы SPPS 20.
Таблица 1
Средние значения уровня субъективного контроля в различных сферах жизни у больных сахарным диабетом 2-го типа
при различных вариантах его течения по методике «Уровень субъективного контроля»
(Бажин Е.Ф., Голынкина Е.А., Эткинд Л.М.)
Шкалы (n=٤٠٩) | Подгруппы | Среднее | Стандартное отклонение | Стандартная ошибка |
Ио | ИНСД | 4,02 | 1,258 | 0,125 |
ИПСД | 3,59 | 1,397 | 0,160 | |
Всего | 3,84 | 1,333 | 0,100 | |
Ид | ИНСД | 5,68 | 1,825 | 0,181 |
ИПСД | 5,29 | 1,832 | 0,210 | |
Всего | 5,51 | 1,833 | 0,137 | |
Ин | ИНСД | 3,75 | 1,377 | 0,136 |
ИПСД | 3,47 | 1,724 | 0,198 | |
Всего | 3,63 | 1,536 | 0,115 | |
Ис | ИНСД | 5,03 | 1,532 | 0,152 |
ИПСД | 4,47 | 1,732 | 0,199 | |
Всего | 4,79 | 1,639 | 0,123 | |
Ип | ИНСД | 4,22 | 1,383 | 0,137 |
ИПСД | 3,97 | 1,414 | 0,162 | |
Всего | 4,11 | 1,398 | 0,105 | |
Им | ИНСД | 5,70 | 1,597 | 0,158 |
ИПСД | 5,20 | 1,424 | 0,163 | |
Всего | 5,48 | 1,541 | 0,116 | |
Из | ИНСД | 4,61 | 1,854 | 0,183 |
ИПСД | 4,38 | 1,681 | 0,193 | |
Всего | 4,51 | 1,781 | 0,133 |
Примечание: ИНСД — инсулиннезависимый сахарный диабет; ИПСД — инсулинопотребный сахарный диабет; Ио — общая интернальность; Ид — интернальность в сфере достижений; Ин — интернальность в сфере неудач; Ис — интернальность в сфере семейных отношений; Им — интернальность межличностная; Из — интернальность в сфере здоровья.
При анализе полученных данных, представленных в табл. 1, по методике «Уровень субъективного контроля» [3] отмечено снижение уровня субъективного контроля личности над значимыми событиями жизни у 74% больных СД 2-го типа (среднее значение всей выборки 3,84±1,333 балла), особенно при ИПСД 2-го типа.
Снижение общей интернальности у больных ИПСД (среднее значение 3,59±1,397 балла) по сравнению с больными ИНСД (среднее значение 4,02±1,258 балла; p <0,034) наглядно представлено на рис. 1.

Рис. 1. Значимые различия уровня субъективного контроля в различных сферах жизни у больных сахарным диабетом 2-го типа при различных вариантах его течения по методике «Уровень субъективного контроля», средние значения; ИНСД — инсулиннезависимый сахарный диабет; ИПСД — инсулинопотребный сахарный диабет; Ио — общая интернальность; Ид — интернальность в сфере достижений; Ин — интернальность в сфере неудач; Ис — интернальность в сфере семейных отношений; Им — интернальность межличностная; Из — интернальность в сфере здоровья
Значительно преобладает количество больных СД 2-го типа с умеренным ЛК (среднее значение всей выборки 5,51±1,833 балла), выявленным в сфере достижений, низким (среднее значение всей выборки 3,63±1,536 балла) — в области неудач независимо от варианта клинического течения (см. рис. 1). Низкая интернальность в сфере неудач больше выражена у больных ИПСД (среднее значение 3,47±1,724 балла). Сочетание интернальности в сфере достижений с экстернальностью в сфере неудач отражает склонность больных СД 2-го типа воспринимать свои успехи как результат собственной активности, обладая высокой степенью уверенности в том, что смогут добиться намеченных целей. В то же время, когда больные СД 2-го типа сталкиваются с собственной неудачей и неприятностями, то воспринимают их как результат действия не зависящих от них сил и обстоятельств, что может играть защитную роль, снижая уровень тревожности и неуверенности в себе.
Преобладание больных с ЛК в области межличностных отношений в пределах средних значений (среднее значение всей выборки 5,48±1,541 балла) отмечено у значительной части (89,4%) обследованных нами больных. Эти данные позволяют предположить, что за неформальные отношения ответственны сами больные СД 2-го типа, чувствуя, что способны вызывать симпатию у других. Однако у больных ИПСД интернальность в межличностных отношениях значимо снижается (среднее значение 5,2±1,424 балла; p <0,032), то есть у них снижается желание брать на себя ответственность за отношения с окружающими.
В области производственных отношений у больных СД 2-го типа снижена способность контролировать ситуацию межличностного взаимодействия с коллегами, выявлена тенденция перекладывать ответственность за то, как складываются профессиональные отношения, на партнёров по общению, на что указывает низкий уровень интернальности в области производственных отношений (среднее значение всей выборки 4,11±1,398 балла), отмеченный в обеих в подгруппах больных СД 2-го типа.
Значимые различия (p <0,025) выявлены при сравнении уровня интернальности в области семейных отношений в группах с различным вариантом течения. Так, в подгруппе ИПСД среднее значение 4,47 ±1,732 балла в сравнении с умеренным уровнем интернальности у больных ИНСД (среднее значение 5,03±1,532 балла) позволяет предположить, что больные ИПСД считают семейные отношения зависящими от влияния других членов семьи и случайностей судьбы. Не удовлетворены состоянием своего здоровья и считают его результатом воздействия внешних факторов 57,8% (среднее значение всей выборки 4,51±1,781 балла) всех больных СД 2-го типа, воспринимая своё здоровье в большей степени как зависящее от внешних воздействий, случайностей. Они практически не склонны прилагать собственные усилия для его восстановления и профилактики осложнений (см. табл. 1). Эти характеристики более выражены у больных ИПСД (среднее значение 4,38±1,681 балла).
При анализе различий выраженности индексов волевой саморегуляции по методике «Исследование волевой саморегуляции» А.В. Зверькова и Е.В. Эйдмана [4] у больных СД 2-го типа значимых различий между различными вариантами течения не выявлено (табл. 2 и рис. 2).
Таблица 2
Индексы волевой саморегуляции у больных сахарным диабетом 2-го типа при различных вариантах его течения по методике «Исследование волевой саморегуляции» (средние значения)
Субшкалы | Первая подгруппа, ИНСД | Вторая подгруппа, ИПСД | Между подгруппами | |||||
Среднее значение | Стандартное отклонение | Стандартная ошибка | Среднее значение | Стандартное отклонение | Стандартная ошибка | F | Значимость | |
Общая воля | 12,51 | 3,722 | 0,259 | 12,19 | 4,411 | 0,527 | 0,359 | 0,549 |
Настойчивость | 8,54 | 2,859 | 0,199 | 8,33 | 3,211 | 0,384 | 0,278 | 0,599 |
Самообладание | 6,64 | 2,301 | 0,160 | 6,74 | 2,647 | 0,316 | 0,104 | 0,747 |
Примечание: ИНСД — инсулиннезависимый сахарный диабет; ИПСД — инсулинопотребный сахарный диабет.

Рис. 2. Индексы волевой саморегуляции у больных сахарным диабетом 2-го типа при различных вариантах его течения по методике «Исследование волевой саморегуляции» А.В. Зверькова и Е.В. Эйдмана (средние значения); ИНСД — инсулиннезависимый сахарный диабет; ИПСД — инсулинопотребный сахарный диабет
У 41% обследованных респондентов отмечена тенденция к повышению общей волевой саморегуляции (среднее значение всей выборки 12,43±3,901 балла), что характерно для людей эмоционально зрелых, активных, независимых, самостоятельных.
Больных СД 2-го типа с тенденцией к повышению уровня волевой саморегуляции отличают спокойствие, уверенность в себе, устойчивость намерений, реалистичность взглядов, развитое чувство собственного долга. Следует отметить, что при переживании психотравмирующих ситуаций у данной категории больных возможно нарастание внутренней напряжённости, связанной со стремлением проконтролировать каждый нюанс собственного поведения и тревогой по поводу малейшей его спонтанности.
Высокий уровень общей волевой саморегуляции положительно коррелирует с высоким уровнем настойчивости и самообладания (p <0,05), а также интернальным ЛК, что позволяет предположить у больных СД 2-го типа уважение к социальным нормам со стремлением полностью подчинить им своё поведение, стремление владеть собой в различных ситуациях, но постоянный самоконтроль может приводить к повышению внутренней напряжённости, преобладанию состояния озабоченности и быстрой утомляемости.
Низкий уровень волевой саморегуляции выявлен у 30% больных СД 2-го типа, что указывает на их эмоциональную неустойчивость, ранимость, склонность к импульсивности и неустойчивости намерений. Низкий уровень общей волевой саморегуляции у больных СД 2-го типа связан с низким уровнем настойчивости и самообладания, что указывает на повышение лабильности эмоциональной сферы, их неуверенность, импульсивность и обидчивость. При этом сочетание обидчивости с предпочтением традиционных взглядов ограждают больных СД 2-го типа от интенсивных переживаний и внутренних конфликтов, способствуют невозмутимому фону настроения.
Как высокий уровень развития волевой саморегуляции, так и низкий могут быть связаны с проблемами в организации жизнедеятельности больных СД 2-го типа, неумении строить отношения с другими людьми и адекватно реагировать на те или иные ситуации, что отражает появление дезадаптивных форм поведения.
Основные характеристики низкого уровня волевой саморегуляции достоверно положительно коррелировали у 57,8% больных с декомпенсированным течением СД 2-го типа и экстернальным ЛК в отношении здоровья и болезни (p <0,05). Данная категория больных воспринимают своё здоровье в большей степени зависящим от внешних воздействий, случайностей и практически не прилагают собственных усилий для его восстановления, что может приводить к нарушениям пищевого поведения, приёма сахароснижающих препаратов и худшей компенсации СД. Это даёт возможность предположить, что больные СД 2-го типа с экстернальным ЛК предпочитали отрицать личную ответственность и имели низкий уровень саморегуляции и недостаточное когнитивное оценивание.
В группе больных с экстернальным ЛК и низким уровнем волевой саморегуляции зарегистрированы самые высокие показатели алекситимии, тревожности и депрессивного состояния, что взаимосвязано с возрастанием в крови концентрации фибриногена, холестерина и гликированного гемоглобина, а также частотой и выраженностью сосудистых осложнений.
Таким образом, у больных с декомпенсированным течением СД 2-го типа преобладает экстернальная локализация контроля с наибольшей выраженностью низкого уровня волевой саморегуляции, настойчивости и самообладания, которые ведут к нарушению терапевтического режима и худшей компенсацией СД. Разработка проблемы волевой саморегуляции и ЛК у больных СД 2-го типа открывает возможности раскрытия общих механизмов функционирования личности больных, знание которых необходимо для практической работы психотерапевтов и медицинских психологов. Следует разрабатывать эффективные психокоррекционные и профилактические программы, способствующие повышению уровня интернальности контроля заболевания за счёт обучения пациентов более ответственному подходу к терапии СД, повышению терапевтического комплайенса, что предполагает необходимость взаимодействия специалистов разных клинических дисциплин.
ВЫВОДЫ
- Большинство больных сахарным диабетом 2-го типа обладают низким уровнем субъективного контроля личности над значимыми событиями жизни, особенно при инсулинопотребном варианте его течения. При этом выявлено сочетание интернальности в сфере достижений с экстернальностью в сфере неудач, что отражает склонность больных сахарным диабетом 2-го типа воспринимать свои успехи как результат собственной активности, обладая высокой степенью уверенности в том, что смогут добиться намеченных целей, а при неудаче воспринимают их как результат действия не зависящих от них сил и обстоятельств, что может играть защитную роль, снижая уровень тревожности и неуверенности в себе.
- Интернальный локус контроля в области межличностных и семейных отношений выявлен у значительной части больных сахарным диабетом 2-го типа, что указывает на их ответственность в сферах семейных и неформальных отношений, которая сопровождается способностью вызывать симпатию у других, а у больных инсулинопотребным сахарным диабетом интернальность в семейных и межличностных отношениях значимо снижается.
- Преобладание у больных сахарным диабетом 2-го типа экстернальной направленности локуса контроля в отношении здоровья и болезни может свидетельствовать о пассивной личностной позиции, повышенной чувствительности и уязвимости, что способно привести к нарушению терапевтического комплайенса, ухудшающего компенсацию сахарного диабета.
- У больных сахарным диабетом 2-го типа выявлен как высокий, так и низкий уровень волевой саморегуляции. Высокий уровень общей волевой саморегуляции взаимосвязан с высоким уровнем настойчивости и самообладания, а также интернальным локусом контроля, что указывает на склонность больных сахарным диабетом 2-го типа соответствовать социальным нормам со стремлением полностью подчинить им своё поведение, стремление владеть собой в различных ситуациях, но постоянный самоконтроль может приводить к повышению внутренней напряжённости, преобладанию состояния озабоченности и быстрой утомляемости.
- Низкий уровень волевой саморегуляции взаимосвязан с декомпенсированным течением сахарного диабета 2-го типа и экстернальным локусом контроля в отношении здоровья и болезни. Такие больные воспринимают своё здоровье в большей степени зависящим от внешних воздействий, случайностей и практически не прилагают собственных усилий для его восстановления, что может приводить к нарушениям пищевого поведения, приёма сахароснижающих препаратов и худшей компенсации сахарного диабета.
Авторы заявляют об отсутствии конфликта интересов по представленной статье.
Источник
Досье КС
Марина Поздеева
провизор первой категории и заведующая аптекой. Автор многочисленных работ по фармакологии и фармакотерапии (Днепропетровск).
Общая информация: что такое гликемия при сахарном диабете
Для СД 2 типа характерно постоянное ухудшение функции бета-клеток, поэтому лечение должно быть динамичным, предусматривающим постепенное увеличение медикаментозного вмешательства по мере прогрессирования заболевания.В идеале уровень глюкозы в крови должен поддерживаться в пределах, близких к норме: до еды глюкоза крови 5–7 ммоль/л и гликированный гемоглобин (HbА1c) менее 7 %. Тем не менее, исключительно гипогликемическая терапия не обеспечивает адекватного лечения пациентов с СД 2 типа. Необходимы контроль уровня липидов и артериального давления.
Агрессивное снижение уровня глюкозы — не лучшая стратегия для широкого круга пациентов. Так, у пациентов с высоким риском сердечно-сосудистых заболеваний снижение уровня HbА1c до 6 % или ниже может увеличить риск сердечно-сосудистой катастрофы.
Терапия СД 2 типа должна быть основана на индивидуальной стратификации риска. Исследования группы ученых под руководством Фриды Моррисон, опубликованные в Archives of Internal Medicine, 2011 год, показали, что у пациентов, посещающих эндокринолога каждые две недели, уровень глюкозы крови, HbAc1 и ЛПНП, падает быстрее и контролируется лучше, чем у больных, которые наносят визит врачу один раз в месяц или реже. Значительный вклад в успех лечения вносит и сам пациент, соблюдая диету и следуя рекомендациям по образу жизни.
Фармакотерапия СД 2 типа
Раннее начало фармакотерапии СД 2 типа способствует улучшению гликемического контроля и снижает вероятность долгосрочных осложнений.Что касается вопроса о том, чем лечить сахарный диабет 2 типа и какие конкретно использовать препараты, то здесь все будет зависеть от выбранной схемы лечения.
Сахарный диабет 2 типа (СД 2 типа) характеризуется гипергликемией, развивающейся вследствие комбинации нарушений, среди которых:
- инсулинорезистентность тканей;
- недостаточная секреция инсулина;
- чрезмерная или неадекватная секреция глюкагона.
Плохо контролируемый СД 2 типа ассоциируется с микрососудистыми, нейропатическими осложнениями. Основная цель терапии больных СД 2 типа — устранение симптомов и предотвращение или по меньшей мере пролонгирование развития осложнений.
Метформин
Препаратом выбора для монотерапии, а также ведущим препаратом комбинированного лечения от сахарного диабета 2 типа является метформин. К его преимуществам относятся:
- эффективность;
- отсутствие увеличения веса;
- низкая вероятность гипогликемии;
- низкий уровень побочных эффектов;
- хорошая переносимость;
- невысокая стоимость.
Схема 1. Список гипогликемических препаратов, используемых при сахарном диабете 2 типа

Дозу метформина титруют в течение 1–2 месяцев, определяя наиболее эффективную методом подбора. Терапевтически активная дозировка составляет не менее 2000 мг метформина в сутки. Для снижения риска побочных эффектов со стороны желудочно-кишечного тракта препарат принимают во время или после еды несколько раз в день.
Метформин снижает риск развития деменции, ассоциированной с СД 2 типа. Это было доказано в масштабном исследовании 2013 года с участием 14 891 пациента, разделенных на четыре группы в зависимости от того, какой препарат они принимали. На протяжении всего эксперимента больным проводилась монотерапия метформином, препаратами сульфонилмочевины, тиазолидиндионами и инсулинами. В течение пяти лет после начала лечения метформином деменция была диагностирована у 1487 (9 %) больных. Это на 20 % ниже, чем в группе сульфонилмочевины и на 23 % ниже группы тиазолидиндионов (данные Colayco DC, et al., журнал Diabetes Carе, 2011 год).
Двухкомпонентная схема лечения
Если в течение 2–3 месяцев монотерапии метформином не удалось добиться стойкого снижения уровня глюкозы в крови, следует добавить еще один препарат. Выбор должен быть основан на индивидуальных особенностях пациента. Согласно рекомендациям Американской ассоциации клинических эндокринологов, опубликованным в журнале Endocrine Practice в 2009 году, лучше отдать предпочтение:
- ингибиторам ДПП-4 — при подъеме уровня глюкозы и натощак, и после еды;
- агонистам ГПП-1 рецепторов — при значительном повышении глюкозы крови после еды;
- тиазолидиндионам — при лечении пациентов с метаболическим синдромом и/или безалкогольным жировым гепатозом.
Отмена пероральных препаратов и монотерапия инсулином при СД 2 типа ассоциируется с увеличением веса и гипогликемией, в то время как комбинированное лечение снижает эти риски.
Таблица 1. Группы лекарств, используемых при сахарном диабете 2 типа
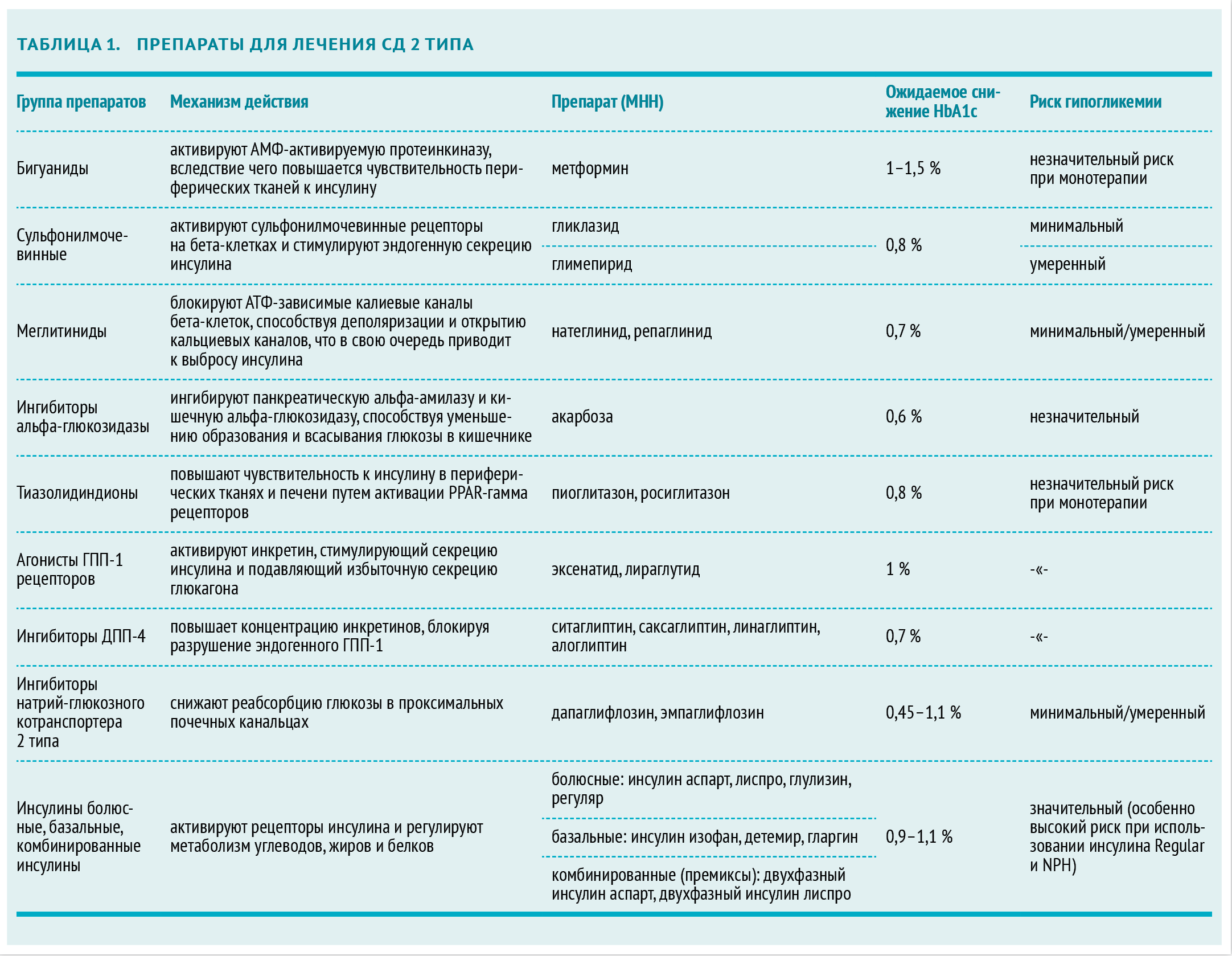
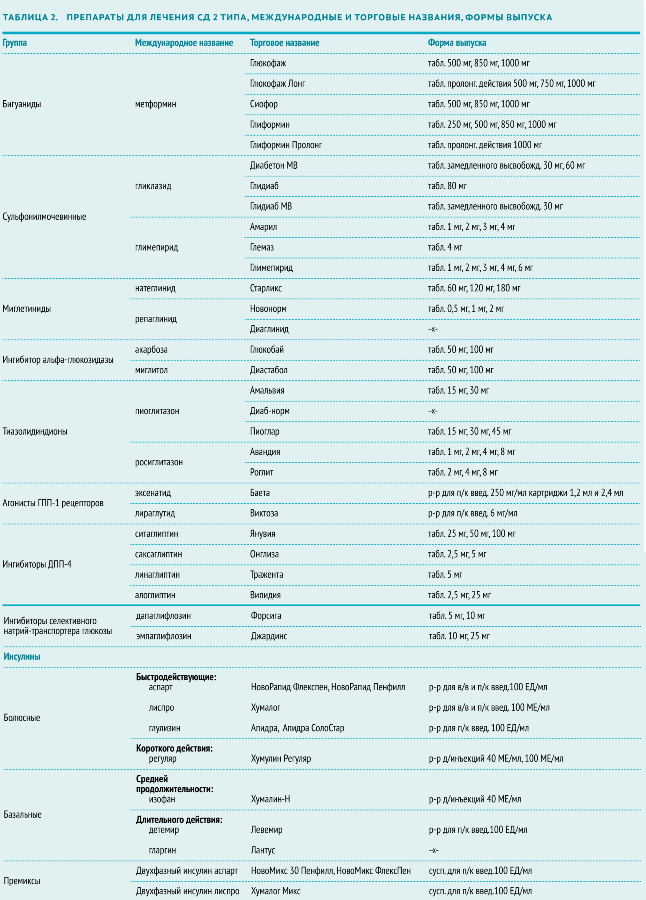
Таблица 2. Список лекарственных препаратов (таблетированные, растворы), используемых при сахарном диабете 2 типа
Трехкомпонентная терапия СД 2 типа
При неэффективности двухкомпонентной терапии в течение 2–3 месяцев предпринимают добавление еще одного, третьего гипогликемического препарата. Это может быть:
- пероральный препарат, принадлежащий к другому классу гипогликемических средств, нежели первые два компонента схемы лечения;
- инсулин;
- инъекционный эксенатид.
Препараты группы тиазолидиндионов не рекомендуются в качестве третьего средства схемы. Так, данные Американской ассоциации эндокринологов свидетельствуют о повышении риска инфаркта миокарда у пациентов, принимающих роксиглитазон. Поэтому его рекомендуют назначать только тем пациентам, которым не удается контролировать уровень глюкозы с помощью других препаратов.
У пациентов с высоким риском сердечно-сосудистых заболеваний снижение уровня HbА1c до 6 % или ниже может увеличить риск сердечно-сосудистой катастрофы. Так, наблюдение за группой из 44 628 пациентов, проведенное американскими учеными под руководством Даниэля Колайко (Danielle C. Colayco), показало, что у пациентов с уровнем HbA1c менее 6 % сердечно-сосудистые проблемы отмечались на 20 % чаще, чем у больных со средним уровнем HbA1c 6–8 %.
Опубликовано в журнале Diabetes Care, 2011 год
Эксперимент, проведенный исследовательской группой ACCORD (Action to Control Cardiovascular Risk in Diabetes), показал, что падение уровня HbAc1 ниже 6 % у пациентов группы риска привело к росту пятилетней смертности от инфаркта миокарда.
Данные исследователей под руководством Gerstein HC, публикация в журнале The new England journal of medicine, 2011 год
В отношении еще одного известного тиазолидиндиона — пиоглитазона — также появилась настораживающая информация о повышении риска развития рака мочевого пузыря на фоне приема. Американская ассоциация по контролю за лекарственными препаратами FDA не рекомендует назначать пиоглитазон пациентам с раком мочевого пузыря в анамнезе.
Агонисты ГПП1‑рецепторов имеют отличный от других гипогликемических препаратов механизм действия. Они имитируют эндогенный инкретиновый ГПП-1 и таким образом стимулируют глюкозозависимое высвобождение инсулина. Кроме того, агонисты ГПП1‑рецепторов способствуют снижению уровня глюкагона.
Сочетание эксенатида — самого известного препарата этой группы — с одним или двумя пероральными (например, метформином и/или препаратами сульфонилмочевины) привлекает своей простотой и высокой эффективностью.
Инсулин как дополнение
Многие пациенты с СД 2 типа, у которых не представляется возможным контролировать заболевание с помощью пероральных гипогликемических препаратов, нуждаются в инсулинотерапии. Комбинация пероральных препаратов, понижающих сахар, и инсулина при диабете 2 типа эффективно снижает уровень глюкозы в крови.
К пероральным гипогликемическим средствам целесообразно добавлять однократную утреннюю инъекцию инсулина средней или длительной продолжительности. Такой подход может обеспечить лучший гликемический контроль меньшими дозами инсулина.
Группа британских ученых под руководством Николаса А. Райта (Nicholas A Wright) в ходе шестилетнего рандомизированного исследования доказала, что отмена пероральных препаратов и монотерапия инсулином при СД 2 типа ассоциируется с вероятностью увеличения веса и гипогликемии, в то время как комбинированное лечение снижает эти риски. Данные эксперимента опубликованы в Internal Medicine в 1998 году.
Инсулин может быть использован у лиц с выраженной гипергликемией, а также назначен временно в период общего заболевания, беременности, стресса, медицинской процедуры или операции. С прогрессированием СД 2 типа потребность в инсулине возрастает и могут понадобиться дополнительные дозы базального инсулина (средней и длительной продолжительности действия), а также введение болюсного инсулина (короткого или быстрого действия).
Принимая решение, с какими пероральными гипогликемическими средствами лучше комбинировать инсулин, следует руководствоваться общими принципами построения многокомпонентной схемы лечения СД 2 типа. Известно, например, что добавление инсулина перед сном на фоне лечения метформином приводит к увеличению веса в два раза реже, чем комбинированное лечение инсулином и препаратами сульфонилмочевины или двукратная монотерапия инсулином (данные H. Yki-Järvinen L. Ryysy K. Nikkilä, Internal Medicine, 1999 год).
На фоне лечения болюсным инсулином необходимо отменить пероральные препараты, усиливающие секрецию инсулина (препараты сульфонилмочевины и меглитиниды). При этом терапия метформином должна быть продолжена.
Источник
