Может быть диабет в 50 лет
Сахарный диабет после 50 лет – актуальная и масштабная проблема современности, ведь за последние несколько десятилетий медики отмечают существенное увеличение количества людей, страдающих этой неизлечимой патологией. В зоне повышенного риска – женский возраст «50+». Длительное время заболевание способно протекать бессимптомно, иногда этот период достигает нескольких лет.
Впоследствии, когда опасную патологию случайно диагностируют, ее разрушительное воздействие на организм уже приобретает необратимые последствия. Именно поэтому важно знать базовые симптомы и признаки диабета у женщин после 50 лет. Только так болезнь удастся своевременно распознать и успешно противостоять ей, не теряя при этом качества жизни.
Этиология
Несмотря на мультифакториальность сахарного диабета, его этиологию связывают преимущественно с генетическими причинами. Инсулинозависимый тип развивается часто на фоне вирусных заболеваний, повреждающих островки Лангерганса поджелудочной железы (паротит, гепатит, коревая краснуха, кисты и опухоли ПЖЖ). Значение имеют также:
- наследственность;
- травмы психического и физического характера;
- атеросклеротические деформации сосудов ПЖЖ;
- инфицирование организма (например, туберкулезом).
Этиологические факторы инсулиннезависимого диабета схожи, однако в данном случае на первое место выходит неправильное питание – переизбыток в пище жиров и углеводов, которые оказывают непомерную нагрузку на поджелудочную железу и провоцируют утрату чувствительности тканей к инсулину. Именно поэтому в группе риска люди, страдающие ожирением или имеющие повышенный индекс массы тела. Среди прочих провоцирующих факторов:
- физическая пассивность (сидячая работа, малоподвижный образ жизни, пр.) + следующая за ней гиподинамия (ослабление мышечной деятельности);
- стрессы;
- длительный прием медикаментов;
- пережитый гестационный диабет.
Климакс и гормональные скачки в разные фазы менструального цикла – дополнительные женские провокаторы роста уровня сахара в крови.
Типы диабета
Систему заболеваний, прогрессирующую на фоне хронического повышения глюкозы в крови, стандартно принято делить на три типа (первый, второй, диабет беременных) + т.н. предиабет. Это состояние, когда уровень глюкозы в разы превышает показатели обычных людей, однако он все-таки ниже, чем у диабетиков.
Гестационный тип недуга носит временный характер. Он развивается во 2-м триместре беременности примерно у 4% женщин и исчезает с рождением малыша.
Первый
Аутоиммунное заболевание, преимущественно передающееся по наследству. Пациенты обычно младше 20 лет, часто это дети. Диагноз «диабет I типа» ставится, когда количество инсулина в крови недостаточное, либо же он и вовсе не вырабатывается ПЖЖ. Лечится единственно возможным способом – постоянный инъекционный прием инсулина.
Второй
Болезнь 2 типа охватывает около 90 % от общего числа диабетиков. Зачастую она не является врожденной, а развивается с возрастом. Сопровождается нормальной или даже повышенной выработкой инсулина. Однако пептидный гормон несвоевременно попадает в кровь, либо же у человека понижена чувствительность клеток тела к этому веществу («инсулинорезистентность»), таким образом организм не в состоянии его корректно использовать. Лечение происходит не с помощью введения самого инсулина, а путем приема препаратов, повышающих чувствительность клеток к нему.
Показатели нормы сахара у женщин
Между началом развития диабета и постановкой точного диагноза часто проходят годы, вместе с которыми теряется шанс существенно облегчить течение болезни. Именно поэтому важно периодически (в идеале – каждые 6 месяцев) сдавать анализ на определение уровня сахара в крови. Показатели нормы идентичны для пациентов любого пола, отличия касаются только возрастных периодов. До 50 лет уровень сахара должен составлять:
- до 5,5 ммоль/л в капиллярной крови;
- до 6,1 ммоль/л при анализе крови из вены.
Обратите внимание, что указанные значения актуальны для исследований, проводимых в утреннее время, строго натощак.
Когда вы последний раз сдавали анализ?
Менее годаБолеe года
60 лет
После пятидесяти допускается изменение индексов нормы в сторону увеличения, что связано со скачками гормонального фона. Нормальные значения уровня глюкозы в крови в этом возрасте – от 3,5-3,8 до 5,8-6,5 ммоль/л.
70-80 лет
Преклонный возраст – веское основание для постоянного роста процента глюкозы в крови. Явление носит естественный характер, однако здесь важны комплексный анализ общего состояния пациентки и изучение динамики повышения уровня сахара на основании предыдущих анализов. Только так можно сделать правильные выводы, являются ли показатели в 6,7-6,9 ммоль/л (возможны отклонения как в большую, так и в меньшую сторону) нормой или поводом для постановки диагноза «сахарный диабет».
Первичные симптомы заболевания
К сожалению, женщина после 50 может длительное время игнорировать признаки проявления диабета, списывая их на повышенные нагрузки, стрессы, менопаузу, всевозможные хронические заболевания. Далее первые пять «звоночков», которые должны насторожить и стать поводом для серьезного обследования организма на предмет развития сахарной патологии.
Тянет в сон после еды
Постоянное состояние вялости после приема пищи обусловлено тем, что попадающая в организм вместе с продуктами питания глюкоза не расщепляется под воздействием инсулина. В результате стремительно растет концентрация сахара в крови, которая, в свою очередь, провоцирует усталость, со временем перерастающую в хроническую. Естественно, что под влиянием этих процессов умственная деятельность блокируется, память ухудшается, и в таком состоянии организм испытывает непреодолимую тягу ко сну.
Жажда
Повышенная сухость во рту и сильная жажда – характерные симптомы проявления диабета. Так как из-за прогрессирующей болезни мочеиспускание учащается, организм теряет много жидкости и вынужден искать способы компенсировать потери.
Если у здоровых людей после 50 лет постоянное желание пить становится результатом приема соленой пищи, либо может быть вызвано единичными и кратковременными сбоями в функционировании систем организма, то у диабетиков оно носит систематический характер. Большие объемы выпитой за сутки жидкости (могут достигать 5 л.) – тревожный сигнал, требующий обращения к врачу.
Постоянная слабость
Хроническая усталость, сниженная работоспособность, чувство разбитости вызваны тем, что клетки организма испытывают дефицит глюкозы. Это вещество – главный источник энергии, позволяющий поддерживать все процессы жизнедеятельности на должном уровне. Ее нехватка влечет сгущение крови, ухудшение насыщения органов и тканей кислородом. Весомый удар приходится на головной мозг, что может быть чревато (при отсутствии своевременных лечебных мероприятий) гипоксией, а далее – ишемическим инсультом.
Потеря веса
Стремительная, ничем не обусловленная утрата массы тела вызвана нарушением обмена веществ. Две основные причины:
- Организм перестает воспринимать клетки, ответственные за производство инсулина. Так как глюкоза не усваивается, а попросту выводится вместе с мочой, женщина становится нервной и раздражительной, у нее постоянно болит голова, присутствует хроническая сонливость, что отрицательно влияет на аппетит.
- Недостаток инсулина не позволяет глюкозе быть источником энергии для организма. Ее место занимают мышечные и жировые ткани, именно за их счет требуемый процент сахара в крови восстанавливается.
Повышение артериального давления
Повышенное давление после 50 лет и гипертония становится неизменной спутницей женщины-диабетика 50 лет по следующим причинам:
- Просвет сосудов становится уже под воздействием плохого холестерина, попадающего в организм дамы с жирной пищей, мясными субпродуктами, фаст-фудом.
- Нарушается вязкость крови.
- Возникают проблемы с почками (диабетическая нефропатия).
Вторичные признаки
Вторичная симптоматика у женщин категории «50+» разнообразна, она может включать как 1-2, так и более признаков. В их числе:
- беспричинная нервозность и раздражительность;
- онемение конечностей;
- бессонницы;
- кровоточивость десен;
- стремительные изменения массы тела (как снижение, так и увеличение);
- головные боли;
- длительное заживление ран.
К типично женским проявлениям диабета относят вагинальные инфекции, зуд во влагалище, снижение либидо, частые позывы к опорожнению мочевого пузыря, грибковые инфекции во рту и на ногах. Сами по себе они не являются показателем развития заболевания, но в совокупности с первичными признаками должны стать поводом для оперативного обращения в медучреждение.
Также заболевание может дополняться внешними изменениями – появлением пигментных пятен на лице и руках, ломкостью ногтей и волос, гнойничковыми поражениями кожи.
Как влияют менопауза и уровень женских гормонов
За протекание углеводного и жирового обменов в женском организме отвечают, как известно, гормоны эстрогены. В период менопаузы их количество резко падает, энергетические резервы истощаются, а ранее чувствительные к инсулину рецепторы перестают корректно функционировать. Развивающиеся в результате гормональных нарушений инсулинорезистентность препятствует усвоению глюкозы кровью, что закономерно влечет за собой повышение уровня сахара.
Сбои в липидном обмене, свойственные климаксу, меняют процентное соотношение мышечных и жировых тканей. Чаще всего теперь преобладают последние, а избыточный вес, как свидетельствует медицинская практика, один из ключевых провокаторов заболевания.
Методы диагностики
О том, что женщина больна диабетом, свидетельствует концентрация глюкозы в капиллярной крови, превышающая отметку в 6,5 ммоль/л. Когда показатели достигают 10 ммоль/л, почечные барьеры не справляются со своими функциями, и сахар может быть обнаружен также в моче (для сравнения – у здоровых людей он полностью отсутствует в урине).
Соответственно, диагностика «сахарной» болезни предусматривает следующие исследования:
- Анализ крови из пальца – берется в утренние часы натощак.
- Нагрузочные тесты (через 2 часа после приема концентрированного сиропа – 75 г сахарного песка на 375 мл воды). Отрицательный максимум – 11,1 ммоль/л.
- Уровень гликозилированного гемоглобина (HbA1c), отражающего средний процент глюкозы в крови за период до 90 дней.
- Анализ мочи на сахар и кетоны.
- Исследования инсулина и С-пептида.
Лечебная терапия
Конкретные терапевтические мероприятия могут разниться в каждом конкретном случае, что определяется исключительно врачом и зависит от многих показателей общего состояния пациентки, наличия сопутствующих заболеваний, результатов исследований в динамике.
Диета
Направлена на снижение веса и его поддержание в требуемых пределах. Питание – важнейшая профилактическая мера, призванная исключить повышение концентрации сахара в крови. Основные принципы диеты:
- снижение калорийности принимаемой пищи;
- дробное питание – до 5 раз за день;
- минимизация потребляемых углеводов, основной упор в составлении меню на фрукты и овощи, злаковые, бобы;
- исключение из рациона фаст-фудов, полуфабрикатов, продуктов с химическими добавками, белого хлеба, кофе, алкоголя, острых, соленых блюд;
- ограничение потребление сладкой, мучной продукции.
Препараты
Комплексное лечение предусматривает прием определенных препаратов, направленных на нормализацию общего состояния, предотвращение осложнений, борьбу с сопутствующими патологиями. В их числе:
- Гипогликемические лекарственные средства для снижения уровня сахара (Манинил, Актос, Баета, Сиофор).
- Антигипертензивные препараты для устранения гипертонии и минимизации развития предынфарктного состояния.
- Статины и фибраты для снижения уровня холестерина.
- Ингибиторы для блокирования чувства голода, расщепления жиров и улучшения функционирования ЖКТ.
- Средства для повышения метаболизма, утилизации глюкозы и вывода лишнего холестерина после 50 лет.
Инъекции
Уколы инсулина показаны пациенткам, страдающим диабетом первого типа. В результате неэффективности таблеток либо в процессе оперативного вмешательства инъекции прописываются и людям с инсулиннезависимым типом заболевания.
Опасные осложнения
В числе самых серьезных последствий диабета необратимые мутации клеток и тканей:
- ангиопатия поражает мелкие кровеносные сосуды;
- нефропатия – патология, изменяющая сосуды почек, способная перерасти в почечную недостаточность;
- полинейропатия – сбои в работе периферической нервной системы;
- ретинопатия – патологии в сосудах сетчатки, способные привести к проблемам со зрением и полной слепоте;
- синдром диабетической стопы – утрата чувствительности;
- гипер- и гипогликемическая комы – резкое повышение/снижение сахара; характеризуется тяжестью состояния: помрачнением сознания, появлением запаха ацетона, шумностью дыхания;
- кетоацидоз – состояние, когда продукты жизнедеятельности не выводятся естественным путем, а скапливаются в клетках, вызывая интоксикацию организма.
Профилактические меры
Ведение здорового образа жизни после 50 лет , включающего не только соблюдение диеты, но и регулярные (умеренные!) физические нагрузки (плавание, йога, лечебная зарядка, ходьба.),– самая действенная профилактика в борьбе с сахарным диабетом. По отзывам самих диабетиков, специальная дыхательная гимнастика (бодифлекс) – отличное средство для нормализации обменных процессов, похудения и поддержания оптимальной массы тела. И еще один важный момент – оптимизм и позитивный настрой. Как показывает практика, именно они во многом способствуют эффективности борьбы с опасным недугом и помогают наслаждаться каждым прожитым днем.
Источник
В норме уровень глюкозы в крови не должен превышать 3,3-5,5 ммоль/л. Если он больше, такое состояние называют сахарным диабетом. Заболевание приводит к мышечной слабости, воспалению кожи, нарушению зрения. С возрастом его симптомы меняются, увеличивается риск осложнений.
Типы диабета
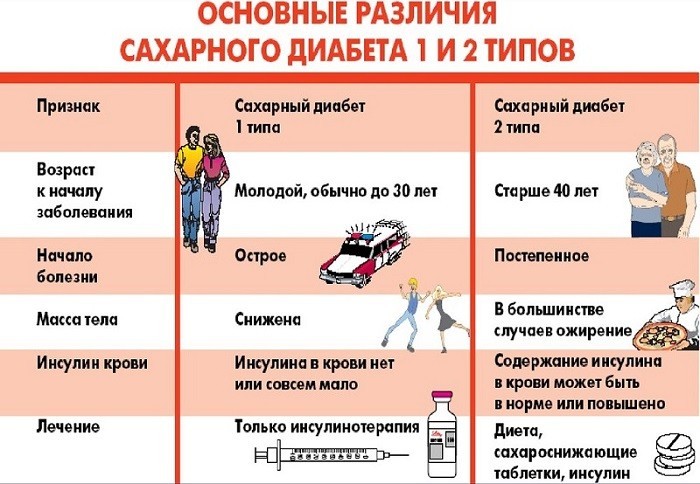
Различают несколько видов заболевания:
- 1 типа – состояние, при котором клетки поджелудочной железы не способны вырабатывать нужное количество инсулина для поддержания нормального уровня глюкозы.
- Диабет 2 типа – резистентность (устойчивость) тканей организма к инсулину.
- Гестационный – кратковременное состояние, которое возникает во 2 или 3 триместре беременности. Симптомы болезни полностью исчезают после родов.
Кроме основных форм заболевания различают еще одну предшествующую стадию – преддиабет. Это состояние, при котором уровень глюкозы в крови повышается на короткое время, и нет характерных симптомов. Без диагностики и лечения эта стадия может перерасти в диабет 2 типа.
Риск диабета после 50
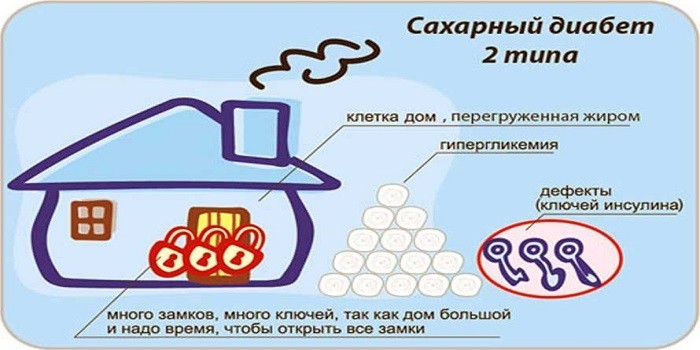
Болезнь 1 типа чаще передается по наследству, поэтому диагностируется еще в детском или юношеском возрасте. Ей подвержены только 10% от общего числа больных. Другой вид может возникнуть после 45-50 лет. Многие пациенты не знают о заболевании до визита к врачу. Больше остальных жизни с диабетом 2 типа подвержены афроамериканцы и люди с ожирением.
Риск заболеть возрастает при сочетании таких факторов:
- Плохое питание. Преобладание в рационе рафинированного сахара, жиров, углеводов.
- Малоподвижный образ жизни.
- Роды ребенка весом больше 9 кг.
- Завышенный уровень жиров (триглицеридов), недостаток липопротеинов высокой плотности в крови (хорошего холестерина).
- Болезни печени или почек.
- Лишний вес. Жизнь с диабетом грозит тем, у кого ИМТ (индекс массы тела) больше 25 единиц.
- Повышенное артериальное давление.
- Заболевания сердца или инсульт в анамнезе.
- Синдром поликистоза яичников.
- Высокий уровень кортизола (гормона стресса).
Симптомы
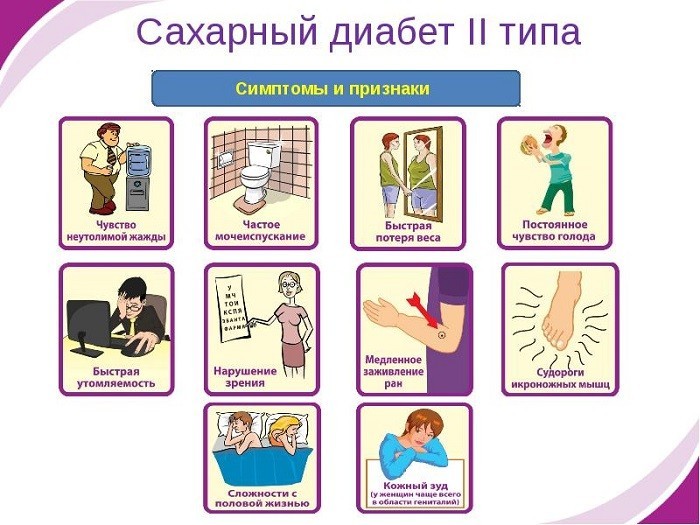
Признаки развития заболевания:
- Постоянная жажда. Из-за принятия большого количество жидкостей появляются частые позывы в туалет.
- Мышечная слабость, дрожь в руках или ногах, недержание мочи.
- Онемение, покалывание или жжение в конечностях.
- Чувство голода и потеря (реже неконтролируемый набор) веса.
- Повышенное потоотделение.
- Долго заживающие раны, зуд кожи.
- Повышенная усталость.
- Эректильная дисфункция – отсутствие эрекции или неспособность ее удержать.
Диабет после 50 лет вызывает такие же симптомы, но некоторые из них проявляются сильнее или бывают скрыты. К примеру, многие молодые пациенты испытывают жажду, когда уровень глюкозы резко увеличивается. С возрастом это ощущается не так остро.
Жизнь с сахарным диабетом после 50 осложняется такими симптомами:
- Постоянное головокружение, потеря ориентации.
- Ухудшение зрения.
- Плохая память. Пожилые пациенты могут пропускать приемы пищи, забывать о лекарствах.
- Хронические боли. Из-за плохой циркуляции крови повреждаются нервные окончания.
Опасность диабета в пожилом возрасте
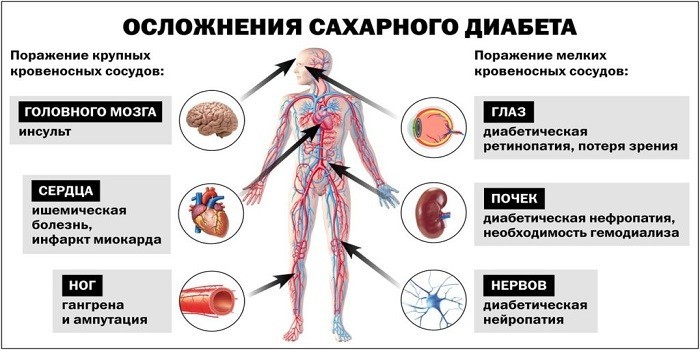
Срок жизни с диабетом сокращается на 8-9 лет, но это не единственное последствие болезни. При диагнозе у людей увеличивается риск сердечного приступа, инсульта, полной слепоты. Возможны другие осложнения:
- Гипогликемия – состояние, при котором уровень глюкозы падает. Его провоцируют неправильное питание, заболевания почек или печени, побочные эффекты лекарств.
- Проблемы с деснами. При диабете снижается способность организма противостоять инфекциям. Скопление бактерий во рту приводит к кровоточивости десен, пародонтозу и ранней потере зубов.
- Кетоацидоз – повышенное количество ацетоновых тел в крови и моче. Осложнение возникает из-за недостатка инсулина и без лечения может привести к коме и даже смерти.
- Болезни органов зрения: катаракта (помутнение роговицы), глаукома (повышенное давление в глазу), ретинопатия (поражение сетчатки).
- Трофические язвы. Поврежденная нервная система и высокий уровень сахара в крови мешают быстрому заживлению ран.
Как изменить образ жизни
После 50 коррекцию плана лечения проводят всем людям с высоким риском осложнений. Жизнь с диабетом 1 типа требует дополнительного приема инсулина. Пациентам обязательно рекомендуют больше двигаться и регулярно контролировать уровень глюкозы при помощи домашних тестов.
Чтобы максимально комфортно жить с сахарным диабетом, важно полностью исключить все вредные привычки, стрессы, высыпаться. Замедляется метаболизм и пациентам с трудом дается похудение. Подкожный жир при диабете собирается в области живота и бедер. Рассчитайте свой ИМТ (индекс массы тела: вес/рост2). Если он выше 25 единиц, нужно составить план питания, направленный на снижение и контроль веса.
Диета

Усмирить диабет у пожилых помогает правильно подобранная схема питания. Главное правило диеты состоит в ограничении потребления углеводов и увеличении количества клетчатки. Полным людям нужно сократить калорийность рациона и размер порций.
Единой диеты для диабетиков не существует, но есть ряд общих требований:
- Основу меню составляют некрахмалистые овощи, кисло-сладкие фрукты, бобовые культуры.
- Нужно исключить фастфуд, обработанные продукты и полуфабрикты. Они не только быстро насыщают, но и повышают уровень глюкозы в крови.
- Выбирайте пищу с низким ГИ (гликемическим индексом). Этот показатель говорит о потенциале глюкозы в крови после еды. Продукты с высоким ГИ превращаются в сахар быстрее, чем их аналоги с низким индексом.
- Выбирайте полезные жиры. Отдайте предпочтение белому мясу, рыбе с высоким содержанием омега-3 жирных кислот (лососю, скумбрии), оливковому маслу и орехам.
- Употребляйте много соков, воды без газа, несладкий чай. Общий объем жидкости в сутки не должен опускаться ниже 1,5-2 литров.
- Сократите количество сахара и соли до минимума. Откажитесь от алкоголя.
Физические нагрузки
Занятия спортом помогут поддерживать уровень глюкоз в пределах нормы без повышенных доз инсулина. Это не означает, что жизнь при сахарном диабете должна полностью измениться. Просто включите в свой график ежедневные прогулки, бег, запишитесь на плавание или аквааэробику.
Умеренная активность по 20-30 минут в день ускорит метаболизм, предотвратит ожирение, поддержит тонус сосудов. К кардио тренировкам попробуйте добавить йогу или упражнения растяжку, делайте зарядку по утрам. Хороший вариант – посещать групповые занятия в тренажерном зале с куратором. Это поможет избежать нежелательных травм.
Прием лекарств
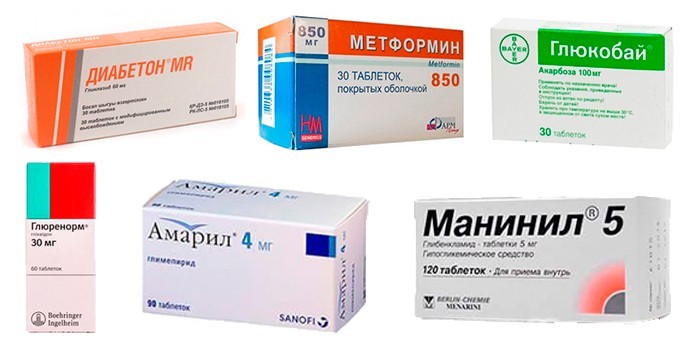
Чтобы облегчить жизнь пожилых людей с сахарным диабетом 2 типа, прописывают такие препараты:
- Метформин. Помогает контролировать уровень глюкозы, способствует снижению веса. Его с осторожностью назначают людям после 50 с почечной недостаточностью, болезнями сердца.
- Сульфонилмочевины. Рассматриваются врачами в качестве лекарств 2 линии, когда метформин противопоказан. Они могут провоцировать гипогликемию.
- Агонисты глюкагоноподобного пептида и тиазолидиндионы. Улучшают чувствительность тканей к инсулину, но их применение ограничено для пациентов с нарушениями почек.
- Другие лекарства. Иногда людям с сахарным диабетом 2 типа требуется введение инсулина, прием сердечных гликозидов или обезболивающих средств.
Профилактика язв при диабете
Во время старения организма постепенно замедляется кровообращение, а при жизни с диабетом еще и повреждаются нервы. Это может вызывать язвы на ногах. На фоне заболевания снижается устойчивость организма к инфекциям, поэтому раны часто начинают гноиться, долго не проходят.
Чтобы жить с диабетом без осложнений, важно постоянно поддерживать чистоту и сухость ног, предотвращать появление травм, ссадин или порезов. Обязательно носите удобную обувь с закрытыми передом, избегайте каблуков. Часто проверяйте ступни и промежности между пальцев ног на наличие ран. Если заметили красные пятна, волдыри или трофические язвы, обратитесь к врачу. Недостаток лечения приведет к ампутации конечностей.
Как справится с нервными болями
При жизни с диабетом могут появиться острые боли в теле и мышцах – это состояние известно как нейропатия. Различают несколько видов болевого синдрома:
- Вегетативный. Если поражены нервы, которые контролируют работу внутренних органов.
- Периферический. Когда повреждаются нервные окончания, расположенные на поверхности тела, рук или ног.
Симптомы нейропатии, о которых нужно сообщить врачу:
- Повышенная чувствительность кожи. Любые прикосновения приносят боль.
- Слабость мышц, трудности с проглатыванием пищи.
- Затуманенность зрения, двоение в глазах.
- Проблемы с мочевым пузырем – недержание мочи или неполное опорожнение.
- Потеря координации.
- Покалывание или отсутствие чувствительность в руках и ногах.
По результатам анализов врач назначит необходимое лечение. Для облегчения болей необходимо прежде всего понизить сахар в крови. Могут понадобиться лекарства, снижающие давление (Эналаприл, Рамиприл, Каптоприл и др.), обезболивающие препараты.
Как следить за здоровьем

Жизнь диабетика после 50 может остаться прежней, если лечение болезни было начато вовремя и сам пациент соблюдает все медицинские рекомендации. Пенсионерам и людям, преклонного возраста, важно регулярно (раз в 6-8 месяцев) проходить профилактическое обследование, сдавать анализы на уровень глюкозы в крови.
Лечащий врач посоветуют посещать таких специалистов:
- эндокринолог;
- офтальмолог;
- ортопед;
- диетолог;
- стоматолог;
- невропатолог;
- нефролог (доктор, который лечит почки);
- психолог или психиатр;
- кардиолог.
Видео
Была ли эта статья полезной?
Да
Нет
6 человек ответили
Спасибо, за Ваш отзыв!
человек ответили
Что-то пошло не так и Ваш голос не был учтен.
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник
