Норма гликемии при сахарном диабете

Показатель содержания сахара считается нормальным от 3,5 до 5,5 ммоль/л. Если происходит отклонение в сторону уменьшения или увеличения, у человека начинается тошнота, слабость, кружится голова, и даже возможна потеря сознания. Когда сахар снижается, у больного констатируют гипогликемию, а если повышается – гипергликемию.
Что такое гликемия и каковы симптомы
Если уровень глюкозы стабильный и не выходит за рамки нормы, человеческий организм работает без сбоев, легко переносит нагрузки, быстро восстанавливает потраченную энергию. Изменения концентрации сахара вызывают заболевание, представляющее опасность для жизни человека. В этом и состоит суть гликемии.
Кроме общего недомогания, которое может присутствовать при многих иных заболеваниях, для гликемии характерны такие симптомы:
- повышается потоотделение;
- нарушается координация движений;
- бледнеет кожа;
- наступает мышечная слабость;
- состояние дрожи, перебои сердцебиения;
- в кончиках пальцев ощущается покалывание;
- сильная жажда и голод.

Если гликемия у больного продолжается длительное время, организм настолько истощается, что вызывает нервное расстройство и ощущение сильных головных болей, в том числе, мигреневых. Также падает зрение, двоится в глазах. Повышенная раздражительность и невозможность уснуть, дневная сонливость, слабость во всем теле также являются сигналами появления гликемии.
В таких случаях врач направляет пациента на сдачу крови на сахар «с нагрузкой». Сначала берут кровь натощак, затем больной принимает внутрь разведенную в воде глюкозу или сахар и анализ делается снова. По результатам показателей определяется причина гликемии.
Особенности гликемии при сахарном диабете
Приступ гликемии может появиться у здорового человека, например, после тяжелых физических перегрузок, стресса или при беременности. Если такое состояние наблюдается у диабетика 1 типа, причина кроется в ошибке принятой дозы инсулина.
Лечение при пониженном или повышенном содержании глюкозы назначается строго в индивидуальном порядке каждому больному. Оно основывается на результатах скрупулезно проведенных анализов и диагностических процедур.
Гипогликемия
При этом клиническом синдроме содержание в крови глюкозы резко снижается. Может появиться в связи со слишком строгой диетой с чрезмерными физическими нагрузками. Главными симптомами гипогликемии являются:
- сильное недомогание (слабость и мелкая дрожь во всем теле);
- обильное потоотделение;
- состояние беспокойства;
- тошнота;
- чувство страха;
- нарушение координации движений;
- снижение зрения;
- расстройство речевого аппарата;
- ощущение сильного голода;
- судороги;
- потеря сознания.
Данные симптомы требуют обращения к врачу. Вполне возможно, что уровень глюкозы может снизиться до критического показателя. Бездействие при таком состоянии может привести к коме.
Нередко люди относятся беспечно к подобному состоянию и не подозревают о происходящих сбоях в организме. И лишь при прохождении медицинского осмотра, в частности, после сдачи крови на сахар, случайно обнаруживают гипогликемию.
Наиболее часто случаи возникновения гипогликемии наблюдаются у диабетиков 2 типа. Состояние при слишком низком уровне сахара крайне опасно, оно чревато серьезными изменениями в головном мозге, что может стать причиной смерти.
Этому состоянию характерен синдром мальабсорбции, суть которого состоит в отсутствии нужного количества ферментов для более качественного усвоения полезных веществ, получаемых с пищей.
Суть этой болезни в том, что глюкозы в крови меньше, чем инсулина. Спровоцировать такое состояние могут следующие факторы:
- ошибка в дозировке инсулина;
- применение глинидов или сульфонилмочевины;
- некачественный шприц;
- неточность показания глюкометра;
- назначение неправильной дозы препаратов, содержащих сахар;
- самовольное увеличение дозы инсулина со стороны пациента;
- неправильное введение инсулина (не под кожу, а в мышцу);
- введение нового медикамента;
- заболевание печени и почек;
- введен не «долгий» инсулин, а «короткий»;
- гормональный сбой;
- состояние беременности, грудное кормление, послеродовый период.
Эта болезнь достаточно коварна тем, что при показателе глюкозы менее 2,2 ммоль/г пациент может не ощущать никакого дискомфорта. Поэтому главной рекомендацией врача является строгое наблюдение за состоянием с периодической проверкой уровня сахара, несмотря на отсутствие симптомов.
Для страдающих гликемией при диабете необходимо откорректировать поведение. Ввиду возможной потери сознания, человек может травмироваться. Таким пациентам не разрешается выполнять работу, от которой зависит жизнь других людей, а также противопоказано водить автомобиль.
Некоторые диабетики ведут себя слишком беспечно, пренебрегают советами доктора, особенно, если не ощущают никаких признаков болезни. Это очень опрометчивое поведение, которое нередко оканчивается потерей сознания и впадением в кому.
В этом видео описаны все симптомы гипогликемии, а также причины понижения сахара в крови, и что делать при приступах недомогания.
Гипергликемия
Приступы резкого повышения сахара (гипергликемия) в основном наблюдается у диабетиков или у пациентов, имеющих предрасположенность к этому заболеванию. Ввиду того, что признаки гипергликемии схожи с симптомами иных болезней, ее сложно определить без результатов лабораторных исследований крови.
Высокое содержание сахара может быть спровоцировано малоподвижным образом жизни, употреблением пищи, в составе которой преобладают углеводы. Необходимо быть внимательным к своему самочувствию, особенно, если появляются такие признаки:
- сухость во рту и сильная жажда;
- частые мочеиспускания;
- зуд;
- резкое изменение веса тела (похудение или прибавление в весе);
- неосознанное, спонтанное состояние раздражения;
- высокая утомляемость.
Все эти симптомы связаны с нарушением функций эндокринной системы.
Различаются три степени гипергликемии:
- легкая (до 10 ммоль/л);
- средняя (16 ммоль/л и более);
- тяжелая (свыше 16 ммоль/л).
Для определения точного диагноза проводится комплекс лабораторных исследований. Если показатель глюкозы превышает 6,2 ммоль/л, проводится повторная сдача крови на сахар. После этого проводится анализ на адекватность к сахару (с нагрузкой).
Больные «сахарной» болезнью подвержены обоим видам гликемии. Гипергликемия (7,2 ммоль/л и больше) может возникнуть после длительного перерыва (до 8 часов) между приемами пищи.
Резкое повышение глюкозы также может быть спровоцировано едой, в состав которой входят углеводы. Кстати, повышение сахара после обильного приема пищи может произойти и у здорового человека. Это сигнал, предупреждающий о высоком риске развития неизлечимой болезни.
Особенно опасна гипергликемия для больных диабетом 1 типа, она нередко является причиной осложнений, в том числе, кетоацидоза и гипергликемической гиперосмолярии.
Читайте также: гиперкликемичкая кома – причины и симптомы.
Гликемия у детей
Для гликемии в детском возрасте характерно разнообразие ее проявления. Если ребенок рожден матерью, страдающей диабетом, не исключено, что у него будут такие же проблемы со здоровьем. Сразу после рождения и в первые дни жизни у младенца может снизиться уровень сахара до такого значения, который для взрослого будет критическим. Однако малыш переносит нормально такое состояние, так как у него минимальная потребность в энергии для работы мозга.
Это вовсе не означает, что такая гипогликемия не опасна для жизни. Необходимо измерить уровень сахара и перевести малыша на частые кормления.
Симптомы гликемии у детей аналогичны тем, что наблюдаются у взрослых. Некоторые из них взрослый может легко заметить:
- покраснение лица от прилива крови;
- сухость кожи;
- запах ацетона изо рта;
- боли в области живота;
- нарушение ритма дыхания.
Пожалуй, самый важный момент относительно лечения гликемии у детей – это не только образ жизни ребенка, но и отношение к нему взрослых.
В курс лечения входит обучение родителей правилам последовательного системного поведения, не являются исключением и учителя, которым должно быть известно о состоянии ученика, страдающего диабетом. Главное, чтобы всегда у него при себе было что-то сладкое. Учитель обязан разрешить ему перекус даже во время урока.
Приступы гликемии во сне
Как правило, в ночное время любые болезни обостряются, не исключение и гликемия. Нужно обратить внимание на свое состояние в этот период времени. Если сон беспокойный или наступает бессонница, перебои в дыхании и сердцебиении, повышенная потливость необходимо немедленно проверить показатель сахара при помощи глюкометра, который является главным атрибутом диабетика.

Часто возникают подобные ситуации с детьми, поэтому важно перед сном также измерять уровень глюкозы и особенно строго соблюдать диету при приеме пищи во время ужина. В младенческом возрасте после грудного кормления ребенку можно давать дополнительное питание с низким содержанием углеводов.
Особенности лечения патологии
Способ лечения гликемии отличается от обычной методики тем, что здесь отдается предпочтение не набору лекарственных препаратов, а пересмотр образа жизни больного. Следует в первую очередь обратить внимание на питание:
- Первым и основным условием достижения нормального состояния пациента является соблюдение диеты. Его рацион должен состоять из продуктов с минимальным содержанием углеводов при гипергликемии и более высоким при гипогликемии.
- Пища должна состоять из продуктов со сложными углеводами, чтобы на дольше утолить голод и не испытывать слабости.
- Сахар, хлебобулочные изделия, жиры считаются «плохими углеводами», их необходимо исключить.
- Приоритет отдается белковой пище.
- Активизировать образ жизни – занятие физкультурой, езда на велосипеде, продолжительные пешие прогулки, плавание, подвижные игры.
- Питаться нужно небольшими порциями, количество приемов следует увеличить по сравнению с обычным 3-разовым питанием.
Если, к примеру, гликемия основана на генетической предрасположенности, человек может практически не ощущать симптомов. В связи с этим, при любом заболевании пациент сдает основной набор анализов, среди которых сдача крови на сахар. Таким образом, в ходе лечения другой болезни, может выявиться гликемия, которая требует специального курса лечения.
Медикаментозное лечение
Если гликемия проявляется у больных сахарным диабетом 2 типа, им назначаются следующие лекарства:
- «Бутамид» – пероральный препарат, принимается 2-3 раза в сутки по 500-3 000 мг.
- «Толиназе» – 1 или 2 раза в сутки по 100-1 000 мг.
- «Хлорпропамид» – 1 раз в сутки по 100-500 мг.
- «Глипизид» – первая половина дня, 1-2 раза по 2,5-40 мг.
В зависимости от клинической картины назначаются альтернативные лекарственные средства:
- «Метформин» – 2-3 раза в сутки по 500-1000 мг. Этот препарат противопоказан при заболеваниях почек, инфаркте. Для возрастных больных, с проблемами сердечно-сосудистой системы его следует принимать с особой осторожностью.
- «Акарбоза» – 3 раза по 25-100 мг, показана при гипергликемии после приема пищи. Это лекарство имеет противопоказания – воспаление желудочно-кишечного тракта, колит.
Народные средства
Кроме медикаментов широко применяются народные средства, основанные на лекарственных растениях и натуральных продуктах.
Это могут быть разные формы народных лекарств, например:
- Настой из 10 крупных листьев лавра, залитый стаканом (250 мл) «крутого» кипятка. Настоять не менее 3 часов. Настойку процедить и в 3 приема принимать за 30 минут до еды.
- В домашнее кислое молоко (1 стакан) добавить тертого хрена (1 ст. л), хорошо перемешать и отправить в холодильник на 7-9 часов. Принимать за 30 минут до еды по 1 ст. л.
- Высушить листья смородины, измельчить, добавить несколько смородиновых ягод. Всего должен получиться 1 стакан. Затем залить «крутым» кипятком (200 мг) и оставить на полчаса. Пить процеженный настой в 4-5 приемов по 1/2 стакана в любое время.
Первая помощь при потере сознания
При таком состоянии диабетику без посторонних не обойтись. Прежде всего, ему необходима следующая помощь:
- при судорогах больной может прикусить язык, поэтому ему вставляют в зубы деревянную палку;
- голову повернуть набок, чтобы он не захлебнулся рвотными массами или слюной;
- не поить и не кормить, а немедленно сделать инъекцию глюкозы;
- в срочном порядке вызвать врача или скорую помощь.
Профилактические меры
Единственный способ предотвратить приступ гликемии – это строжайший контроль содержания глюкозы в крови. При появлении острого чувства голода следует срочно обратиться к глюкометру, чтобы уточнить показатель сахара. Если больной не ощущает никаких отклонений в физическом состоянии, но знает, что не сделал периодического перекуса или перенес высокую физическую нагрузку, также следует сделать анализ. В случае снижения показателя, принять глюкозу в таблетках или съесть кусочек сахара. После этого, спустя примерно 45 минут, повторить анализ.

Заниженный или завышенный уровень глюкозы в крови называется гликемией. Это не всегда свидетельствует о наличии сахарного диабета. Отклонение от нормы может быть спровоцировано рядом других причин, рассмотренных выше. Это должно насторожить человека, заставить отнестись к здоровью более внимательно и обязательно обратиться к врачу.
РЕКЛАМА
Досье КС
Марина Поздеева
провизор первой категории и заведующая аптекой. Автор многочисленных работ по фармакологии и фармакотерапии (Днепропетровск).
Общая информация: что такое гликемия при сахарном диабете
Для СД 2 типа характерно постоянное ухудшение функции бета-клеток, поэтому лечение должно быть динамичным, предусматривающим постепенное увеличение медикаментозного вмешательства по мере прогрессирования заболевания.В идеале уровень глюкозы в крови должен поддерживаться в пределах, близких к норме: до еды глюкоза крови 5–7 ммоль/л и гликированный гемоглобин (HbА1c) менее 7 %. Тем не менее, исключительно гипогликемическая терапия не обеспечивает адекватного лечения пациентов с СД 2 типа. Необходимы контроль уровня липидов и артериального давления.
Агрессивное снижение уровня глюкозы — не лучшая стратегия для широкого круга пациентов. Так, у пациентов с высоким риском сердечно-сосудистых заболеваний снижение уровня HbА1c до 6 % или ниже может увеличить риск сердечно-сосудистой катастрофы.
Терапия СД 2 типа должна быть основана на индивидуальной стратификации риска. Исследования группы ученых под руководством Фриды Моррисон, опубликованные в Archives of Internal Medicine, 2011 год, показали, что у пациентов, посещающих эндокринолога каждые две недели, уровень глюкозы крови, HbAc1 и ЛПНП, падает быстрее и контролируется лучше, чем у больных, которые наносят визит врачу один раз в месяц или реже. Значительный вклад в успех лечения вносит и сам пациент, соблюдая диету и следуя рекомендациям по образу жизни.
Фармакотерапия СД 2 типа
Раннее начало фармакотерапии СД 2 типа способствует улучшению гликемического контроля и снижает вероятность долгосрочных осложнений.Что касается вопроса о том, чем лечить сахарный диабет 2 типа и какие конкретно использовать препараты, то здесь все будет зависеть от выбранной схемы лечения.
Сахарный диабет 2 типа (СД 2 типа) характеризуется гипергликемией, развивающейся вследствие комбинации нарушений, среди которых:
- инсулинорезистентность тканей;
- недостаточная секреция инсулина;
- чрезмерная или неадекватная секреция глюкагона.
Плохо контролируемый СД 2 типа ассоциируется с микрососудистыми, нейропатическими осложнениями. Основная цель терапии больных СД 2 типа — устранение симптомов и предотвращение или по меньшей мере пролонгирование развития осложнений.
Метформин
Препаратом выбора для монотерапии, а также ведущим препаратом комбинированного лечения от сахарного диабета 2 типа является метформин. К его преимуществам относятся:
- эффективность;
- отсутствие увеличения веса;
- низкая вероятность гипогликемии;
- низкий уровень побочных эффектов;
- хорошая переносимость;
- невысокая стоимость.
Схема 1. Список гипогликемических препаратов, используемых при сахарном диабете 2 типа

Дозу метформина титруют в течение 1–2 месяцев, определяя наиболее эффективную методом подбора. Терапевтически активная дозировка составляет не менее 2000 мг метформина в сутки. Для снижения риска побочных эффектов со стороны желудочно-кишечного тракта препарат принимают во время или после еды несколько раз в день.
Метформин снижает риск развития деменции, ассоциированной с СД 2 типа. Это было доказано в масштабном исследовании 2013 года с участием 14 891 пациента, разделенных на четыре группы в зависимости от того, какой препарат они принимали. На протяжении всего эксперимента больным проводилась монотерапия метформином, препаратами сульфонилмочевины, тиазолидиндионами и инсулинами. В течение пяти лет после начала лечения метформином деменция была диагностирована у 1487 (9 %) больных. Это на 20 % ниже, чем в группе сульфонилмочевины и на 23 % ниже группы тиазолидиндионов (данные Colayco DC, et al., журнал Diabetes Carе, 2011 год).
Двухкомпонентная схема лечения
Если в течение 2–3 месяцев монотерапии метформином не удалось добиться стойкого снижения уровня глюкозы в крови, следует добавить еще один препарат. Выбор должен быть основан на индивидуальных особенностях пациента. Согласно рекомендациям Американской ассоциации клинических эндокринологов, опубликованным в журнале Endocrine Practice в 2009 году, лучше отдать предпочтение:
- ингибиторам ДПП-4 — при подъеме уровня глюкозы и натощак, и после еды;
- агонистам ГПП-1 рецепторов — при значительном повышении глюкозы крови после еды;
- тиазолидиндионам — при лечении пациентов с метаболическим синдромом и/или безалкогольным жировым гепатозом.
Отмена пероральных препаратов и монотерапия инсулином при СД 2 типа ассоциируется с увеличением веса и гипогликемией, в то время как комбинированное лечение снижает эти риски.
Таблица 1. Группы лекарств, используемых при сахарном диабете 2 типа
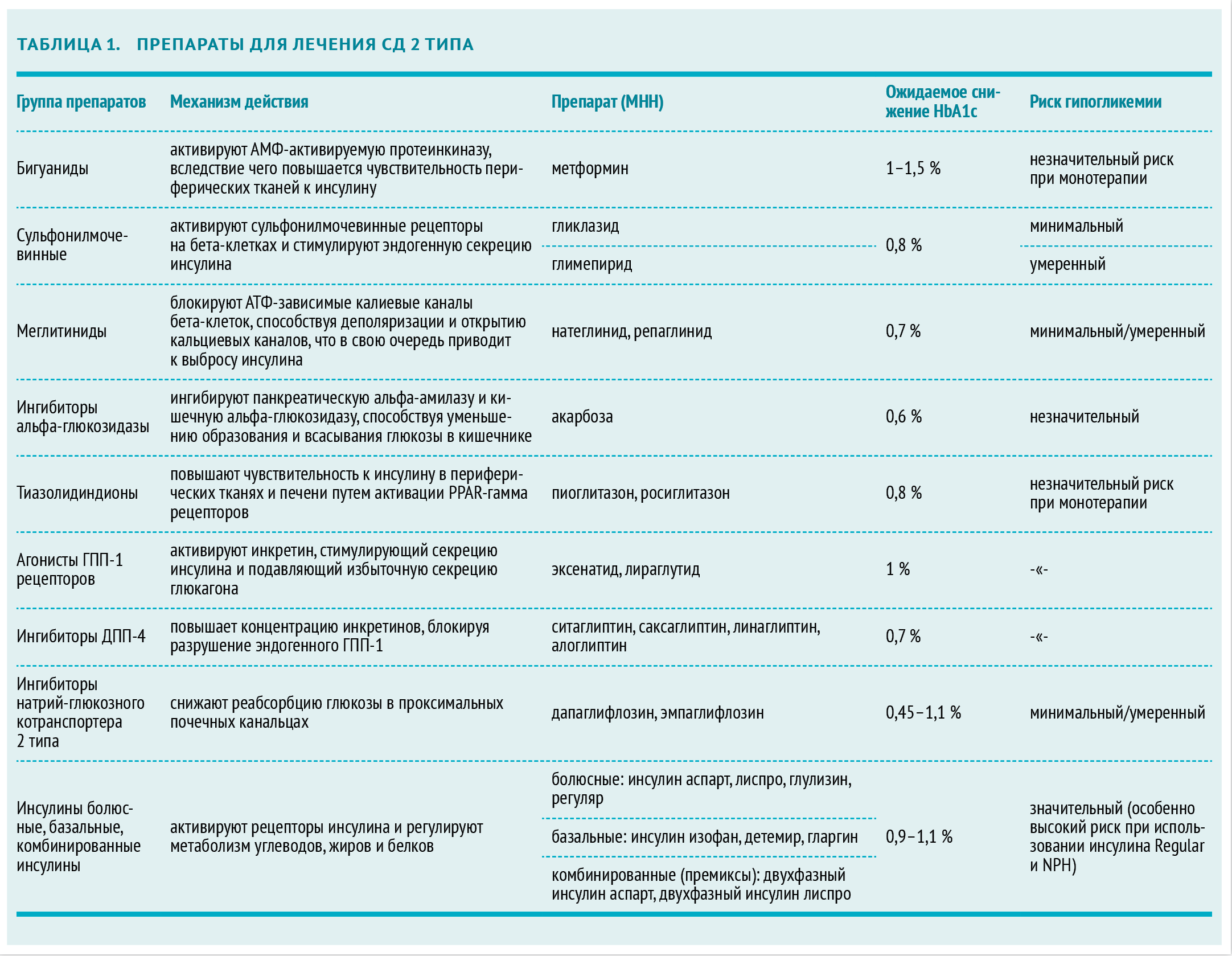
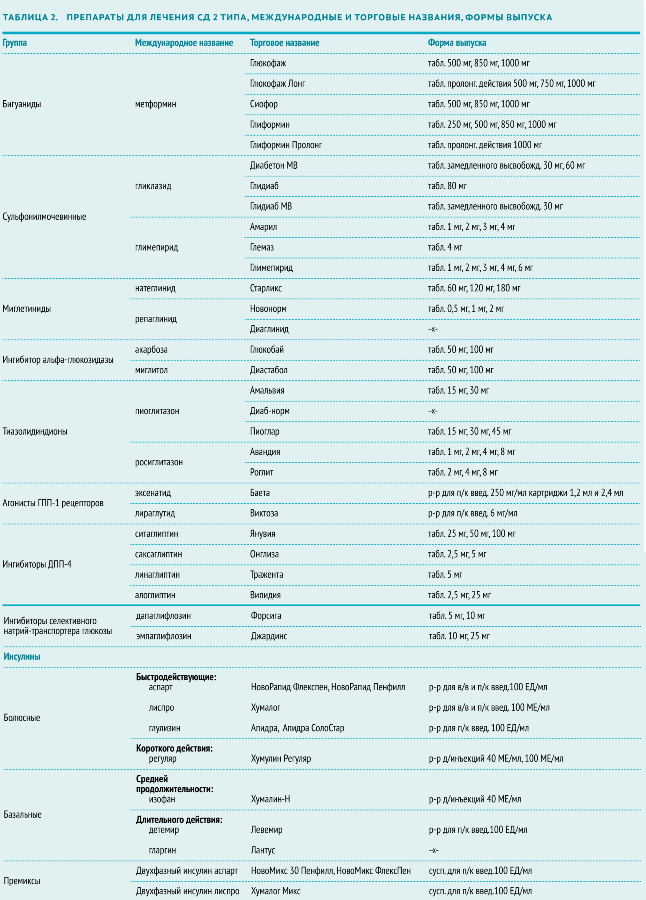
Таблица 2. Список лекарственных препаратов (таблетированные, растворы), используемых при сахарном диабете 2 типа
Трехкомпонентная терапия СД 2 типа
При неэффективности двухкомпонентной терапии в течение 2–3 месяцев предпринимают добавление еще одного, третьего гипогликемического препарата. Это может быть:
- пероральный препарат, принадлежащий к другому классу гипогликемических средств, нежели первые два компонента схемы лечения;
- инсулин;
- инъекционный эксенатид.
Препараты группы тиазолидиндионов не рекомендуются в качестве третьего средства схемы. Так, данные Американской ассоциации эндокринологов свидетельствуют о повышении риска инфаркта миокарда у пациентов, принимающих роксиглитазон. Поэтому его рекомендуют назначать только тем пациентам, которым не удается контролировать уровень глюкозы с помощью других препаратов.
У пациентов с высоким риском сердечно-сосудистых заболеваний снижение уровня HbА1c до 6 % или ниже может увеличить риск сердечно-сосудистой катастрофы. Так, наблюдение за группой из 44 628 пациентов, проведенное американскими учеными под руководством Даниэля Колайко (Danielle C. Colayco), показало, что у пациентов с уровнем HbA1c менее 6 % сердечно-сосудистые проблемы отмечались на 20 % чаще, чем у больных со средним уровнем HbA1c 6–8 %.
Опубликовано в журнале Diabetes Care, 2011 год
Эксперимент, проведенный исследовательской группой ACCORD (Action to Control Cardiovascular Risk in Diabetes), показал, что падение уровня HbAc1 ниже 6 % у пациентов группы риска привело к росту пятилетней смертности от инфаркта миокарда.
Данные исследователей под руководством Gerstein HC, публикация в журнале The new England journal of medicine, 2011 год
В отношении еще одного известного тиазолидиндиона — пиоглитазона — также появилась настораживающая информация о повышении риска развития рака мочевого пузыря на фоне приема. Американская ассоциация по контролю за лекарственными препаратами FDA не рекомендует назначать пиоглитазон пациентам с раком мочевого пузыря в анамнезе.
Агонисты ГПП1‑рецепторов имеют отличный от других гипогликемических препаратов механизм действия. Они имитируют эндогенный инкретиновый ГПП-1 и таким образом стимулируют глюкозозависимое высвобождение инсулина. Кроме того, агонисты ГПП1‑рецепторов способствуют снижению уровня глюкагона.
Сочетание эксенатида — самого известного препарата этой группы — с одним или двумя пероральными (например, метформином и/или препаратами сульфонилмочевины) привлекает своей простотой и высокой эффективностью.
Инсулин как дополнение
Многие пациенты с СД 2 типа, у которых не представляется возможным контролировать заболевание с помощью пероральных гипогликемических препаратов, нуждаются в инсулинотерапии. Комбинация пероральных препаратов, понижающих сахар, и инсулина при диабете 2 типа эффективно снижает уровень глюкозы в крови.
К пероральным гипогликемическим средствам целесообразно добавлять однократную утреннюю инъекцию инсулина средней или длительной продолжительности. Такой подход может обеспечить лучший гликемический контроль меньшими дозами инсулина.
Группа британских ученых под руководством Николаса А. Райта (Nicholas A Wright) в ходе шестилетнего рандомизированного исследования доказала, что отмена пероральных препаратов и монотерапия инсулином при СД 2 типа ассоциируется с вероятностью увеличения веса и гипогликемии, в то время как комбинированное лечение снижает эти риски. Данные эксперимента опубликованы в Internal Medicine в 1998 году.
Инсулин может быть использован у лиц с выраженной гипергликемией, а также назначен временно в период общего заболевания, беременности, стресса, медицинской процедуры или операции. С прогрессированием СД 2 типа потребность в инсулине возрастает и могут понадобиться дополнительные дозы базального инсулина (средней и длительной продолжительности действия), а также введение болюсного инсулина (короткого или быстрого действия).
Принимая решение, с какими пероральными гипогликемическими средствами лучше комбинировать инсулин, следует руководствоваться общими принципами построения многокомпонентной схемы лечения СД 2 типа. Известно, например, что добавление инсулина перед сном на фоне лечения метформином приводит к увеличению веса в два раза реже, чем комбинированное лечение инсулином и препаратами сульфонилмочевины или двукратная монотерапия инсулином (данные H. Yki-Järvinen L. Ryysy K. Nikkilä, Internal Medicine, 1999 год).
На фоне лечения болюсным инсулином необходимо отменить пероральные препараты, усиливающие секрецию инсулина (препараты сульфонилмочевины и меглитиниды). При этом терапия метформином должна быть продолжена.
