Обмен липидов при сахарном диабете биохимия
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке “Файлы работы” в формате PDF
Сахарный диабет – это заболевание, которое характеризуется нехваткой гормона инсулина, что приводит к нарушению обмена веществ и повышению сахара в крови. При заболевании поджелудочная железа не может перерабатывать и утилизировать глюкозу, что ведет к нарушению инсулиновой регуляции. В медицине различают диабет I и II типа. Диабет I типа, наиболее часто встречающийся у детей, является инсулинозависимой формой. Провоцируют заболевание в основном вирусные инфекции и наследственность. Диабет II типа не так опасен для человека. Инсулин продолжает вырабатываться, но он не вступает во взаимодействие с клетками тела. Причиной может стать ожирение и безглютеновые диеты.
Последние исследования по сахарному диабету показывают, что болезнь опасна своими осложнениями. Самыми распространенными являются инфаркты и инсульты, также заболевание может привести к потере зрения. Возможны нарушения репродуктивной функции. Отмечается высокий риск сердечно–сосудистых осложнений, также в большинстве случаев это заболевание сочетается с другими патологиями, такими как артериальная гипертензия, ишемическая болезнь сердца и гиперхолестеринемия [1].
При повышенном содержании липидов даже в условии компенсации диабета купировать процесс макрососудистых нарушений сложно. Улучшить состояние позволит только комплексный подход в лечении на фоне постоянного контроля сахара, давления и количества липидов в крови. Высокий риск развития вегетативной нейропатии имеют пациенты с длительным и плохо контролируемым сахарным диабетом. Также серьёзным осложнением является диабетическая нейропатия. Первым проявлением патологического процесса является протеинурия, что говорит о поражении клубочкового аппарата почки, функция почек снижаются [2]. Одним из самых значимых нарушений, является неправильный липидный обмен, который диагностируется у 70% людей, страдающих сахарным диабетом.
Липиды поступают в организм вместе с пищей, большую часть их составляют триглицериды (ТГ), фосфолипиды (ФЛ) и холестерол (ХС), как свободный, так и этерифицированный (ЭХС). Первые синтезируются в почках, стенке тонкого кишечника, жировой ткани, мышцах, молочных железах. Вторые – в печени. ТГ и ЭХС являются гидрофобными молекулами, ФЛ и ХС – бифильны, поэтому липиды транспортируются в крови в комплексе с белкамив – в виде липопротеинов (ЛП). Нарушение выработки инсулина приводит к снижению активности ключевых ферментов окисления глюкозы: гексокиназы, фосфофруктокиназы и пируваткиназы (дихотомическое окисление), глюкозо-6-фосфат-дегидрогеназы и 6-фосфоглюконат-дегидрогеназы (апотомическое окисление). При этом нарушается «вход» глюкозы в жировую ткань, где глюкоза используется для синтеза нейтрального жира, начинается липолиз нейтрального жира, т.к. в норме инсулин ингибирует липазу. Окисление значительного количества свободных жирных кислот приводит к усиленному образованию ацетил-КоА. При этом синтез жирных кислот снижается, т.к. недостаточно НАДФН2 и инсулина, в отсутствии которого ингибируется фермент ацетил-КоА-карбоксилаза.
Нарушение липидного обмена при сахарном диабете требует немедленного лечения. Используют немедикаментозные способы лечения:
соблюдение диеты с низким содержанием животных жиров и углеводов;
повышение физической активности;
исключение алкоголя и кофе;
отказ от вредных привычек;
Медикаментозное лечение проводится тогда, когда диетотерапия и коррекция образа жизни не принесли нужного результата. В обязательном порядке назначаются препараты, которые способствуют остановке синтеза холестерина в организме. А также основную терапию дополняют биологически активными добавками с высоким содержанием таурина, который нормализует и поддерживает липидный обмен, благоприятно влияет на динамику лечения сахарного диабета.
На настоящее время этим заболеванием страдают около 422 млн человека, что составляет 6,028 % от всего населения.
Страны—лидеры по числу носителей диагноза «Сахарный диабет». Данные ВОЗ 2017г.
При недостатке усвоения сахара и при дефиците инсулина наблюдаются ускоренный распад жиров, повышение уровня кетоновых тел при замедлении выработки жирных кислот и триацилглицеролов.
Липидный обмен при сахарном диабете нужно постоянно контролировать. Для этого используют специальные лабораторные исследования, которые помогут увидеть полную картину нарушения синтеза и усваивания жиров. В первую очередь нужно провести липидограмму, которая определяет количественное соотношение всех липидных классов. Для более точной диагностики проводят общий анализ крови и липопротеидограмму. Чтобы избежать развитие патологии сердечно-сосудистой системы рекомендуется обратиться за консультацией к кардиологу и при необходимости пройти дополнительное обследование [3].
Так как при диабете преобладают липопротеины низкой плотности (ЛПНП), то концентрация ХС ЛПНП у больных диабетом может не отличаться от уровня этого показателя у лиц без диабета. Однако из–за повышенной атерогенности мелких частиц при одном и том же уровне ХС ЛПНП у больных диабетом «коронарный» риск значительно выше [4].
Нарушение утилизации углеводов – основных источников энергии в организме – и механизмов энергообразования в инсулинзависимых тканях приводит к тому, что у больных сахарным диабетом на фоне избыточного содержания глюкозы в крови возникает тканевой энергодефицит. Это также активирует липолиз. Одновременно жиры усиленно ресинтезизуются в печени, что приводит к ее жировой инфильтрации.
Одновременно с этим затормаживаются процессы утилизации кетоновых тел в результате блокирования их расщепления (из-за снижения активности цитратсинтазы – ключевого фермента цикла Кребса), что увеличивает степень кетоза в организме. Важными источниками кетогенеза становятся кетогенные аминокислоты. В итоге концентрация кетоновых тел в крови повышается, достигая 20 ммоль/л (при норме не более 1,7 ммоль/л), что значительно превышает возможность их утилизации и выведения.
Интенсификация биосинтеза холестерина является одним из факторов, приводящих при сахарном диабете к развитию атеросклероза [5]. Гиперхолестеринемия постоянно сопутствует этому заболеванию. К факторам риска развития атеросклероза при сахарном диабете относится также сдвиг соотношения антиатерогенных липопротеинов высокой плотности (ЛПВП) и атерогенных (ЛПНП и ЛПОНП) липопротеинов в сторону преобладания последних. Этим изменениям способствуют процессы гликозилирования липопротеинов, резко интенсифицирующиеся при сахарном диабете.
В заключение хочется сказать о том, что основной целью лечения дислипидемии является снижение уровня ХС ЛПНП < 100 мг/дл (2,6 ммоль/л). ХС ЛПНП выбран в качестве основного параметра липидного спектра так, как именно снижение уровня ХС ЛПНП ассоциировано с достоверным снижением возникновения сердечно-сосудистых событий и смертности от них.
Списоклитературы:
1. Haffner S.M., Lehto S., Laakso M.// Mortality from coronary heart disease in subjects with type 2 diabetes and in nondiabetic subjects with and without prior myocardial infarction.
/ N Engl J. Med. -1998; – №339. –С. 229-340.
2. Подачина, С. В. Витамины. Профилактика и лечение осложнений у больных сахарным диабетом [Текст] / С. В. Подачина // Медицинский совет. – 2017. – № 3. – С. 96-97.
3. Кухарчук, В. В. Нарушение липидного обмена: подходы к профилактике и терапии / В. В. Кухарчук // Вестник Рос. АМН. – 2007. – № 11. – С. 61-64.
4. Галлер Г., Ганефельд М, Яросс В. Нарушения липидного обмена. – Москва: Медицина, 1979. – 334 с.
5. Libby P. // Current concepts of the pathogenesis of the acute coronary syndromes. / Circulation. – 2001; №104; -C. 365-372.
Страница 1 из 3
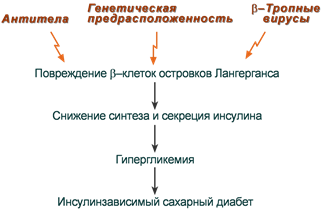
Сахарный диабет (СД) – полиэтиологическое заболевание, связанное:
- со снижением количества β клеток островков Лангерганса,
- с нарушениями на уровне синтеза инсулина,
- с мутациями, приводящими к молекулярному дефекту гормона,
- со снижением числа рецепторов к инсулину и их аффинности в клетках-мишенях,
- с нарушениями внутриклеточной передачи гормонального сигнала.
Выделяют два основных типа сахарного диабета:
1. Инсулинзависимый сахарный диабет (ИЗСД, диабет 1 типа) – диабет детей и подростков (ювенильный), его доля составляет около 20% от всех случаев СД.
2. Инсулиннезависимый сахарный диабет (ИНЗСД, диабет 2 типа) – диабет взрослых, его доля – около 80%.
Подразделение типов СД на взрослый и ювенильный не всегда корректно, так как встречаются случаи развития ИНЗСД в раннем возрасте, также ИНЗСД может переходить в инсулинзависимую форму.
Причины сахарного диабета
Недостаточный синтез инсулина
Развитие ИЗСД (СД 1 типа) обусловлено недостаточным синтезом инсулина в β-клетках островков Лангерганса поджелудочной железы. Среди причин этого в настоящее время на первый план выдвигаются аутоиммунные поражения и инфицирование β-тропными вирусами (вирусы Коксаки, Эпштейна-Бар, эпидемического паротита).

Причины инсулинзависимого сахарного диабета
Помним, что проницаемость стенки кишечника у младенцев выше, чем у взрослых, и это позволяет в первые дни и месяцы жизни сформировать у него пассивный иммунитет за счет перехода антител матери в кровь ребенка.
В связи с этим при использовании коровьего молока или молочных смесей для вскармливания младенцев имеется риск развития ИЗСД из-за возможного развития иммунного ответа на молочный альбумин и переключения иммунной атаки на β-клетки поджелудочной железы.
Происходит это в результате того, что некоторые пептидные участки альбумина коровьего молока и человеческого инсулина схожи между собой. Поэтому при проникновении их через кишечный барьер у детей-носителей антигенов главного комплекса гистосовместимости D3/D4 может возникнуть перекрестная иммунная реактивность и, как следствие, аутоиммунный ответ против собственных β-клеток, что приводит к инсулинзависимому сахарному диабету.
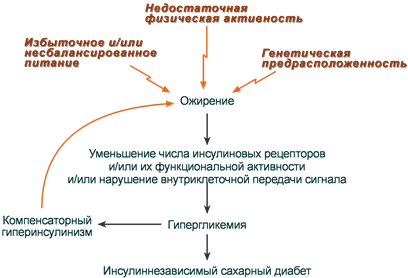
Нечувствительность клеток к инсулину
Для ИНЗСД (СД 2 типа) ведущей причиной является инсулинорезистентность из-за снижения чувствительности клеток-мишеней к гормону. Здесь выделяют две глобальные причины:
- снижение активности рецепторов (рецепторные механизмы),
- нарушение проведения сигнала от рецептора к внутриклеточным ферментам (пострецепторные механизмы).
Рецепторные механизмы
Функциональные нарушения рецепторов – замедляют связывание инсулина и ответ на него:
- увеличение диаметра и площади поверхности жировых клеток (ожирение) – снижение скорости образования рецепторных микроагрегатов,
- повышенная вязкость мембран (снижение доли ненасыщенных жирных кислот в фосфолипидах, увеличение содержания холестерина),
- блокирование инсулиновых рецепторов антителами,
- нарушение мембран в результате активации процесов ПОЛ.
Структурные нарушения рецепторов – не позволяют связываться с гормоном или отвечать на его сигнал.
- изменение конформации рецепторов инсулина при воздействии свободных радикалов (продуктов окислительного стресса).
Пострецепторные механизмы
Пострецепторные механизмы сопровождаются ослаблением проведения сигнала через фосфатидилинозитол-4,5-дифосфат-3-киназный путь (ФИ-3-киназный).
В настоящее время ослабление проведения сигнала через IRS-ФИ-3-киназный путь считают главной причиной инсулинорезистентности.
В результате развиваются снижение активации белков этого сигнального пути, отсутствие быстрых эффектов инсулина, а именно активации трансмембранных переносчиков глюкозы (ГлюТ4) и метаболических ферментов утилизации глюкозы.
Предложено два механизма нарушения ФИ-3-киназного пути:
- Фосфорилирование серина (но не тирозина) в составе IRS уменьшает его способность связываться с ФИ-3-киназой и ослабляет ее активирование. Данный процесс катализируется множеством серин-треониновых киназ, активность которых повышается при воспалении, стрессе, гиперлипидемиях, ожирении, переедании, дисфункции митохондрий.
- Нарушение баланса между количеством субъединиц ФИ-3-киназы (p85 и p110), т.к. эти субъединицы могут конкурировать за одни и те же участки связывания с белком IRS. Этот дисбаланс меняет активность фермента и снижает передачу сигнала. Причиной патологического повышения отношения p85/p110 предполагают высококалорийное питание.
Причины развития инсулиннезависимого сахарного диабета
Развивающуюся при беременности инсулинорезистентность связывают с увеличенной экспрессией в клетках скелетных мышц субъединицы p85, вызванной повышением концентрации человеческого плацентарного гормона роста. Соответственно, изменяется соотношение p85/p110 и ухудшается развертывание быстрых эффектов инсулина.
Липидный обмен при сахарном диабете. Обмен холестерина при диабете
Экспериментальные наблюдения свидетельствуют о том, что при недостатке инсулина происходит повышение липидов в крови, в основном за счет триглицеридов. Нередко указывают на изменения состава липопротеидов у больных диабетом. При электрофоретическом изучении белковых фракций и глюкопротеидов были обнаружены некоторые отклонения от нормы. Многие описывают повышение а-глобулинов при декомпенсированном диабете.
При более детальном специальном обследовании больных диабетом молодого возраста (до 40 лет) удается выявить коронарную недостаточность (Е. А. Васюкова, 1963; Н. И. Кошницкий, 1958, и ряд др.). Коронарная недостаточность может давать клинические проявления (стенокардия напряжения или покоя, развитие кардиосклероза) или может быть выявлена только при специальном обследовании больных.
В нашей клинике Я. В. Благосклонная проследила течение атеросклероза коронарных артерий у 194 больных диабетом (85 мужчин и 109 женщин). По тяжести течения больные были распределены согласно классификации, предложенной В. Г. Барановым, на легкие формы (61 чел.), средней тяжести (38 чел.) и тяжелый диабет (10 чел.). Случаи тяжелого диабета относились преимущественно к лицам более молодого возраста (до 40 лет). У лиц пожилого возраста, страдавших тяжелой формой диабета, заболевание началось (было выявлено) в молодом и юношеском возрасте.
Эти данные вполне соответствуют литературным. Из обследованных 194 больных сахарным диабетом 147 человек (76%) (9,3% мужчин и 80% женщин) имели отчетливые проявления коронарного атеросклероза в виде приступов стенокардии, перенесенных в прошлом инфарктов миокарда и ЭКГ-признакоз нарушений коронарного кровообращения. Была установлена отчетливая зависимость частоты коронарного атеросклероза от возраста больных.
Легкий диабет проявлялся в основном в более пожилом возрасте — после 40 лет, тогда как тяжелая форма диабета развивалась в молодом возрасте.

Коронарная недостаточность при диабете проделывает ту же возрастную динамику, как и у лиц, не страдающих диабетом.
Легкий диабет, развивающийся у пожилых людей, гораздо чаще сочетался не только с коронарной недостаточностью, но и с повышенным весом тела и с гипертонической болезнью, чем при тяжелом диабете у молодых диабетиков. Повышенный вес тела у больных диабетом и проявлениями коронарной недостаточности наблюдался, по данным нашей клиники, в 78% случаев. Примерно в таком же проценте случаев наблюдалось и сочетание с гипертонической болезнью. Сочетание таких патологических проявлений, как нарушения углеводного обмена с коронарной недостаточностью и гипертонической болезнью, позволяет думать о едином центральном (гипоталамическом) генезе этих проявлений.
Установленное Я. В. Благосклонной и многими другими авторами нарушение углеводного обмена в сочетании с повышением веса тела и гипертонической болезнью у больных атеросклерозом без явных симптомов сахарного диабета позволяет высказать предположение, что, может быть, легкий диабет пожилых людей является дальнейшей степенью нарушений углеводного обмена, свойственного больным атеросклерозом.
Частота инфаркта миокарда у больных диабетом и атеросклерозом выше (64% среди мужчин и 40% у женщин), чем в группе больных атеросклерозом без диабета (25,6% у мужчин и 12,3% у женщин).
Хорошо известны резкие нарушения холестеринового обмена у больных диабетом. По данным Я. В. Благосклонной, гиперхолестеринемия наблюдалась у 73,8% больных диабетом. Уровень холестерина у больных диабетом достигает 400 мг% и выше, и при этом наблюдается также повышение и бета-липопротеидов. Сотрудники В. Г. Вогралика (1963) находили у некоторых больных диабетом повышение уровня бета-липопротеидов до 94%.
Гиперлипемия при диабете всегда сопровождает гипергликемию. При изучении особенностей гиперлипемии у больных диабетом большое внимание уделяется особенностям нарушения липидного обмена, в частности определению отдельных фракций. Изучая липидные фракции при экспериментальном диабете, Hirsh (1953) установил преимущественное увеличение фракции триглицеридов, тогда как фосфолипиды и холестерин повышались относительно меньше. Автор установил также, что у больных диабетом подъем уровня сахара в крови всегда сопровождается повышением содержания эстерифицированных жирных кислот.
Некоторой особенностью атеросклероза крупных сосудов у больных диабетом является часто наблюдавшаяся у них закупорка сосудов со всеми вытекающими отсюда последствиями. Л. Л. Мясников и Н. С. Климатов (1965), подробно обследовав 135 больных диабетом, пришли к заключению о большой частоте окклюзионных осложнений у этих больных.
– Вернуться в оглавление раздела “Физиология человека.”
Оглавление темы “Сердце при гипотиреозе, сахарном диабете”:
- Диагностика поражений сердца при тиреотоксикозе. Дифференциация поражений сердца при тиреотоксикозе
- Атипичный тиреотоксикоз. Лечение поражений сердца при тиреотоксикозе
- Сердце при гипотиреозе. Атеросклероз при гипотиреозе
- Метаболизм миокарда при гипотиреозе. ЭКГ при гипотиреозе
- Стенокардия при гипотиреозе. Сердечно-сосудистая система при сахарном диабете
- Эффекты соматотропного гормона (СТГ). Антиинсулярные антитела
- Строение и функции инсулина. Сердечно-сосудистые поражения при диабете
- Поражение сосудов при сахарном диабете. Атеросклероз сосудов при диабете
- Коронарная недостаточность при сахарном диабете. Инфаркт миокарда при диабете
- Липидный обмен при сахарном диабете. Обмен холестерина при диабете
Сахарный диабет
Сахарный диабет (Diabetes
mellitus) — широко распространенное заболевание, которое наблюдается при
абсолютном или относительном дефиците инсулина. Нехватка этого пептидного
гормона (см. сс. 78, 82) отражается главным образом на обмене углеводов и
липидов. Сахарный диабет встречается в двух формах. При диабете I типа
(инсулинзависимом сахарном диабете) уже в раннем возрасте происходит гибель
инсулинсинтезирующих клеток в результате аутоиммунной реакции. Менее тяжелый
диабет II типа (инсулиннезависимая форма) обычно проявляется в более
пожилом возрасте. Он может быть вызван различными причинами, например пониженной
секрецией инсулина или нарушением рецепторных функций.
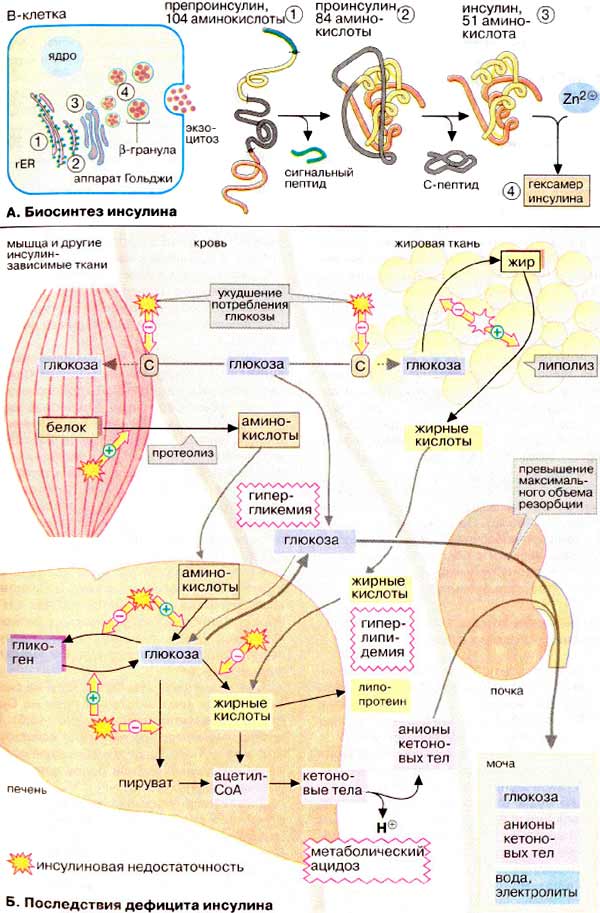
А. Биосинтез инсулина
Инсулин синтезируется в β-клетках
островков Лангерганса поджелудочной железы. Как и многие секреторные
белки, предшественник гормона (препроинсулин) содержит сигнальный пептид,
который направляет пептидную цепь внутрь эндоплазматического ретикулума (см. с.
226), где после отщепления сигнального пептида и замыкания дисульфидных мостиков
образуется проинсулин. Последний поступает в аппарат Гольджи и
депонируется в клеточных везикулах, β-гранулах. В этих гранулах путем
отщепления С-пептида образуется зрелый инсулин, который
сохраняется в форме цинксодержащего гексамера (см. с. 82) вплоть до
секреции.
Б. Последствия дефицита
инсулина
Воздействие инсулина на обмен углеводов рассмотрено
на с. 160. Его механизм сводится к усилению утилизации
глюкозы и подавлению ее синтеза de novo. К этому следует добавить,
что транспорт глюкозы из крови в большинство тканей также является инсулинзависимым
процессом (исключения составляют печень, центральная нервная система и эритроциты).
Инсулин влияет также на липидный
обмен в жировой ткани: он стимулирует синтез жирных кислот из глюкозы, что
связано с активацией ацетил-КоА-карбоксилазы (см. с. 164), и усиливает
генерацию НАДФН + Н+ в ГМП (см. с. 154). Другая функция инсулина —
торможение расщепления жиров и деградации белков в мышцах. Таким образом,
недостаточность инсулина ведет к глубоким нарушениям промежуточного метаболизма,
что и наблюдается у больных сахарным диабетом.
Характерный симптом заболевания —
повышение концентрации глюкозы в крови с 5 мМ (90 мг/дл) до 9 мМ (160 мг/дл) и
выше (гипергликемия, повышенный уровень глюкозы в крови). В мышцах
и жировой ткани, двух наиболее важных потребителях глюкозы,
нарушаются усвоение и утилизация глюкозы. Печень также утрачивает
способность использовать глюкозу крови. Одновременно повышается глюконеогенез и
вместе с тем усиливается протеолиз в мышцах. Это еще более увеличивает уровень
глюкозы в крови. Нарушение реабсорбции глюкозы в почках (при концентрации
в плазме 9 мМ и выше), приводит к ее выведению с мочой
(глюкозурия).
Особенно серьезные последствия имеет
повышенная деградация жиров. Накапливающиеся в больших количествах жирные
кислоты частично используются в печени в синтезе липопротеинов
(гиперлипидемия), остальные распадаются до ацетил-КоА. Избыточные
количества ацетил-КоА, возникающие в результате неспособности цитратного цикла
полностью его утилизировать, превращаются в кетоновые тела (см. с. 304).
Кетоновые тела — ацетоуксусная и 3-гидроксимасляная кислоты —
повышают концентрацию протонов и влияют на физиологическую величину рН.
Вследствие этого может возникать тяжелый метаболический ацидоз
(диабетическая кома, см. с. 280). Образующийся ацетон придает дыханию
больных характерный запах. Кроме того, в моче увеличивается содержание анионов
кетоновых тел (кетонурия).
При неадекватном лечении сахарный диабет
может приводить к долгосрочным осложнениям: изменению состояния кровеносных
сосудов (диабетические ангиопатии), повреждению почек (нефропатии), нервной
системы и глаз, например хрусталика (катаракта).
