Обследование нижних конечностей при диабете

 Ангиопатия нижних конечностей развивается при сахарном диабете, поражает кровеносные сосуды и ухудшает обмен веществ организма с нижними конечностями.
Ангиопатия нижних конечностей развивается при сахарном диабете, поражает кровеносные сосуды и ухудшает обмен веществ организма с нижними конечностями.
Развитую патологию невозможно полностью вылечить – можно облегчить симптомы и избежать отягощающих последствий: гангрены, некроза. Скорость оказания помощи влияет на итоговый результат: чем раньше пациент обнаружит и сообщит о проблеме, тем большую часть конечностей удастся сохранить.
Нарушение кровоснабжения нижних конечностей у диабетика – повод обратиться к нескольким специалистам:
- Эндокринологу;
- Неврологу;
- Хирургу;
- Кардиологу.
Комплексное лечение – залог сохранения здоровья.
Классификация диабетической ангиопатии
Диабетическая ангиопатия выражается двумя способами – микро и макро. В первом случае пораженными оказываются капилляры, во втором – более крупные кровеносные сосуды – вены и артерии.
Микроангиопатия ведет к нарушению питания тканей, мешает выводу вредных веществ из конечностей. Сужение тканей приводит к гипоксии.
Макроангиопатия грозит проблемами с сердцем. Данная патология развивает ишемическую болезнь различных форм, грозит инфарктом миокарда с последующими осложнениями.

Причины возникновения
Развитие патологии зависит от диабетических факторов – высокого уровня и неожиданных скачков сахара в плазме.
При диабете I типа шанс появления патологии ниже, поскольку пациент способен вручную контролировать уровень глюкозы посредством инсулина.
Диабетики второго типа находятся в группе риска – наличие продуктов распада инсулина в организме приводит к неизбежным скачкам уровня глюкозы.
Среди прочих факторов, вызывающих возникновение ангиопатии сосудов нижних конечностей, следует выделить:
- Нечувствительность структур организма к инсулину;
- Дислипидемию – нарушение обмена жиров и белковых комплексов;
- Излишний вес, малоподвижный образ жизни. В большей степени влияет висцеральное ожирение – накопление жира в области органов ЖКТ – живота;
- Артериальная гипертензия, повышенная свертываемость кровяных телец;
- Курение и вред, приносимый особенностями места жительства или работы пациента;
- Наследственность, а также возраст. В группе риска находятся диабетики старше 50 лет.
Механизм развития и симптомы
 Избыток глюкозы в организме диабетика может переместиться в сосуды, начав процесс разрушения.
Избыток глюкозы в организме диабетика может переместиться в сосуды, начав процесс разрушения.
Ткани расщепляют глюкозу на меньшие вещества, которым свойственно притягивание жидкостей. В результате разбухшие сосуды вызывают отечность.
Нарушенная работа кровеносных сосудов нижних конечностей вызывает выброс свертывающих веществ, из-за чего образуются микроскопические тромбы.
Сумма факторов провоцирует кислородное голодание и работу фибробластов – веществ, создающих соединительную ткань, склеивающую капилляры. В артериях может начаться процесс создания атеросклеротических бляшек, уменьшающих кровоток.
Возникновение ангиопатии, вызванное поражением питающих тканей, возможно при одновременном проявлении двух процессов: голодания нервов при диабете и гипертензии. Недоступность кислорода приводит к гибели нервов, влияющих на ткани конечностей. На начальном этапе изменения в организме незначительны, но могут быть обнаружены.
Среди рано проявляющихся симптомов диабетической ангиопатии нижних конечностей:
- Периодическое необусловленное онемение и/или уменьшение температуры стопы;
- Уменьшенная чувствительность;
- Боль и/или судорога мышц;
- Скованность мышц в первые часы после пробуждения;
- Отечность различных тканей, сухость кожного покрова;
- Облысение ног;
- Шелушение, жжение кожи стопы;
- Деформация ногтей пальцев ног.

Дальнейшее развитие болезни приводит к хромоте, изменению поверхности кожи, появлению язв. В более тяжелых случаях происходит деформация тканей с образованием диабетической стопы – патологии, при которой нарушается костное строение ноги, образуются глубокие гнойные язвы.
Появление симптомов диабетической ангиопатии подразумевает посещение врача для консультации и назначения лечения. Скорейшее обращение ведет к сохранению нижних конечностей.
Диагностика
 Комплексное обследование на наличие ангиопатии включает оценку кожного покрова стоп, ногтей, проверку наличия пульса в сосудах, замер давления артерий ног и сравнение показаний.
Комплексное обследование на наличие ангиопатии включает оценку кожного покрова стоп, ногтей, проверку наличия пульса в сосудах, замер давления артерий ног и сравнение показаний.
Специалист также проверит чувствительность ног к различным эффектам.
Назначенные анализы помогут выявить отклонения в химическом плане.
Среди методик исследования применяют:
- Ангиографию – рентген сосудов с введением контраста;
- Допплеровское цветное УЗИ;
- Компьютерную капилляроскопию ног;
- Спиральную КТ;
- МРТ.
Комплексное обследование ангиопатии нижних конечностей проводится при осмотре различными специалистами:
- Эндокринологом;
- Неврологом;
- Хирургом;
- Кардиологом;
- Окулистом.
Методы лечения
Основа терапии при ангиопатии – приведение обмена углеводов в организме к нормальному. Терапия подразумевает придерживание диеты, употребление медикаментов, снижающих уровень сахара.
Консервативное лечение
 Состоит в использовании медицинских препаратов, способствующих улучшению кровотока, нормализации состава крови.
Состоит в использовании медицинских препаратов, способствующих улучшению кровотока, нормализации состава крови.
Используемые препараты заключены в группах:
- Статинов, снижающих холестерин;
- Антиоксидантов, расширяющих сосуды;
- Лекарств, уменьшающих свертываемость крови; борющихся с гипертонией; провоцирующих восстановление тканей;
- Также применяют ангиопротекторы, метаболики, биогенные, вазоактивные и мочегонные вещества;
В дополнение при различных ситуациях могут использоваться нейротропные вещества и витамины.
Оперативное вмешательство
Операции используются для восстановления начального состояния сосудов или удаления мертвых тканей.
Для лечения применяется три типа операций, восстанавливающих кровоток:
- Малоинвазивный метод помогает прочистить сосуды;
- Эндоваскулярный служит той же цели, но проводится сегментировано;
- Шунтирование применяется в более тяжелых ситуациях для проведения кровотока мимо закупоренных сосудов.
Существует несколько прочих вмешательств, используемых при ангиопатии нижних конечностей. Поясничная симпатэктомия – служит восстановлению кровотока. В тяжелых клинических ситуациях хирург вынужден провести ампутацию омертвевших тканей или полностью удалить конечность при гангрене.
Физиотерапия
Воздействие, оказываемое процессом, считается вспомогательным и применяется не часто. При ангиопатии нижних конечностей врач может порекомендовать следующие процедуры:
- Магнитная терапия;
- Лечение грязевыми ваннами;
- Массаж.
Народная медицина
Лекарственные препараты при ангиопатии используют для принятия внутрь или растирания. Лечение травами, наравне с физиотерапией, служит дополнением медикаментам.
Определенные травы помогают выработке инсулина и улучшению обмена веществ:
- Чай стоит заменить на цикорий или настои цветков ромашки, листьев липы, черники, сирени;
- Настой одуванчика помогает улучшить выработку инсулина. Приготовление раствора: две столовых ложки корней цветка залить 4 стаканами кипятка, дать настояться ночь. Принимать настой нужно незадолго до приема пищи;
- Принятие ванн с лепестками клевера улучшает тонус кожи, уменьшает шанс появления осложнений при ангиопатии;
- Нормализации метаболизма при ангиопатии нижних конечностей помогают компрессы. Они создаются из листьев различных цветущих деревьев – календулы, липы, и крапивы. Применяются также масляные повязки для улучшения состояния язв, борьбы с сухостью. Для приготовления масляной повязки необходимо: довести два стакана растительного масла до кипения. Затем добавить в раствор 50 г воска, желательно взятого у пчел, полстакана хвойной смолы. Смесь варится порядка 7 минут на тихом огне в около кипящем состоянии. Полученное вещество нужно остудить и оставить на хранение в темном помещении. Для использования нужно смачивать плотную марлю и прикладывать её к проблемной точке на полчаса.

Диабетическая ангиопатия нижних конечностей по своей природе является осложнением заболевания, но может вызвать более острые симптомы, среди которых гангрена, некроз тканей, сепсис.
По статистике, осложненная ангиопатия влечет гибель в каждом восьмом случае.
Профилактика
Профилактические меры могут спасти жизнь, восстановить кровоснабжение в не запущенных случаях. Лечение тяжелых случаев диабетической ангиопатии не всегда эффективно, а профилактика может способствовать избежанию осложнений.
Рекомендуется:
- Постоянно контролировать уровень сахара;
- Сбросить лишний или набрать недостающий вес;
- Заниматься физическими упражнениями;
- Следить за гигиеной нижних конечностей;
- Проводить лечебный педикюр, носить специальную обувь;
- Отказаться от вредных привычек.
Полезное видео
Посмотрите полезное видео о том, как можно уберечь свои ноги от ангиопатии сосудов нижних конечностей и других тяжелых осложнений:
Диабетическая ангиопатия стопы – опасная патология, классифицируемая по международной классификации болезней (код по МКБ 10) как E10-E14 с общим окончанием .5, как сахарный диабет с нарушением периферического кровообращения.
Возникает только у диабетиков, но грозит серьезными осложнениями течения болезни. Своевременно обнаруженная, может быть остановлена и частично развернута. Незамеченная, приводит к запущенному состоянию.
Заболевания артерий и вен на ногах широко распространены среди населения. При этом ряд заболеваний (атеросклероз, сахарный диабет) приводит к постоянному прогрессирующему нарушению кровоснабжения мягких тканей и обуславливает развитие тяжелых симптомов вплоть до незаживающих язв. Постановка правильного диагноза позволяет своевременно назначить эффективное лечение и предупредить дальнейшее развитие болезни. Ангиография сосудов нижних конечностей – «золотой стандарт» в диагностике поражений артериального русла.
МСКТ ангиография нижних конечностей
О заболеваниях
Атеросклероз – основное заболевание, приводящее к нарушению кровоснабжения нижних конечностей. При этом у пациента отмечаются характерные клинические проявления, в первую очередь, сильный болевой синдром, который может локализоваться в любом отделе ноги (бедро, голень, ягодичная область) или же охватывать ее полностью. Локализация боли определяется уровнем поражения артериального русла.
Атеросклероз относится к постоянно прогрессирующим заболеваниям, приводящим к усилению имеющихся у больного симптомов, или к появлению новых клинических проявлений.
В норме стенки сосудов имеют гладкую поверхность, что позволяет крови свободно перемещаться по их просвету. На фоне различных факторов, таких как нерациональное питание, наследственная предрасположенность, сахарный диабет у человека наблюдается появление и рост атеросклеротических бляшек, препятствующих нормальному току крови.
Сосуд в норме и при атеросклерозе
В конечном итоге, увеличивающаяся в размерах бляшка может практически полностью перекрыть сосуд артерии, что приведет к развитию ишемии и дистрофическим или некротическим изменениям мягких тканей.
Разновидности процедуры
Ангиография артериального русла – современный метод обследования сосудов нижних конечностей, позволяющий получить их объемное изображение для выявления мест нарушения тока крови. Подобная процедура проводится с помощью ангиографа, представляющего собой рентген или магнитно-резонансную установку. Пациенту внутрь сосуда вводится контрастное вещество, которое и обеспечивает выделение артерий на ангиограмме.
В зависимости от используемого диагностического подхода, процедура может быть двух видов:
- Связанная с компьютерной томографией. Применение рентгенологического метода позволяет быстро получить необходимые данные достаточно высокого уровня визуализации. Процедура помогает доктору оценить состояние сосудистого русла, выявить места его сужения и другие нарушения строения. При использовании компьютерного томографа всегда требуется применение контрастного вещества для выявления артерий.
- Магнитно-резонансная или МР ангиография сосудов нижних конечностей. Может выполнять без введения контрастных веществ, что выгодно отличает ее от рентгенологических подходов. Подобное ангиографическое исследование занимает 20-30 минут, однако, результаты, как правило, имеют более высокий уровень детализации по сравнению с компьютерной томографией.
Выбор конкретного вида ангиографии всегда остается за лечащим врачом, так как только он может оценить имеющиеся у больного показания и противопоказания к процедурам.
Кому проводится исследование?
МРТ или КТ ангиография проводится только в соответствии с установленными показаниями. К ним относят:
- формирование аневризм сосудов, связанных с воспалительным процессом или с другими причинами;
- клинические проявления тромбоза и эмболии артерий или подозрения на подобное поражение;
- облитерирующий эндартериит;
- атеросклеротическое поражение сосудистого русла;
- травмы мягких тканей нижних конечностей с поражением артерий и вен;
- необходимость проведения операций на сосудах.
Лечащий врач всегда должен учитывать показания и противопоказания к назначаемому обследованию. В противном случае возможно развитие различных осложнений вплоть до острой почечной недостаточности или развития тромбоза.
Перед проведением ангиографии врач собирает анамнез, чтобы выявить возможные противопоказания
Несмотря на широкий список показаний и высокий уровень безопасности, ангиографическое исследование не может быть проведено всем больным. Доктора выделяют следующие противопоказания к его применению:
- индивидуальная непереносимость или аллергические реакции на йодсодержащие препараты. Данные медикаменты используются для контрастирования сосудов. Подобным больным могут провести МР-ангиографию, которая не требует использования йодсодержащих контрастов;
- любые острые состояния на момент исследования;
- патология системы свертывания крови, способная привести к избыточному тромбообразованию или кровотечению;
- беременность или период грудного вскармливания;
- хроническая почечная недостаточность либо хронические заболевания мочевыделительной системы;
- возраст пациента менее 2-х лет.
При наличии противопоказаний доктору необходимо отказаться от проведения исследования и выбрать другой способ оценки состояния артериального русла. Несоблюдение противопоказаний может привести к развитию тяжелых последствий.
Подготовка больного
Уровень безопасности и информативности любой диагностической процедуры зависит от качества подготовки пациента к исследованию. Больной может получить рекомендации от своего лечащего врача либо в диагностическом кабинете. Доктору, прежде чем проводить ангиографию, необходимо организовать надлежащее обследование и подготовку:
- выявить сопутствующие заболевания с помощью использования различных диагностических процедур – общего и биохимического анализа крови, обнаружение ВИЧ-инфекции, гепатитов и сифилиса, электрокардиография и т.п.;
До исследования необходимо сдать ряд анализов
- объяснить суть предстоящего обследования и рассказать о нем поэтапно, показав важность ангиографии для конкретного пациента;
- опорожнить мочевой пузырь до начала процедуры.
Подобный подход позволяет обеспечить отсутствие осложнений и побочных эффектов ангиографического исследования, повысив при этом качество получаемой информации.
Проведение исследования
Говоря о том, что такое ангиография нижних конечностей, необходимо рассказать о ходе ее выполнения. Процедура проводится в операционной лечебного учреждения при обязательном присутствии врача-анестезиолога.
Для введения катетера в сосуд используется местная анестезия. Важно отметить, что процедура проводится как оперативное вмешательство – в условиях антисептики и асептики. Обеспечив небольшой прокол артерии, лечащий врач вводит в него специальный интродьюсер. Данное устройство представляет собой пластиковую трубочку небольшого диаметра, облегчающее введение и извлечение катетера.
Интродьюсер для введения катетера
Во время исследования пациент находится в сознании, что позволяет постоянно оценивать его самочувствие и своевременно начать лечебные мероприятия при их необходимости.
Рентгеноконтрастное вещество вводится через катетер в артерию, а компьютерный или магнитно-резонансный томограф обеспечивает постоянную съемку на большой скорости, тем самым позволяет получить высокодетализированное изображение сосудистого русла.
После того как исследование завершено, а катетер удален, на место его введения накладывается давящая повязка. В течение первого дня после обследования больному рекомендуется придерживаться постельного режима и пить большой объем жидкости – 2-2,5 литра в сутки. Это необходимо для ускорения выведения рентгеноконтрастного вещества.
Важно отметить, что проводить расшифровку полученных результатов должен только доктор, получивший специальное дополнительное образование. При самостоятельных попытках постановки диагноза и назначения лечения возможно дальнейшее прогрессирование заболевания или развитие его осложнений.
Изображение кровеносных сосудов, полученное при проведении КТ-ангиографии
Ангиография сосудов нижних конечностей – «золотой стандарт» выявления поражения артериального русла при различных болезнях. Подобная процедура должна строго проводиться с соблюдением имеющихся показаний и противопоказаний и выполняться только в условиях специально оборудованной операционной. Полученные результаты позволяют выявить уровень и степень поражения артерий, подобрав при этом наиболее эффективный метод терапии.
Source: diagnostinfo.ru
Диабетическая стопа – специфические анатомо-функциональные изменения тканей стопы, обусловленные метаболическими нарушениями у пациентов с декомпенсированным сахарным диабетом. Признаками диабетической стопы служат боль в ногах, гиперкератозы и трещины кожи, деформация дистальных отделов конечности, язвенные дефекты и некрозы мягких тканей, в тяжелых случаях – гангрена стопы или голени. Диагностика синдрома диабетической стопы включает внешний осмотр, определение различных видов чувствительности, допплерографию и ангиографию сосудов, рентгенографию стоп, микробиологическое исследование содержимого язв и т. д. Лечение диабетической стопы требует комплексного подхода: нормализации уровня гликемии, разгрузки пораженной конечности, местной обработки язвенных дефектов, проведения антибиотикотерапии; при тяжелых поражениях – применяются хирургические методы.
Общие сведения
Под синдромом диабетической стопы в эндокринологии понимают комплекс микроциркуляторных и нейротрофических нарушений в дистальных отделах нижних конечностей, приводящих к развитию язвенно-некротических процессов кожи и мягких тканей, костно-суставных поражений. Изменения, характеризующие диабетическую стопу, обычно развиваются через 15-20 лет после начала сахарного диабета. Данное осложнение возникает у 10% больных, еще 40-50% пациентов с диабетом входят в группу риска. По меньшей мере, 90% случаев диабетической стопы связано с сахарным диабетом 2 типа.
В настоящее время организация помощи пациентам с диабетической стопой далека от совершенства: почти в половине случаев лечение начинается на поздних стадиях, что приводит к необходимости ампутации конечности, инвалидизации больных, увеличению смертности.
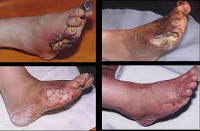
Диабетическая стопа
Причины и механизмы развития диабетической стопы
Основными патогенетическими звеньями синдрома диабетической стопы являются ангиопатия, нейропатия и инфекция. Длительная некорригируемая гипергликемия при сахарном диабете вызывает специфические изменения сосудов (диабетическую макроангиопатию и микроангиопатию), а также периферических нервов (диабетическую нейропатию). Ангиопатии приводят к снижению эластичности и проходимости кровеносных сосудов, повышению вязкости крови, что сопровождается нарушением иннервации и нормальной трофики тканей, потерей чувствительности нервных окончаний.
Повышенное гликозилирование белков вызывает снижение подвижности суставов, что влечет за собой одновременную деформацию костей конечности и нарушение нормальной биомеханической нагрузки на стопу (диабетическая остеоартропатия, стопа Шарко). На фоне измененного кровообращения, сниженной чувствительности и защитной функции тканей, любая, даже незначительная травма стопы (небольшой ушиб, потертости, трещины, микропорезы) приводит к образованию длительно незаживающих трофических язв. Язвенные дефекты стоп часто инфицируются стафилококками, колибактериями, стрептококками, анаэробной микрофлорой. Бактериальная гиалуронидаза разрыхляет окружающие ткани, способствуя распространению инфекции и некротических изменений, которые охватывают подкожно-жировую клетчатку, мышечную ткань, костно-связочный аппарат. При инфицировании язв повышается риск развития абсцесса, флегмоны и гангрены конечности.
Несмотря на то, что потенциальная опасность развития диабетической стопы существует у всех пациентов с сахарным диабетом, к группе повышенного риска относятся лица с периферической полинейропатией, атеросклерозом сосудов, гиперлипидемией, ИБС, артериальной гипертензией, злоупотребляющие алкоголем и курением.
Риск глубоких повреждений при сахарном диабете увеличивают локальные изменения тканей – так называемые, малые проблемы стоп: вросший ноготь, грибковые поражения ногтей, микозы кожи, натоптыши и мозоли, трещины пяток, недостаточная гигиена ног. Причиной появления данных дефектов может являться неправильная подобранная обувь (чрезмерно узкая или тесная). Снижение чувствительности конечности не позволяет пациенту ощущать, что обувь слишком давит, натирает и травмирует стопу.
Классификация форм диабетической стопы
С учетом преобладания того или иного патологического компонента, выделяют ишемическую (5-10%), нейропатическую (60-75%) и смешанную – нейроишемическую (20-30%) форму диабетической стопы. При ишемической форме диабетической стопы преобладающим является нарушение кровоснабжения конечности за счет поражения крупных и мелких сосудов. Ишемический синдром протекает с выраженным стойким отеком, перемежающейся хромотой, болями в ногах, быстрой утомляемостью ног, пигментацией кожи и т. д.
Нейропатическая диабетическая стопа развивается при поражении нервного аппарата дистальных отделов конечностей. Признаками нейропатической стопы служат сухость кожи, гиперкератозы, ангидроз конечностей, снижение различных видов чувствительности (тепловой, болевой, тактильной и т. д.), деформации костей стопы, плоскостопие, спонтанные переломы.
При смешанной форме диабетической стопы в равной степени выражены ишемический и нейропатический факторы. В зависимости от тяжести проявлений в течении синдрома диабетической стопы выделяют стадии:
0 – высокий риск развития диабетической стопы: имеется деформация стопы, мозоли, гиперкератоз, однако язвенные дефекты отсутствуют 1 – стадия поверхностной язвы, ограниченной пределами кожи 2 – стадия глубокой язвы с вовлечением кожи, подкожно-жировой клетчатки, мышечной ткани, сухожилий, однако без поражения костей 3 – стадия глубокой язвы с поражением костей 4 – стадия ограниченной гангрены 5 – стадия обширной гангрены.
Симптомы диабетической стопы
Ишемическая форма
В дебюте ишемическая форма синдрома диабетической стопы проявляется болью в ногах при ходьбе, быстрой утомляемостью ног, перемежающейся хромотой, вслед за которыми развивается стойкий отек стопы. Стопа бледная и холодная на ощупь, пульсация на артериях стопы ослаблена или отсутствует. На фоне бледной кожи нередко видны участки гиперпигментации.
Типично наличие мозолей, длительно не заживающих трещин на пальцах, пятках, боковой поверхности I и V плюснефаланговых суставов, лодыжке. В дальнейшем на их месте развиваются болезненные язвы, дно которых покрыто струпом черно-коричневого цвета. Обильная экссудация нетипична (сухой некроз кожи).
В течении ишемической формы диабетической стопы различают 4 стадии: пациент с первой стадией может безболезненно пройти пешком около 1 км; со второй – около 200 м; с третьей – менее 200 м, в некоторых случаях боль возникает в покое; четвертая стадия характеризуется критической ишемией и некрозом пальцев стоп, приводящим к гангрене стопы или голени.
Нейропатическая форма
Нейропатическая форма диабетической стопы может протекать по типу нейропатической язвы, остеоартропатии и нейропатического отека. Нейропатическое поражение развивается на участках стопы, подверженных наибольшему давлению – между фалангами пальцев, на большом пальце и др. Здесь образуются мозоли, плотные участки гиперкератоза, под которыми формируется язва. При нейропатической язве кожные покровы теплые и сухие; на стопе обнаруживаются потертости, глубокие трещины, болезненные язвы с гиперемированными, отечными краями.
Остеоартропатия или сустав Шарко, как форма диабетической стопы, характеризуется деструкцией костно-суставного аппарата, что проявляется остеопорозом, спонтанными переломами, опуханием и деформацией суставов (чаще коленного). При нейропатическом отеке происходит скопление интерстициальной жидкости в подкожных тканях, что еще более усугубляет патологические изменения стоп.
Для различных видов нейропатической формы диабетической стопы типично сохранение пульсации на артериях, снижение рефлексов и чувствительности, безболезненные язвенно-некротические поражения тканей со значительным количеством экссудата, локализация язв в местах повышенной нагрузки (на пальцах, на подошве), специфические деформации стопы (крючкообразные, молоткообразные пальцы, выступающие головки костей).
Диагностика диабетической стопы
Пациенты с высоким риском развития диабетической стопы должны наблюдаться не только у эндокринолога-диабетолога, но также врача-подолога, сосудистого хирурга, ортопеда. Важную роль в выявлении изменений отводится самообследованию, цель которого – вовремя обнаружить признаки, характерные для диабетической стопы: изменение цвета кожи, появление сухости, отечности и боли, искривления пальцев, грибковых поражений и пр.
Диагностика диабетической стопы предполагает сбор анамнеза с уточнением длительности течения сахарного диабета, осмотр стоп с определением лодыжечно-плечевого индекса и рефлексов, оценку тактильной, вибрационной и температурной чувствительности. Особое внимание при синдроме диабетической стопы уделяется данным лабораторной диагностики – показателям уровня глюкозы крови, гликозилированного гемоглобина, холестерина, липопротеидов; наличию в моче сахара и кетоновых тел.
При ишемической форме диабетической стопы проводится УЗДГ сосудов нижних конечностей, рентгеноконтрастная ангиография, периферическая КТ-артериография. При подозрении на остеоартропатию выполняется рентгенография стопы в 2-х проекциях, рентгенологическая и ультразвуковая денситометрия. Наличие язвенного дефекта требует получения результатов бакпосева отделяемого дна и краев язвы на микрофлору.
Лечение диабетической стопы
Основными подходами к лечению диабетической стопы служат: коррекция углеводного обмена и АД, разгрузка пораженной конечности, местная обработка ран, системная медикаментозная терапия, при неэффективности – хирургическое лечение. С целью оптимизации уровня гликемии при сахарном диабете 1 типа производится корректировка дозы инсулина; при диабете 2 типа – перевод пациента на инсулинотерапию. Для нормализации АД применяются β–блокаторы, ингибиторы АПФ, антагонисты кальция, диуретики.
При наличии гнойно-некротических поражений (особенно при нейропатической форме диабетической стопы) необходимо обеспечить режим разгрузки пораженной конечности с помощью ограничения движений, использования костылей или кресла-каталки, специальных ортопедических приспособлении, стелек или обуви. Наличие язвенных дефектов при синдроме диабетической стопы требует проведения систематической обработки раны – иссечения некротизированных тканей, перевязок с использованием антибактериальных и антисептических средств, лазерной обработки. Также вокруг язвы необходимо удалять мозоли, натоптыши, участки гиперкератозов с тем, чтобы снизить нагрузку на пораженный участок.
Системная антибиотикотерапия при синдроме диабетической стопы проводится препаратами широкого спектра противомикробного действия. В рамках консервативной терапии диабетической стопы назначаются препараты a–липоевой кислоты, спазмолитики (дротаверин, папаверин), гемодиализат сыворотки телят, инфузии растворов.
Тяжелые поражения нижних конечностей, не поддающиеся консервативному лечению, требуют хирургического вмешательства. При ишемической форме диабетической стопы применяется эндоваскулярная дилатация и стентирование периферических артерий, тромбоэмболэктомия, подколенно-стопное шунтирование, артериализация вен стопы и др. С целью закрытия больших раневых дефектов производится кожная пластика язвы. По показаниям осуществляется дренирование глубоких гнойных очагов (абсцесса, флегмоны). При гангрене и остеомиелите высок риск ампутации/экзартикуляции пальцев или стопы.
Прогноз
Раневые дефекты при диабетической стопе плохо поддаются консервативной терапии, требуют длительного местного и системного лечения. При развитии язвы стопы ампутация требуется 10-24% пациентов, что сопровождается инвалидизацией и увеличением смертности от развивающих осложнений. Проблема диабетической стопы диктует необходимость совершенствования уровня диагностики, лечения и диспансеризации больных с сахарным диабетом.
Профилактика
Профилактика синдрома диабетической стопы предусматривает обязательный контроль уровня глюкозы в крови в домашних условиях, регулярное наблюдение у диабетолога, соблюдение требуемой диеты и схемы приема лекарств. Необходимо отказаться от ношения тесной обуви в пользу специальных ортопедических стелек и обуви, осуществлять тщательный гигиенический уход за стопами, выполнять специальные упражнения для стоп, избегать травмирования нижних конечностей.
Наблюдение пациентов с диабетической стопой должно осуществляться в специализированных отделениях или кабинетах. Специальный уход за стопами, атравматичные манипуляции и местное лечение организуется узким специалистом – подиатром.
