Особенности сахарного диабета при воспалительных заболеваниях

При сахарном диабете из-за высокого уровня глюкозы в крови и нехватки инсулина реакции воспаления протекают тяжелее, чем у остальных пациентов. Даже незначительная травма, потертость на коже становятся «воротами» для проникновения бактерий, а обычная простуда осложняется воспалением легких. Об особенностях воспалений при сахарном диабете, их проявлениях и лечении читайте далее в нашей статье.
Особенности воспалительного процесса у диабетика
Причинами высокой склонности к местным и общим воспалениям являются:
- снижение иммунитета;
- сухость кожи и медленное заживление микротравм;
- активизация образования веществ, усиливающих воспалительную реакцию, свободных радикалов, разрушающих ткани;
- нарушение кровообращения в мелких и крупных сосудах;
- повышенная вязкость крови, тромбоз, затрудняющий отток крови и лимфы;
- проникновение инфекции в кровь с развитием сепсиса.
Тромбозы, затрудняющие отток крови и лимфы
Инсулин обладает самостоятельной противовоспалительной активностью, а также препятствует образованию цитокинов, отвечающих за поддержание воспаления. Избыток глюкозы создает условия для быстрого размножения бактерий, грибков. Важно, что даже после ликвидации возбудителя, при диабете возможно длительное его носительство. При неблагоприятных условиях (переохлаждение, декомпенсация болезни, стресс, беременность) такие «спящие» микробы активизируются, вызывают тяжелые заболевания.
Рекомендуем прочитать статью о сочетании холецистита и диабета. Из нее вы узнаете о причинах развития холецистита при сахарном диабете, симптомах заболевания, а также о диагностике нарушений работы желчного пузыря и лечении холецистита при диабете.
А здесь подробнее о ранах при сахарном диабете.
Проявления воспаления при сахарном диабете
Характерной особенностью ряда воспалительных процессов у диабетиков является их развитие на фоне специфической диабетической органопатии. Так называются изменения в тканях, возникающие на фоне избытка глюкозы в крови.
Суставы
Артропатия (поражение суставов) у диабетиков напоминает ревматические болезни. Отмечаются ноющие боли в крупных и мелких суставах, слабая отечность и покраснение кожи, уменьшение подвижности. При этом болевой синдром выражен умеренно, а процесс разрушения поверхностей протекает стремительно. Большой «вклад» в повреждение хрящевой ткани вносит необратимое соединение белков с молекулами глюкозы – гликирование.
Артропатия
Чаще всего поражены суставы ног – голеностопный и коленный, плюсневые на стопе. На них приходится максимальная нагрузка, а кровообращение в этой зоне одно из самых низких из-за изменений в сосудах. Тугоподвижность ощущается преимущественно в пальцах кисти, кожа рук становится плотной, восковидной.
Характерен также плечелопаточный периартрит, его даже называют болезненным плечом диабетика. При этом заболевании появляется боль при любых движениях руки, поднятии тяжести.
Крайняя плоть, половые губы
Воспаление слизистых оболочек наружных половых органов может быть одним из первых проявлений скрытого течения сахарного диабета. Это связано с тем, что сахар в моче вызывает зуд, покраснение и раздражение в области промежности. В такой среде быстро размножаются грибки, вызывающие молочницу и бактерии, провоцирующие гнойное процессы.
Воспаление половых губ у женщин (вульвит) особенно тяжело протекает в условиях нехватки женских половых гормонов – эстрогенов. Поэтому его часто обнаруживают до 16 лет и после наступления климактерического периода. Характеризуется болью, жжением и зудом, которые усиливаются при мочеиспускании, ходьбе. При кандидозе типичным признаком является творожистый белый налет.
Воспаление крайней плоти у мужчин (баланопостит) проявляется аналогичными ощущениями, иногда бывает повышенная чувствительность головки полового члена, раннее семяизвержение при сексуальных контактах. Слизистая оболочка становится истонченной, на ней заметны точки, трещины и эрозии (очаги без поверхностного эпителия).
Выделение естественной смазки повышается настолько, что появляются следы на белье. При осложненном течении инфекция распространяется по лимфатическим путям по организму.
Рожистое на коже ноги
Непосредственный возбудитель болезни – стрептококк. Диабетики составляют примерно четвертую часть от всех заболевших. Это объясняется тем, что кожные покровы у них сухие и легко травмируются, а чувствительность низкая. Микротравмы, потертости и трещины длительное время протекают бессимптомно, трудно заживают и становятся местом проникновения бактерий. Способствующими факторами также является и слабое кровообращение, низкая иммунная защита.
Рожистое воспаление кожи
Заболевание протекает с резким покраснением кожи, повышением температуры до 40 градусов, распирающими болями в ноге. На месте поражения могут появиться пузыри, очаги кровоизлияния, эрозии и язвы. У больных диабетом рожистое воспаление может осложняться сепсисом, вторичной пневмонией.
Ногти
Ногтевые пластины при сахарном диабете нередко изменяют свой цвет, форму и толщину. Нарушение кровообращения и неправильно подобранная обувь приводят к врастанию кончиков ногтей в мягкие ткани. Подобные изменения также встречаются и при плоскостопии, грибковых инфекциях, последствиях травмы. Образуется очаг нагноения, нередко распространяющийся на кисть или стопы.
При вскрытии гнойника в норме рана очищается. При сахарном диабете такой процесс растягивается по времени, часто переходит в хронические формы.
Почки
Нарушение работы почек (нефропатия) вызвано изменениями проходимости сосудов и разрушением почечных клубочков. В результате функционирующая ткань уменьшается в объеме, замещается волокнами соединительной. Это вызывает недостаточную фильтрацию мочи, накопление продуктов обмена белков в крови.
Диабетическая нефропатия становится фоном для воспалительного процесса в почках. Распространению инфекции мочевых путей у диабетиков способствуют:
- затруднение оттока мочи из-за слабости мочевого пузыря;
- снижение защитных свойств внутренней оболочки мочевых путей (повреждение молекулами глюкозы);
- снижение притока крови и нарушение кровообращения внутри почки.
Острый пиелонефрит протекает с высокой температурой, болью при мочеиспускании, тяжестью и болезненностью в поясничной области. У больных с декомпенсированным течением диабета обнаруживают очаговые скопления гноя в почке (абсцесс, карбункул). При несвоевременном выявлении развивается септический шок – падает давление, останавливается фильтрация мочи, нарастает интоксикация (лихорадка, тошнота, рвота). Смертность при тяжелом остром пиелонефрите превышает 65%.
Чем опасно воспаление легких
На фоне обычного простудного заболевания у диабетиков нередко возникает пневмония. Она имеет острое начало с кашлем, гнойной мокротой, одышкой. В воспалительный процесс уже на ранней стадии вовлекается оболочка легких – плевра. Легочное воспаление имеет характер сливной, обширной или тяжелой долевой пневмонии. Микробы из очага воспаления нередко проникают в кровь, приводя к сепсису.
Осложненное течение болезни может вызывать:
- гангрену легкого (омертвение ткани);
- острую дыхательную недостаточность с летальным исходом;
- выпот жидкости в плевральную полость;
- поражение сердца – миокардит, эндокардит;
- распространение инфекции в головной мозг (менингоэнцефалит), почки (нефрит).
Менингоэнцефалит
Лечение заболеваний на фоне сахарного диабета
Из-за большого количества тяжелых форм воспаления к терапии больных сахарным диабетом предъявляют особые требования:
- Всегда необходимо определение возбудителя и его чувствительности к антибиотикам. Начинают их введение с первых часов постановки диагноза, а по результатам микробиологических исследований меняют препарат.
- Следует учитывать частую вероятность микробных ассоциаций (сочетания бактерий), грибковых поражений.
- Даже при незначительных признаках инфекции нужны антибиотики. Нередко требуется сочетание 2 препаратов.
- Продолжительность антибиотикотерапии зависит от данных лабораторной диагностики. Без подтверждения излеченности курс не прерывают.
- При нагноении кожи показана хирургическая обработка, а введение антибиотиков продолжается до конца заживления раны.
Успех терапии напрямую зависит от того, насколько удается нормализовать уровень глюкозы в крови. Наличие инфекционного процесса, скопления гноя повышает потребность в инсулине. Поэтому при 1 типе сахарного диабета проводится коррекция дозы, перевод пациента на интенсифицированную схему, увеличение кратности инъекций.
При воспалительном процессе средней тяжести и 2 типе болезни показано добавление к таблеткам инсулина продленного действия. При тяжелом состоянии больных переводят на инсулинотерапию. Введение гормона также нужно при слабой реакции на антибиотики (устойчивости к препаратам), что нередко вызвано нарушением обмена.
Рекомендуем прочитать статью об операциях при сахарном диабете. Из нее вы узнаете о том, можно ли делать операции при сахарном диабете и какие, возможных осложнениях после хирургических вмешательств, терапии диабета после операции, а так же о питании и восстановлении больного.
А здесь подробнее о типах сахарного диабета.
Воспаления у диабетиков возникают чаще и протекают тяжелее, чем у пациентов с нормальным уровнем глюкозы крови. Это объясняется сосудистыми нарушениями, низким иммунитетом и созданием условий для быстрого размножения микробов. Течение болезней имеет клинические особенности, так как возникают на фоне органопатии.
При несвоевременной диагностике и неполноценном лечении инфекция распространяется в кровь, приводя к сепсису, смертельному исходу. Для лечения назначают антибиотики с учетом чувствительности возбудителя, введение инсулина для нормализации уровня сахара в крови.
Полезное видео
Смотрите на видео о воспалении и сахарном диабете:
Лечение хирургических заболеваний, развивающихся или протекающих на фоне сахарного диабета, является одним из важных вопросов современной хирургии. Актуальность проблемы в значительной мере связана с тем, что заболеваемость сахарным диабетом прогрессивно возрастает и достигает 2 — 3%, а в старших возрастных группах увеличивается до 5 — 9%.
Соответственно увеличивается и число хирургических больных, страдающих сахарным диабетом. Операции по поводу острых гнойных заболеваний у больных сахарным диабетом составляют от 6 до 25% от общего числа всех хирургических операций, выполняемых у этой группы больных, инфекционные осложнения со стороны операционной раны составляют у больных сахарным диабетом до 38%.
Гнойные процессы (абсцессы, флегмоны, фурункулы, карбункулы) развиваются у 10 — 25% больных сахарным диабетом.
Летальность среди больных сахарным диабетом при сочетании его с гнойно-хирургическими заболеваниями достигает 20%. Если общая летальность при сочетании хирургических заболеваний и сахарного диабета составляет 2,5%, а послеоперационная — около 8 — 10%, то при флегмонах и гангренах она достигает 50% и более. В последние годы проблема гнойной инфекции и сахарного диабета получает все большее освещение в печати, но, несмотря на это, ряд вопросов тактики и лечения при острых и хронических заболеваниях у лиц, страдающих сахарным диабетом, остаются нерешенными.
Большое место среди этого контингента занимают больные с острогнойной хирургической инфекцией. Хирургическая инфекция и сахарный диабет, протекая одновременно, отличаются рядом особенностей. С одной стороны, всякий, даже незначительный, гнойный очаг вызывает нарушение всех обменных процессов, приводит к инсулиновой недостаточности, прогрессированию сахарною диабета и его декомпенсации.
С другой стороны, нарушения обмена, замедляя регенерацию и репарацию тканей, осложняют и усугубляют течение воспалительного процесса, способствуют его распространению и генерализации. У каждого третьего больного диабетическая кома была спровоцирована различными инфекционно-токсическими заболеваниями. В то же время среди умерших, страдавших сахарным диабетом, инфекционные процессы послужили причиной смерти почти у 25% больных.
«Руководство по гнойной хирургии»,
В.И.Стручков, В.К.Гостищев,
Возникновение инфекционного заболевания зависит не только от количества и свойств возбудителя, но и от исходного состояния макроорганизма, желез внутренней секреции, физиологических особенностей, сопутствующих болезней и других факторов. Известно, что нарушения углеводного, белкового и жирового обмена, сдвиги в электролитном, водном балансе и КОС, подавление регенеративно-репаративных способностей организма — неизбежные спутники сахарного диабета. Они являются неблагоприятным фоном…
Лечение гнойных процессов у больных сахарным диабетом до сих пор остается сложной задачей. В последние 10 лет в гнойном отделении клиники находились на лечении 412 больных с различными гнойными заболеваниями в сочетании с сахарным диабетом. Среди всех больных мужчин было 38%, женщин — 62%, возраст большинства больных был старше 60 лет. Следует подчеркнуть, что тяжесть…
При компенсированном сахарном диабете острая гнойная инфекция у больного чаще всего протекает в легкой форме. Воспалительный процесс развивается медленно, имеет небольшой участок распространения. При тяжелой форме сахарного диабета развитие гнойного процесса сопровождалось повышением температуры до 39 — 40 °С. У некоторых больных сознание было затемнено. Гнойный процесс протекал с высокой гипергликемией, выраженной глюкозурией, кетонурией. Обнаруживались…
Е. В. Кулешов (1971) пишет, что в основу медикаментозной терапии во время операции и послеоперационном периоде у хирургических больных, отягощенных сахарных диабетом, должен быть положен принцип увеличения общей и суточной дозы инсулина на 1/3 в сочетании с внутривенным введением толерантных доз 5% раствора глюкозы и щелочей. По нашим данным, при лечении тяжелых гнойно-некротических процессов у…
Проведенное специальное динамическое исследование сахара в крови до, во время и после операции позволило выработать соответствующую методику инсулинотерапии при оперативных вмешательствах по поводу обширных гнойно-некротических процессов, гангрен конечностей у больных сахарным диабетом. Утром за 2 — 2,5 ч до операции больному вводят 1/3 суточной дозы инсулина, установленной ранее, во время операции и после нее производят…
Клиническое течение гнойных ран у больных сахарным диабетом имеет ряд особенностей. Вскрытие гнойного процесса приводит к формированию раны с наличием всех признаков воспаления — отечность и инфильтрация краев ее, наличие гнойного отделяемого, некротических масс и др. Вид раны, степень выраженности некротических и воспалительных изменений со стороны окружающих тканей обусловлены видом, распространенностью и локализацией первичного гнойно-воспалительного…
При наличии большого количества гнойно-некротических тканей препараты применяли в виде присыпок, в рану вводили марлевые тампоны. Для улучшения дренажных свойств повязки в случае глубоких гнойных полостей, обширных некрозов тканей применяли проточный ферментативный некролиз. Применение препаратов начинали сразу после вскрытия гнойника или на следующий день после операции. На одну перевязку использовали 50 — 150 мг химопсина…
Рост и созревание грануляционной ткани при комбинированном лечении происходят быстрее, чем при изолированном воздействии обоих факторов. Уже к 6-му дню формируется относительно зрелая грануляционная ткань с вертикальным расположением капилляров и отмечается регенерация эпителия. В последующие дни заживление раны вследствие более интенсивной контракции ее и вставочного роста также происходило быстрее. Сочетание диадинамических токов с 10% раствором…
На наш взгляд, показания к наложению на раны вторичных швов у больных сахарным диабетом должны быть строго индивидуализированы, при этом необходимо учитывать общее состояние больного, степень тяжести диабета, характер грануляций в ране и наличие в ней микрофлоры. Таким образом, применение ферментной терапии в комплексном лечении больных с гнойно-воспалительными заболеваниями, протекающими на фоне сахарного диабета, способствует…
Основной причиной смерти после операций явились тяжелые сопутствующие заболевания. Разработанная комплексная терапия позволила нам избежать летальных исходов, связанных с такими специфическими для сахарного диабета осложнениями, как диабетическая и гипогликемическая кома, уремия. Таким образом, комплексное лечение гнойных заболеваний при сахарном диабете должно проводиться при обеспечении следующих условий: хирургического вмешательства (экстренная или срочная операция) под общим обезболиванием…
Сахарный диабет 2 типа – это хроническое эндокринное заболевание, которое развивается вследствие инсулинорезистентности и нарушения функций бета-клеток поджелудочной железы, характеризуется состоянием гипергликемии. Проявляется обильным мочеиспусканием (полиурией), усиленным чувством жажды (полидипсией), зудом кожных покровов и слизистых оболочек, повышенным аппетитом, приливами жара, мышечной слабостью. Диагноз устанавливается на основании результатов лабораторных исследований. Выполняется анализ крови на концентрацию глюкозы, уровень гликозилированного гемоглобина, глюкозотолерантный тест. В лечении используются гипогликемические препараты, низкоуглеводная диета, повышение физической активности.
Общие сведения
Слово «диабет» переводится с греческого языка как «истекать, вытекать», фактически название заболевания означает «истечение сахара», «потеря сахара», что определяет ключевой симптом – усиленное выведение глюкозы с мочой. Сахарный диабет 2 типа, или инсулиннезависимый сахарный диабет, развивается на фоне повышения резистентности тканей к действию инсулина и последующего снижения функций клеток островков Лангерганса. В отличие от СД 1 типа, при котором недостаток инсулина первичен, при 2 типе заболевания дефицит гормона является результатом длительной инсулинорезистентности. Эпидемиологические данные весьма разнородны, зависят от этнических особенностей, социально-экономических условий жизни. В России предположительная распространенность – 7%, что составляет 85-90% всех форм диабета. Заболеваемость высока среди людей старше 40-45 лет.
Сахарный диабет 2 типа
Причины СД 2 типа
Развитие заболевания провоцируется сочетанием наследственной предрасположенности и факторов, влияющих на организм на протяжении жизни. К зрелому возрасту неблагоприятные экзогенные воздействия снижают чувствительность клеток организма к инсулину, в результате чего они перестают получать достаточное количество глюкозы. Причинами СД II типа могут стать:
- Ожирение. Жировая ткань снижает способность клеток использовать инсулин. Избыточная масса тела является ключевым фактором риска развития болезни, ожирение определяется у 80-90% пациентов.
- Гиподинамия. Дефицит двигательной активности негативно сказывается на работе большинства органов и способствует замедлению обменных процессов в клетках. Гиподинамичный образ жизни сопровождается низким потреблением глюкозы мышцами и накоплением ее в крови.
- Неправильное питание. Основной причиной ожирения у лиц с диабетом является переедание – избыточная калорийность рациона. Другой негативный фактор – употребление большого количества рафинированного сахара, который быстро поступает в кровоток, провоцируя «скачки» секреции инсулина.
- Эндокринные болезни. Манифестация СД может быть спровоцирована эндокринными патологиями. Отмечаются случаи заболеваемости на фоне панкреатита, опухолей поджелудочной железы, гипофизарной недостаточности, гипо- или гиперфункции щитовидной железы или надпочечников.
- Инфекционные болезни. У людей с наследственной отягощенностью первичное проявление СД регистрируется как осложнение вирусного заболевания. Наиболее опасными считаются грипп, герпес и гепатит.
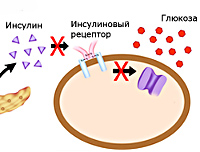
Патогенез
В основе сахарного диабета второго типа лежит нарушение метаболизма углеводов вследствие повышения резистентности клеток к инсулину (инсулинорезистентности). Снижается способность тканей принимать и утилизировать глюкозу, развивается состояние гипергликемии – повышенного уровня сахара плазмы, активизируются альтернативные способы получения энергии из свободных жирных кислот и аминокислот. Для компенсации гипергликемии организм усиленно выводит лишнюю глюкозу через почки. Ее количество в моче увеличивается, развивается глюкозурия. Высокая концентрация сахара в биологических жидкостях вызывает рост осмотического давления, что провоцирует полиурию – обильное учащенное мочеиспускание с потерей жидкости и солей, приводящее к обезвоживанию и водно-электролитному дисбалансу. Этими механизмами объясняется большинство симптомов СД – сильная жажда, сухость кожи, слабость, аритмии.
Гипергликемия изменяет процессы пептидного и липидного обмена. Остатки сахаров присоединяются к молекулам белков и жиров, нарушая их функции, возникает гиперпродукция глюкагона в поджелудочной железе, активируется расщепление жиров как источника энергии, усиливается реабсорбция глюкозы почками, нарушается трансмиттерная передача в нервной системе, воспаляются ткани кишечника. Таким образом, патогенетические механизмы СД провоцируют патологии сосудов (ангиопатии), нервной системы (нейропатии), пищеварительной системы, желез эндокринной секреции. Более поздний патогенетический механизм – инсулиновая недостаточность. Она формируется постепенно, в течение нескольких лет, вследствие истощения и естественной программированной гибели β-клеток. Со временем умеренный дефицит инсулина сменяется выраженным. Развивается вторичная инсулинозависимость, больным назначается инсулинотерапия.
Классификация
В зависимости от выраженности нарушений углеводного обмена при сахарном диабете выделяют фазу компенсации (достигнуто состояние нормогликемии), фазу субкомпенсации (с периодическим повышением уровня глюкозы крови) и фазу декомпенсации (гипергликемия устойчива, с трудом поддается коррекции). С учетом степени тяжести различают три формы заболевания:
- Легкая. Компенсация достигается корректировкой питания либо диетой в сочетании с минимальной дозировкой гипогликемического препарата. Риск развития осложнений низкий.
- Средняя. Для компенсации метаболических нарушений необходим регулярный прием сахароснижающих средств. Высока вероятность начальных стадий сосудистых осложнений.
- Тяжелая. Больные нуждаются в постоянном использовании таблетированных гипогликемических лекарств и инсулина, иногда – только в инсулинотерапии. Формируются серьезные диабетические осложнения – ангиопатии мелких и крупных сосудов, нейропатии, энцефалопатии.
Симптомы СД 2 типа
Заболевание развивается медленно, на начальной стадии проявления едва заметны, это значительно осложняет диагностику. Первым симптомом становится усиление чувства жажды. Больные ощущают сухость во рту, выпивают до 3-5 литров в день. Соответственно увеличивается количество мочи и частота позывов к опорожнению мочевого пузыря. У детей возможно развитие энуреза, особенно в ночное время. Из-за частых мочеиспусканий и высокого содержания сахара в выделяемой моче раздражается кожа паховой области, возникает зуд, появляются покраснения. Постепенно зуд охватывает область живота, подмышечных впадин, сгибов локтей и коленей. Недостаточное поступление глюкозы к тканям способствует повышению аппетита, пациенты испытывают голод уже спустя 1-2 часа после приема пищи. Несмотря на увеличение калорийности рациона, вес остается прежним либо снижается, так как глюкоза не усваивается, а теряется с выделяемой мочой.
Дополнительные симптомы – быстрая утомляемость, постоянное чувство усталости, дневная сонливость, слабость. Кожа становится сухой, истончается, склонна к высыпаниям, грибковым поражениям. На теле легко появляются синяки. Раны и ссадины долго заживают, часто инфицируются. У девочек и женщин развивается кандидоз половых органов, у мальчиков и мужчин – инфекции мочевыводящих путей. Большинство пациентов сообщают об ощущении покалывания в пальцах рук, онемении ступней. После еды может возникать чувство тошноты и даже рвота. Артериальное давление повышенное, нередки головные боли и головокружения.
Осложнения
Декомпенсированное течение СД 2 типа сопровождается развитием острых и хронических осложнений. К острым относятся состояния, возникающие быстро, внезапно и сопровождающиеся риском летального исхода – гипергликемическая кома, молочнокислая кома и гипогликемическая кома. Хронические осложнения формируются постепенно, включают диабетические микро- и макроангиопатии, проявляющиеся ретинопатией, нефропатией, тромбозами, атеросклерозом сосудов. Выявляются диабетические полинейропатии, а именно полиневриты периферических нервов, парезы, параличи, автономные нарушения в работе внутренних органов. Наблюдаются диабетические артропатии – суставные боли, ограничения подвижности, уменьшение объема синовиальной жидкости, а также диабетические энцефалопатии – расстройства психической сферы, проявляющиеся депрессией, эмоциональной неустойчивостью.
Диагностика
Сложность выявления инсулиннезависимого сахарного диабета объясняется отсутствием выраженной симптоматики на начальных стадиях заболевания. В связи с этим людям из группы риска и всем лицам после 40 лет рекомендуются скрининговые исследования плазмы на уровень сахара. Лабораторная диагностика является наиболее информативной, позволяет обнаружить не только раннюю стадию диабета, но и состояние предиабета – снижение толерантности к глюкозе, проявляющееся длительной гипергликемией после углеводной нагрузки. При признаках СД обследование проводит врач-эндокринолог. Диагностика начинается с выяснения жалоб и сбора анамнеза, специалист уточняет наличие факторов риска (ожирение, гиподинамия, наследственная отягощенность), выявляет базовые симптомы – полиурию, полидипсию, усиление аппетита. Диагноз подтверждается после получения результатов лабораторной диагностики. К специфическим тестам относятся:
- Глюкоза натощак. Критерием заболевания является уровень глюкозы выше 7 ммоль/л (для венозной крови). Забор материала производится после 8-12 часов голода.
- Глюкозотолерантный тест. Для диагностики СД на ранней стадии исследуется концентрация глюкозы через пару часов после употребления углеводистой пищи. Показатель выше 11,1 ммоль/л выявляет диабет, в диапазоне 7,8-11,0 ммоль/л определяется предиабет.
- Гликированный гемоглобин. Анализ позволяет оценить среднее значение концентрации глюкозы за последние три месяца. На диабет указывает значение 6,5% и более (венозная кровь). При результате 6,0-6,4% диагностируется предиабет.
Дифференциальная диагностика включает различение инсулиннезависимого СД с другими формами болезни, в частности – с сахарным диабетом первого типа. Клиническими отличиями являются медленное нарастание симптомов, более поздний срок начала болезни (хотя в последние годы заболевание диагностируется и у молодых людей 20-25 лет). Лабораторные дифференциальные признаки – повышенный или нормальный уровень инсулина и С-пептида, отсутствие антител к бета-клеткам поджелудочной железы.
Лечение СД 2 типа
В практической эндокринологии распространен системный подход к терапии. На ранних стадиях болезни основное внимание уделяется изменению образа жизни пациентов и консультациям, на которых специалист рассказывает о диабете, способах контроля сахара. При стойкой гипергликемии решается вопрос о применении медикаментозной коррекции. Полный комплекс лечебных мероприятий включает:
- Диету. Основной принцип питания – сокращение количества пищи с большим содержанием жиров и углеводов. Особенно «опасными» являются продукты с рафинированным сахаром – кондитерские изделия, конфеты, шоколад, сладкие газированные напитки. Рацион больных состоит из овощей, молочных продуктов, мяса, яиц, умеренного количества злаков. Необходим дробный режим питания, небольшие объемы порций, отказ от алкоголя и специй.
- Регулярные физические нагрузки. Пациентам без тяжелых диабетических осложнений показаны спортивные занятия, усиливающие процессы окисления (аэробные нагрузки). Их периодичность, продолжительность и интенсивность определяются индивидуально. Большинству больных разрешена спортивная ходьба, плавание и пешие прогулки. Среднее время одного занятия – 30-60 минут, частота 3-6 раз в неделю.
- Медикаментозную терапию. Используются лекарственные средства нескольких групп. Распространено применение бигуанидов и тиазолидиндионов – препаратов, которые снижают инсулиновую резистентность клеток, абсорбцию глюкозы в ЖКТ и ее производство в печени. При их недостаточной эффективности назначаются лекарства, усиливающие активность инсулина: ингибиторы ДПП-4, производные сульфонилмочевины, меглитиниды.
Прогноз и профилактика
Своевременная диагностика и ответственное отношение пациентов к лечению СД позволяют достичь состояния устойчивой компенсации, при котором долгое время сохраняется нормогликемия, а качество жизни больных остается высоким. Для профилактики заболевания необходимо придерживаться сбалансированного рациона питания с высоким содержанием клетчатки, ограничением сладких и жирных продуктов, дробным режимом приемов пищи. Важно избегать гиподинамии, ежедневно обеспечивать организму физическую нагрузку в виде ходьбы, 2-3 раза в течение недели заниматься спортом. Регулярный контроль глюкозы необходим лицам из групп риска (лишний вес, зрелый и пожилой возраст, случаи СД среди родственников).
