Особенности течения сахарного диабета при панкреатите
Панкреатогенный сахарный диабет – эндокринное заболевание, которое возникает на фоне первичного поражения поджелудочной железы различного генеза (чаще хр. панкреатита). Проявляется диспепсическими расстройствами (изжогой, диареей, периодическими болями в эпигастрии) и постепенным развитием гипергликемии. Диагностика базируется на исследовании гликемического профиля, биохимии крови, УЗИ, МРТ поджелудочной железы. Лечение включает диету с пониженным содержанием жиров и «быстрых» углеводов, назначение ферментных и сахароснижающих препаратов, отказ от алкоголя и табакокурения. После проведения радикальных операций назначают заместительную инсулинотерапию.
Общие сведения
Панкреатогенный сахарный диабет (сахарный диабет 3 типа) – вторичное нарушение метаболизма глюкозы, развивающееся как следствие поражения инкреторного аппарата поджелудочной железы (ПЖ). Заболевание возникает у 10-90% пациентов с хроническим панкреатитом. Такая вариабельность данных связана со сложностью прогнозирования развития эндокринной дисфункции ПЖ и трудностью дифференциальной диагностики патологии. После перенесенного острого панкреатита риск формирования сахарного диабета 3 типа составляет 15%. Болезнь поражает чаще лиц мужского пола, чрезмерно употребляющих алкоголь, жирную пищу.

Панкреатогенный сахарный диабет
Причины панкреатогенного сахарного диабета
Заболевание развивается при нарушении эндокринной и экзокринной функции ПЖ. Выделяют следующие причины повреждения островкового аппарата железы:
- Хроническое воспаление ПЖ. Частые обострения панкреатита увеличивают риск развития диабета. Хроническое воспаление вызывает постепенное разрушение и склерозирование островков Лангерганса.
- Операции на поджелудочной железе. Частота послеоперационного диабета варьирует от 10% до 50% в зависимости от объема операции. Чаще всего болезнь развивается после проведения тотальной панкреатэктомии, панкреатодуоденальной резекции, продольной панкреатоеюностомии, резекции хвостовой части ПЖ.
- Прочие заболевания ПЖ. Рак поджелудочный железы, панкреонекроз вызывают нарушение эндокринной функции с формированием стойкой гипергликемии.
Существуют факторы риска, провоцирующие возникновение панкреатогенного диабета у пациентов с дисфункцией поджелудочной железы. К ним относятся:
- Злоупотребление алкоголем. Систематическое употребление спиртных напитков в несколько раз повышает риск возникновения панкреатита алкогольного генеза с формированием транзиторной или стойкой гипергликемии.
- Нарушение питания. Излишнее употребление пищи, богатой жирами, легкоусвояемыми углеводами способствует развитию ожирения, гиперлипидемии и нарушения толерантности к глюкозе (предиабета).
- Длительный прием медикаментов (кортикостероидов) часто сопровождается возникновением гипергликемии.
Патогенез
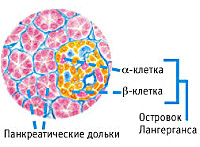
Эндокринная функция ПЖ заключается в выделении в кровь инсулина и глюкагона. Гормоны продуцируются островками Лангерганса, расположенными в хвосте железы. Длительные внешние воздействия (алкоголь, медикаменты), частые приступы обострения панкреатита, оперативное вмешательство на железе приводит к нарушению инсулярной функции. Прогрессирование хронического воспаления железы вызывает деструкцию и склероз островкового аппарата. В период обострения воспаления формируется отек ПЖ, возрастает содержание трипсина в крови, который оказывает ингибирующее действие на секрецию инсулина. В результате повреждения эндокринного аппарата железы возникает вначале преходящая, а затем и стойкая гипергликемия, формируется сахарный диабет.
Симптомы панкреатогенного сахарного диабета
Патология чаще возникает у лиц худощавого или нормального телосложения с повышенной возбудимостью нервной системы. Поражение ПЖ сопровождается диспепсическими явлениями (диарея, тошнота, изжога, метеоризм). Болезненные ощущения при обострении воспаления железы локализуются в зоне эпигастрия и имеют различную интенсивность. Формирование гипергликемии при хроническом панкреатите происходит постепенно, в среднем через 5-7 лет. По мере увеличения продолжительности болезни и частоты обострений возрастает риск развития СД. Диабет может дебютировать и при манифестации острого панкреатита. Послеоперационная гипергликемия формируется одномоментно и требует коррекции инсулином.
Панкреатогенный диабет протекает в легкой форме с умеренным повышением глюкозы крови и частыми приступами гипогликемии. Пациенты удовлетворительно адаптированы к гипергликемии до 11 ммоль/л. Дальнейшее повышение глюкозы в крови вызывает симптомы диабета (жажда, полиурия, сухость кожных покровов). Панкреатогенный СД хорошо поддается лечению диетотерапией и сахароснижающими препаратами. Течение болезни сопровождается частыми инфекционными и кожными заболеваниями.
Осложнения
У пациентов с СД 3 типа редко возникает кетоацидоз и кетонурия. Для больных панкреатогенным диабетом характерны частые непродолжительные приступы гипогликемии, которые сопровождаются чувством голода, холодным потом, бледностью кожных покровов, чрезмерным возбуждением, тремором. Дальнейшее падение уровня глюкозы крови вызывает помутнение или потерю сознания, развитие судорог и гипогликемической комы. При длительном течении панкреатогенного диабета формируются осложнения со стороны других систем и органов (диабетическая нейропатия, нефропатия, ретинопатия, ангиопатия), гиповитаминозы А, Е, нарушение метаболизма магния, меди и цинка.
Диагностика
Диагностика панкреатогенного сахарного диабета затруднительна. Это объясняется длительным отсутствием симптомов диабета, сложностью распознавания воспалительных заболеваний ПЖ. При развитии болезни часто игнорируют симптомы поражения ПЖ, назначая только сахароснижающую терапию. Диагностика нарушения углеводного обмена проводится по следующим направлениям:
- Консультация эндокринолога. Важную роль играет тщательное изучение истории болезни и связи диабета с хроническим панкреатитом, операциями на ПЖ, алкоголизмом, метаболическими нарушениями, приемом стероидных препаратов.
- Мониторинг гликемии. Предполагает определение концентрации глюкозы натощак и через 2 часа после еды. При СД 3 типа уровень глюкозы натощак будет в пределах нормы, а после еды повышен.
- Оценка функции ПЖ. Проводится с помощью биохимического анализа с определением активности диастазы, амилазы, трипсина и липазы в крови. Показательны данные ОАМ: при панкреатогенном СД следы глюкозы и ацетона в моче обычно отсутствуют.
- Инструментальные методы визуализации. УЗИ брюшной полости, МРТ поджелудочной железы позволяют оценить размеры, эхогенность, структуру ПЖ, наличие дополнительных образований и включений.
В эндокринологии дифференциальная диагностика заболевания проводится с сахарным диабетом 1 и 2 типа. СД 1 типа характеризуется резким и агрессивным началом болезни в молодом возрасте и выраженными симптомами гипергликемии. В анализе крови обнаруживаются антитела к бета-клеткам ПЖ. Отличительными чертами СД 2 типа будут являться ожирение, инсулинорезистентность, наличие С-пептида в крови и отсутствие гипогликемических приступов. Развитие диабета обоих типов не связано с воспалительными заболеваниями ПЖ, а также оперативными вмешательствами на органе.
Лечение панкреатогенного сахарного диабета
Для наилучшего результата необходимо проводить совместное лечение хронического панкреатита и сахарного диабета. Требуется навсегда отказаться от употребления алкогольных напитков и табакокурения, скорректировать питание и образ жизни. Комплексная терапия имеет следующие направления:
- Диета. Режим питания при панкреатогенном диабете включает коррекцию белковой недостаточности, гиповитаминоза, электролитных нарушений. Пациентам рекомендовано ограничить потребление «быстрых» углеводов (сдобные изделия, хлеб, конфеты, пирожные), жареной, острой и жирной пищи. Основной рацион составляют белки (нежирные сорта мяса и рыбы), сложные углеводы (крупы), овощи. Пищу необходимо принимать небольшими порциями 5-6 раз в день. Рекомендовано исключить свежие яблоки, бобовые, наваристые мясные бульоны, соусы и майонез.
- Возмещение ферментной недостаточности ПЖ. Применяются медикаменты, содержащие в разном соотношении ферменты амилазу, протеазу, липазу. Препараты помогают наладить процесс пищеварения, устранить белково-энергетическую недостаточность.
- Прием сахароснижающих препаратов. Для нормализации углеводного обмена хороший результат дает назначение препаратов на основе сульфанилмочевины.
- Послеоперационная заместительная терапия. После хирургических вмешательств на ПЖ с полной или частичной резекцией хвоста железы показано дробное назначение инсулина не более 30 ЕД в сутки. Рекомендованный уровень глюкозы крови – не ниже 4,5 ммоль/л из-за опасности гипогликемии. При стабилизации гликемии следует переходить на назначение пероральных сахароснижающих препаратов.
- Аутотрансплантация островковых клеток. Осуществляется в специализированных эндокринологических медцентрах. После успешной трансплантации пациентам выполняется панкреатотомия или резекция поджелудочной железы.
Прогноз и профилактика
При комплексном лечении поражения ПЖ и коррекции гипергликемии прогноз заболевания положительный. В большинстве случаев удается достичь удовлетворительного состояния пациента и нормальных значений сахара крови. При тяжелых онкологических заболеваниях, радикальных операциях на железе прогноз будет зависеть от проведённого вмешательства и реабилитационного периода. Течение болезни отягощается при ожирении, алкоголизме, злоупотреблении жирной, сладкой и острой пищей. Для профилактики панкреатогенного сахарного диабета необходимо вести здоровый образ жизни, отказаться от спиртного, при наличии панкреатита своевременно проходить обследование у гастроэнтеролога.
Источник
Панкреатогенный сахарный диабет – это нередко встречающееся патологическое состояние, характеризующееся повышением уровня глюкозы в крови на фоне первичного поражения поджелудочной железы. Наиболее часто в качестве причины такого заболевания выступает хронический панкреатит. Отличительной особенностью этой патологии является то, что гипергликемия развивается медленно и постепенно. В целом прогноз при данном патологическом процессе при условии правильно подобранной медицинской коррекции благоприятный. Однако его длительное течение нередко приводит к поражению периферических отделов нервной системы, сетчатки, а также артерий среднего и крупного калибра.
Такое заболевание также называется сахарным диабетом третьего типа. Как мы уже сказали, оно имеет вторичную природу и возникает в результате первичного нарушения функциональной активности поджелудочной железы. Согласно статистике, с данным патологическим процессом сталкивается около тридцати процентов людей, страдающих от хронического панкреатита. Острое воспаление поджелудочной железы осложняется гипергликемией примерно в пятнадцати процентах случаев. Замечено, что наиболее часто с этим нарушением сталкиваются представители мужского пола, в чрезмерном количестве употребляющие алкогольную продукцию, а также жирную пищу.
Помимо острого и хронического панкреатита, такая болезнь иногда бывает обусловлена перенесенными хирургическими вмешательствами на поджелудочной железе. Вероятность возникновения гипергликемии на фоне операции напрямую зависит от ее объема. Чаще всего данная патология диагностируется у тех пациентов, у которых проводилось полное удаление поджелудочной железы.
Помимо этого, в группе риска находятся люди, страдающие и от других заболеваний со стороны поджелудочной железы. Иногда панкреатогенный сахарный диабет развивается в результате имеющихся злокачественных опухолей в данном органе. Определенную опасность также представляет панкреонекроз.
Принято выделять некоторое количество предрасполагающих факторов, которые значительно повышают вероятность формирования такой болезни у людей, страдающих от нарушения функциональной активности поджелудочной железы. В первую очередь к ним относится чрезмерное употребление алкоголя, которое может спровоцировать возникновение воспалительного процесса, обусловленного токсическим действием этилового спирта на поджелудочную железу. Еще одним важным моментом является слишком жирная и богатая легкоусвояемыми углеводами пища. Питание такого рода способствует значительному повышению массы тела, возникновению гиперлипидемии и формированию предиабета. В группе риска по развитию панкреатогенного сахарного диабета также находятся люди, на протяжении длительного времени употребляющие лекарственные препараты, относящиеся к группе глюкокортикостероидов.
Как известно, концентрация глюкозы в крови напрямую зависит от количества вырабатываемого инсулина. Непосредственно инсулин синтезируется бета-клетками островков Лангерганса, которые располагаются в поджелудочной железе. В результате длительно протекающего воспалительного процесса в данном органе или на фоне каких-либо других нарушений островковый аппарат может подвергаться деструктивным и склеротическим изменениям. При обострении воспалительной реакции поджелудочная железа отекает, и в крови значительно повышается уровень трипсина. В свою очередь трипсин оказывает подавляющее воздействие на синтез инсулина, что ведет к постепенному нарастанию уровня глюкозы. На первых порах гипергликемия является преходящей, а затем становится постоянной. Таким образом, панкреатогенный сахарный диабет может развиваться в результате всех вышеописанных нарушений.
Симптомы при панкреатогенном сахарном диабете
Ранее мы уже говорили о том, что на формирование стойкой гипергликемии при таком заболевании зачастую уходит очень продолжительное время. Первые симптомы, указывающие на стойкое повышение уровня глюкозы в крови, как правило, возникают спустя несколько лет. Однако в данном случае мы говорим именно о хроническом воспалительном процессе в поджелудочной железе. При остром панкреатите или после проведенного хирургического вмешательства клиническая картина, указывающая на гипергликемию, формируется гораздо быстрее.
Чаще всего такой патологический процесс сопровождается умеренно выраженными симптомами. Гипергликемия до одиннадцати микромоль на литр практически не ощущается больным человеком. Однако дальнейшее повышение уровня глюкозы может приводить к появлению таких клинических проявлений, как постоянное чувство жажды, увеличение объема выделяемой мочи, а также повышенная слабость.
Зачастую больной человек указывает на значительное повышение аппетита, изменение эмоционального фона. При осмотре обнаруживается сухость кожных покровов. Такие пациенты в большей степени подвержены возникновению различных дерматологических и инфекционных патологий. Стоит заметить, что все вышеперечисленные симптомы достаточно легко купируются с помощью сахароснижающих препаратов.
Диагностика и лечение болезни
Диагностика этой болезни начинается с тщательного сбора анамнеза с целью выявления имеющихся проблем с поджелудочной железой. В обязательном порядке необходимо провести тест толерантности к глюкозе и биохимический анализ крови. Из инструментальных методов используются ультразвуковое исследование, а в сомнительных случаях – магнитно-резонансная томография.
Панкреатогенный сахарный диабет в первую очередь является показанием к назначению специальной диеты, подразумевающей под собой ограничение жирной и углеводистой пищи. Параллельно проводится заместительная терапия ферментами поджелудочной железы. Для снижения уровня глюкозы, как правило, применяются сахароснижающие препараты.
Источник
Правила питания при панкреатите и сахарном диабете
Необходимо знать, что правильно подобранное лечение и строгое соблюдение диеты могут привести к полному исцелению от этих тяжёлых недугов. Принимать пищу надо часто и маленькими порциями – по 250-300 граммов в один приём.Отдавать предпочтение продуктам, содержащим белки: соя, яичный белок, мясо, рыба, орехи.
Читайте также: Методы лечения закупорки сосудов при сахарном диабете
Убрать из рациона кислые продукты, провоцирующие бурное выделение желудочного сока: кислые, острые, копчёные, жареные, содержащие алкоголь, слишком горячие или холодные. Словом, все блюда. которые могут стать причиной дополнительного напряжения секреции поджелудочной железы.
Пищу желательно обрабатывать паром и употреблять в тёплой, а не горячей или холодной.
Если сложно самостоятельно подобрать правильный рацион, можно применять специально разработанные диетические рекомендации, собранные под наименованиями: стол №5 – для больных панкреатитом и стол №9 – для диабетиков. Но перед тем как выбрать ту или иную диету, надо обязательно проконсультироваться со своим лечащим врачом.
Только приняв во внимание все особенности течения заболевания и общего состояния пациента, врач даёт наиболее точные рекомендации по питанию.
Выбор продуктов
В различные периоды заболевания, рацион может несколько разниться. Так, например, кисло-сладкие фрукты или блюда на основе риса, овсянки и манки вполне допустимые в периоды длительных ремиссий, совершенно исключены когда болезнь обостряется.
Каждому больному подходящие продукты должны подбираться индивидуально с учётом:
- Личных предпочтений;
- Способности к восприятию глюкозы;
- Непереносимости каких-либо веществ;
- Коррекции частичного усвоения питательных компонентов.
В остром периоде категорически запрещено употреблять блюда с повышенным содержанием сахара, жирные и копчёные продукты, сдобную выпечку, зажаренные блюда, каши: рисовую, овсяную, манную; сырые фрукты и овощи, белый хлеб.
В правильном оздоровительном рационе обязательно присутствуют: белковые продукты, постная говядина, куриные грудки, нежирная рыба, гречневая каша, серый подсушенный хлеб, сухарики, сушки, овощи и фрукты приготовленные на пару или тушёные с минимальным количеством жиров.
Что касается растительных масел, лучше употреблять, в разумном количестве, льняное и оливковое первого холодного отжима, обладающих целебными свойствами. Также на повредит молоко с пониженной жирностью. Молоко обогащает организм витаминами, минеральными веществами и способствует снятию воспалительных процессов в ЖКТ.
От чего помогает Панкреатин: показания к применению
Панкреатин как заменитель собственных ферментов показан пациентам при заболеваниях и состояниях, вызванных недостаточной функциональной выработкой поджелудочной железы. Внешнесекреторные расстройства вызывают признаки нарушения пищеварения, предрасположенность к воспалительному процессу. С другой стороны, наличие патологии в печени, желудке, кишечнике, желчном пузыре подавляет синтез панкреатического сока.
Панкреатин назначают врачи с лечебной целью при таких заболеваниях:
- хронический панкреатит,
- кистозные изменения железы у пациентов с муковисцидозом,
- гастриты и язвенная болезнь,
- холецистит,
- заболевания печени,
- дискинезия желчевыводящих путей,
- в послеоперационном периоде, когда удалена часть желудка, кишечника (болезнь Крона),
- в случаях сдавления протоков, выводящих содержимое в двенадцатиперстную кишку, опухолью, отеком тканей после лучевой терапии,
- развитие аутоиммунного панкреатита после пересадки органов,
- признаки недостаточности энзимов в пожилом возрасте и у больных с сахарным диабетом второго типа, когда фиброз захватывает железистые эндокринные участки,
- вынужденная неподвижность пациентов (параличи, парезы, перенесенные переломы, ожирение),
- последствия холецистэктомии,
- сбой переваривания пищи, вызванный невозможностью разжевывания, проблемами зубов, переломом челюсти,
- неясный диспепсический синдром.
Организм нуждается в помощи, если срыв вызван перееданием после поста или в праздники, употреблением значительного объема жирной и жареной пищи, тяжелой для переваривания, нарушением диеты диабетиками.
Симптомы непорядка в пищеварительной системе могут быть связаны с необдуманным применением разгрузочных диет, значительными перерывами в питании, беременностью, стрессами. У детей приходится лечить расстройства кишечника, вызванные бесконтрольным употреблением газированной воды, чипсов, фаст-фуда, когда малышу дают кушать «взрослую» пищу.
Панкреатин может применяться для очищения кишечника от газов, нормализации стула перед ультразвуковыми и рентгеновскими исследованиями.
Клиническими проявлениями недостаточности ферментов служат:
- диспепсический синдром (тошнота, жидкий кал с жирным блеском, вздутие живота),
- боль в верхней части живота справа, опоясывающего характера,
- изжога и отрыжка горечью,
- жалобы пожилых людей, что «стул то крепит, то слабит».
Не стоит надеяться на лекарственное средство в борьбе с ожирением. Липолитический фермент занимается трансформированием поступающих с питанием жиров в жирные кислоты, но не убирает эндогенные и подкожные жировые отложения. Препарат помогает восстановить метаболизм. Возможно, если лишний вес связан с нарушенным усвоением жиров, то проявится польза. Однако применять большие дозы без показаний категорически запрещается. Человек толстеть не перестанет, а приобретет дополнительные опасные проблемы, вызванные передозировкой. Самостоятельно лечиться Панкреатином нельзя.
С целью профилактики обострения хронического панкреатита больные в период ремиссии получают поддерживающую дозу, назначенную врачом. Теория о «привыкании поджелудочной железы» не признается большинством гастроэнтерологов. Исследования показывают целесообразность использования энзимных препаратов для компенсации, если болезнь прогрессирует и постепенно захватывает значительную часть органа.
Механизм возникновения диабета
Обе формы заболевания могут привести к развитию сахарного диабета 1 или 2 типа.
Сахарный диабет 1 типа, при панкреатите, появляется в следствии того, что воспалённые протоки поджелудочной железы не пропускают пищеварительные ферменты в просвет 12 перстной кишки и начинается самопереваривание, перерождение клеточной ткани в жировую, соединительную или полное отмирание фрагментов органа. Организм испытывает абсолютную недостаточность инсулина, в крови повышается уровень глюкозы, которая разрушительно влияет на все системы организма.
Читайте также: Давление при сахарном диабете: механизм и причины развития патологии
Диабет 2 типа возникает при достаточной выработке инсулина. Но из-за нарушения обменных механизмов, он не выполняет свою основную функцию, создавая относительную недостаточность.
Патологические изменения накапливаются в течение долгого времени и делятся на четыре этапа:
- На первом этапе кратковременные обострения перемежаются продолжительными затишьями. В железе формируется хроническое воспаление, в основном протекающее латентно с редкими болевыми синдромами. Этот период может продолжаться до 10-15 лет.
- Вторая фаза характеризуется более выраженной дисфункцией пищеварительной системы. Воспаление провоцирует неконтролируемые выбросы инсулина в кровь, что может приводить даже к временной гипогликемии. Общее состояние осложняется нарушением стула, тошнотой, снижением аппетита, газообразованием во всех отделах ЖКТ.
- Критически снижается функциональность поджелудочной железы. И, если на голодный желудок, анализы не выявляют отклонений, то после приёма пищи, глюкоза в плазме крови определяется далеко за пределами нормального временного интервала.
- И на последнем этапе происходит формирование вторичного диабета, поражающего треть пациентов с хроническим панкреатитом.
Особенности протекания диабета при хроническом панкреатите
Логично было бы заключить, что два заболевания лечить значительно сложнее, чем одно. Но практика показывает несостоятельность такого вывода. Вторичный процесс имеет ряд особенностей, благодаря которым, хорошо поддаётся излечению:
- Протекает почти без кетоацитоза;
- Лечение инсулином зачастую приводит к гипогликемии;
- Хорошо поддаётся корректировке низкоуглеводным питанием;
- На первом этапе достаточно эффективно излечивается оральными препаратами от диабета.
Предотвращение и лечение панкреатического сахарного диабета
Не каждый хронический панкреатит в обязательном порядке вызывает развитие сахарного диабета. При правильно назначенном лечении и строго соблюдаемой диете, можно не только оздоровить поджелудочную железу, но и предотвратить возникновение диабета.
Врач эндокринолог подбирает индивидуальное лечение в каждом отдельном случае. В зависимости от показателей выработки железой пищеварительных ферментов, грамотный специалист назначает заместительную терапию, основанную на медикаментозных энзимах аналогичного действия. А также инъекции инсулина при необходимости.
Виды панкреатита
Заболевание встречается в острой и хронической формах.
В острой форме, из-за воспаления панкреатический сок не проходит в просвет двенадцатиперстной кишки, а переваривает ткани самой поджелудочной железы. Этот процесс обусловливает некротические изменения клеток заболевшего органа, а в особо тяжёлых случаях, полное отмирание всей железы.
Симптомы некроза:
- Высокая t;
- Тошнота;
- Рвота;
- Режущие боли.
Хронический панкреатит, в зависимости от причины возникновения классифицируется следующим образом:
- Первичный – изначально возникший в поджелудочной железе по какой-либо причине.
- Вторичный – является следствием заболевания других органов: холециститы, язвы, энтероколиты.
- Посттравматический – последствие механического воздействия или оперативное вмешательство.
Особые указания
К применению Панкреатина нужно относиться серьезно, внимательно изучать инструкцию, показания. В лечении препарат никогда не используется в одиночку, назначается диета, режим, другие лекарственные средства, физиопроцедуры.
Следует помнить, что при длительном курсе препарат проявляет вредные влияния:
- задерживается всасывание железа в кишечнике,
- поступает недостаточно солей фолиевой кислоты.
Это провоцирует развитие железодефицитной и В12-дефицитной анемии. Поэтому врач должен контролировать показатели гемоглобина и эритроцитов в крови.
Нельзя принимать Панкреатин одновременно с антацидами (кальция карбонатом, гидроксидом магния). Они снижают эффект энзимов. При необходимости между приемами делают перерыв в 1,5-2 часа.
Среди форм для детей имеется вариант, выпускаемый на Украине фирмой ПАО «Витамины». Его разрешают назначать с трехлетнего возраста. Нельзя следовать советам по дроблению таблеток на части или раздавливанию в порошок. О возможности вскрытия наружной капсулы при замене на препарат в микрогранулах следует посоветоваться с педиатром. У малышей отмечены случаи раздражения ротовой полости, стоматита, язв, перианального дерматита. Аллергии чаще подвержены недоношенные дети и получившие родовую травму.
При запорах или поносе у беременных женщин причиной является гормональная перестройка и нарушение перистальтики. Назначать Панкреатин не имеет смысла, ферменты не действуют на моторику кишечника. Все фирмы-производители в инструкции предупреждают о недостаточных исследованиях действия препарата на беременных и плод.
При покупке следует обращать внимание, не просрочен ли препарат по указанной на упаковке дате.
Возможные побочные эффекты
Побочные действия от препарата зафиксированы менее, чем 1 случай на 10000 применений. Наиболее часто они проявляются в виде аллергической реакции на красители, входящие в состав таблетки. Если появились зудящие высыпания, отечность лица, языка, заложенность носа, то препарат следует немедленно прекратить использовать, выпить антигистаминное средство (Димедрол, Супрастин, Лоратадин), сообщить врачу.
У пациентов с муковисцидозом на фоне высоких доз возможно нарушение метаболизма мочевой кислоты, рост концентрации в крови и моче, появление суставных болей, приступов мочекаменной болезни.
Самым редким осложнением считается формирование спаек и стриктур в пограничной зоне илеоцекального отдела, где тонкий кишечник переходит в восходящую кишку. Оно проявляется признаками непроходимости.
Передозировка
Передозировка наблюдается при постоянном потреблении высоких доз больными муковисцидозом, или когда пациенты занимаются самолечением. Кроме побочных признаков, возможно обострение диареи, появление болей в зоне эпигастрия, тошнота и рвота.
Противопоказания к применению Панкреатина
Препарат противопоказан людям с такими патологиями:
- острый панкреатит, обострение хронического,
- повышенная чувствительность к компонентам, проявляющаяся аллергией,
- запор, вызванный кишечной непроходимостью,
- острая форма гепатита.
Источник
