Первые признаки сахарного диабета беременных
Гестационный сахарный диабет при беременности – это состояние, связанное с повышением уровня глюкозы выше допустимых значений. Норма сахара в крови в период вынашивания ребенка составляет до 5,0 ммоль/л натощак. По прошествии часа после приема пищи этот показатель не должен превышать 7,0 ммоль/л.
Как возникает гестационный сахарный диабет
Однозначных мнений по поводу того, почему развивается сахарных диабет в период вынашивания ребенка, нет. Считается, что главную роль в этом играет перестройка организма женщины, связанная с необходимостью поддержания жизни и развития плода.
Гестационный сахарный диабет при беременности требует строго соблюдения диеты.
Питание ребенка в этот период осуществляется при помощи плаценты. Этот орган вырабатывает гормоны, способствующие росту и развитию плода, а также блокирующие действие инсулина у будущей матери. В результате не все поступающие с пищей сахара расщепляются. Поджелудочная железа при этом не способна выработать большее количество инсулина. Это приводит к развитию гипергликемии, характерной для сахарного диабета.
Риски возникновения ГСД определяются факторами:
- повышенная масса тела;
- набор веса в период вынашивания плода, превышающий нормальные показатели;
- возраст более 25 лет;
- наличие ГСД во время предыдущих беременностей;
- сахарный диабет у близких родственников.
Вероятность развития инсулиновой недостаточности определяется не только этими условиями. Существуют и другие факторы, способствующие возникновению ГСД.
Как проявляется гестационный сахарный диабет
Симптомы ГСД не отличаются от проявлений сахарного диабета первого или второго типа. Заподозрить наличие этого состояния можно по следующим признакам:
- быстрое увеличение массы тела без видимой причины;
- постоянная жажда;
- увеличение количества выделяемой мочи;
- понижение аппетита;
- общее ухудшение самочувствия.
При появлении этих симптомов беременной женщине следует как можно скорее обратиться к своему лечащему врачу.
Диагностика сахарного диабета у беременных
Женщины в период вынашивания ребенка должны регулярно проходить обследование, которое включает в себя определение уровня глюкозы крови. Особенно важны результаты этого анализа на сроке 24-28 недель. Пациенткам, у которых есть предрасположенность к развитию ГСД, врачи назначают дополнительные внеплановые определения уровня сахара крови.
Забор крови осуществляется натощак, после чего женщине дают стакан подсахаренной воды. Второй раз кровь берут по прошествии часа. Если уровень глюкозы крови в этих двух анализах превышает допустимые значения, пациентке ставится диагноз гестационного сахарного диабета.
Возможные последствия ГСД
При выявлении данного состояния необходимо как можно скорее принять меры, направленные на борьбу с гипергликемией. В противном случае некорригированный сахарный диабет у беременной может привести к последствиям:
- Рождение ребенка с массой тела более 4 кг – макросомия. Из-за этого роды проходят гораздо тяжелее, велика опасность травмы, что может потребовать проведения кесарева сечения.
- Преждевременное начало родовой деятельности, развитие респираторного дистресс-синдрома у ребенка, связанного с недостаточным развитием дыхательной системы при недоношенности.
- Гипогликемия после рождения у малыша.
- Повышение вероятности развития преэклампсии и других осложнений у женщины в период беременности. Эти состояния также несут опасность для плода.
Диагностика гестационного сахарного диабета основывается на анализе уровня сахара крови натощак и после приема пищи.
Предотвратить перечисленные осложнения можно только соблюдая указания лечащего врача.
Лечение гестационного сахарного диабета
Коррекция гипергликемии у беременной женщины начинается с немедикаментозных методов:
- диеты;
- физических упражнений;
- контроля сахара крови.
Диетотерапия – это основное направление в терапии гестационного СД. Она подразумевает:
- Полное исключение из рациона легкоусвояемых углеводов – сладостей, сахара, соков, меда, выпечки.
- Отказ от сахарозаменителей, в том числе продуктов, содержащих фруктозу, так как они при беременности и в период лактации запрещены.
- Женщинам с избыточной массой тела – ограничение употребления жиров, полный отказ от полуфабрикатов, майонеза, колбас.
- Дробное питание – рекомендуется принимать пищу небольшими порциями от 4 до 6 раз в день. Не следует допускать голодания.
Физические нагрузки допускаются тем пациенткам, которые не имеют противопоказаний. Для нормализации уровня сахара крови достаточной каждый день гулять на свежем воздухе в течение 30 минут, заниматься водной гимнастикой. Упражнения, которые способствуют повышению артериального давления запрещены, так как они могут спровоцировать гипертонус матки.
Вместе с этим рекомендуется ежедневно вести дневник, где следует указывать:
- Уровень глюкозы крови до приема пищи, через час после еды в течение суток. Также необходимо регистрировать этот показатель перед отходом ко сну.
- Приемы пищи и употребленные продукты.
- При наличии специальных тест-полосок – уровень кетонов мочи, определенный утром.
- Артериальное давление утром и вечером – этот показатель не должен превышать 130/80 мм рт. ст.
- Двигательная активность плода.
- Масса тела женщины.
Ведение такого дневника поможет отследить возможные отклонения в состоянии здоровья еще до появления симптоматики. Также он необходим врачу для лучшего контроля течения беременности.
При недостаточной эффективности немедикаментозного лечения женщина должна быть направлена на консультацию к эндокринологу. Если сохраняется высокий уровень глюкозы в крови, показан прием препаратов инсулина. Правильно подобранная дозировка лекарства безопасна для женщины. Инсулин не проникает через плаценту, поэтому он не оказывает вреда плоду.
Родоразрешение при ГСД
После диагностики гестационного сахарного диабета каждой женщине подбирается наиболее подходящий способ родоразрешения. Заключительное обследование проводится на сроке не позже 38 недель, по его результатам врач определяет возможные перспективы родов.
При ГСД не рекомендуется пролонгировать беременность более 40 недель. Это существенно повышает вероятность развития осложнений для ребенка, так как на таком сроке снижаются резервы плаценты, и может возникнуть ее разрыв при рождении плода. По этой причине наиболее благоприятным периодом для родоразрешения считается период от 38 до 40 недель.
Рекомендации после родоразрешения
После рождения ребенка женщинам с ГСД следует:
- Если проводилась инсулинотерапия – отменить ее.
- Еще полтора месяца соблюдать диету.
- Контролировать уровень глюкозы крови в течение трех дней после рождения.
- В период 6-12 недель после родов – проконсультироваться с эндокринологом, провести дополнительное обследование для оценки обмена углеводов.
Женщинам у которых был диагностирован гестационный сахарный диабет, при планировании последующих беременностей следует принять меры, чтобы снизить вероятность повторного развития этого патологического состояния.
Для предотвращения тяжелых последствий ГСД женщине следует регулярно контролировать уровень глюкозы крови.
Дети, которые родились у матерей с ГСД, чаще развивается диабет второго типа. Поэтому в течение жизни им следует придерживаться диеты с пониженным содержанием сахара, наблюдаться у эндокринолога.
Профилактика сахарного диабета у беременных
Зная о наличии факторов, способствующих развитию инсулиновой недостаточности, можно снизить вероятность возникновения этого патологического состояния.
Для предупреждения развития ГСД всем женщинам в период вынашивания ребенка рекомендуется соблюдать меры профилактики:
- Режим питания, исключающий легкоусвояемые углеводы, ограничивающий употребление жиров, соли.
- Нормализация массы тела – желательно сделать это до начала беременности.
- Регулярные физические нагрузки, прогулки на свежем воздухе.
- При наличии родственников с сахарным диабетом – раз в год контроль уровня глюкозы крови натощак и после приема пищи.
Гестационный сахарный диабет – это заболевание, которое может развиваться только в период вынашивания ребенка. Гипергликемия опасна развитием множества осложнений как для матери, так и для плода. Поэтому важно принять меры, направленные на нормализацию уровня глюкозы крови. Если диета и другие немедикаментозные методы оказываются неэффективными, показано использовать инсулин в зависимости от употребляемого количества углеводов.
Читайте также: несахарный диабет у женщин
В период вынашивания ребенка у женщины происходит нарушение обмена веществ, которое проявляется изменениями в секреции некоторых гормонов. Опасным считается недостаточность выработки инсулина, поскольку повышение уровня глюкозы в крови может вызвать проблемы со здоровьем матери и ребенка. Риск развития патологического состояния можно уменьшить, зная признаки диабета у беременных.
Причины появления диабета у беременной
Сахарный диабет у беременных (гестационный) – это патологическое состояние, при котором нарушается восприимчивость организма к глюкозе вследствие изменения физиологии женщины в период вынашивания ребенка.
Гормон инсулин контролирует уровень глюкозы в крови, которая поступает в организм с пищей. Действие инсулина заключается в усвоении глюкозы и распределении ее по тканям и органам нашего тела, что снижает ее концентрацию до нормальных значений.

Увеличение уровня глюкозы при диабете у беременной происходит вследствие действия плацентарных гормонов под действием гормонов, которые вырабатывает плацента. Это приводит к сильной нагрузке на поджелудочную железу, поэтому в некоторых ситуациях она может не справиться со своими функциональными способностями. В результате чего уровень сахара повышается и приводит к расстройству обмена веществ как у матери, так и у ребенка. Через трансплацентарный барьер глюкоза проникает в кровоток малыша, способствуя увеличению нагрузки на его поджелудочную железу. Орган начинает выделять большое количество инсулина, заставляя себя работать с двойной нагрузкой. Избыточная продукция инсулина ускоряет поглощение сахара, трансформируя его в жировую массу, отчего плод набирает лишний вес.
Ускоренный обмен веществ увеличивает поглощение кислорода, в то время как организм испытывает дефицит его поступления. Это провоцирует развитие внутриутробной гипоксии у плода.
Перечень категорий вероятного риска
Основными факторами, провоцирующими нарушения обмена глюкозы в период беременности, являются:
- Генетическая предрасположенность. Вероятность повышения уровня глюкозы возрастает в несколько раз, если в семейном анамнезе были случаи гестационного диабета.
- Избыточная масса тела. Нарушение углеводного и липидного обмена относят к группе высокого риска.
- Системные заболевания. Возможно, нарушение функциональной способности поджелудочной железы, что нарушает выработку инсулина.
- Возраст старше 35 лет. Если у данной группы женщин отягощенный акушерский анамнез, то риск развития сахарного диабета возрастает в 2 раза.
- Сахар в моче. Повышенный синтез глюкозы в организме женщины негативно влияет на фильтрационную функцию почек.
Высокий риск развития диабета существует у женщин, обнаруживших у себя один или два вышеперечисленных критерия.
Признаки повышения уровня глюкозы
На ранней стадии сахарного диабета при беременности женщина может и не подозревать, поскольку выраженная клиническая картина заболевания отсутствует. Вот почему гинекологи каждый месяц назначают диагностическое исследование крови и мочи на глюкозу. Нормальный уровень глюкозы в капиллярной крови должен составлять 5,5 ммоль/л, а в венозной – до 6,5 ммоль/л.

Увеличение количества потребляемой жидкости происходит при постоянном обезвоживании организма
Главные признаки сахарного диабета:
- повышение уровня сахара в крови более 9-14 ммоль/л;
- частые позывы к мочеиспусканию;
- обезвоживание;
- повышение аппетита;
- постоянная жажда;
- сухость в ротовой полости.
Выявить некоторые признаки диабета затруднительно, поскольку у здоровых беременных женщин они также могут присутствовать.
Характерные симптомы
Во время беременности организм женщины испытывает значительные нагрузки на все органы и системы, потому патологические состояния прогрессируют с двойной силой. В клинической картине различают прегестационный и гестационный диабет, симптомы которых зависят от стадии и длительности гипергликемии.
Нарушения со стороны сердечно-сосудистой системы проявляются изменениями в глазном дне, сильными перепадами артериального давления, также может сформироваться хронический ДВС синдром.
В результате изменений мочевыделительной системы у женщины наблюдаются нарушения в кровоснабжения почек, вследствие чего страдает фильтрационная функция. Избыточное скопление жидкости в тканях проявляется выраженной отечностью лица и нижних конечностей. При присоединении вторичной инфекции беременность осложняется развитием пиелонефрита и бактериурии.
Характерное проявление гестационного диабета – это нефропатия на поздних сроках.

Основные признаки нефропатии у беременных женщин
Основная симптоматика сахарного диабета у беременной:
- недостаточное слюноотделение;
- чувство сильной жажды;
- употребление жидкости до 3 литров в сутки;
- сильный кожный зуд;
- колебания массы тела;
- постоянная усталость;
- расстройство концентрации;
- судороги мышц;
- снижение зрения;
- воспалительные высыпания на коже;
- появление молочницы.
Поражение сосудов при гестационном диабете сопровождается сильным гестозом, который может осложниться приступом эклампсии.
Возможные осложнения
При сахарном диабете в период вынашивания ребенка происходят значительные сосудистые нарушения, что отражается на состоянии формирования плода. На ранних стадиях закладки органов и систем эмбриона возможны генетические мутации, что в дальнейшем вызывает заболевание диабетом у новорожденного. Повышение уровня глюкозы крови у матери нарушает обмен веществ у малыша и приводит к кетоацидозу.
Последствия беременности при диабете:
- На ранних стадиях может случиться самопроизвольный аборт.
- Пороки развития плода.
- Кетоацидотический шок у женщины.
- Многоводие.
- Нарушения формирования плаценты.
- Хроническая гипоксия плода.
- Формирование крупного плода.
- Угроза преждевременных родов.
- Слабая родовая деятельность.
Тяжесть осложнений в период вынашивания ребенка зависит от типа диабета и индивидуальных особенностей организма женщины.
Диагностические меры
Наблюдение за женщинами, страдающими сахарным диабетом в период беременности, должно осуществляться как в условиях консультации, так и в родильном доме, где есть специализированные отделения. Гинеколог должен направить женщину на консультацию к эндокринологу, которой для определения типа и степени диабета назначит пройти специальные методы исследования.

Важным диагностическим критерием является показатель анализа на гликозилированный гемоглобин
Диагностика состояния заключается в исследовании следующих систем:
- Оценка состояния функциональной способности почек. Анализ мочи на сахар, бактерии, лейкоциты. Биохимическое исследование сыворотки крови на содержание мочевины и креатинина.
- Оценка сосудистых нарушений. Мониторинг артериального давления и определение состояния глазного дна.
- Исследование функций поджелудочной железы. Определение уровня глюкозы в крови, антител к инсулину в сыворотке. Ультразвуковая диагностика и скрининг-тест по определению толерантности к глюкозе.
При выявлении и постановке диагноза скрытого гестационного диабета показательным являются нагрузочные пробы с глюкозой.
Принципы лечения
При первых признаках сахарного диабета беременную необходимо срочно госпитализировать для предупреждения развития осложнений.

Для снижения нагрузки на поджелудочную железу беременной рекомендуется придерживаться специального диетического питания
Основными методами лечения гестационного диабета являются:
- Инсулинотерапия направлена на снижение уровня глюкозы до нормальных показателей.
- Рациональное питание с ограничением количества сладких, жирных блюд и уменьшенным потреблением жидкости.
- Умеренная физическая активность поможет восстановить обменные процессы и увеличить продукцию инсулина.
В период беременности женщине особенно важно следить за состоянием своего здоровья, поэтому при первых признаках повышенного уровня сахара в крови необходимо проконсультироваться со специалистом.
Что это такое?
Гестационный сахарный диабет (ГСД) – нарушение обмена глюкозы в организме беременной женщины. Он сопровождается повышенным содержанием глюкозы в крови и развивается строго во время беременности у пациенток, которые до этого были здоровы. Заболевание возникает только в период беременности и зачастую проходит после родов.
В чем его причина?
Сахарный диабет у беременных развивается из-за гормонального взрыва, связанного с вынашиванием ребенка. Поступающий в кровь гормональный коктейль (кортизол, хорионический гонадотропин, эстрогены и прогестерон) тормозит действие инсулина, который обязан обеспечивать поступление глюкозы из крови в клетки. Происходит это потому, что организм пытается сэкономить глюкозу для растущего плода и провоцирует «инсулиновую резистентность», когда клетки матери перестают реагировать на обычное количество инсулина. В ответ на возрастающее количество глюкозы в крови поджелудочная железа должна вырабатывать больше инсулина, но иногда она не справляется. Возникает гестационный диабет.
До 39% всех беременностей осложнены ГСД.
Кто в группе риска
| Фактор риска | Последствия |
| Возраст матери — старше 40 лет | Крупный плод |
| Ожирение матери, или избыток массы тела | Многоводие |
| Гестационный диабет в анамнезе | Избыточная прибавка веса во время текущей беременности |
| Ранний или поздний гестозы в анамнезе | Врожденные пороки развития плода |
| Сахарный диабет у ближайших родственников | Выделение глюкозы с мочой |
| Выкидыши или мертворождения в анамнезе | |
| Заболевания и состояния, которые могут провоцировать развитие диабета (метаболический синдром, синдром поликистозных яичников, повышенное артериальное давление, высокий уровень холестерина) | |
| Многоплодная беременность |
Чем опасен ГСД?
ГСД может стать причиной различных осложнений беременности, что опасно как для матери, так и для ребенка.
Опасность ГСД для матери
Риск для здоровья будущей матери связан с избытком глюкозы в крови и ее отложением в тканях и органах. Как и любая разновидность сахарного диабета, ГСД может способствовать возникновению:
- Диабетической ретинопатии – поражению сосудов и рецепторов сетчатки с постепенным ухудшением зрения (рис. 1).
- Диабетической нефропатии – повреждение клубочкового и канальцевого аппарата почек, в котором плазма крови фильтруется с образованием мочи. В результате развивается хроническая почечная недостаточность.
- Артериальной гипертензии – повышенное давление, возникающее из-за поражения сосудов, почек и изменения гормонального фона с развитием диабета. Все это увеличивает риск прерывания беременности и появления отклонений у плода.
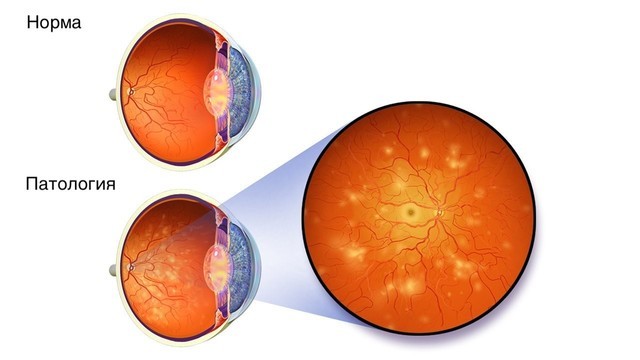 Рисунок 1. Диабетическая ретинопатия. Источник: WikiMedia
Рисунок 1. Диабетическая ретинопатия. Источник: WikiMedia
Риск для ребенка
Повышенное содержание глюкозы в крови беременной женщины может навредить не только ей самой, но и будущему ребенку, способствуя:
- диабетической фетопатии (нарушение обмена углеводов у будущего ребенка, которое может перейти в неонатальный, младенческий сахарный диабет);
- рождению крупного плода – макросомии (увеличивает риск кесарева сечения и травм ребенка при родах);
- неонатальной гипогликемии (низкий уровень сахара в крови новорожденного и дыхательные нарушения, что может привести к его смерти);
- внутриутробной гибели плода (это самое страшное последствие ГСД);
- многоводию (опасно преждевременными родами, неправильным положением плода, выпадением петель пуповины и их пережатию, отслойке плаценты при разрыве плодных оболочек);
- увеличению размеров печени и сердца у плода.
- нарушению роста и развития ребенка уже после рождения.
ГСД также увеличивает риск выкидыша – сосуды плаценты «пропитываются» глюкозой, что ведет к нарушению кровотока и гипоксии (кислородному голоданию) плода, что провоцирует преждевременную родовую активность матки.
Симптомы
Клиническая картина гестационного сахарного диабета довольно скудна, женщина может и вовсе не предъявлять никаких жалоб. Стоит обратить внимание на такие признаки:
- Немотивированная слабость,
- Жажда, сухость во рту,
- Частое мочеиспускание,
- Нечеткость зрения.
Диагностика
Диагностика гестационного диабета не представляет особой сложности. Она основана на определении уровня глюкозы в крови и анализе других показателей углеводного обмена.
К какому врачу обратиться?
После того, как женщина узнала о своей беременности, ей следует пойти в женскую консультацию и встать на учет. Терапевт или акушер-гинеколог во время первого приема расскажут, какие обследования и в каком объеме ей предстоят до родов.
Анализы и их показатели
Обычно при постановке на учет, на сроке 10-13 недель, все женщины проходят скрининг здоровья, который должен выявить основные отклонения беременности, включая нарушения углеводного обмена. В рамках этого скрининга проводят исследование уровня гликированного гемоглобина, а также исследование глюкозы венозной плазмы натощак и в течение дня. Этот анализ позволяет определить, был ли сахарный диабет у женщины до беременности. Чтобы диагноз подтвердили, значение гликированного гемоглобина должно превышать 6,5%.
Между 24 и 28 неделями беременности женщинам, у которых никаких отклонений ранее обнаружено не было, делают повторный тест: на определение гестационного диабета (рис. 2). Называется этот анализ «глюкозотолерантный тест» и проводится по следующей схеме:
- Утром женщина сдает кровь на глюкозу натощак,
- Затем ей дают выпить концентрированный раствор глюкозы (75 г глюкозы),
- Через 1 и 2 часа после нагрузки (выпитого раствора) проводят повторное исследование крови.
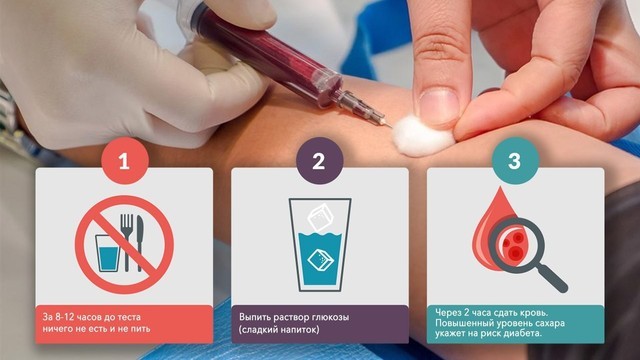 Рисунок 2. Проведение глюкозотолерантного теста. Источник: СС0 Public Domain
Рисунок 2. Проведение глюкозотолерантного теста. Источник: СС0 Public Domain
Результаты теста считаются положительными, если обнаружен хотя бы один из перечисленных признаков:
- Уровень глюкозы натощак выше 5,1 ммоль/л,
- Уровень глюкозы через 1 час после нагрузки выше 10,0 ммоль/л,
- Уровень глюкозы через 2 часа после нагрузки выше 8,5 ммоль/л.
Важно! Для диагностики ГСД подходит ТОЛЬКО глюкозотолерантный тест. Тест на гликированный гемоглобин не применяют, так как это исследование часто дает ложноотрицательный результат. Кроме того, с его помощью нельзя отследить степень повышения глюкозы в крови после приема пищи.
Есть ли противопоказания к проведению теста?
Да, есть. Абсолютные и относительные.
К абсолютным противопоказаниям относятся:
- Аллергия и/или непереносимость глюкозы,
- Сахарный диабет в острой фазе (тогда тест не нужен),
- Заболевания желудочно-кишечного тракта, при которых нарушается нормальное всасывание глюкозы (обострение панкреатита, операции на желудке).
Относительные (временные) противопоказания:
- Ранний токсикоз (гестоз) беременных,
- Обострение хронических заболеваний
Важно! Вовремя определить наличие ГСД очень важно. Скрининг рекомендован всем беременным женщинам. Глюкозотолерантный тест не вредит печени, этого тестирования не следует бояться.
При постановке диагноза ГСД иногда прибегают к дополнительным исследованиям, в их числе:
- Общий анализ мочи (глюкозурия – обнаружение глюкозы в моче, которой в норме там не должно быть, а также кетоновые тела – продукты нарушенного метаболизма глюкозы),
- УЗИ плода (наличие фетопатии – нарушений развития плода).
Лечение во время беременности
Терапия ГСД – задача сложная и комплексная. Препараты подбираются так, чтобы не нанести вред плоду. А лечение при необходимости может продолжаться и после родов.
Диета
Соблюдение особого режима питания – это первая ступенька на пути к избавлению от диабета беременных. Медикаментозное лечение ГСД не будет эффективным без соблюдения диеты. На что нужно обратить внимание:
- Необходимо исключить быстрые углеводы (сладости, выпечку, белый хлеб, пирожные, фрукты), а также ограничить жиры,
- Приемов пищи должно быть несколько, питаться следует каждые 2-3 часа,
- Следует потреблять достаточно белка и сократить потребление продуктов с высоким содержанием крахмала (рис, хлеб, макаронные изделия, картофель, кукуруза),
- Полезным будет увеличение потребления овощей и зелени, растительных масел и других продуктов, богатых ненасыщенными жирами,
- Важно соблюдать баланс белков, углеводов и жиров, а также следить за калорийностью своего рациона.
Важно! Нельзя самостоятельно назначать себе диету! Она должна быть составлена специалистом с учетом потребностей будущей мамы и малыша.
Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность. Занимайтесь не менее 150 минут в неделю, очень полезно плавание.
Отслеживание содержания сахара в крови
Второй шаг в борьбе с ГСД – это ежесуточный контроль сахара в крови. Он нужен, чтобы понять, помогает ли диета.
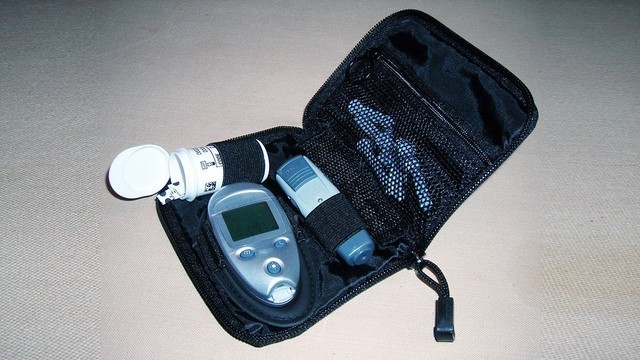
Чтобы определять у себя глюкозу, не нужно ходить к врачу, для это существует специальный прибор – глюкометр (рис.3).
 Рисунок 3. Комплект из глюкометра, ручки для прокалывания кожи, набора тест-полосок и иголок для ручки-картриджа. Источник: WikiMedia
Рисунок 3. Комплект из глюкометра, ручки для прокалывания кожи, набора тест-полосок и иголок для ручки-картриджа. Источник: WikiMedia
С его помощью больные с ГСД проверяют свои показатели глюкозы натощак и через 1-2 часа после еды каждый день в течение недели, занося полученные данные в журнал. Исходя из полученных результатов врач-эндокринолог решает, потребуется ли медикаментозное лечение, или ГСД уже взят под контроль с помощью ограничений в питании. Лекарства назначают, если одна треть или более результатов говорят о содержании глюкозы:
- натощак – более 5,3 ммоль/л,
- через час после еды – более 7,2-7,8 ммоль/л,
- через 2 часа после еды – более 6,5 ммоль/л.
Иногда врач также просит вести дневник артериального давления, массы тела и питания. Контролировать сахар также можно в моче, используя тест-полоски.
Важно! Уже появились приборы без иголки – ее заменяет датчик в виде пластыря, который наклеивают на кожу. Глюкометр считывает его показания в непрерывном режиме. Можно настроить прибор так, чтобы данные шли на мобильный телефон или сразу отправлялись врачу.
Медикаментозное лечение: инсулин
Для контроля уровня гликемии назначают сахароснижающие препараты:
- При неконтролируемой гликемии и наличии фетопатии в первую очередь применяют инсулин. Он безопасен для плода, дозу и режим введения устанавливает эндокринолог в индивидуальном порядке.
- В некоторых случаях для лучшего контроля гликемии устанавливают инсулиновую помпу.
- Применяют таблетированные сахароснижающие препараты строго по показаниям.
Во время лечения контроль сахара в крови не прерывают, все данные о дозах препаратов и содержании глюкозы в крови записывают, чтобы врач мог корректировать схему их приема.
Важно! Инсулин считают лучшим средством лечения ГСД. На сегодняшний день нет достаточно данных, чтобы судить об отложенных эффектах других сахароснижающих препаратов.
Роды при ГСД
Гестационный диабет не мешает естественным родам и не является показанием к кесареву сечению. Рожать следует не позднее 38–39 недель беременности. Кесарево сечение выполняют по стандартным показаниям:крупный плод, его тяжелая патология, узкий таз и т.д. Дополнительными показаниями являются выраженные признаки диабетической фетопатии.
После родов
Гестационный диабет – заболевание, характерное для беременности. После родов ГСД проходит, так как гормональный фон нормализуется.
Однако нельзя забывать, что ГСД служит фактором риска развития сахарного диабета 2 типа и повторного заболевания во время следующей беременности.
Сразу после родов, если была назначена инсулинотерапия, она отменяется. В течение первых дней уровень глюкозы контролируют путем забора венозной крови. Если никаких отклонений нет, через 6–12 недель после родов проводят глюкозотолерантный тест, чтобы исключить диабет 2-го типа.
Если во время беременности был диагностирован ГСД, необходимо соблюдать диету и заниматься дозированными физическими нагрузками. В остальном нет никаких ограничений, после ГСД можно кормить грудью как обычно.
Прогноз
Своевременная терапия ГСД с помощью инсулина сокращает риск развития осложнений на 98%. Тяжелые последствия после болезни наблюдаются, если вовремя не поставлен диагноз и лечение отсутствует.
Важно! ГСД протекает незаметно, но может нанести большой вред ребенку, став причиной:
- различных пороков развития плода,
- Макросомии (крупные размеры плода),
- Гипогликемии и дыхательных нарушений у новорожденного,
- Сердечно-сосудистых и неврологических заболеваний,
- Метаболического синдрома (нарушение углеводного обмена).
Самый страшный исход – внутриутробная гибель плода и выкидыш.
Однако, ГСД увеличивает риск развития диабета первого и второго типа в будущем. Вероятность развития сахарного диабета 1 типа составляет 5,7% в течение последующих 7 лет, 2 типа – вплоть до 50%.
У ребенка, родившегося у матери с ГСД, также повышен риск ожирения и возникновения сахарного диабета.
Профилактика
Основная мера профилактики ГСД – контроль веса и тщательное планирование беременности.
Ожирение является одним из главных факторов риска развития ГСД. Чем больше жира в организме, тем в меньшей степени его клетки становятся отзывчивыми на команды инсулина захватить из крови глюкозу.
Важно! Пытаться похудеть во время беременности не стоит. Вы должны есть достаточно, чтобы плод не пострадал от недостатка нутриентов.
Заключение
Итак, что необходимо запомнить о гестационном сахарном диабете:
- ГСД – заболевание, затрагивающее исключительно беременных женщин. После родов оно проходит.
- ГСД несет существенные риски осложнений как для матери, так и плода.
- Заболевание поддается профилактике – рекомендуют контролировать вес и тщательно планировать беременность.
- Сахарный диабет беременных не является абсолютным показанием для кесарева сечения.
- Если поставлен диагноз ГСД – не паниковать! Следуйте рекомендациям врача, следите за уровнем глюкозы, артериальным давлением, ведите дневник питания, а также не забывайте об умеренных физических нагрузках (ходьбы будет достаточно).
Источники
- Gestational Diabetes Mellitus // American Diabetes Association Diabetes Care 2003 Jan; 26(suppl 1): s103-s105. https://doi.org/10.2337/diacare.26.2007.S103
- Thomas R. Moore. Maternal Morbidity. Diabetic retinopathy // Medscape. – 2020
