Почему норма сахара в крови для беременных ниже

Гестационный диабет, или диабет беременных – диагноз, который не знаком очень многим врачам и большинству женщин. Еще не так давно на уровень сахара в крови беременных женщин обращали поверхностное внимание, тем более что этот уровень повышается физиологически (гипергликемия) из-за повышающихся потребностей растущего плода в сахаре – легко получаемой и усваиваемой энергии. Однако до сих пор существует много противоречий в постановке самого диагноза «гестационный диабет».
Диабет беременных ассоциируется с такими осложнениями беременности, как крупный плод (макросомия, или вес ребенка более 4 кг), преэклампсия, преждевременные роды, проблемы в родах и более высокий уровень оперативного родоразрешения, в частности кесарева сечения.
Гестационный диабет встречается у 5-25% беременных женщин и составляет более 87% всех случаев диабета при беременности. Считается, что большинство женщин, страдающих гестационным диабетом, имеют определенные нарушения обмена веществ с нарушением усвоения сахара и инсулина еще до беременности, но без признаков подобных изменений. Также у этих женщин имеется повышенный риск развития диабета в зрелом возрасте, как и у их детей – они чаще страдают ожирением и нарушением обменных процессов.

Таким образом, вопрос своевременной диагностики гестационного диабета и его лечения является актуальным для многих женщин.
Почему у беременных повышается уровень сахара в крови?
У всех беременных наблюдаются два важных процесса, кардинально влияющих на обмен сахара (глюкозы) в их организме. Первый процесс называется ускоренным голоданием, которое тесно связано с ночным понижением уровня сахара в крови. Во время ночного сна женщина не принимает пищу, поэтому закономерно, что уровень сахара в ее крови значительно понижается. Определение утренних показателей сахара в крови часто используется в диагностике сахарного диабета и при контроле лечения этого заболевания.
Однако реакция беременных женщин на ночное голодание приводит к еще большему падению уровня глюкозы. Именно поэтому немало беременных женщин просыпаются от чувства голода по ночам и нуждаются в еде. Помимо падения уровня сахара в крови повышается уровень жирных кислот, что ускоряет образование ацетона (кетоновые тельца тоже часто находят в моче беременных женщин, что является нормой).
Количество глюкозы, вырабатываемой печенью, увеличивается на 30%, что автоматически повышает выработку инсулина поджелудочной железой. Но ряд плацентарных гомонов повышают устойчивость клеток к инсулину. Неправильное питание беременной женщины (отсутствие завтрака, длительные перерывы между приемами пищи) приводит к быстрому нарушению обменных процессов и усиливает состояние ускоренного голодания.
Другой процесс, который выражен у беременных женщин, проявляется увеличением распада питательных веществ, в первую очередь для быстрого обеспечения плода этими веществами. Изменение чувствительности к инсулину в тканях матери приводит к тому, что меняется не только обмен углеводов, но и белков и жиров. Кровь женщины становится насыщенной энергетическими веществами – жирными кислотами и триглицеридами, которые также участвуют в выработке гормонов плацентой и плодом.
Несмотря на ускоренное голодание и распад веществ, беременные женщины быстро набирают вес, что нередко наблюдается при втором типе сахарного диабета. Набор веса связан с включением механизма самосохранения и накопления энергетических веществ для успешного вынашивания потомства, так как беременность является серьезной нагрузкой для женского организма.
Факторы риска развития гестационного диабета
При постановке на учет должны быть взяты во внимание следующие факторы риска развития диабета беременных:
- ожирение (индекс массы тела до беременности больше 30 кг/кв. м;
- семейная история наличия диабета у самых близких родственников;
- принадлежность к этнической группе или нации, где отмечается высокий уровень диабета (Южная Азия, Ближний Восток и другие);
- возраст старше 35 лет;
- синдром поликистозных яичников;
- многоплодная беременность;
- гестационный диабет при беременностях в прошлом;
- крупный ребенок в прошлом (более 4,5 кг).
Противоречия в постановке диагноза «гестационный диабет»
Определение уровня сахара в крови оказалось недостаточным для диагностики сахарного диабета, потому что его уровень может значительно колебаться в течение дня и зависеть от многих факторов. Недостаточно также определять уровень сахара в крови, взятой из пальца, особенно для правильной диагностики диабета.
До сих пор нет единогласия в нормах уровня глюкозы у беременных женщин. Противоречия связаны с тем, что существует несколько организаций (The International Association of Diabetes and Pregnancy Study Groups (IADPSG), ВОЗ, профессиональные общества эндокринологов и другие), рекомендации которых отличаются, но ими пользуются лечебные учреждения и врачи по собственному предпочтению.
Скрининг на диабет рекомендуется проводить у женщин в 24-28 недель беременности. Несмотря на то, что глокозотолератный тест (ГТТ), который используют в практике более 30 лет, является «золотым диагностическим стандартом» (самым лучшим) в постановке диагноза диабета, его часто путают со скрининговым тестом. Прогностический, или скрининговый, тест (glucose challenge test) включает в себя прием 50 г сахара и измерение уровня глюкозы в крови, а диагностический тест (ГТТ) – 75-100 г сахара и определение уровня сахара через 2-3 часа.
Однако часто между врачами возникают разногласия в том, какой тест выбрать при изменениях в уровне сахара натощак – скрининговый или сразу же женщину направить на диагностический тест. Обычно такие разногласия упираются в стоимость проведения анализов и того, кто их оплачивает. Прогностический тест дешевле, и при его нормальных показателях можно не проводить диагностический тест. Сравнительный анализ разных схем скрининга и диагностики гестационного диабета показал, что ни одна схема ведения беременных женщин в отношении диагностики гестационного диабета не имеет преимущества, поэтому не может быть рекомендована в качестве международного стандарта.
В отношении проведения ГТТ существуют споры: сколько принимать глюкозы – 75 г или 100 г? ВОЗ рекомендует 75 г глюкозы, в Северной Америке, ряде стран Европы и Азии популярностью пользуется прием 100 г глюкозы.
Хуже всего, когда лечебные учреждения используют разные виды «сладостей», а зачастую просят женщину принести сахар или сладкую воду из дома, а иногда бутерброды и другую еду. Для проведения тестов на диабет существуют стандартные наборы, однако многие клиники и лаборатории такими наборами не пользуются из-за экономии бюджета. Некоторые лаборатории предлагают не глюкозу, а глюкозный полимер, у которого меньше побочных эффектов, чем у чистой глюкозы. Все же, если беременная женщина оплачивает проведение тестирования из своего кармана, то вынуждать ее покупать или приносить раствор сахара или еще чего-то неуместно.
Самые большие разногласия среди врачей наблюдаются в отношении интерпретации результатов анализов. По рекомендациям ВОЗ определение уровня глюкозы проводят через 2 часа, и нормой считается уровень глюкозы меньше 7,8 ммоль/л. Большинство врачей пользуются измерением уровня сахара через час после принятия жидкости с глюкозой и через 2 часа. Показатели нормы в таком случае будут такими: до 10,0-10,6 ммоль/л (1 час) и до 8,5-8,9 ммоль/л (2 часа). Диапазон нормы опять же зависит от принятых в лечебном учреждении показателей. Некоторые врачи рекомендуют определять уровень сахара через три часа (третья порция крови).
Что необходимо помнить беременным женщинам
Несмотря на то, что у беременной женщины могут обнаружить гестационный диабет, его лечение практически никогда не начинается с назначения препаратов инсулина. Женщина должна быть проинформирована, что в 80-90% случаев модификация питания и образа жизни может значительно улучшить состояние беременности и поддерживать уровень сахара на нормальном уровне. Также уровень осложнений при беременности и в родах в случаях недиагностированного гестационного диабета все же очень низкий. Однако диагностированный гестационный диабет может спровоцировать чрезмерное вмешательство со стороны врачей с частыми посещениями женщиной клиник и лабораторий, что в свою очередь повысит уровень стресса и психологического напряжения беременной.
Проблема в том, что научить женщину соблюдать диете и правильно контролировать уровень сахара в крови в домашних условиях намного труднее, чем просто «посадить» ее на инсулин – и здесь кроется еще один большой минус диагностики и лечения гестационного диабета. В ряде стран в лечебных учреждениях имеется инструктор по диабету, или «преподаватель диабета», – чаще всего это медсестра, прошедшая специальную подготовку и проводящая обучение больных диабетом. Часто женщина проходит обучение самоконтролю уровня глюкозы, расчета дозы инсулина и его правильного введения в стационарных условиях (или условиях дневного стационара) в течение нескольких дней, пока она не научится делать это правильно.
Как нельзя резко и быстро понижать кровяное давление у беременных с гипертонией, так и первичной целью при гестационном диабете будет постепенное понижение уровня сахара крови минимум на 50%. При этом важно понимать, что диета и физическая активность улучшают понижение сахара крови и позволяют избежать приема больших доз медикаментов.
Для многих женщин ежедневные расчеты правильной дозы инсулина являются сложным процессом. Точный расчет дозы и соблюдение четкого графика введения инсулина – это залог не только успешного лечения, но и предупреждение возникновения опасных осложнений применения инсулина. Поэтому профилактика гестационного диабета с помощью правильного питания и физической активности с первых недель беременности (в первую очередь в группе риска) позволит избежать применения лекарственных препаратов у большинства беременных женщин.
Сахарный диабет беременных – эта та область акушерства, где предстоит провести немало исследований, чтобы выработать оптимальные рекомендации для беременных женщин и врачей. Многие врачи рекомендуют следующее: если существуют факторы риска, лучше всего провести скрининг-обследование по выявлению диабета. Кроме того, здоровое питание не помешает ни одной беременной женщине, поэтому желательно ограничение сладких и мучных продуктов, а также других с большим количеством углеводов. Применение инсулина целесообразно тогда, когда уровень глюкозы в крови высокий и не поддается понижению диетой.
Что это такое?
Гестационный сахарный диабет (ГСД) – нарушение обмена глюкозы в организме беременной женщины. Он сопровождается повышенным содержанием глюкозы в крови и развивается строго во время беременности у пациенток, которые до этого были здоровы. Заболевание возникает только в период беременности и зачастую проходит после родов.
В чем его причина?
Сахарный диабет у беременных развивается из-за гормонального взрыва, связанного с вынашиванием ребенка. Поступающий в кровь гормональный коктейль (кортизол, хорионический гонадотропин, эстрогены и прогестерон) тормозит действие инсулина, который обязан обеспечивать поступление глюкозы из крови в клетки. Происходит это потому, что организм пытается сэкономить глюкозу для растущего плода и провоцирует «инсулиновую резистентность», когда клетки матери перестают реагировать на обычное количество инсулина. В ответ на возрастающее количество глюкозы в крови поджелудочная железа должна вырабатывать больше инсулина, но иногда она не справляется. Возникает гестационный диабет.
До 39% всех беременностей осложнены ГСД.
Кто в группе риска
Факторы риска гестационного диабета
| Фактор риска | Последствия |
| Возраст матери – старше 40 лет | Крупный плод |
| Ожирение матери, или избыток массы тела | Многоводие |
| Гестационный диабет в анамнезе | Избыточная прибавка веса во время текущей беременности |
| Ранний или поздний гестозы в анамнезе | Врожденные пороки развития плода |
| Сахарный диабет у ближайших родственников | Выделение глюкозы с мочой |
| Выкидыши или мертворождения в анамнезе | |
| Заболевания и состояния, которые могут провоцировать развитие диабета (метаболический синдром, синдром поликистозных яичников, повышенное артериальное давление, высокий уровень холестерина) | |
| Многоплодная беременность |
Чем опасен ГСД?
ГСД может стать причиной различных осложнений беременности, что опасно как для матери, так и для ребенка.
Опасность ГСД для матери
Риск для здоровья будущей матери связан с избытком глюкозы в крови и ее отложением в тканях и органах. Как и любая разновидность сахарного диабета, ГСД может способствовать возникновению:
- Диабетической ретинопатии – поражению сосудов и рецепторов сетчатки с постепенным ухудшением зрения (рис. 1).
- Диабетической нефропатии – повреждение клубочкового и канальцевого аппарата почек, в котором плазма крови фильтруется с образованием мочи. В результате развивается хроническая почечная недостаточность.
- Артериальной гипертензии – повышенное давление, возникающее из-за поражения сосудов, почек и изменения гормонального фона с развитием диабета. Все это увеличивает риск прерывания беременности и появления отклонений у плода.
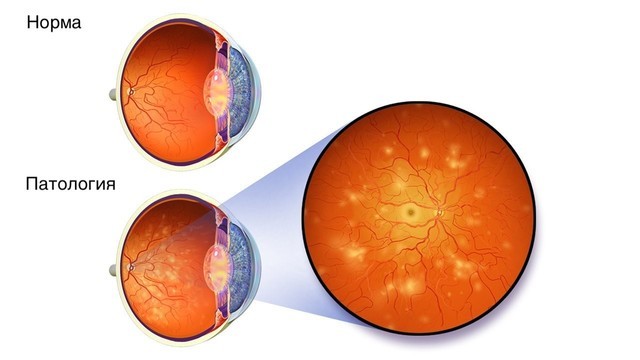 Рисунок 1. Диабетическая ретинопатия. Источник: Wiki
Рисунок 1. Диабетическая ретинопатия. Источник: Wiki
Риск для ребенка
Повышенное содержание глюкозы в крови беременной женщины может навредить не только ей самой, но и будущему ребенку, способствуя:
- диабетической фетопатии (нарушение обмена углеводов у будущего ребенка, которое может перейти в неонатальный, младенческий сахарный диабет);
- рождению крупного плода – макросомии (увеличивает риск кесарева сечения и травм ребенка при родах);
- неонатальной гипогликемии (низкий уровень сахара в крови новорожденного и дыхательные нарушения, что может привести к его смерти);
- внутриутробной гибели плода (это самое страшное последствие ГСД);
- многоводию (опасно преждевременными родами, неправильным положением плода, выпадением петель пуповины и их пережатию, отслойке плаценты при разрыве плодных оболочек);
- увеличению размеров печени и сердца у плода.
- нарушению роста и развития ребенка уже после рождения.
ГСД также увеличивает риск выкидыша – сосуды плаценты «пропитываются» глюкозой, что ведет к нарушению кровотока и гипоксии (кислородному голоданию) плода, что провоцирует преждевременную родовую активность матки.
Симптомы
Клиническая картина гестационного сахарного диабета довольно скудна, женщина может и вовсе не предъявлять никаких жалоб. Стоит обратить внимание на такие признаки:
- Немотивированная слабость,
- Жажда, сухость во рту,
- Частое мочеиспускание,
- Нечеткость зрения.
Диагностика
Диагностика гестационного диабета не представляет особой сложности. Она основана на определении уровня глюкозы в крови и анализе других показателей углеводного обмена.
К какому врачу обратиться?
После того, как женщина узнала о своей беременности, ей следует пойти в женскую консультацию и встать на учет. Терапевт или акушер-гинеколог во время первого приема расскажут, какие обследования и в каком объеме ей предстоят до родов.
Анализы и их показатели
Обычно при постановке на учет, на сроке 10-13 недель, все женщины проходят скрининг здоровья, который должен выявить основные отклонения беременности, включая нарушения углеводного обмена. В рамках этого скрининга проводят исследование уровня гликированного гемоглобина, а также исследование глюкозы венозной плазмы натощак и в течение дня. Этот анализ позволяет определить, был ли сахарный диабет у женщины до беременности. Чтобы диагноз подтвердили, значение гликированного гемоглобина должно превышать 6,5%.
Между 24 и 28 неделями беременности женщинам, у которых никаких отклонений ранее обнаружено не было, делают повторный тест: на определение гестационного диабета (рис. 2). Называется этот анализ «глюкозотолерантный тест» и проводится по следующей схеме:
- Утром женщина сдает кровь на глюкозу натощак,
- Затем ей дают выпить концентрированный раствор глюкозы (75 г глюкозы),
- Через 1 и 2 часа после нагрузки (выпитого раствора) проводят повторное исследование крови.
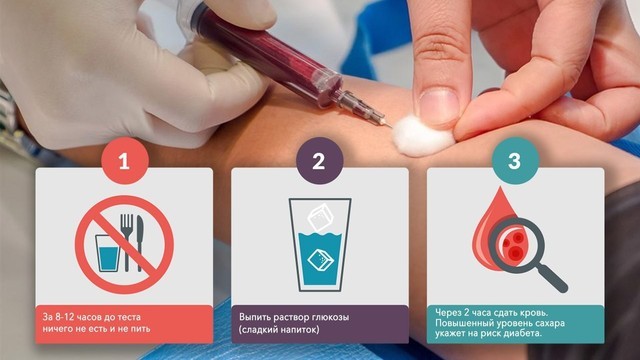 Рисунок 2. Проведение глюкозотолерантного теста. Источник: СС0 Public Domain
Рисунок 2. Проведение глюкозотолерантного теста. Источник: СС0 Public Domain
Результаты теста считаются положительными, если обнаружен хотя бы один из перечисленных признаков:
- Уровень глюкозы натощак выше 5,1 ммоль/л,
- Уровень глюкозы через 1 час после нагрузки выше 10,0 ммоль/л,
- Уровень глюкозы через 2 часа после нагрузки выше 8,5 ммоль/л.
Важно! Для диагностики ГСД подходит ТОЛЬКО глюкозотолерантный тест. Тест на гликированный гемоглобин не применяют, так как это исследование часто дает ложноотрицательный результат. Кроме того, с его помощью нельзя отследить степень повышения глюкозы в крови после приема пищи.
Есть ли противопоказания к проведению теста?
Да, есть. Абсолютные и относительные.
К абсолютным противопоказаниям относятся:
- Аллергия и/или непереносимость глюкозы,
- Сахарный диабет в острой фазе (тогда тест не нужен),
- Заболевания желудочно-кишечного тракта, при которых нарушается нормальное всасывание глюкозы (обострение панкреатита, операции на желудке).
Относительные (временные) противопоказания:
- Ранний токсикоз (гестоз) беременных,
- Обострение хронических заболеваний
Важно! Вовремя определить наличие ГСД очень важно. Скрининг рекомендован всем беременным женщинам. Глюкозотолерантный тест не вредит печени, этого тестирования не следует бояться.
При постановке диагноза ГСД иногда прибегают к дополнительным исследованиям, в их числе:
- Общий анализ мочи (глюкозурия – обнаружение глюкозы в моче, которой в норме там не должно быть, а также кетоновые тела – продукты нарушенного метаболизма глюкозы),
- УЗИ плода (наличие фетопатии – нарушений развития плода).
Лечение во время беременности
Терапия ГСД – задача сложная и комплексная. Препараты подбираются так, чтобы не нанести вред плоду. А лечение при необходимости может продолжаться и после родов.
Диета
Соблюдение особого режима питания – это первая ступенька на пути к избавлению от диабета беременных. Медикаментозное лечение ГСД не будет эффективным без соблюдения диеты. На что нужно обратить внимание:
- Необходимо исключить быстрые углеводы (сладости, выпечку, белый хлеб, пирожные, фрукты), а также ограничить жиры,
- Приемов пищи должно быть несколько, питаться следует каждые 2-3 часа,
- Следует потреблять достаточно белка и сократить потребление продуктов с высоким содержанием крахмала (рис, хлеб, макаронные изделия, картофель, кукуруза),
- Полезным будет увеличение потребления овощей и зелени, растительных масел и других продуктов, богатых ненасыщенными жирами,
- Важно соблюдать баланс белков, углеводов и жиров, а также следить за калорийностью своего рациона.
Важно! Нельзя самостоятельно назначать себе диету! Она должна быть составлена специалистом с учетом потребностей будущей мамы и малыша.
Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность. Занимайтесь не менее 150 минут в неделю, очень полезно плавание.
Отслеживание содержания сахара в крови
Второй шаг в борьбе с ГСД – это ежесуточный контроль сахара в крови. Он нужен, чтобы понять, помогает ли диета.
Чтобы определять у себя глюкозу, не нужно ходить к врачу, для это существует специальный прибор – глюкометр (рис.3).
 Рисунок 3. Комплект из глюкометра, ручки для прокалывания кожи, набора тест-полосок и иголок для ручки-картриджа. Источник: Wiki
Рисунок 3. Комплект из глюкометра, ручки для прокалывания кожи, набора тест-полосок и иголок для ручки-картриджа. Источник: Wiki
С его помощью больные с ГСД проверяют свои показатели глюкозы натощак и через 1-2 часа после еды каждый день в течение недели, занося полученные данные в журнал. Исходя из полученных результатов врач-эндокринолог решает, потребуется ли медикаментозное лечение, или ГСД уже взят под контроль с помощью ограничений в питании. Лекарства назначают, если одна треть или более результатов говорят о содержании глюкозы:
- натощак – более 5,3 ммоль/л,
- через час после еды – более 7,2-7,8 ммоль/л,
- через 2 часа после еды – более 6,5 ммоль/л.
Иногда врач также просит вести дневник артериального давления, массы тела и питания. Контролировать сахар также можно в моче, используя тест-полоски.
Важно! Уже появились приборы без иголки – ее заменяет датчик в виде пластыря, который наклеивают на кожу. Глюкометр считывает его показания в непрерывном режиме. Можно настроить прибор так, чтобы данные шли на мобильный телефон или сразу отправлялись врачу.
Медикаментозное лечение: инсулин
Для контроля уровня гликемии назначают сахароснижающие препараты:
- При неконтролируемой гликемии и наличии фетопатии в первую очередь применяют инсулин. Он безопасен для плода, дозу и режим введения устанавливает эндокринолог в индивидуальном порядке.
- В некоторых случаях для лучшего контроля гликемии устанавливают инсулиновую помпу.
- Применяют таблетированные сахароснижающие препараты строго по показаниям.
Во время лечения контроль сахара в крови не прерывают, все данные о дозах препаратов и содержании глюкозы в крови записывают, чтобы врач мог корректировать схему их приема.
Важно! Инсулин считают лучшим средством лечения ГСД. На сегодняшний день нет достаточно данных, чтобы судить об отложенных эффектах других сахароснижающих препаратов.
Роды при ГСД
Гестационный диабет не мешает естественным родам и не является показанием к кесареву сечению. Рожать следует не позднее 38-39 недель беременности. Кесарево сечение выполняют по стандартным показаниям:крупный плод, его тяжелая патология, узкий таз и т.д. Дополнительными показаниями являются выраженные признаки диабетической фетопатии.
После родов
Гестационный диабет – заболевание, характерное для беременности. После родов ГСД проходит, так как гормональный фон нормализуется.
Однако нельзя забывать, что ГСД служит фактором риска развития сахарного диабета 2 типа и повторного заболевания во время следующей беременности.
Сразу после родов, если была назначена инсулинотерапия, она отменяется. В течение первых дней уровень глюкозы контролируют путем забора венозной крови. Если никаких отклонений нет, через 6-12 недель после родов проводят глюкозотолерантный тест, чтобы исключить диабет 2-го типа.
Если во время беременности был диагностирован ГСД, необходимо соблюдать диету и заниматься дозированными физическими нагрузками. В остальном нет никаких ограничений, после ГСД можно кормить грудью как обычно.
Прогноз
Своевременная терапия ГСД с помощью инсулина сокращает риск развития осложнений на 98%. Тяжелые последствия после болезни наблюдаются, если вовремя не поставлен диагноз и лечение отсутствует.
Важно! ГСД протекает незаметно, но может нанести большой вред ребенку, став причиной:
- различных пороков развития плода,
- Макросомии (крупные размеры плода),
- Гипогликемии и дыхательных нарушений у новорожденного,
- Сердечно-сосудистых и неврологических заболеваний,
- Метаболического синдрома (нарушение углеводного обмена).
Самый страшный исход – внутриутробная гибель плода и выкидыш.
Однако, ГСД увеличивает риск развития диабета первого и второго типа в будущем. Вероятность развития сахарного диабета 1 типа составляет 5,7% в течение последующих 7 лет, 2 типа – вплоть до 50%.
У ребенка, родившегося у матери с ГСД, также повышен риск ожирения и возникновения сахарного диабета.
Профилактика
Основная мера профилактики ГСД – контроль веса и тщательное планирование беременности.
Ожирение является одним из главных факторов риска развития ГСД. Чем больше жира в организме, тем в меньшей степени его клетки становятся отзывчивыми на команды инсулина захватить из крови глюкозу.
Важно! Пытаться похудеть во время беременности не стоит. Вы должны есть достаточно, чтобы плод не пострадал от недостатка нутриентов.
Заключение
Итак, что необходимо запомнить о гестационном сахарном диабете:
- ГСД – заболевание, затрагивающее исключительно беременных женщин. После родов оно проходит.
- ГСД несет существенные риски осложнений как для матери, так и плода.
- Заболевание поддается профилактике – рекомендуют контролировать вес и тщательно планировать беременность.
- Сахарный диабет беременных не является абсолютным показанием для кесарева сечения.
- Если поставлен диагноз ГСД – не паниковать! Следуйте рекомендациям врача, следите за уровнем глюкозы, артериальным давлением, ведите дневник питания, а также не забывайте об умеренных физических нагрузках (ходьбы будет достаточно).
Источники
- Geional Diabetes Mellitus // American Diabetes Association Diabetes Care 2003 Jan; 26(suppl 1): s103-s105. https://doi.org/10.2337/diacare.26.2007.S103
- Thomas R. Moore. Maternal Morbidity. Diabetic retinopathy // Medscape. – 2020
