Полигенный тип наследования сахарного диабета
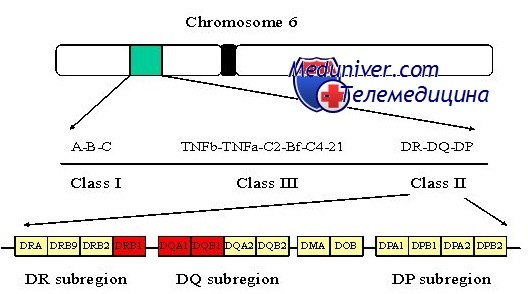
Генетика сахарного диабета I типа. Особенности наследованияСуществуют два основных типа сахарного диабета: I тип (инсулинзависимый — ИЗСД) и II тип (инсулиннезависимый — ИНСД), составляющие 10 и 88% всех случаев соответственно. Они отличаются типичным возрастом начала, конкордантностью однояйцовых близнецов и ассоциацией с конкретными аллелями главного комплекса гистосовместимости (МНС — major histocompatibility complex). Семейное накопление наблюдают при обоих типах сахарного диабета, но в одной семье обычно присутствует только I или II тип. Сахарный диабет I типа встречается в белой популяции с частотой около 1 на 500 (0,2%), в африканских и азиатских популяциях — реже. Обычно его обнаруживают в детстве или юности, и он вызван аутоиммунным поражением b-клеток поджелудочной железы, вырабатывающих инсулин. У преобладающего большинства больных детей уже в раннем детстве, задолго до развития явных проявлений болезни, вырабатываются многочисленные аутоантитела против ряда эндогенных белков, включая инсулин. Ассоциация главного комплекса гистосовместимости при сахарном диабете I типаПри I типе сахарного диабета существует подтверждение роли генетических факторов: конкордантность однояйцовых близнецов приблизительно 40%, что далеко превышает 5% конкордантности у разнояйцовых. Риск диабета I типа для сибсов больного пробанда около 7%, что дает показатель наследуемости hs = 7% / 0,2% =- 35. Давно известно, что локус МНС — основной генетический фактор при сахарном диабете, так как около 95% всех пациентов с сахарным диабетом I типа (по сравнению с примерно 50% в нормальной популяции) — гетерозиготные носители аллелей HLA-DR3 или HLA-DR4 в локусе HLA класса II в МНС [HLA — человеческие лейкоцитарные антигены (human leucocyte antigens)]. Первое исследование, показавшее ассоциацию HLA-DR3 и HLA-DR4 с сахарным диабетом I типа при использовании стандартных методов проверки достоверности различия между разными аллелями HLA, проводили методом иммунологических реакций in vitro. Позже этот метод заменили прямым определением ДНК-последовательности разных аллелей. Секвенирование локуса гистосовместимости у огромного количества больных обнаружило, что «аллели» DR3 и DR4 — не просто аллели.
Как DR3, так и DR4 могут быть подразделены на десятки аллелей, располагающихся в локусе, теперь называющемся DRB1, и определяемых на уровне последовательности ДНК. Кроме того, стало ясным, что ассоциация между определенными аллелями DRB1 и сахарным диабетом I типа частично вызвана аллелем в другом локусе класса II, DQB1, располагающимся примерно в 80 килобазах от DRB1, вместе формирующих общий гаплотип (вследствие неравновесного сцепления; см. главу 10) друг с другом. DQB1 кодирует b-цепь, одну из цепей, формирующих димер белка класса II DQ. Оказывается, что присутствие аспарагиновой кислоты (Asp) в 57 позиции b-цепи DQ тесно связано с устойчивостью к сахарному диабету I типа, тогда как другие аминокислоты в этом положении (аланин, валин или серии) определяют восприимчивость. Около 90% пациентов с сахарным диабетом I типа гомозиготны по аллелям DQB1, не кодирующим аспарагиновую кислоту в 57 положении. Раз молекула DQ, и конкретно 57 позиция р-цепи критична для связи антигена и пептида и Т-клеточного ответа, похоже, что различия в присоединении антигена, определяемые конкретной аминокислотой в 57 положении р-цепи DQ, непосредственно содействуют аутоиммунному ответу, уничтожающему инсулин-продуцирующие клетки поджелудочной железы. Тем не менее также важны другие локусы и аллели в МНС, что видно из того, что некоторые пациенты с сахарным диабетом I типа имеют в данной позиции b-цепи DQ аспарагиновую кислоту. Гены, отличающиеся от локусов главного комплекса гистосовместимости класса II при сахарном диабете I типаГаплотип МНС отвечает только за часть генетического вклада в риск сахарного диабета I типа у сибсов пробанда. Семейные исследования показывают, что даже когда сибсы имеют те же гаплотипы МНС класса II, риск болезни составляет приблизительно 17%, что значительно ниже показателя конкордантности у однояйцовых близнецов, равного примерно 40%. Таким образом, в геноме должны быть другие гены, также предрасполагающие к развитию сахарного диабета I типа и различающиеся у однояйцовых близнецов и сибсов, имеющих аналогичные условия окружающей среды. Кроме МНС, предполагают изменения еще в более чем десятке локусов, увеличивающих восприимчивость к сахарному диабету I типа, но надежно подтверждены только три из них. Это вариабельность числа тандемных повторов в промоторе гена инсулина и простой нуклеотидный полиморфизм в гене иммунного регулятора CTLA4 и в гене PTPN22, кодирующем протеин-фосфатазу. Идентификация других генов восприимчивости для сахарного диабета I типа как в пределах, так и за пределами МНС — объект интенсивного исследования. В настоящее время природа факторов негенетического риска при сахарном диабете I типа в основном неизвестна. Генетические факторы сами по себе, тем не менее, не вызывают сахарный диабет I типа, поскольку показатель конкордантности у однояйцовых близнецов составляет не 100%, а только около 40%. До получения более полной картины участия генетических и негенетических факторов в развитии сахарного диабета I типа консультирование по оценке риска остается эмпирическим. – Также рекомендуем “Генетика болезни Альцгеймера. Особенности наследования” Оглавление темы “Генетика заболеваний”:
|
 Приветствую вас! Если вы вспомните тот день, когда вам или вашему ребенку установили диагноз сахарного диабета, то вы вспомните и те вопросы, которые начали волновать ваш воспаленный мозг. Cмею предположить, что на вопрос: “Откуда появился сахарный диабет 1 типа, если в роду никого с этим заболеванием не было?”, ответа вы так и не получили, ровно как и на вопрос: “Передается ли сахарный диабет 1 типа по наследству и/или что будет с остальными детьми и членами семьи?” Вероятно они беспокоят вас и по сей день.
Приветствую вас! Если вы вспомните тот день, когда вам или вашему ребенку установили диагноз сахарного диабета, то вы вспомните и те вопросы, которые начали волновать ваш воспаленный мозг. Cмею предположить, что на вопрос: “Откуда появился сахарный диабет 1 типа, если в роду никого с этим заболеванием не было?”, ответа вы так и не получили, ровно как и на вопрос: “Передается ли сахарный диабет 1 типа по наследству и/или что будет с остальными детьми и членами семьи?” Вероятно они беспокоят вас и по сей день.
Сегодня я попробую ответить на эти вопросы. Диабет 1 типа – заболевание многофакторное и полигенное. Никогда нельзя сказать какой из факторов является ведущим или главным. Некоторые ученые разделяют 1 тип диабета на подтипы: А и В. Кстати, диабет 1 типа – это не единственная форма, которая может встречаться у молодого поколения. Если вы прочитаете статью “Источники сахарного диабета у детей и подростков“, то вы узнаете больше о этой проблеме
Подтип А связан с аутоиммунным поражением поджелудочной железы и выявление антител тому подтверждение. Этот подтип чаще всего выявляется у детей и подростков. Но бывает, что антитела не выявляются, а диабет при этом есть. В этом случае речь идет о подтипе В, который возникает совершенно по другим причинам, не связанным с работой иммунной системы. На сегодняшний день эти причины не известны, а поэтому диабет называют идиопатическим.
Генетическое исследование на сахарный диабет 1 типа
Ясно одно, что 1 тип – заболевание с наследственной предрасположенностью. Что это значит и чем отличается от просто наследственного заболевания? Дело в том, что наследственное заболевание – это передача гена из поколение в поколение или мутация гена в будущем организме. В этом случае новый человек уже рождается с патологией или с тем иным дефектом.
В случае с диабетом все сложнее. Имеются определенные гены и участки генов (буду говорить упрощенно), которые при определенном сочетании во время встречи яйцеклетки и сперматозоида повышают риск заболевания сахарным диабетом 1 типа. Другими словами наследуется не дефектный ген, а степень риска для данного заболевания. И чтобы заболевание реализовалось, т. е. развилось, необходимы провоцирующие факторы и высокая степень риска. Если провести генетическое исследование, то можно выявить определенную степень риска, которая может быть высокой, средней и низкой. Поэтому совершенно не обязательно, что имея риск развития диабета 1 типа, человек заболеет им. Чаще всего развитие диабета связано со следующими генами или участками генов – HLA DR3, DR4 и DQ.
В связи с этим совершенно не важно, что у вас нет известных случаев диабета первого типа в семье сейчас или в прошлых поколениях. Вполне реально, что у ваших предков был низкий риск, который так и не осуществился. И кроме этого, хорошо ли вы знаете свое родословное древо? От чего умирали дети и взрослые в молодом возрасте? Ведь диагностика 100 лет назад была не самая прогрессивная, да и к врачам обращались не часто, особенно на селе.
Поэтому я считаю, что совершенно бессмысленно искать виновных за распространение диабета. Тем более не стоит корить себя (я обращаюсь к родителям), что пропустил, не досмотрел и не сберег дитя. Чтобы облегчить вашу вину скажу, что аутоиммунный процесс возникает задолго до клинических проявлений диабета, примерно за несколько лет, а в некоторых случаях за десяток лет. С тех пор утечет много воды и трудно вспомнить кто и в чем виноват. В конце концов, как бы мы ни хотели, мы не сможем уберечь себя или наших детей от всего плохого. Плохое случается и если это случилось, то давайте думать что это СУДЬБА, которую не обманешь.
Иммунное исследование на сахарный диабет 1 типа
Когда в семье имеется родственник с диабетом 1 типа, то для прогноза заболеваемости диабетом у других членов семьи применяют не только генетическое исследование, но и определение аутоантител, т. е. антител, которые борются против тканей собственного организма. Например, если старший ребенок болен диабетом 1 типа, то родители могут провести генетическое исследование и исследование на антитела у младшего ребенка с целью выявления рисков развития диабета, потому что антитела появляются задолго до явных признаков диабета у ребенка.
- антитела к островковым бета-клеткам – ICA (обнаруживаются в 60-80 % случаев) В сочетании с GAD резко повышает риски развития диабета, но в изолированном виде риск диабета невелик.
- антиинсулиновые антитела – IAA (обнаруживаются в 30-60 % случаев) В изолированном виде мало влияет на развитие диабета, риск повышается в присутствие любых других антител.
- антитела к глутаматдекарбоксилазе – GAD (обнаруживаются в 80-95 % случаев) Увеличивает риск развития диабета даже в изолированном виде.
Но и здесь все неоднозначно. Выявление какой-либо одной группы антител у ребенка совершенно не означает, что он заболеет диабетом в будущем. Это говорит лишь о том, что у этого ребенка высокий риск развития диабета, который может и нереализоваться. И потом, от лабораторной ошибки никто не застрахован, поэтому рекомендуется пересдать анализы через 1-2 месяца.
Поэтому я не рекомендую проверять на наличие антител у здоровых членов семьи. ИМХО. Что вы можете сделать, зная о наличии антител? Конечно можно попасть в экспериментальные группы, где тестируют методики по профилактике диабета в группах высокого риска, но захотите ли вы подвергать еще здорового ребенка неизвестным манипуляциям? Лично я не готова, да и живем мы далеко от центра страны.
Кроме лишней нервотрепки эти действия ничего хорошего не приносят. Постоянные ожидания и мысли могут однажды исполниться. Лично я верю, что наши мысли материальны и все о чем мы думаем когда-нибудь сбудется. Поэтому не нужно думать о плохом, притягивайте только позитивные мысли, что все будет хорошо и все другие члены семьи будут здоровы. Единственное, что можно делать – периодически определять глюкозу натощак и/или гликированный гемоглобин, чтобы не пропустить манифестацию диабета. Поскольку пока отработанных методов, которые 100 % предотвращают развитие диабета нет, да вообще никаких пока нет.
Еще один вопрос, который волнует каждого с сахарным диабетом 1 типа: “Какие риски заболеваемости у детей, родители которых больны диабетом или, если в семье уже имеется ребенок с диабетом?” Недавно было окончено 16-летнее исследование, которое изучало прогнозирование заболевания в семьях больных. Вот его результаты.
Риск заболеть диабетом не имея известных родственников с диабетом составляет всего 0,2 – 0,4 %. Чем больше в семье число родственников с диабетом, тем риск выше. Риск развития диабета для членов семей, имеющих больного СД 1 типа, в среднем составляет 5 %. Если в семье больны два ребенка, то риск для третьего составляет 9,5 %. Если больны двое родителей, то риск развития СД 1 типа для ребенка уже увеличивается до 34 %. Кроме того, риск развития СД 1 типа зависит от возраста манифестации заболевания у заболевшего. Чем раньше заболел ребенок в семье, тем риск для второго выше. Если манифестация заболевания произошла до 20 лет, то риск для второго ребенка – 6,4 %, а если манифестация заболевания – старше 20 лет, то риск – 1,2 %.
Профилактика сахарного диабета 1 типа
Но что же можно сделать, чтобы уменьшить влияние этих пресловутых факторов, которые запускают аутоиммунный процесс? И хотя все сводится к “повезет-не повезет”, все-таки можно постараться максимально воздействовать на них. Вот перечень способов по первичной профилактике СД 1 типа.
- Предупреждение внутриутробной инфекции и вирусных инфекций матери еще во время беременности.
- Предупреждение некоторых вирусных инфекций у детей и подростков, такие как краснуха, корь, паротит, энтеровирусы, ветряная оспа, грипп.
- Своевременное лечение хронических очагов инфекции (синуситы, кариозные зубы и др.).
- Проведение своевременной вакцинации, строго по правилам и проверенными вакцинами.
- Исключение белка коровьего молока из рациона грудных детей.
- Длительное грудное вскармливание (минимум 18 месяцев).
- Исключение введения прикорма глютен-содержащими продуктами в возрасте до года.
- Исключение из рациона продуктов, содержащих нитраты, консерванты и красители.
- Нормальное поступление витамина D.
- Добавление к рациону добавок с Омега 3 жирными кислотами.
- Снижение потребления быстрых углеводов из-за чрезмерной нагрузки на поджелудочную железу.
В заключение хочу сказать. Все мы разные, с разной степенью тревожности и “пофигизма”. Поэтому только вам решать, вести ли на диагностику сахарного диабета своего ребенка или идти самому. Спросите себя: “Готовы ли вы к положительному результату? Готовы ли вы узнать, что у вашего ребенка имеется риск развития этого заболевания и при этом продолжать спокойно жить?”. Если да, то можете пройти полное генетическое и иммунное обследование. Лучше всего это делать в самом сердце страны и эндокринологии – Эндокринологическом Научном Центре г. Москва.
На этом я заканчиваю и искренне желаю здоровым избежать “прелестей” сахарного диабета 1 типа. До новых встреч.
С теплотой и заботой, эндокринолог Лебедева Диляра Ильгизовна
Основные модели наследования
В настоящее время очевидно существование разных клинических типов СД. Однако в течение долгого времени как в клинических, так и в генетических исследованиях СД рассматривался как единая в нозологическом отношении патология. Это явилось одной из важнейших причин, затруднивших прогресс в понимании природы СД. За последние годы было подтверждено, что ИЗСД генетически отличается от ИНЗСД. При этом наибольшие успехи достигнуты в выяснении этиологии ИЗСД, хотя для окончательного установления характера его наследования необходимо больше информации. В исследовании генетики ИНЗСД, по мнению ряда авторов, прогресс незначителен.
Рассмотрим основные существующие теории и гипотезы наследования СД. М. Goodman и С. Chung (1975) были обследованы семьи 6559 больных СД с использованием метода комплексного сегрегационного анализа с целью найти различия между двумя моделями наследования: двухаллельной монолокусной и мультифакториальной.
При раннем начале СД наследуемость, вычисленная на основании мультифакториальной модели, была столь высока, что указывала на активность большого гена. Аналогичные Данные, как было показано выше, получены и нами.
В ряде работ приводятся данные, позволяющие авторам обосновать мнение о рецессивном типе наследования ИЗСД. Так, Н. Lestradet (1974), изучив родословные 1929 семей больных СД, пришел к заключению, что ИЗСД передается по аутосомно-рецессивному типу. Заболевание проявляется у 50% гомозигот, причем лишь у 1 из 12 СД развивается в возрасте моложе 15 лет.
Рецессивный тип наследования ИЗСД подтверждается в работе P. Rubinstein и соав. (1977), S. Hsu и соавт. (1977), В. Suarez и соавт. (1978). Первой группой авторов при изучении 31 семьи было найдено, что ген, предрасполагающий к СД, является рецессивным, так как пораженные сибсы были идентичны пробанду по обоим HLA-гаплотипам с достоверно повышенной частотой. Пенетрантность гена в гомозиготном состоянии, в соответствии с выводами авторов, составляет 50 %, так как 1/2 HLA-идентичных пробанду сибсов также была поражена ювенильным СД. J. Neel, однако, высказал мнение, что те же факты можно объяснить с позиций гипотезы аддитивного действия генов в одном или нескольких локусах.
В. Suarez и соавт. (1978) исследовали 24 большие семьи, сегрегирующие по ювенильному СД. Сегрегационный анализ подтвердил, что в этой группе семей ювенильный СД передается по менделевскому рецессивному типу с полной пенетрантностью. Аналогичные результаты получены ранее нами [Либерман И. С., 1965, 1970].
С помощью априорного метода было найдено, что в 34 семьях больных ювенильным ИЗСД, в составе которых насчитывалось более одного ребенка, следовало при аутосомно-рецессивном наследовании ожидать 43,23 больных детей, в действительности были больны 40 человек (34 пробанда и 6 их сибсов), что составляет 92,5% от ожидаемого (табл. 18), несмотря на заболевание лишь 6 из 60 сибсов пробандов (10%). Разница между ожидаемым и фактическим количеством больных оказалась недостоверна: x2 = 0,45; р = 0,5, что подтверждало аутосомнорецессивное наследование ИЗСД в изученной группе семей с проявляемостью гомозиготы, близкой к 100 %.
Сопоставление фактического и ожидаемого (на основании гипотезы о рецессивном наследовании) числа детей, больных СД
| Число детей в семьях (n) | Число семей (х) | Ожидаемое число больных в семьях с числом детей n (q1 • n)* | Общее число больных | |
| ожидаемое (q1 • n • х) | действительное | |||
| 2 | 20 | 1,143 | 22,86 | 22,0 |
| 3 | 10 | 1,297 | 12,97 | 13,0 |
| 4 | 2 | 1,463 | 2,926 | 2,0 |
| 6 | 1 | 1,825 | 1,825 | 2,0 |
| 10 | 1 | 2,649 | 2,649 | 1,0 |
| Всего (94) | 34 | — | 43,23 | 40,0 |
* q1 —ожидаемая часть больных детей в семьях с числом детей n; q1*n — число больных детей в семье с числом детей n по таблице С. Stern.
«Генетика сахарного диабета»,
Е.Ф.Давиденкова, И.С.Либерман
Анализ родословных, имеющихся в нашем распоряжении, подтверждает эту точку зрения. Выше были продемонстрированы родословные больных ИЗСД, в которых тяжелые ювенильные формы заболевания имели место у сибсов, а у ряда членов семей в последовательных поколениях обнаруживались различной степени нарушения ТГ — от сомнительной и диабетической гликемической кривой до манифестного заболевания, обычно ИНЗ (позднего) типа. Такой характер…
Исследователи, признающие аутосомнодоминантный тип наследования, приписывают его только части форм ИНЗСД. Некоторые авторы допускают промежуточный тип наследования и зависимость СД от дозы гена. Часть исследователей допускают трехаллельную модель наследования. Опубликованы модели наследования СД, включающие 2 и более генетических локуса. Эти модели являются переходными между моделями с моногенным и полигенным типами наследования. И, наконец, существует мнение…
В возрасте до 40 лет, в котором преимущественно развивается ИЗСД, не наблюдается существенных различий по частоте заболевания между мужчинами и женщинами, среди лиц в более старшем возрасте достоверно чаще болеют женщины. Известно, что различная поражаемость полов наиболее характерна для мультифакториально обусловленных заболеваний. В связи с этим нельзя не отметить, что различия в заболеваемости мужчин и…
Промежуточность — явление существующее, но не признанное достаточно в медицинской генетике. С. Stern (I960) писал: «Особенности, наследующиеся промежуточно, несомненно, встречаются у людей так же часто, как и среди других организмов, но твердо установленных случаев промежуточного наследования не так много. Отчасти это происходит… вследствие того, что гены, обусловливающие аномальные признаки у гетерозигот, при классификации относятся к…
Допустив, что ИЗСД детерминируется гомозиготным состоянием одного мутантного гена (аа), мы ориентировочно определили частоту генотипа аа в популяции Ленинграда, рассчитав частоту среди населения СД 1-го типа, к которому условно были отнесены все случаи СД, развившегося в возрасте до 30 лет. За основу были взяты данные двух последовательных анкетных опросов, охвативших 16 923 больных СД, состоящих…
Если частота гетерозиготного носительства составляет, по нашим расчетам, 3,284 %, то проявляемость гетерозиготного носительства равна 0,275:3,28 = 0,084, или 8,4%. Аналогичные расчеты провели R. Pieptea и I. Pavel (1968) на основании материалов Бухарестского диабетического центра. Данные, полученные нами, оказались сопоставимыми с результатами этих авторов (в %): – Бухарест Ленинград Нормальная гомозигота (АА) 97,45 96,69 Гетерозиготное…
Для полигенно обусловленных заболеваний характерно, что их частота у близких родственников пробандов превышает их частоту в популяции и убывает с понижением степени родства. При 1-й степени родства (родители и дети, братья и сестра) доля идентичных генов равна 1/2, при 2-й степени родства (дяди, тети и племянники) — 1/4, при 3-й степени родства (двоюродные братья и…
Представляет интерес исследование Н. Erlich и D. Stetler (1985), обнаруживших полиморфный сайт, локализованный около 3ʹ-конца HLA DRα гена. В этой области найдены аллели длиной 3,8 и 4,2 т. п. н. У больных ИЗСД в 30% случаев имелся аллель размером 4,2 т. п. н. S. Hodge и соавт. (1980) представили трехаллельную модель наследования ювенильного ИЗСД. Модель…
Онкология самое страшное заболевание человечества, ухудшение состояния больного может наступить непредсказуемо в любое время, Вы можете застраховать себя и своих родных обратившись в клинику оснащенную по самым высоким стандартам высокотехнологичной медицинской помощи. Срочная госпитализация онкологических больных производится неотложно в сопровождении высококвалифицированных врачей онкологов, все необходимы анализы выполняются в считанные минуты, а атмосфера и уход в…
Т. Dunsworth и соавт. (1982) указывают, что полученные ими результаты совместимы с представлением о сильном, тесно связанном с HLA, факторе предрасположения к ИЗСД и действии дополнительного, не связанного с HLA, генетического фактора (факторов). A. Walker и A. Cudworth (1980), изучив генотип системы HLA у 120 пар братьев и сестер с классической формой СД 1-го типа,…
