Помпа от диабета что это
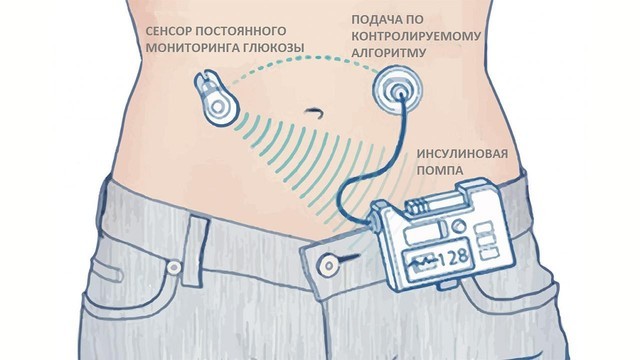
Что это такое?
Строго говоря, это устройства для постоянного подкожного введения инсулина, в том числе с постоянным и непрерывным мониторингом гликемии в реальном времени.
Инсулиновая помпа выглядит как небольшая коробочка – пудреница. Но только устроена помпа сложнее, это скорее маленький компьютер. Но помпа не решит все проблемы человека с диабетом, потому что пользоваться прибором нужно учиться.
Современные помпы состоят из нескольких блоков, первый из которых ― это монитор глюкозы. Под кожу имплантируется сенсор с иглой (очень маленькой), которая несколько сотен раз измеряет уровень сахара крови в течение длительного времени. Затем эти данные можно вывести на компьютер и посмотреть, что происходит в организме.
В сам корпус инсулиновой помпы устанавливается флакон с инсулином и через канюлю (тупоносую иглу), инсулин может поступать человеку внутрь, под кожу. В таких приборах применяют инсулин только короткого действия. Заряжать новые порции инсулина нужно с помощью готовых картриджей. Их можно либо менять целиком, либо перезаряжать. Начинать с помпы людям, у которых сахарный диабет обнаружили недавно, не рекомендуется. К новому состоянию организма следует привыкнуть и научиться контролировать уровень глюкозы в крови другими методами.
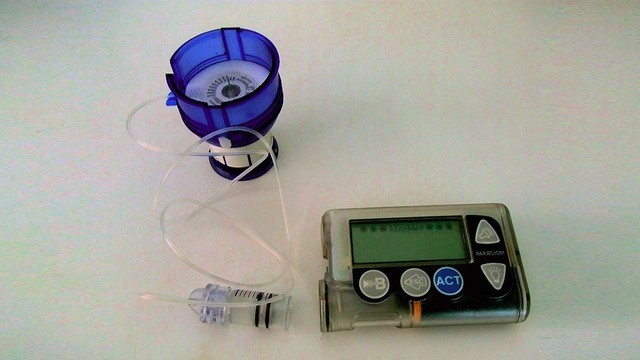 Рисунок 1. Примерно так может выглядеть комплектация инсулиновой помпы. Источник: СС0 Public Domain
Рисунок 1. Примерно так может выглядеть комплектация инсулиновой помпы. Источник: СС0 Public Domain
Помпу можно (и нужно) программировать – для этого и нужно проходить обучение. Так, можно запланировать марафон и заранее внести нужные данные о подаче инсулина в помпу. И точно так же запланировать следующий после марафона день – отдыха. Это важно уметь делать потому, что при разном уровне нагрузки человеку потребуется разное количество инсулина, причем важно правильно рассчитать время. Можно даже запрограммировать так, чтобы в первой половине дня инсулина вводилось меньше, а во вторую – больше.
Сейчас ведутся разработки такой помпы, которая бы сама смогла измерять уровень сахара в крови и сама бы могла вводить нужное количество инсулина. То есть такая помпа могла стать искусственной поджелудочной железой.
Кому показано применение инсулиновой помпы?
В целом, всем людям с сахарным диабетом можно использовать это устройство. Также, людям с диабетом 1-го типа рекомендуют назначить режим постоянной подкожной инфузии инсулина, например, после пересадки почки. Конечно, при отсутствии противопоказаний (об этом ниже). Это повышает шансы более благоприятного исхода после операции.
А вот беременным применение помповой инсулинотерапии показано только после обучения. Перевод с инъекций на инсулиновую помпу должен быть осуществлен не позднее 12-13 недели беременности. Но помпа всегда необходима тем женщинам, у кого был диагностирован гестационный диабет. Несмотря на то, что это состояние после родов скорее всего пройдет само, контролировать его во время беременности все равно важно.
Какие противопоказания?
Согласно федеральным клиническим рекомендациям, к помповой инсулинотерапии есть относительные и абсолютные противопоказания.
Относительные (временные)
- Явный психоэмоциональный стресс. В таком состоянии человек не сможет уделить достаточно внимания обучению принципам работы с инсулиновой помпой. Если врач обнаружит симптомы серьезного эмоционального напряжения или стресса, то перевод на помпу будет отложен.
- Острое соматическое (не психическое) заболевание или обострение хронического. Так как организм в этот момент находится не совсем в стабильном состоянии, осуществлять тонкую настройку прибора нецелесообразно.
- Впервые диагностированный сахарный диабет 1-го типа. Это ограничение временно потому, что для начала врачи рекомендуют пациентам научиться считать инсулин и использовать его другими методами. А когда уже будет некоторый опыт жизни с этим заболеванием – можно перейти на помпу.
Абсолютные
- Нежелание или неспособность человека пользоваться помпой правильно и с безопасностью для себя.
- Обучению препятствует наличие психического заболевания или другого состояния, которое потенциально может привести к неправильному обращению с прибором. В эту категорию попадают наркозависимость и алкоголизм.
- Сниженное зрение – настолько, что человек не может гарантировать точное взаимодействие с интерфейсами прибора. В том числе и из-за диабетической ретинопатии.
 Рисунок 2. Как работает помпа. Источник: СС0 Public Domain
Рисунок 2. Как работает помпа. Источник: СС0 Public Domain
Но если человек хочет и может адекватно контролировать свою инсулинотерапию, выражает готовность научиться пользоваться помпой – тогда проблем не будет. Большим плюсом будет знания и навыки подсчета углеводов. Преимуществом будет ведение здорового образа жизни и занятия спортом.
Сколько стоит инсулиновая помпа?
Порядка 150-200 тысяч рублей. И это не считая расходных материалов – кассеты с инсулином, которые нужно менять по мере их истощения. Однако в России инсулиновую помпу можно получить по полису.
Как получить инсулиновую помпу бесплатно?
В России по закону любой человек с сахарным диабетом может рассчитывать на получение инсулиновой помпы по программе обязательного медицинского страхования при наличии медицинских показаний.
Имплантация инсулиновой помпы входит в перечень услуг, составляющих высокотехнологичную медицинскую помощь.
Для того, чтобы инсулиновую помпу имплантировали бесплатно, попробуйте связаться с региональным отделением Минздрава, либо обратитесь в государственный медицинский центр. Обычно в такие центры можно обратиться по направлению из поликлиники. Затем придется пройти обучение, либо показать, что необходимые навыки для адекватного обращения с прибором имеются. Почти со 100% вероятностью проблем с получением инсулиновой помпы по ОМС не возникнет.
Заключение
При сахарном диабете не обязательно всю оставшуюся жизнь делать уколы. Инсулиновая помпа – более удобный и современный вариант для контроля сахара в крови. В России этот прибор можно получить бесплатно, достаточно полиса ОМС. В любом городе можно узнать в центральной больнице, куда обратиться, чтобы получить инсулиновую помпу. Если нет серьезных противопоказаний – а их не так много, вопрос решается достаточно просто.
Источники
- Burakowska K., Górka P., Penner GB. Effects of canola meal inclusion rate in starter mixtures for Holstein heifer calves on dry matter intake, average daily gain, ruminal fermentation, plasma bolites, and total-tract digestibility. // J Dairy Sci – 2021 – Vol – NNULL – p.; PMID:33896627
- Mowitz M., Ulriksdotter J., Bruze M., Svedman C. In Response to the Letter to the Editor on Minimizing Adverse Skin Reactions to Wearable Continuous Glucose Monitoring Sensors. // J Diabetes Sci Technol – 2021 – Vol – NNULL – p.19322968211008241; PMID:33880949
- Haak T., Herrmann E., Lippmann-Grob B., Tombek A., Hermanns N., Krichbaum M. The Effect of Prandial Insulin Applied for Fat Protein Units on Postprandial Glucose Excursions in Type 1 Diabetes Patients with Insulin Pump Therapy: Results of a Randomized, Controlled, Cross-Over Study. // Exp Clin Endocrinol Diabetes – 2021 – Vol – NNULL – p.; PMID:33878763
- Wang J., Zhang L., Wang X., Dong J., Chen X., Yang S. Application of Nano-Insulin Pump in Children with Diabetic Ketoacidosis. // J Nanosci Nanotechnol – 2021 – Vol21 – N10 – p.5051-5056; PMID:33875090
- Sandhu S., Wang T., Prajapati D. Acute esophageal necrosis complicated by refractory stricture formation. // JGH Open – 2021 – Vol5 – N4 – p.528-530; PMID:33869789
- Finsterer J. Lifestyle Changes Normalize Serum Lactate Levels in an m.3243A>G Carrier. // Am J Case Rep – 2021 – Vol22 – NNULL – p.e930175; PMID:33867519
- Gaudillère M., Pollin-Javon C., Brunot S., Fimbel SV., Thivolet C. Effects of remote care of patients with poorly controlled type 1 diabetes included in an experimental telemonitoring programme. // Diabetes b – 2021 – Vol – NNULL – p.101251; PMID:33862199
- Alonso GT., Ebekozien O., Gallagher MP., Rompicherla S., Lyons SK., Choudhary A., Majidi S., Pinnaro CT., Balachandar S., Gangat M., Curda Roberts AJ., Marks BE., Creo A., Sanchez J., Seeherunvong T., Jimenez-Vega J., Patel NS., Wood JR., Gabriel L., Sumpter KM., Wilkes M., Rapaport R., Cymbaluk A., Wong JC., Sanda S., Albanese-O’neill A. Diabetic ketoacidosis drives COVID-19 hospitalizations in children with type 1 diabetes. // J Diabetes – 2021 – Vol – NNULL – p.; PMID:33855813
- Fredette ME., Zonfrillo MR., Park S., Quintos JB., Gruppuso PA., Topor LS. Self-reported insulin pump prescribing practices in pediatric type 1 diabetes. // Pediatr Diabetes – 2021 – Vol – NNULL – p.; PMID:33855806
- Rubin-Falcone H., Fox I., Hirschfeld E., Ang L., Pop-Busui R., Lee JM., Wiens J. Association Between Management of Continuous Subcutaneous Basal Insulin Administration and HbA1C. // J Diabetes Sci Technol – 2021 – Vol – NNULL – p.19322968211004171; PMID:33853374
Сегодня сахарный диабет стоит на третьем месте по распространению во всем мире и на втором по смертности из-за развития тяжелых осложнений, которые обязательно сопровождают это заболевание, если не вести адекватное лечение.
Сахарный диабет вызывает дефицит гормона инсулин, который синтезируется поджелудочной железой. Развитие заболевания угнетает выработку инсулина и может совсем прекратить синтез гормона. В этом случае, больной должен получать извне уколы инсулина, которые сегодня можно делать с помощью обычных инсулиновых шприцов или же инсулиновой помпой.
Инсулиновой помпой называется специальный аппарат для подачи инсулина в организм больного диабетом. Такой способ является альтернативой применению шприц-ручек и шприцов. Инсулиновая помпа работает и доставляет лекарство непрерывно, в чем заключается ее главное преимущество перед обычными уколами инсулина.
Инсулиновая помпа представляет собой небольшой аппарат, который работает на батарейках и вводит определенную дозу инсулина в организм человека. Необходимую дозу и периодичность устанавливают в памяти прибора. Причем сделать это должен лечащий врач, т.к. все параметры индивидуальны для каждого человека.
Современная инсулиновая помпа – легкое устройство размером с пейджер. Инсулин подается в организм через систему гибких тонких трубочек. Они связывают резервуар с инсулином внутри прибора с подкожной жировой клетчаткой.
Инсулиновые помпы по принципу работы приближены к функционированию поджелудочной железы человека. То есть инсулин вводится в двух режимах – болюсном и базальном. Установлено, что скорость выделения базального инсулина поджелудочной железой отличается в зависимости от времени суток.
СИСТЕМА ПОСТОЯННОГО ПОДКОЖНОГО ВВЕДЕНИЯ ИНСУЛИНА
Внешний вид:
А – инсулиновая помпа
В – катетер
С – сенсор
D – трансмиттер
Каковы же преимущества помповой инсулинотерапии?
1. Только короткий или ультракороткий инсулин
2. Постоянное введение малых доз (шаг дозы 0,05 ЕД)
3. Отсутствие депо инсулина в подкожной клетчатке
4. Одна «инъекция» в 3-4 дня
5. Возможность изменять дозу и время введения инсулина – свободный график еды и нагрузок
6. Различные виды введения инсулина на еду
ПОКАЗАНИЯ К ПОМПОВОЙ ИНСУЛИНОТЕРАПИИ
- Нарушение углеводного обмена, требующее введения инсулина (любой тип сахарного диабета)
- Неудовлетворительные результаты лечения традиционными средствами
- Планирование беременности
- Детский возраст – использовать помпу могут пациенты любого возраста
- Желание пациента
- Длительность диабета не имеет значения при решении вопроса об использовании помпы
Современная инсулиновая помпа – легкое устройство размером с пейджер. Инсулин подается в организм через систему гибких тонких трубочек. Они связывают резервуар с инсулином внутри прибора с подкожной жировой клетчаткой.
Инсулиновые помпы по принципу работы приближены к функционированию поджелудочной железы человека. То есть инсулин вводится в двух режимах – болюсном и базальном. Установлено, что скорость выделения базального инсулина поджелудочной железой отличается в зависимости от времени суток.
ЧТО СЕЙЧАС ЕСТЬ В РОССИИ
- Dana Diabecare II
- Accu-Chek Spirit
- Medtronic Paradigm 712
- Paradigm Real (722)
Чем отличаются разные поколения помп:
I поколение – только вводят инсулин
II поколение – вводят инсулин + помогают определить необходимую дозу
III поколение – вводят инсулин + помогают определить дозу + определяют гликемию
МЕСТА УСТАНОВКИ ИНФУЗИОННЫХ СИСТЕМ
- Передняя, передне-боковые, задне-боковые поверхности живота
- Латеральные поверхности бедер
- Латеральные поверхности ягодиц
- Латеральные поверхности плеч
Рис5
Заправляются инсулиновые помпы любым инсулином короткого действия, лучше применять ультракороткий НовоРапид, Хумалог, Апидру. Такого запаса хватит на несколько суток, прежде чем придется снова заправлять резервуар.
Есть ли противопоказания к установке инсулиновой помпы?
Да, есть. Это выраженное снижение зрения (слепота), невозможность проведения самоконтроля (измерения сахара крови не менее 4-х раз в день), нежелание учитывать хлебные единицы, интеллектуальное снижение. Также является противопоказанием наличие воспалительных/аллергических заболеваний кожи живота и других мест введения инфузионного набора.
Надо ли использовать шприц-ручки при ношении помпы?
Шприц-ручка с коротким инсулином всегда должна быть доступна (как «скорая помощь») из-за возможности непредвиденных ситуаций – села батарейка в помпе, закупорилась канюля, произошла поломка помпы. При нормальном функционировании помпа заменяет введение инсулина шприц-ручками полностью.
Как часто меняют расходные материалы?
Канюля служит 3-4 дня, затем из-за своего маленького диаметра закупоривается, инсулин перестает поступать в нужном количестве. Резервуар и катетер могут использоваться 7-10 дней. Инфузионный набор (игла+катетер) меняют также через 3-4 дня, по мере закупорки канюли.
ДОПОЛНИТЕЛЬНЫЕ ВОЗМОЖНОСТИ ИНСУЛИНОВЫХ ПОМП
Современные помпы имеют ряд полезных дополнительных опций, благодаря цифровым разработкам:
- Остаточный инсулин в кровотоке.
- Калькулятор болюса.
- Сигналы тревоги (пропущенный болюс, гипо- или гипергликемия).
- Интеграция с глюкометрами (встроенные, дистанционная передача данных).
- Синхронизация с ПК, смартфонами, планшетами.
- Дистанционное управление.
- Использование инфузомата вместо трубок.
Специалисты нашей клиники дают пациентам с сахарным диабетом консультации по подбору и установке помп, определяют уровень базального инсулина и учат расчету. Мы консультируем по вопросам сахарного диабета в удобное для Вас время! Записаться на прием Вы можете по телефону +7(495)-681-23-45, или заполнить на сайте форму записи к специалисту.
Ролик по помповой инсулинотерапии
Наталья
получила инсулиновую помпу по ОМС
Инсулиновые помпы стоят 70 000-245 000 Р, расходные материалы к ним – 70 000 Р в год. А я получаю все это по ОМС.
Мне 27 лет, и у меня диабет первого типа. То есть моя поджелудочная железа вообще не вырабатывает инсулин. При втором типе его сначала достаточно и даже больше нормы, но хуже работают инсулиновые рецепторы. Потом поджелудочная истощается и вырабатывает мало инсулина.
Если сильно упрощать, без инсулина глюкоза не попадает в мышечные и жировые клетки и накапливается в крови. Появляются проблемы со зрением, почками, ногами или другие осложнения. Чтобы их избежать, при втором типе диабета обычно соблюдают диету или пьют сахароснижающие таблетки. У меня первый тип диабета. Я должна постоянно проверять сахар в крови глюкометром и вводить себе инсулин перед едой.
Раньше я делала себе инъекции специальными шприц-ручками. Инсулин мне выписывал врач, и я получала его в государственной аптеке. Но шприц-ручку легко было забыть дома, а чтобы сделать укол в гостях или в кафе, приходилось идти в туалет. Потом я узнала про инсулиновую помпу. Этот прибор сам вводит инсулин в организм в течение дня. А перед едой можно незаметно нажать на кнопку и ввести дополнительную дозу. Это удобно.
В 2015 году помпа стоила 90 000 Р, а я получила ее по ОМС. Инсулин мне выдавали бесплатно, но его нужно было перекачивать в специальные резервуары для помпы. Эти резервуары, а еще инфузионные системы для ввода инсулина считаются расходниками. На них стала уходить шестая часть моей зарплаты.
В 2020 году я добилась, чтобы мне выдавали расходники бесплатно. Рассказываю, как мне все это удалось.
Для кого эта статья
Помповая инсулинотерапия относится к высокотехнологичной медицинской помощи. Так же, как эндопротезирование суставов, трансплантация жизненно важных органов и другое сложное лечение. Все это можно получить по ОМС.
Я написала эту статью для тех, кто нуждается в такой помощи, но не знает, куда обратиться. У вас все может получиться проще, чем у меня. А если вы уже получали высокотехнологичное лечение по ОМС, приходите в комментарии.
Что такое инсулиновая помпа
Внешне помпа похожа на пейджер или плеер. Я вставляю в нее резервуар с инсулином. На экране есть индикаторы – они показывают заряд батареи и наполненность резервуара. Если инсулина мало, помпа вибрирует или пищит. Еще на помпе есть кнопки, чтобы ее настраивать и запускать инъекции.
Помпа подает инсулин из резервуара в инфузионную систему. Система состоит из тефлоновой трубки и канюли – это что-то вроде порта, через который инсулин попадает в организм. В канюле есть игла, которую я ввожу под кожу. Потом вытаскиваю ее, а в теле остается тонкая трубка. Обычно канюля крепится к ноге, руке или ягодице. Но мне удобнее крепить на бока.
У помпы два режима работы – базал и болюс. Базал – это когда помпа автоматически вводит инсулин в течение дня. Без помпы у меня за это отвечал инсулин продленного действия. Благодаря базалу уровень сахара остается в пределах нормы.
Болюс – разовая инъекция на прием пищи. Она отвечает за глюкозу, которую организм получил во время еды. Раньше я делала дополнительные уколы перед каждым приемом пищи, теперь в этом помогает помпа. Но она не знает, что я буду есть, сколько получится глюкозы и сколько для нее нужно инсулина. Поэтому перед едой я измеряю свой сахар глюкометром и считаю, сколько углеводов будет в еде. Ввожу значения, а помпа рассчитывает дозу инсулина. Потом нажимаю «Пуск», и она начинает постепенно вводить болюс.
Помпу нужно носить постоянно и даже спать с ней. Я снимаю ее, только чтобы сходить в душ.
Уровень глюкозы в крови я измеряю глюкометром – на фото он справа. В верхний слот вставлена одноразовая тест-полоска. Помпа – на фото слева. Я ввожу в нее показатели глюкозы и сколько граммов углеводов собираюсь съесть. А она рассчитывает необходимую дозу инсулина
Сейчас все выпускаемые помпы могут мониторить уровень сахара в крови. А некоторые даже умеют регулировать его в пределах нормы, но цена таких моделей доходит до 245 000 Р. По ОМС выдают не самые дорогие модели, но в любом случае для них нужны специальные датчики. Один датчик живет две недели, а стоит от 3500 до 5000 Р. Мне это было бы не по карману. Моя помпа более старой модели, и в ней нет функции мониторинга. А сахар я измеряю глюкометром.
Я слышала о помпах и до 2015 года, тогда они стоили около 90 000 Р, и моя семья откладывала деньги. Но проконсультироваться было негде: эндокринолог из поликлиники ничего о помпах не знал. И я поехала на консультацию в ЭНЦ – Эндокринологический научный центр в Москве. Там есть центр помповой инсулинотерапии, где консультируют и обучают работать с помпами.
В ЭНЦ эндокринолог рассказал, что помпа относится к высокотехнологичной медицинской помощи и ее можно получить по ОМС. Для этого есть два способа. Я воспользовалась вторым, но расскажу про оба.
Моя Medtronic MMT-715 – самая простая модель помпы без мониторинга. В 2015 году она стоила около 90 000 Р. Сейчас такие сняты с производства, но это не мешает им прекрасно работать В магазине «Диамарка» помпы стоят 80 000-245 000 Р
Как получить помпу через городскую поликлинику
Нужно прийти к эндокринологу в поликлинику и сказать, что вы хотите поставить помпу. Врач направит на обследование. Придется сдать анализы крови и мочи на сахар, пройти УЗИ поджелудочной железы и почек, проверить глаза и предрасположенность к тромбозу.
Эндокринолог рекомендует помпу, если выявится риск развития осложнений или декомпенсация. Осложнения – это, например, потеря зрения, нарушение работы почек, глубокие язвы ног.
Декомпенсация – это когда средний уровень сахара в крови часто становится выше нормы. Например, если вводить неправильную дозировку инсулина. Средний уровень глюкозы за три месяца показывает тест на гликированный гемоглобин. То есть тот, на который «налип» сахар. Если его уровень выше 8% по отношению к обычному гемоглобину – это декомпенсация.
Я слышала, что некоторые люди специально не следят за сахаром и ухудшают свое состояние, чтобы им рекомендовали помпу. Но мой врач из ЭНЦ сказал, что так делать не стоит: почти любой диабет можно считать декомпенсированным. А значит, эндокринолог с большой вероятностью рекомендует помповую терапию.
Рекомендацию врача и результаты анализов проверяет комиссия поликлиники. Если она подтвердит, что пациенту положена помпа, руководство поликлиники сообщит об этом в региональный Минздрав. Там вас внесут в очередь на установку помпы.
В этом сценарии один минус – долгое ожидание. Я слышала, что люди ждут от 2 месяцев до 2 лет. Все зависит от того, когда региональный Минздрав закупит помпы и сколько их будет.
Но мне повезло: я случайно узнала о другом, более быстром способе получить помпу.
Чтобы узнавать об изменениях в законах, касающихся медицины и ОМС, можно подписаться на рассылку системы «Консультант-плюс»
Как я получила помпу по спецпрограмме
Крупные научные центры проводят программы для больных диабетом. По ним можно получить помпу по ОМС без очереди. Узнать о таких программах можно через поиск в интернете или от своего врача.
В 2015 году такая программа действовала в московском Эндокринологическом научном центре. Я ездила туда на прием, чтобы больше узнать о помпах, и эндокринолог предложил мне поучаствовать в программе. Для этого нужно было лечь в центр на две недели. Помпу выдавали прямо во время обследования и сразу научили ей пользоваться.
На обследование можно было лечь платно или по ОМС. Платная госпитализация стоила 30 тысяч рублей. По ОМС клали только с направлением из поликлиники по месту жительства. Оформить его оказалось легко. Эндокринолог из ЭНЦ дал мне рекомендацию на установку помпы, и я вернулась в свой город. Отнесла рекомендацию в поликлинику, и через несколько дней мне выдали направление.
Еще для госпитализации я сдала общие анализы крови и мочи, кровь на гликированный гемоглобин и сделала флюорографию.
Такие рекомендации мне дал врач в ЭНЦ. С ними я пошла к своему эндокринологу в поликлинику и получила направление на госпитализацию
Я снова приехала в Москву и на две недели легла в ЭНЦ. Меня осматривали окулист и флеболог, а особенно внимательно – нефролог, потому что у меня были нарушения работы одной почки. Еще мне делали ЭКГ, УЗИ почек и поджелудочной, брали на анализы кровь и мочу. Ночью, натощак, до и после еды проверяли уровень глюкозы в крови – потом это помогло настроить помпу.
Мне предложили две помпы на выбор – «Медтроник» или «Акку-чек». Функции у них были одинаковые, но я выбрала «Медтроник», потому что она была больше на слуху.
Каждый день я посещала школу диабета. Доктора ЭНЦ учили корректировать диету и правильно пользоваться помпой: ставить канюлю, проверять свою чувствительность к инсулину, высчитывать углеводы в еде и вводить данные в помпу. Если всего этого не знать, могут быть проблемы: место установки может воспалиться, сахар внезапно упадет или подскочит. А из-за неправильных настроек декомпенсация может стать критической.
Сейчас, в 2020 году, ЭНЦ не устанавливает инсулиновые помпы по ОМС. Но можно записаться на тест-драйв. Вам выдадут помпу на месяц, а вы посмотрите, удобно ли вам ею пользоваться и улучшится ли уровень сахара. Я знаю людей, которым она показалась сложной, и они снова перешли на уколы.
Можно купить помпу или получить через поликлинику, а потом лечь в ЭНЦ, чтобы вам подобрали дозировки инсулина и научили работать с устройством.
Во время обследования нужно было каждый час измерять уровень глюкозы в крови. Чтобы я не колола лишний раз пальцы, в ЭНЦ мне установили датчик мониторинга глюкозы крови. Он измерял и фиксировал показания
Сколько стоят расходные материалы
Многие не ставят помпу из-за дорогих расходных материалов. В помпе это резервуар с инсулином и инфузионная система. В 2015-2019 годах я покупала их за свои деньги.
Резервуар надо менять, когда закончится инсулин. Одного хватает на три-семь дней, все зависит от суточной дозы инсулина. Мне хватает на пять дней. В 2019 году упаковка из 10 резервуаров по 3 мл стоила 1600 Р, до этого – немного дешевле. В среднем упаковки хватало на 50 дней, то есть за 2019 год я потратила 11 680 Р.
Инфузионную систему рекомендуют менять раз в 3 дня. Иначе место установки воспалится, и инсулин будет неправильно действовать. Например, дойдет не вся доза или он накопится у места введения. Я немного нарушаю это правило и меняю раз в 5 дней – тогда же, когда ставлю новый резервуар с инсулином.
Упаковка из десяти инфузионных систем в 2019 году стоила 8000 Р, мне ее хватало так же на 50 дней. За год я потратила 58 400 Р.
Только за 2019 год я потратила на расходные материалы 70 080 Р. Для меня это много: я зарабатываю 40 000 Р в месяц, плюс пенсия для инвалидов 3 группы – 5700 Р. То есть за год на расходные материалы ушла шестая часть моей зарплаты, или 12,8% всего моего дохода. Примерно столько же я тратила и в предыдущие годы, когда зарплата была вдвое меньше.
На «Яндекс-маркете» цена на один резервуар начинается от 145 Р за штуку На «Яндекс-маркете» одна инфузионная система стоит 690-905 Р. Выгоднее покупать упаковками из 10 штук. Одна стоит 8390 Р
Как я добивалась получения расходных материалов
В марте 2019 года я поехала в ЭНЦ на очередной прием. И врач рассказал, что с 31 декабря 2018 года резервуары и инфузионные системы для помп выдают по ОМС. Но при этом они входят в набор социальных услуг. То есть положены только тем, кто получает социальную пенсию, – инвалидам, ветеранам, детям, потерявшим кормильца. У меня была инвалидность 3 группы, и я подходила под эту категорию.
Но получить расходники по ОМС можно было только через городскую поликлинику. Эндокринолог в моей поликлинике была не в курсе. На сайте регионального Минздрава я тоже ничего об этом не нашла. В мае 2019 года я позвонила в отдел организации лекарственного обеспечения, но разговор ничего не дал: может, будут закупки расходников, а может, нет.
Тогда я решила писать официальные письма и обращения. По закону их рассматривают до 30 дней, но я не торопилась. К тому же я ничего не теряла, а если бы мне отказали, это можно было бы обжаловать.
Вот кому и что я писала.
Заберите свое у государства!
Как получать вычеты, льготы и пособия, рассказываем в нашей рассылке раз в месяц. Подпишитесь!
Письмо начальнику отдела организации лекарственного обеспечения в моем городе. Письмо я составляла сама, опираясь на интуицию и здравый смысл. В начале напомнила о новом распоряжении правительства. Рассказала, что у меня диабет. А в конце спросила, какие нужны документы и когда и где я могу получить расходники.
Я знала, что такие обращения надо отправлять либо заказным письмом с уведомлением о доставке, либо курьером. Так у меня будет подтверждение, что письмо дошло. Адрес я нашла на сайте регионального Минздрава. Заплатила за заказное письмо 80 Р. Отправила его в июне 2019 года, но через месяц ответ не пришел.
Письмо в региональный Минздрав было моим следующим шагом. Я написала его в июле 2019 года. По содержанию оно было такое же, как и первое. Плюс я рассказала, что мне не ответили из отдела лекарственного обеспечения и указала имя начальника этого отдела.
Через три недели, в августе 2019 года, пришел ответ, что областной Минздрав закупит расходники через 2-3 месяца. Точных дат никто не знает. Но, чтобы я их получила, поликлиника должна отправить в Минздрав мои данные: что у меня есть помпа и я нуждаюсь в расходниках. Иначе их закупят, а мне не выдадут.
В письме я не стала закапываться в формулировках. Но постаралась указать как можно больше данных
Письмо начальнику поликлиники. Следующим этапом стало письмо начальнику моей поликлиники. Начало письма было такое же, как и в предыдущих. А в конце я спросила, направлялись ли мои сведения в Минздрав и будет ли поликлиника вообще выдавать расходники. Если бы мне ответили, что не работают с расходниками, пришлось бы прикрепляться к другой поликлинике.
Я написала письмо в августе 2019 года. Ответ пришел через месяц – сведения обо мне в Минздрав направили, торги по закупкам идут, но когда точно закупят расходники, никто не знает.
Я решила проверить, вдруг закупки уже были. Зашла на сайт Единой информационной системы в сфере закупок. Выбрала свой регион в поиске и нашла все проведенные закупки в 2018-2019 годах. Оказалось, региональный Минздрав уже закупал расходники для помп. Я сохранила номера аукционов и приложила к следующему письму, которое отправила в федеральный Минздрав.
Через расширенный поиск по сайту госзакупок можно найти информацию по любым торгам. Я искала по запросу «расходные материалы инсулиновая помпа»
Обращение в федеральный Минздрав я писала в январе 2020 года с помощью формы на сайте. К основному тексту приложила сканы переписки с региональным Минздравом и своей поликлиникой и скриншоты с сайта госзакупок.
Ответ пришел в феврале 2020 года: мое обращение переслали в региональный Минздрав, куда я уже писала. Через неделю оттуда мне позвонили и уточнили, какие расходники нужны к помпе. Сказали, что в поликлинику направили распоряжение, чтобы мой эндокринолог выписала рецепт. Я пришла за ним в поликлинику и в тот же день забрала расходники в государственной аптеке. Раньше я тратила на них в среднем 5840 Р месяц, а теперь буду получать бесплатно.
Эндокринолог из поликлиники выписала рецепт на расходники после того, как я обратилась в федеральный Минздрав Теперь каждые два месяца я буду получать по 20 инфузионных систем и картриджей
Как получить инсулиновую помпу по ОМС
- Узнайте у врача или через поиск в интернете, где проводят тест-драйвы инсулиновых помп. Вам выдадут помпу на 1 месяц – определитесь, удобно ли вам ею пользоваться.
- Получите помпу через городскую поликлинику: обследуйтесь у эндокринолога и дождитесь решения врачебной комиссии. Она запросит в региональном Минздраве, чтобы вас поставили на очередь. Дождитесь очереди и получите помпу.
- Или найдите в интернете научный центр, где устанавливают помпы по федеральной программе. Получите от эндокринолога направление и обследуйтесь в центре в течение двух недель. Там вам выдадут помпу и научат ею пользоваться.
- Попросите у эндокринолога в своей поликлинике рецепт на расходные материалы для помпы.
- Если он откажет или вам не будут выдавать расходники, жалуйтесь главврачу поликлиники, в региональный отдел лекарственного обеспечения, региональный или федеральный Минздрав.
