Поражение лицевого нерва при диабете
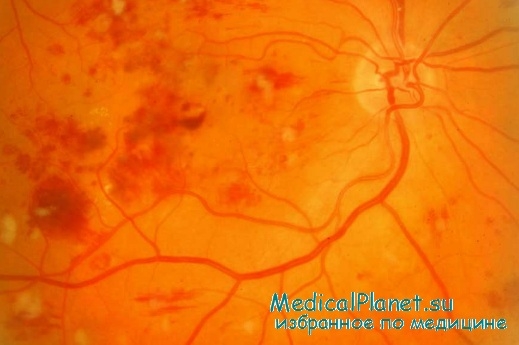
По данным И.А. Строкова и соавт., лицевая нейропатия — одна из самых частых форм краниальной МНП.
По своей природе лицевая нейропатия при СД представляет собой ишемическую (туннельную) нейропатию. Ущемление нервного ствола происходит в области фаллопиева канала пирамидки височной кости и вследствие вазогенного отека периневральной клетчатки, спровоцированного декомпенсацией хронических дисциркуляторных нарушений, острыми ишемическими расстройствами на фоне изменения общей гемодинамики, переохлаждением, вирусной инфекцией. При этом важным усугубляющим фактором является декомпенсация метаболизма углеводов.
Периферический прозопарез развивается остро или подостро, чаще у пожилых больных после перенесенного сосудистого криза, переохлаждения или без видимых причин во время ночного сна. Выраженный отек в области фаллопиева канала сопровождается преходящими болями в заушной области, сопутствующими вегетативными расстройствами, обусловленными поражением врисбергова (XIII) нерва: слезотечением, гипогевзией на передних 2/3 языка, иногда — гиперакузией.
О преимущественно дисгемической природе лицевых нейропатий при СД свидетельствуют высокая частота сочетания этого поражения с проявлениями макроангиопатии, дисциркуляторной ангиоэнцефалопатии, преимущественно острое начало, часто на фоне сосудистой декомпенсации, асимметричность процесса, отсутствие корреляции с декомпенсацией углеводного обмена.

Однако, по нашему мнению, не следует недооценивать и значимость метаболических факторов. Длительный анамнез заболевания СД, развитие «лицевых» MHII у больных СД-1, не имеющих явных признаков макроангиопатии, высокая частота сочетания с другими проявлениями ДН подчеркивают значимость метаболических нарушений, возможно, в качестве предрасполагающих факторов.
Интенсивные болевые проявления и высокая частота формирования постпаретических контрактур свойственна больным диабетом с периферическим прозопарезом. В формировании постпаретической контрактуры значима роль длительности и выраженности болевого синдрома и связанной с ним афферентной дезинтеграцией деятельности сегментарных и супрасегментарных образований, регулирующих работу мимических мышц.
Взаимосвязь боли и локальных миофасциальных дисфункций широко освещена в современной литературе (Филатова Е.Г., Wolfe F. et al.). Исследуя механизмы формирования постпаретической контрактуры лица, Г.А. Иваничев отмечал ведущую роль изменений в периферических тканях лица (локальные гипертонусы и миогеллозы) по отношению к изменениям в периферических и центральных нервных структурах.
Очевидно, болевой поток у пациентов с СД посредством центральных и периферических механизмов способствует формированию локальных изменений в мышцах, вызывая миофасциальную дисфункцию в области лица и в конечном итоге — формирование контрактуры.
Автор – Татьяна Петрова.
– Вернуться в раздел “гормональные нарушения”
Оглавление темы “Неврологические осложнения сахарного диабета”:
- Классификация диабетической нейропатии
- Дистальная симметричная полинейропатия. Клиника
- Диабетическая стопа. Клиника и диагностика
- Асимметричная моторная проксимальная нейропатия (АМПН). Клиника
- Радикулопатии при сахарном диабете. Клиника
- Пример диабетической радикулопатии. Клиника
- Диабетическая мононейропатия (МНП). Зрительные нарушения при диабете
- Диабетическая ретинопатия. Хиазмальный синдром при диабете
- Глазодвигательные нейропатии при диабете. Синдром кавернозного синуса
- Поражение лицевого нерва при диабете. Диагностика
Статья рассказывает о проявлении длительно текущего диабета – нейропатии. Описан механизм возникновения патологии, проявления разных видов,
Диабетическая нейропатия – одно из самых часто встречаемых осложнений диабета. Развивается у 80% пациентов, страдающих этим заболеванием более 10 лет. Имеет разнообразные проявления, связанные с поражением нервных волокон.
Невропатия — распространенное осложнение сахарного диабета
Содержание [hide]
Суть патологии
Что такое нейропатия при сахарном диабете?
Это не самостоятельное заболевание, а серьезное осложнение течения сахарного диабета. В течение нескольких лет гипергликемия ухудшает состояние нервных волокон, постепенно разрушая их и нарушая проведение нервного импульса. Таким образом, медленно развивается невропатия (нейропатия).
Как развивается
Сахарный диабет является системной обменной патологией, поражающей ткани всего организма человека. На стенках артерий откладывается холестерин, продукты обмена глюкозы и жиров, уменьшается просвет, необходимый для обеспечения нормального кровотока.
В результате этого нарушается приток обогащенной кислородом и питательными веществами крови к нервным тканям. Это приводит к дегенеративным изменениям нервных волокон, которые теряют чувствительность и функцию проводимости импульсов.
Основная причина развития данного осложнения — гипергликемия. Факторами повышенного риска служат:
- возраст;
- длительное течение болезни;
- повышение уровня липидов;
- излишний вес;
- повышенное давление;
- механическое повреждение нервных волокон;
- курение;
- злоупотребление алкоголем;
- аутоимунные процессы.
В последние годы считается, что немалую роль в развитии данного осложнения играет измененный ген, передающийся по наследству. Нейроны становятся очень чувствительными к повышенному уровню сахара в крови, нервные окончания атрофируются и не могут передавать сигналы.
Нейропатия встречается реже при диабете 2 типа.
Поврежденная миелиновая оболочка нерва не позволяет рассеиваться импульсу
Холестериновые бляшки сужают просвет в сосудах
Классификация
В зависимости от локализации повреждения и функции нервов различают несколько видов нейропатии.
Таблица №1. Классификация диабетического поражения нервов:
ЛокализацияВидыПериферическая
- Диабетическая сенсорная нейропатия конечностей – характеризуется расстройством чувствительности
- Моторная нейропатия – происходит нарушение двигательной функции нервов
- Смешанный тип
Нейропатия автономная диабетическая
- Кардиоваскулярная – сердце и сосуды
- Гастроинтестинальная – пищеварительный тракт
- Урогенитальная – мочеполовая система
- Респираторная – дыхательные пути
В зависимости от выраженности клинических проявлений выделяют несколько стадий поражения нервов:
- субклиническая – явные симптомы отсутствуют;
- клиническая – болевая и безболевая формы;
- стадия развития осложнений.
Проявления
Клиническая картина зависит от того, какой отдел больше всего поражен болезнью. Симптомы нейропатии развиваются постепенно, так как поначалу здоровые волокна берут на себя роль поврежденных. Первыми страдают стопы и кисти рук.
Периферическая
Этот вид осложнения развивается медленно, в течении нескольких месяцев или даже лет от начала диабета.
Проявляется:
- покалыванием, жжением, онемением конечностей и других частей тела;
- деформацией костей и суставов;
- снижением чувствительности кожных покровов;
- судорогами мышц.
Сенсомоторная нейропатия развивается через 5-6 лет от начала болезни, и характеризуется серьезными проявлениями:
- нечувствительностью кожи к температурным колебаниям;
- покраснением и сухостью кожных покровов;
- потерей координации;
- изменением походки;
- чувством «ватных ног»;
- невозможностью чувствовать положение тела в пространстве.
Опасность данной формы невропатии в том, что человек может нанести себе серьезную травму или обжечься, и даже не заметить этого. Также пациент может не замечать язвенных образований на стопах, так как не испытывает боли.
Чаще всего страдают стопы ног
Автономная
Автономная нейропатия при СД отрицательно влияет на пищеварительную, сердечно-сосудистую, мочеполовую, кровеносную системы.
Клиническая картина довольно многообразна:
- симптомы со стороны ЖКТ — вздутие живота, отрыжка, запоры, диарея, тошнота, рвота, боли в желудке;
- повышенное. или наоборот, пониженное потоотделение;
- трудности с мочеиспусканием;
- головокружения, слабость, частые обмороки.
Пациенты часто не могут самостоятельно удерживать требуемый сахар крови, у них развивается так называемое отсутствие гипогликемической настороженности.
Частые головные боли — один из симптомов осложнения
Диагностика
Диагностика нейропатии проводится врачами разных специальностей, в зависимости от того, какие признаки имеются. На первичном осмотре врач выясняет какие симптомы беспокоят пациента, имеются ли жалобы на изменения со стороны сердечно-сосудистой, мочеполовой, желудочно-кишечной, дыхательной систем. В диагностике принимают участие диабетологи, эндокринологи, кардиологи, гастроэнтерологи, неврологи и другие врачи узких специальностей.
Диагностика включает в себя ряд исследований:
- Лабораторные исследования. Проводится забор крови и мочи для определения уровня глюкозы.
- Неврологическое исследование. Включает электрофизиологические исследования — электромиографию, электронейрографию. Проводится оценка рефлексов и сенсорной чувствительности — вибрационной, температурной, болевой. Для этого используют специальные неврологические инструменты.
- Аппаратное исследование. Для выяснения состояния внутренних органов проводят рентгенографию, УЗИ, МРТ, цитоскопию, внутривенную урографию.
В большинстве случаев проводится дифференциация с заболеваниями почек, ЖКТ, легких, сердца, злокачественными опухолями.
Неврологический набор для диагностики диабетической нейропатии
Диабетическая и алкогольная полинейропатия имеют практически сходные проявления. Поэтому важно правильно дифференцировать эти состояния, чтобы назначить соответствующую терапию. Для дифференциальной диагностики используют данные анамнеза, осмотра, результатов лабораторных исследований.
Таблица №1. Дифференциальная диагностика разных видов полинейропатий:
ПризнакДиабетическаяАлкогольнаяАнамнезНаличие у человека сахарного диабетаЗлоупотребление алкоголемВнешний видТелосложение может быть обычным, или наблюдается лишний вес. Кожа бледная, часто сухаяСпецифический внешний вид – тонкие конечности и большой живот, одутловатое лицо, увеличение носаЛабораторные данныеПовышение сахара в крови и мочеЭлектролитный дисбаланс, снижение количества белка. Повышение уровня амилазы
Лечение
Лечение нейропатии при сахарном диабете включает различные мероприятия — достижение нормальной гликемии, антиоксидантная и нейротрофическая терапия, устранение болевого синдрома.
Медикаментозное
Для лечения нейропатии используются лекарственные препараты из разных групп.
Таблица №2. Средства для коррекции неврологических нарушений:
Группа препаратовЭффектСпособ примененияВитамины группы В — Комбилипен и МильгаммаУлучшают проводимость нервного импульса по тканямДля достижения быстрого эффекта применяют препараты в инъекциях курсом из 10 процедур. Для более длительного приема назначается таблетированная формаПроизводные тиоктовой кислоты — ОктолипенУлучшает метаболизм тканейПри выраженных нарушениях проводят курс капельных вливаний, затем переходят на прием внутрь в виде капсулСредства для улучшения микроциркуляции — Трентал, ПентоксифиллинУлучшают кровоснабжение тканей и насыщение их кислородомНазначают в виде таблеток
Это основные средства для лечения нейропатии, при необходимости врач назначает дополнительные лекарства — обезболивающие, витамины.
Дополнительные методы
Помимо медикаментозного лечения заболевания, необходимо исключить курение и злоупотребление алкогольными напитками, проводить физиотерапевтические процедуры и соблюдать диету, направленную на снижение уровня сахара в организме и коррекцию веса.
- Физиотерапия. Лечение физическими методами является компонентом комплексной терапии и используется для улучшения кровообращения и питания тканей кислородом, восстановления функции проводимости нервов, устранения болевых синдромов и вегетативных нарушений, восстановления чувствительности кожных покровов. Для уменьшения боли и проявлений вегетативных расстройств назначают дарсонвализацию пораженной области, СМТ, лекарственный электрофорез, грязевые и парафиновые аппликации. Для устранения двигательных расстройств могут быть назначены радоновые. Скипидарные, сероводородные ванны, электростимуляция мышц и нервов.
- Диета. При нейропатии необходимо придерживаться здорового питания. Чтобы исключить резкие колебания сахара в крови, нужно питаться в одно и то же время, соблюдая суточную калорийность рациона. Диета подразумевает ограничение углеводов за счет исключения сахара в пище. Белки остаются в физиологической норме. Из рациона исключаются изделия из сдобного и слоеного теста, жирные сорта мяса и рыбы, макаронные изделия, рис, манная крупа, консервированные продукты, кондитерские изделия, конфеты, варенье, соленые сыры, сладкие фруктовые соки и газированные напитки, некоторые фрукты и овощи.
Также необходимо тщательно следить за состоянием стоп — делать медицинский педикюр, увлажнять кожу, носить специальную ортопедическую обувь.
Физиопроцедуры значительно улучшают состояние пациентов
Диабетическая нейропатия — патология, возникающая практически у каждого второго, страдающего сахарным диабетом. Это состояние, доставляющее большой дискомфорт пациенту, и не позволяющее вести ему привычный образ жизни. Но к счастью, заболевание в большинстве случаев обратимо, и после продолжительного лечения нервы восстанавливаются почти в полном объеме.
Вопросы к врачу
Здравствуйте. Болею диабетом уже несколько лет. Недавно поставили диагноз диабетическая нейропатия нижних конечностей, лечение прохожу в полном объеме. К счастью, болезнь застали на ранней стадии, когда я обратилась по поводу неприятных ощущений в ногах. Скажите, чем еще можно лечить ноги, кроме лекарств и физиопроцедур?
Анна В. 50 лет, г. Курск
Анна, Ваш лечащий врач наверное уже предупреждал о необходимости соблюдения диеты. Кроме этого, чтобы устранить неприятные ощущения, Вы можете выполнять следующие упражнения:
- сидя на стуле сгибайте и разгибайте пальцы ног;
- поставьте пятку на пол, а носком делайте круговые движения;
- выпрямите ногу и рисуйте в воздухе носком буквы, цифры, геометрические фигуры;
- катайте ступней по полу скалку или бутылку;
- пробуйте собирать пальцами ног мелкие предметы с пола.
Уделяйте этим занятиям не менее 20 минут ежедневно. Вам помогут контрастные ванны для ног, орошение ступней душем, использование согревающих или охлаждающих гелей. Через полтора месяца лечения, неприятные симптомы должны исчезнуть.
Мой муж страдает сахарным диабетом 2 типа. Вчера проходил обследование и ему назначили электронейрографию и электромиографию. Для чего нужны эти процедуры и как они проводятся?
Валентина С. 62 года, г. Домодедово
Возможно специалистов насторожили какие то симптомы и они решили более тщательно обследовать Вашего супруга. Такие процедуры проводятся для изучения работы нервов и мышц при подозрении на развитие диабетической нейропатии.
На коже закрепляют датчики или вводят в мышцы тончайшие электроды. Затем, с помощью слабого разряда электрического тока стимулируют нерв и изучают скорость распространения импульса и реакцию мышц.
Читать дальше…
Неврит лицевого нерва представляет собой заболевание, при котором поражается седьмой черепной нерв, а воспаление приводит к нарушению и утрате его функций. Лицевой нерв состоит из пары седьмых черепных нервов, которые отвечают за двигательную активность мышц лица. Обычно поражение возникает только с одной стороны, а при этом полностью парализуется мимическая мускулатура.
Нерв находится в собственном канале, и когда он воспаляется, появляется отек лица. А если канал слишком узкий, нерв ущемляется, нарушается его кровоснабжение, что приводит к утрате основных функций нерва.
Почему появляется неврит лицевого нерва?
Установить точную причину неврит практически всегда невозможно. Но можно установить факторы, провоцирующие лицевой неврит:
- Нарушение метаболизма или системные заболевания. Организм сильно слабеет и его иммунная система не может справиться даже с самым небольшим воспалением.
- Сильное местное переохлаждение. В некоторых случаях для проявления симптомов лицевого неврита достаточно проехаться в машине с открытым окном или посидеть под кондиционером.
- Трещины или переломы основания черепа и челюсти.
- Последствия перенесенной вирусной инфекции.
- Хронические воспалительные заболевания ЛОР-органов (например, отит). Лицевой неврит также могут спровоцировать операции для удаления гнойных поражений из ЛОР-органов.
Классификация невритов лицевого нерва
Существует несколько видов лицевого неврита. Первичный, к примеру, возникает при переохлаждении, а вторичный появляется как осложнение после воспалительного заболевания. Но существуют и другие отдельные формы неврита:
- При «свинке» (эпидемическом паротите) неврит может возникнуть как с одной, так и сразу с двух сторон. Болезнь сопровождается сильным повышением температуры, увеличение околоушных слюнных желез и сильной интоксикацией.
- Синдром Ханта. В этом случае неврит возникает как осложнение после опоясывающего лишая. Лицевой неврит сочетается с другими проявлениями болезни: на языке, слизистой горла и рта появляется сыпь. В некоторых случаях она может возникнуть и на ушных раковинах. Неврит лицевого нерва вызывает вирусное поражение ганглия, который расположен в непосредственной близости от нерва, регулирующего мимическую деятельность. Первыми проявлениями болезни считаются стреляющие боли в ухе, позже лицо теряет симметричность, язык теряет чувствительность, может появиться горизонтальный нистагм, звон в ушах и головокружение.
- Неврит при отите возникает при проникновении инфекции в канал лицевого нерва. Болезнь сопровождается сильными и резкими болями в ухе.
- Неврит при боррелиозе всегда возникает с двух сторон. Болезнь сопровождается сильным жаром, эритемой и симптомами неврологического поражения.
- Синдром Мелькерсона-Розенталя является наследственной болезнью. Она встречается очень редко и характеризуется сильными приступами, во время которых и появляется отек и неврит лица, а также складчатость языка.
Признаки неврита
Симптомы неврита лицевого нерва начинают проявляться медленно, и постепенно нарастают:
- На первом этапе болезни появляется боль за ушной раковиной;
- Уже через несколько дней лицо теряет симметричность, уголок рта с одной стороны опускается, а носогубная складка сглаживается;
- Пациенту не удается закрыть глаз на пораженной стороне, а при попытке сделать это глазное яблоко поворачивается вверх;
- Нарушается мимика: пациент не может сложить губы трубочкой, улыбнуться, оскалить зубы, зажмуриться или поднять брови;
- С пораженной стороны лица веко широко открыто, а глазное яблоко как бы выставлено вперед. Обязательно видно полоску склеры между нижним веком и глазным яблоком («заячий глаз»).
Лицевой нерв состоит из нескольких пучков, каждый из которых отвечает за движение определенных мышц лица. Поэтому симптомы неврита лицевого нерва, которые требуют немедленного лечения, также включают:
- Сильное слюнотечение;
- Нарушения слуха (гиперакузия): все звуки кажутся слишком резкими или громкими;
- Передняя часть языка теряет чувствительность;
- Сухость глазных склер, или наоборот слезотечение;
- Очень часто наблюдается интересная особенность: в обычное время глаза пациента сухие, а во время приема пищи в больших количествах начинают выделяться слезы.
Диагностические методы
Поскольку симптомы заболевания весьма яркие и специфические, определить неврит лицевого нерва несложно. В некоторых случаях при неясной клинической картине назначают дополнительные обследования: МРТ (чтобы выявить болезнь, спровоцировавшую неврит), электромиографию.
Чтобы точно узнать, что пациент страдает от лицевого неврита, врачи обычно просят поднять брови, улыбнуться, имитировать задувание свечи или зажмуриться. Если у больного действительно неврит, он не сможет полноценно выполнить эти действия, а в процессе будет наблюдаться сильная асимметрия лица. Чтобы определить степень чувствительности кончика языка, его слегка покалывают.
Способы лечения лицевого неврита
После определения типа болезни и провоцирующего фактора, назначают лечение лицевого неврита. Если заболевание вторичное, то первым делом нужно устранить источник воспаления.
Для лечения неврита лицевого нерва используют и такие методы:
- Для снятия воспаления на начальном этапе назначают прием глюкокортикостероидов (Метипред, Дексаметазон, см. мази от боли в спине).
- Если воспаление и отек сопровождается сильной болью, врач назначает прием негормональных противовоспалительных средств (Нимесулид, Мовалис).
- Для улучшения кровотока к пораженному нерву назначают сосудорасширяющие препараты. К препаратам данной группы относят Фуросемид, Триампур.
- Поскольку неврит сопровождается сильным отеком, необходимо принимать средства для его снятия, например, мочегонные препараты.
- Больным довольно часто назначают прием витамина В в инъекциях для улучшения обменных процессов в тканях.
- Если лечение сопровождается медленным восстановлением двигательных функций нервов, начинают прием антихолинэстеразных средств (например Прозерин).
Чтобы быстро избавиться от болезни, нужно не только принимать лекарственные препараты, но и проводить разнообразные процедуры для восстановления двигательной активности нерва и мышц лица:
- Физиотерапевтические процедуры используют с первых дней болезни (бесконтактные тепловые процедуры). После пяти дней начинают использовать и контактные согревающие методы (парафин). Также можно пройти курс УВЧ, облучение ультразвуком с гидрокортизоном. Минимальный курс физиотерапевтических процедур составляет 8-10 занятий.
- Массаж при неврите лицевого нерва можно проводить и самостоятельно, и в кабинете у специалиста. При проведении самомассажа нужно учитывать несколько рекомендаций:
- Руки кладут на часть лица перед ушной раковиной. Мышцы начинают массировать и тянуть: на здоровой части лица вниз, а на пораженной – вверх;
- Закрыть глаза и проводить круговые движения век: на здоровой части сверху к наружной стороне и вниз, а на больной снизу вверх и с внутренней стороны к наружной.
- Указательными пальцами дотрагиваются до крыльев носа и начинают поглаживать: здоровую часть сверху вниз, а пораженную в обратном порядке.
- Пальцами разглаживаем уголки рта: здоровую часть от носогубной складки до подбородка, больную – наоборот.
- Мышцы над бровями нужно массировать в разных направлениях. Со здоровой стороны к переносице и вниз, а на пораженной – к переносице и вверх.
- Иглоукалывание при лицевом неврите позволяет значительно ускорить процесс выздоровления. Однако, важно учитывать, что это весьма специфическая процедура, которую должен проводить квалифицированный специалист. Во время процедуры на определенные участки лицевых нервов воздействуют тонкими иглами, которые раздражают нервные волокна.
- Гимнастику нужно делать по двадцать минут несколько раз в день. Чтобы правильно делать упражнения, нужно встать перед зеркалом и сосредоточиться на работе мышц лица. Во время выполнения гимнастики здоровую часть лица придерживают рукой, чтобы ее мышцы не принимали участие в процедуре. Для борьбы с лицевым нервом можно делать такие упражнения:
- Совершать движения языком по кругу (между зубами и щекой);
- Сильно зажмуриваться на 15 секунд;
- Складывать язык трубочкой, слегка приоткрывать рот и совершать вдохи-выдохи;
- Максимально высоко поднять брови и веки вверх и зафиксировать их в таком положении на несколько секунд;
- Надевать щеки и задерживать дыхание на 15 секунд;
- Нахмуриться и замереть в таком положении;
- Положить за пораженную щеку орех и попытаться разговаривать так;
- Медленно совершать раздувающие движения крыльями носа;
- Попытаться широко улыбнуться, при этом не открывая рта и произнося звук «и»;
- Совершать медленные вдохи, сдавливая пальцами крылья носа, чтобы противостоять потоку воздуха;
- Максимально широко улыбнуться: так, чтобы было видно коренные зубы.
- Народные средства не считаются эффективными, а в некоторых случаях могут даже привести к ухудшению состояния больного. Некоторые пациенты используют компрессы на основе отвара ромашки, растирания из экстрактов трав или мази, но эти методы не способны принести желаемого эффекта.
- Оперативное вмешательство используют только в том случае, если после 10 месяцев консервативного лечения не удалось добиться положительного результата. Для проведения операции у пациента берут часть нерва с ноги и подшивают одну его часть к нерву со здоровой стороны, а вторую – к мышцам на пораженной части лица. Такую операцию можно проводить не позже, чем через год после начала заболевания, поскольку на более поздних сроках происходит необратимый процесс атрофии мимических мышц.
Профилактические методы и прогноз относительно выздоровления
Полное излечение после неврита лицевого нерва наступает лишь в случае своевременного и адекватного лечения. Последствия могут включать слабую мимику с пораженной части лица. Если положительный эффект полностью отсутствует через три месяца лечения, вероятность выздоровления значительно снижается.
Для профилактики лицевого неврита нужно обязательно избегать сквозняков и своевременно лечить воспалительные заболевания ЛОР-органов.
Статья про неврит лицевого нерва также доступна на украинском языке: «Неврит лицьового нерва: лікування, симптоми, причини».
VK
OK
Мой Мир
Google+
Source: medprice.com.ua
