Поражение пальцев рук при диабете

Сегодня речь пойдет про очередное осложнение, к которому может привести сахарный диабет, – мы поговорим про синдром диабетической руки. Про синдром диабетической стопы слышали многие, а вот про то, что при диабете могут страдать руки, известно не всем.

Такое поражение рук при диабете именуют диабетической хайропатией, хотя в различной медицинской литературе можно встретить и другие названия (синдром ограниченной подвижности суставов, диабетическая хайроартропатия, рука праведника и т. д.).
Данный симптомокомплекс удается обнаружить у 20-25% больных с 1 типом диабета при стаже болезни более 5 лет. При втором типе его выявляют примерно у 55-60% больных спустя 3 года после момента постановки диагноза.
ЗАПОМНИТЕ!
При хайропатии наблюдается затруднение разгибания и сгибания суставов рук, которое связывают с хронически высоким уровнем сахара в крови.
Диабетическую хайропатию часто воспринимают не как осложнение диабета, а как ранний предвестник их возникновения. Такие диабетические поражения тканей и органов, как нефропатия, ретинопатия, нейропатия, синдром диабетической стопы обычно дают о себе знать спустя некоторое время после поражения рук. Если верить статистике, риск развития указанных осложнений у больных с хайропатией возрастает в 8 раз!
Есть ли у Вас диабетическая хайропатия?
Диагностировать наличие этого синдрома совсем не сложно. Все что нужно сделать, это попросить человека сомкнуть ладони вместе. При этом предплечья обеих рук должны располагаться параллельно полу.
Если он выполнит задание “на пять”, то есть полностью сложит ладонные поверхности кистей вместе, можно отвергнуть наличие диабетической хайропатии. Если же обнаружится неполное смыкание пальцев и ладоней, то это будет говорит в пользу синдрома диабетической руки.
Есть еще один вариант проверки наличия этого синдрома. Для его осуществления делается отпечаток на бумаге ладони пациента. При наличии у него диабетического поражения рук, на бумаге отпечатаются только кончики пальцев и небольшой участок ладони, а не вся кисть.
Стадии развития диабетической хайропатии
Для того, чтобы легче было описывать течение диабетической хайропатии, была разработана специальная классификация Бринка-Штаркмана. Согласно ей, различают 6 стадий синдрома:
- стадия 0 – патологии нет;
- стадия 1 – подвижность суставов рук в норме, однако наблюдается утолщение кожи на руках;
- стадия 2 – наблюдается нарушение процесса разгибания в мизинце;
- стадия 3 – поражаются и другие пальцы рук, причем процесс может быть двусторонним;
- стадия 4 – отмечается вовлечение в процесс суставов кистей;
- стадия 5 – в процесс вовлекаются и другие суставы.
Как можно понять из вышеописанной классификации, ранее всего происходит изменение кожи кистей: появляется сухость, уплотнение, шелушение, кожа утолщается и становится восковидной.
Далее происходит поражение суставов мизинцев, в результате чего они плохо разгибаются. В последующем, при сохранении стойкой гипергликемии, процесс только прогрессирует, и происходит все то, о чем говорилось в классификации.
Конечно, наличие диабетической хайропатии не так опасно, как поражение ног при диабете (синдром диабетической стопы), когда зачастую приходится ампутировать конечности. Но все же необходимо вовремя обратить внимание на этот симптомокомплекс для того, чтобы в будущем избежать ограничений в подвижности и болей в руках, которые ни к чему хорошему, кроме как к дискомфорту, не приведут.
Кроме этого, наличие хайропатии всегда указывает на плохую компенсацию болезни, частые скачки сахара и высокий риск развития поздних осложнений заболевания. Поэтому если Вы обнаружили у себя симптомы диабетической руки, срочно на контроль и пересмотр общей схемы терапии, а также режима физической активности!
Как лечить хайропатию при диабете?
В настоящее время полностью устранить имеющееся поражение кистей, к сожалению, невозможно. Однако можно значительно облегчить течение синдрома назначением специальных укрепляющих упражнений для рук. Все рекомендации обычно даются со стороны врача-ортопеда.

Выполнять упражнения нужно регулярно, в течение продолжительного периода времени, благо для этого не нужно посещать специальные кружки, вполне подойдет домашняя обстановка, было было желание у диабетика. Для снижения болевого синдрома и напряжения в суставах и связках применяются специальные гели.
Другие поражения рук при диабете
Помимо хайропатии, диабет может приводить к развитию других поражений рук. А потому знать о них обязательно!
- Тендовагинит, то есть воспаление влагалища сухожилия, является, пожалуй, одним из самых распространенных заболеваний запястья и кистей. Болезнь проявляется возникновением специфического хруста во время движения кистей, и болями по ходу сухожилий. При этом появляется отек пораженной области, а иногда может наблюдаться блокировка пальца в каком-либо положении. Лечение тендовагинита включает физиотерапевтические процедуры, отдых конечности, инъекции стероидов и воздействие холода и тепла. При сильных болях назначают НПВС (ибупрофен, вольтарен и др.).
- Контрактура Дюпюитрена характеризуется поражение пальцев рук (часто 4 и/или 5 пальца). При этом кожа на пальцах как бы втягивается в ладонь. Причина этой патологии все еще изучается. Считается, что она имеет наследственный генез. Но достоверно доказано, что плохое течение диабета может спровоцировать ее развитие. При контрактуре Дюпюитрена на соединительной ткани ладоней образуются узлы, которые со временем приводят к сокращению тканей пальцев и ладоней. Лечение контрактуры осуществляется хирургическим путем, медикаментозное лечение малоэффективно.
- Туннельный синдром, являющийся результатом повреждения артерий и сухожилий запястья, а также срединного нерва, что проявляется появлением онемения, болей, жжения и покалывания в руках. Очень часто при развитии этого синдрома у больного диабетом его ошибочно воспринимают за нейропатию. При прогрессировании процесса происходит повреждение нервов запястья, и может развиться хроническая слабость пораженной конечности. Лечение в тяжелых случаях хирургическое. В большинстве же случаев удается стабилизировать процесс назначением специальных упражнений, увеличением подвижности руки, ношением специальных шин и приемом кортикостероидных препаратов.
Все указанные в этом разделе поражения рук могут наблюдаться и при отсутствии диабета, однако не забывайте, что высокий сахар является важным фактором в их возникновении.
Оставь комментарий, и получи ПОДАРОК!
Поделиться с друзьями:
Читать на эту тему ещё:
Источник
Каждая из наших рук состоит, по меньшей мере, из 27 костей (их число может варьировать среди людей), множества суставов, а также из более чем 100 связок! В 50-х годах прошлого века исследователи впервые начали осознавать, что люди с диабетом склонны к некоторым заболеваниям, поражающим руки. С тех пор врачи узнали много об этих болезнях, многие из них весьма успешно лечатся. Но в данной теме еще много неизведанного. К наиболее распространенным у людей с диабетом заболеваниям верхних конечностей, объединенных термином «хайроартропатия», относят:
- Карпальный туннельный синдром
- Стенозирующий тендовагинит («палец на спусковом крючке», «защелкивающий палец»)
- Ограниченную подвижность суставов
- Контрактуру Дюпюитрена.
Каждое из этих 4 заболеваний также встречается и у людей без диабета, но реже. Люди с сахарным диабетом 1 типа подвержены им в большей степени, чем пациенты со 2 типом. Исследования показывают: чем больше длительность диабета, тем больше риск развития хайропатии. По данным одного крупного исследования, заболевания рук встречаются у 2 из 3 участников с диабетом 1 типа длительностью более 30 лет.
Точная причина развития хайропатии при диабете до конца не ясна. Есть несколько теорий. Общим механизмом развития является чрезмерный синтез белка коллагена, из которого состоят сухожилия, суставы, связки в руках и в других частях тела. При неудовлетворительном контроле глюкозы крови происходит гликирование коллагена: молекулы глюкозы соединяются с коллагеном, тем самым делая его толще.
Карпальный туннельный синдром
Это состояние вызвано сужением срединного нерва утолщенной связкой, которая проходит по всей ладони. Диабет встречается в 5- 16 % всех случаев тоннельного синдрома. Эта связь объясняется довольно просто: связка утолщается из-за гликирования коллагена, что приводит к сдавлению нерва. Другая причина состоит в том, что при диабетической нейропатии повреждаются непосредственно нервы верхних конечностей, что делает их более восприимчивыми к проявлениям туннельного синдрома.
Как проявляется туннельный синдром?
Характерно онемение или покалывание в пальцах, как правило, в ночное время. Ночью это происходит потому, что именно в это время уменьшен приток крови с питательными веществами к руке, и сжатый связкой нерв начинает «голодать». По мере прогрессирования болезни, любой вид деятельности, который включает в себя определенное положение рук в течение длительного периода времени, например, вождение автомобиля или разговор по мобильному телефону, может инициировать покалывание.
Лечение
Энергичные движения рукой для усиления кровообращения; растяжка и упражнения для укрепления мышц и связок; хирургическое лечение.
Стенозирующий тендовагинит или «защелкивающий палец»
Характеризуется ущемлением сухожилий мышц-сгибателей или разгибателей пальцев в просвете соединительнотканных каналов. Встречается у людей разных возрастных групп, может поражать все пальцы кисти (в области кольцевидных связок чаще 1, реже 3 и 4, крайне редко 2 и 5 пальцев) на разных уровнях. Затрудненное разгибание пораженного пальца сопровождается своеобразным «щелчком» в момент проскальзывания утолщенного сухожилия сгибателя через просвет кольцевидной связки или невозможностью разогнуть палец полностью.
Лечение
Инъекции стероидных препаратов; хирургическое вмешательство;
Ограниченная подвижность суставов
В 1974 году доктор Arlan Rosenbloom описал безболезненное состояние рук у детей 7 -18 лет, которых он наблюдал в диабетических лагерях. Ограниченная подвижность суставов – это безболезненные, симметричные контрактуры, поражающие, в первую очередь, пальцы кисти. Чтобы выявить этот синдром, сомкните ладони вместе (как при молитве). При данном заболевании вы обнаружите неполное смыкание пальцев и ладоней. Ограниченная подвижность суставов чаще встречается у людей с диабетической ретинопатией и нейропатией и связана с гликемическим контролем.
Лечение
Хирургическое (операция на каждом пальце!), но не обязательное.
Контрактура Дюпюитрена
Это безболезненное рубцовое перерождение и укорочение ладонных сухожилий, приводящее к сгибательной деформации и утрате функции кисти. Проявляется нарушением способности разгибать пальцы, уплотнением кожи на ладонях. Симптомы контрактуры Дюпюитрена:
• На коже ладоней появляются узелки и уплотнения;
• Под кожей появляются тяжи, которые медленно и постепенно уплотняются;
• Пальцы, стянутые тяжами, плохо разгибаются;
• Снижается чувствительность пальцев.
Возможные причины контрактуры Дюпюитрена – гликирование коллагена, наследственность.
Лечение
Хирургическое. Тем не менее, частота рецидивов чрезвычайно высока.
Источник
Кожа больных диабетом подвергается своеобразным изменениям общего характера. При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают мозоли, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются.
Некоторые дерматологические проявления могут выступать в качестве «сигнальных признаков» еще не установленного диагноза «сахарный диабет». Как правило, о заболевании свидетельствуют кожный зуд, сухость слизистых и кожи, рецидивирующие кожные инфекции (кандидоз, пиодермии), диффузное выпадение волос.
Этиология кожных поражений при диабете безусловно связана с нарушениями углеводного обмена. Для предотвращения развития осложнений пациентам необходимо постоянно контролировать уровень сахара в крови. Чем ближе этот показатель к «недиабетическому», тем меньше вероятность появления и развития осложнений.
Сухость кожи при сахарном диабете
При повышенном уровне сахара (глюкозы) в крови организм больного диабетом выделяет избыточное количество мочи и теряет жидкость. Это значит, что обезвоживается и кожный покров: кожа становится сухой и шелушащейся. Нарушается работа сальных и потовых желез. Возникает неприятный зуд, образуются трещины, повышается риск развития кожных инфекций.
Соблюдение правил гигиены кожи позволяет предотвратить кожные поражения. Но больной коже не подходят обычные косметические средства, например, туалетное мыло: оно понижает кислотность кожи, уменьшая ее сопротивляемость к микробам. Поэтому умываться, мыть руки и ноги надо рН-нейтральным мылом. А лицо вообще лучше очищать водными лосьонами или косметическим молочком.
Большое внимание следует уделять коже кистей и стоп. Поддержание чистоты кожных покровов, использование специальных увлажняющих и смягчающих косметических средств является необходимой ежедневной процедурой для больных диабетом. Наиболее эффективными являются косметические средства, содержащие мочевину.
Гиперкератоз при сахарном диабете
Гиперкератоз (избыточное образование мозолей) является одной из основных причин образования диабетических язв. При ношении тесной обуви постоянное давление на определенное место может вызвать образование мозоли. Обычно они возникают на подошве (натоптыши), на верхней поверхности пальца, иногда — на боковой стороне и в межпальцевом промежутке. Образовавшаяся мозоль давит на кожу, вызывая кровоизлияние под ней, которое впоследствии может привести к образованию трофической язвы. Сухость кожи зоны пяток приводит к ее ороговению, появлению трещин, которые доставляют много неудобств при ходьбе и также могут инфицироваться.
Пациенты с сахарным диабетом должны носить удобную, лучше всего специальную ортопедическую обувь, чтобы избежать деформации стоп, образования мозолей и потертостей. Уже сформировавшуюся мозоль ни в коем случае нельзя срезать или распаривать ногу в горячей воде. Запрещено использовать мозольную жидкость и пластыри. Средством выбора в таких случаях являются специальные смягчающие и увлажняющие кремы, содержащие большое количество (около 10%) мочевины. Применять их лучше всего 2-3 раза в день: наносить на чистую кожу, желательно после обработки пемзой, и следить за тем, чтобы крем не попал в область между пальцами.
Трофические язвы при сахарном диабете
Диабетические язвы появляются, когда инфицированные ранки не были пролечены правильным образом. При образовавшихся трофических язвах больные сахарным диабетом проходят лечение в кабинете «Диабетической стопы». Общие принципы лечения заключаются в использовании современных перевязочных материалов (альгинаты, повязки из полиуретановой пены, гидрогели и т.п.), регулярной обработке раны не содержащими спирта антибактериальными средствами и грамотном применении антибиотиков.
Инфицирование порезов и мелких поражений кожи при сахарном диабете
У больных сахарным диабетом зачастую возникает инфицирование кожи в местах инъекций инсулина и забора крови на анализ. Мелкие порезы кожи при подстригании ногтей также могут стать входными воротами инфекции. Из-за нарушения нервной проводимости (диабетическая нейропатия) у больных диабетом снижена болевая чувствительность, и даже серьезные повреждения кожи могут остаться незамеченными, что приведет в конечном итоге к инфицированию. Поэтому больные сахарным диабетом уделяют значительное внимание состоянию кожи, проходят специальное обучение по программе «Диабетическая стопа».
Для обработки мелких ранок ни в коем случае нельзя рекомендовать использовать спиртосодержащие растворы (йод, бриллиантовый зеленый) или раствор перманганата калия. Лучше всего обработать перекисью водорода, фурацилином, хлоргексидином или нанести специальные косметические средства, содержащие антибактериальные компоненты. При появлении признаков воспаления (его признаками являются покраснение, отек, болезненность) больному следует немедленно показаться врачу.
Грибковое поражение ногтей и кожи (микоз) при сахарном диабете
Источником грибковой инфекции является попадание на кожу возбудителей микозов. Ослабление иммунной защиты у больных диабетом приводит к тому, что грибок начинает активно размножаться. Поражения грибковыми инфекциями у больных с сахарным диабетом встречаются в 2 с лишним раза чаще, чем у здоровых людей.
Микоз ногтевой пластины (онихомикоз) проявляется изменением цвета ногтя, ее утолщением или расслоением. Утолщенный ноготь создает дополнительное давление на палец в обуви, в результате может образоваться диабетическая язва. Для уменьшения толщины ногтя пациенты с диабетом регулярно проводят механическую обработку пластины: шлифовку пилкой или пемзой.
Зуд, раздражение в складках кожи или в межпальцевом пространстве свидетельствуют о наличии грибкового поражения кожи. Для профилактики возникновения микозов кожи можно рекомендовать пациентам ежедневное применение косметических кремов, содержащих фунгицидные и антибактериальные комплексы. Грибковые инфекции прекрасно лечатся современными препаратами, как пероральными, так и для местного применения при условии, что они не повышают влажность между пальцами.
Для больных диабетом характерны повышенная потливость, нарушения терморегуляции, особенно в складках кожи, в результате чего возникают опрелости. Для предотвращения развития грибковой инфекции места с опрелостями рекомендуется обрабатывать тальком или профилактическими кремами, содержащими окись цинка.
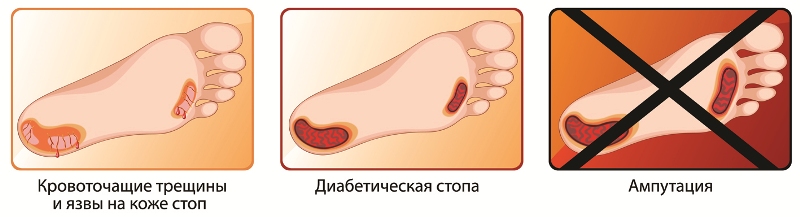
Синдром диабетической стопы
Общеизвестно, что при диабете риск поражения стоп значительно выше, чем у других людей. Синдром диабетической стопы (СДС) — комплекс гнойно-деструктивных поражений нижних конечностей при диабете — является одним из серьезных осложнений сахарного диабета, часто приводящим к ампутации ноги. Достаточно красноречиво об этом свидетельствует хотя бы тот факт, что риск развития гангрены стоп у больных с диабетом выше в 10-15 раз.
При поражении периферических нервных окончаний кожа ног перестанет ощущать боль, изменения температуры, прикосновения. Это грозит высоким риском травмы. Больной может наступить на острый предмет, получить ожог, натереть ногу — и не почувствовать этого. Нарушения капиллярного кровотока (микроангиопатия) резко снижают способность раны заживать.
К проявлениям СДС относятся: трофические язвы; хронические, долго незаживающие гнойные раны; флегмоны стопы; остеомиелит костей стопы; гангрены одного или нескольких пальцев, всей стопы или ее части. Лечение диабетической стопы очень сложное и затратное, зачастую больные приходят к врачу уже на такой стадии развития осложнения, что спасти жизнь может только ампутация. Поэтому очень важно, чтобы пациенты знали, что раннее обращение к врачу, профилактика кожных поражений и осуществление ухода за ногами является необходимыми мероприятиями для предотвращения инвалидизации.
Забота о ногах при диабете значительно отличается от обычной гигиены у людей без сахарного диабета. Главным моментом лечения диабетической стопы является коррекция уровня сахара в крови, поэтому лечение проводит, как правило, хирург вместе с эндкринологом. Без коррекции углеводного обмена добиться хороших результатов в лечении инфекционных заболеваний кожи практически невозможно.
Для пациентов разработаны специальные правила по уходу за ногами, в поликлиниках работают кабинеты или отделения «Диабетической стопы».
Сегодня больные сахарным диабетом могут найти в аптеках все необходимое для специального ухода за кожей. Достаточный выбор дорогих импортных и эффективных, но доступных российских средств поможет сделать тщательный уход за кожей при сахарном диабете хорошей привычкой, улучшить качество жизни больных и избежать развития ряда серьезных осложнений.
Редакция благодарит специалистов компании АВАНТА за помощь в подготовке материала.
Источник
