Повышен аппетит при сахарном диабете 2 типа
Это состояние называется полифагия и, по сути, – это «чрезмерный голод». Такое явление очень часто встречается у людей с диабетом.
Что такое полифагия?
Полифагия – это медицинский термин, обозначающий «чрезмерный голод», и это один из трех хорошо известных признаков диабета, которые начинаются с буквы «п»:
•полидипсия: необъяснимая и неутолимая жажда;
•полиурия: увеличение потребности в мочеиспускании;
•полифагия: повышение аппетита.
Хотя к полифагии могут быть склонны люди без диабета, при нарушении обмена глюкозы это особенно распространено. Это происходит из-за влияния на аппетит , как высоко, так и низкого уровня сахара.
Что провоцирует полифагию?
Определить точную причину полифагии при диабете может быть непросто. Есть причины, которые связаны с диабетом, еще больше причин, которые не имеют отношения к диагнозу.
Причины полифагии, связанные с диабетом:
• Гипергликемия (высокий уровень сахара в крови)
• Гипогликемия (низкий уровень сахара в крови)
• Гипертиреоз (сверхактивная щитовидная железа)
Далее мы углубимся в эти 3 распространенные причины чрезмерного голода.
Голод на фоне гипергликемии
Гипергликемия – это «высокий уровень сахара в крови». В среднем, все, что 7-7,7 ммоль/л, считается «выше нормы». Однако, побочный эффект в виде голода обычно наблюдается, когда уровень сахара в крови превышает отметку 13,8 ммоль/л. Чем дольше сахара повышены, тем сильнее тянет поесть.
Эта причина полифагии особенно неприятна, потому что чем больше вы едите, тем выше уровень сахара в крови, что опять усиливает голод. Это порочный круг, в котором телу нужна не еда, а инсулин.
Причина в том, что хоть в крови и находится много глюкозы, она не используется клетками, а организм распознает это, как недостаток питательных веществ и мы начинаем испытывать чувство голода.
Решение
Поистине, решение состоит в том, чтобы удерживать нормальный уровень сахара в крови. Многим очень трудно сопротивляться желанию поесть, когда уровень сахара в крови постоянно превышает 11 или 13 мм/л. Мозг просто выпрашивает еще еды.
Если ситуация возникает часто, нужно проконсультироваться с врачом, чтобы адаптировать свою терапию. Пребывание в постоянной гипергликемии – не нормальный ход вещей и показатель того, что терапия подобрана неправильно или вы допускаете ошибки. Нужно понять причину состояния и вместе с врачом прийти лучшему решению.
Например, последние исследования показывают, что даже при 1 типе диабета может быть полезна комбинация инсулина и сахароснижающих препаратов.
Подобрать терапию может только врач, но вы сами должны инициировать такой разговор.
Читайте по этой теме больше:
Невосприимчивость к инсулину при диабете 1 типа возможна?
Резистентность к инсулину при диабете 1 типа: нужен ли нам метформин?
Использование инсулинорезистентной диеты для контроля диабета 1 типа
Голод на фоне гипогликемии
Гипогликемия (низкий уровень сахара в крови) является очень распространенной частью реальной жизни с диабетом. Такое состояние возникает и при использовании инсулина, и при приеме противодиабетических препаратов.
Объяснить голод на фоне гипогликемии проще простого – это сигнал от мозга о помощи.
У большинства тяга съесть все на свете начинается, когда уровень сахара в крови падает ниже 4,4-3,8 мм/л. Но это не обязательный рубеж. Ваш мозг полагается на доставку глюкозы каждую секунду, чтобы функционировать. В то время как многие другим системам вашего тела глюкоза в качестве источника энергии не настолько принципиальна, мозгу абсолютно глюкоза просто необходима. Именно поэтому голод может возникнуть еще в безопасных диапазонах гликемии ( например, при 5,5-4,9 мм/л), но с тенденцией к стремительному снижению.
Решение
Прежде всего, при возникновении риска гипогликемии вы должны правильно ее купировать, чтобы вернуться к здоровому уровню. Затем нужно проанализировать что стало причиной состояния, чтобы исключить это в будущем.
Чтобы при низком сахаре не поглощать все на своем пути, держите при себе быстродействующие углеводы для лечения низкого уровня сахара в крови. НИКОГДА не используйте низкий уровень сахара в крови в качестве предлога, чтобы съесть любимые вкусности. Используйте определенные и правильные продукты, как если бы они были «лекарством»! Идеально подходят специальные конфетки и гели от Dextro4, ГипоХИТ и HYPOFREE, пакетированные соки, газировка С САХАРОМ, карамель, сахар (можно с собой носить саше).
Лучший выбор для купирования гипогликемии
Если вы склонны к частым гипогликемиям, возможно причина кроется в слишком больших доза инсулина. В такой ситуации может возникать рикошетная гипергликемия, поэтому важно научиться не переедать при купировании низкого сахара.
Подробнее читайте: Нет высоким сахарам после лечения гипогликемии: ЛАЙФХАК
К вопросу правильной терапии при склонности к гипогликемии. Если первый шаг – научиться правильно купировать низкий сахар, то следующий шаг – работа с вашим врачом для корректировки доз инсулина или сахароснижающих лекарств, которые могут вызывать постоянные низкие уровни сахара в крови. Конечно, на сахар крови влияет много факторов, но если вы регулярно испытываете серьезные падения глюкозы, вероятно дело в терапии
Голод на фоне гипертиреоза (сверхактивная щитовидная железа)
Гипертиреоз (гиперактивная щитовидная железа) – это когда ваша щитовидная железа начинает вырабатывать гораздо больше гормонов, чем необходимо.
Гипертиреоз имеет несколько синонимов – диффузный токсический зоб, болезнь Грейвса, Базедова болезнь, болезнь Перри, болезнь Флаяни.
Заболевания щитовидной железы часто встречаются у людей с диабетом, поэтому важно, чтобы регулярно проходить диагностику. Измерять уровень гормонов щитовидной железы нужно один раз в год или если вы подозреваете какие-либо типичные симптомы. Например, когда у человека развивается гипер- или гипотиреоз, щитовидка заметно увеличивается.
Гормоны, вырабатываемые щитовидной железой, отвечают за то, как тело использует энергию. Именно поэтому каждая частичка тела в значительной степени зависит от сбалансированного производства этих гормонов.
Гипертиреоз может повлиять на сердце, кости, мышцы, менструацию, фертильность, безопасность для матери и ребенка во время беременности, массу тела и, конечно, аппетит.
Перепроизводство гормонов щитовидной железы приводит к сильному чувству голода. С усилением аппетита обычно увеличивается масса тела. Поэтому если вы заметили, что при нормальной компенсации у вас заметно усилился аппетит и вы стали набирать вес, обратитесь к своему врачу. Важно пройти комплексную диагностику, в т.ч. на уровень производства гормонов щитовидной железой.
Решение
Если диагностика подтвердила нарушение работы щитовидки, врач назначит прием «антитиреоидных» препаратов, которые помогают регулировать выработку гормонов. Есть несколько вариантов, и, подобно инсулину, их нужно постепенно подбирать вместе с врачом, чтобы найти правильную дозу
Другие причины полифагии, не связанные с диабетом
Если ни одна из причин чрезмерного голода, связанных с диабетом, не относится к вам, есть, безусловно, иные возможные причины:
• Расстройства пищевого поведения: булимия, анорексия
• Большое количество физической активности (адреналиновая зависимость спортсмена)
• ПМС (предменструальный синдром)
• Медикаменты: стероиды, антидепрессанты и др.
• Тревожные состояния
• Стрессы
• Недостаток сна
Полифагия – это не то же самое, что психогенное переедание!
Хотя оба состояния могут включать переедание, важно подчеркнуть, что полифагия – это не то же самое, что психогенное переедание.Переедание (психогенное переедание, приступообразное переедание, компульсивное переедание) определяется как эпизоды неконтролируемых приемов пищи, которые могут или не могут быть связаны с фактическим чувством голода. Переедание также обычно характеризуется потерей контроля во время эпизода переедания и чувством вины после эпизода.
Полифагия просто означает, что вы чрезмерно голодны. Это не обязательно включает умственное или эмоциональное влечение к еде.
 Люди с сахарным диабетом часто испытывают неконтролируемую тягу к сладкому и сильное чувство голода. В этой статье постараемся разобраться в причинах такого пищевого поведения.
Люди с сахарным диабетом часто испытывают неконтролируемую тягу к сладкому и сильное чувство голода. В этой статье постараемся разобраться в причинах такого пищевого поведения.
Гипогликемия
В первую очередь, человек, болеющий сахарным диабетом 2 типа длительное время и принимающий инсулинотерапию или сахароснижающие препараты сульфонилмочевины, стимулирующие секрецию собственного инсулина, должен убедиться в отсутствии гипогликемий на фоне лечения. Особое внимание надо обратить на те, которые можно и не почувствовать. Например, во время сна. Для этого необходимо более частое измерение уровня сахара крови на протяжении нескольких дней подряд, в том числе и в ночное время.
Регулярный самоконтроль уровня глюкозы – очень важный элемент в эффективном и безопасном лечении сахарного диабета. Ведь неблагоприятный гликемический профиль в течении длительного времени вызывает нарушения в распознавании как высоких сахаров, так и низких.
Гипогликемия на фоне лечения сахароснижающими препаратами может стимулировать аппетит и тягу к сладкому как компенсаторная реакция организма на низкий уровень глюкозы, которая, кстати, может длиться часами. Особенно в ночное время.
Инсулинорезистентность
Инсулинорезистентность (характерное состояние при сахарном диабете) – ещё одна из причин повышенного аппетита и тяги к сладкому.
Инсулинорезистентность – снижение чувствительности тканей (жировой, мышечной, печени) к инсулину. Это нарушает захват глюкозы в тканях, повышает продукцию глюкозы в печени, что приводит к гипергликемии, которая и стимулирует выработку инсулина. Гиперинсулинемия (повышенная выработка или введение большого количества инсулина извне) провоцирует желание съесть сладкое.
Как бороться с повышенным аппетитом?
В любом случае, решение проблемы – это не только адекватная медикаментозная терапия, но и сбалансированное питание с соблюдением режима бодрствования и сна, физических нагрузок.
Чувство голода – это самый естественный биологический стимулятор приёма пищи и важно отличать физиологическое чувство голода от аппетита.
- Бесконтрольный автоматический приём пищи необходимо предупреждать приёмом питьевой воды малыми глотками и ожидать не менее 20 минут. Поскольку центр аппетита и центр жажды расположены в одних и тех же участках гипоталамуса, то питьё воды может на некоторое время подавить аппетит.
- Если немотивированная тяга к еде не купируется, то возможно употребление низкокалорийных продуктов с очень медленным пережёвыванием. Также для сдерживания аппетита и правильного соотношения полиненасыщенных жирных кислот в рационе рекомендуется до основного приёма пищи съедать пару грецких орехов.
- Избегайте как очень длительных, и так и коротких промежутков в приёме пищи. Всё это может спровоцировать неоправданно больший приём пищи. Особенно это происходит при инсулинорезистентности.
- Необходимо достаточное количество белка в рационе, так как он является главным макронутриентом, ответственным за чувство насыщения. Важно, чтобы в каждый приём пищи был белок, в том числе и на завтрак. Многокомпонентный завтрак просто необходим. Показано, что даже один приём пищи с увеличенным соотношением белков/углеводов приводит к более выраженному чувству насыщения. И свой день надо начинать именно так.
- Также необходимо употреблять достаточное количество клетчатки (овощи, фрукты, продукты, обогащенные пищевыми волокнами). Приблизительно 30 граммов пищевых волокон в сутки. Они усиливают чувство насыщения и наполнения желудка. Фрукты при этом желательно употреблять не виде отдельных перекусов, а после основного приёма пищи. Это позволит снизить количество съедаемой пищи в последующие приёмы и снизит стимулирование голода фруктозой.
- Постарайтесь исключить из рациона продукты, возбуждающие аппетит (острые закуски, пряности, приправы).
Что еще может спровоцировать тягу к сладкому?
- Нехватка незаменимой аминокислоты – триптофана приводит к дефициту серотонина, что повышает потребность в сладких и мучных продуктах.
- Серотонин же является еще и предшественником мелатонина (гормона сна, который участвует в регуляции циклов сна). Недосыпание, некачественный сон – всё это влияет на аппетит и провоцирует переедание. Продолжительность и качество сна актуальны для всех, но особенно для пациентов с сахарным диабетом, что показало недавнее исследование, опубликованное в июле 2020 года. В исследовании участвовали 270 тысяч человек, за которыми наблюдали с 2004 по 2013 год. Поэтому необходимо помнить, что важно не только питание и физическая нагрузка, но и сон – не более и не менее 7-8 часов в сутки.
Как же можно повысить серотонин?
- Воздействие яркого света и физические упражнения (например, быстрая ходьба в солнечную погоду на свежем воздухе) нормализует процессы синтеза и обмена серотонина. Интересный феномен наблюдается у людей с избыточной массой тела – повышение физической нагрузки у них вызывает меньшее, чем у людей с нормальной массой тела, увеличение потребления пищи в ответ на повышение энергозатрат.
- Опять-таки, правильное питание и включение в рацион продуктов, содержащих триптофан (красная и чёрная икра, лосось, индейка, куриные яйца, твёрдые сыры, соя, орехи) поможет в регуляции аппетита, возникновении положительных эмоций, регуляции циклов сна через синтез серотонина и мелатонина.
- Существуют и фармакологические препараты, которые назначают врачи для формирования пищевого поведения и контроля за аппетитом.
- А вот применение пиколината хрома для снижения тяги к сладкому в экспериментах на животных повлиял на улучшение метаболизма глюкозы и липидов, но это не подтвердилось в клинической практике у людей. Кроме того, у людей длительный приём хрома вызывал побочные эффекты.
Кошель Ольга Васильевна, врач-эндокринолог
Другие статьи:
- Надо ли запрещать детям сладости, чтобы они не заболели диабетом?
- Инсулинорезистентность: что это такое и как с ней бороться?
- Сколько раз в день нужно есть, если у меня сахарный диабет?
Подписывайтесь!
Узнавайте свежую информацию первыми
Просмотров: 142
Светлана 07.01.2021 00:04:54 |
У меня сахар уже 15 лет, и в основном утром от 8 до 9.5 а к вечеру до 11 хотя постоянно ем одно и то же. Сейчас принимаю райзодег, но нет разницы что с уколом, что без него. Постоянно делаю над собой эксперименты. Если не ем 5 часов, сахар понижается до 6.если ем почаще он держится до 8 _9. Сама худею. Жажда никогда не мучала. Что это за диабет? Может совсем другое лечение надо? Где найти хорошего эндокринолога? |
Имя Цитировать |
Добавить новый комментарий
В этой статье в доступной форме описаны особенности инсулиннезависимого сахарного диабета, причины развития заболевания, его проявления на различных стадиях, современные подходы к диагностике и лечению:
- Суть диабета 2 типа
- Причины развития диабета 2 типа
- Симптомы и последствия сахарного диабета 2 типа
- Какие симптомы сахарного диабета 2 типа появляются первыми?
- Симптомы при средней и тяжелой степени заболевания
- Диагностика
- Методы лечения сахарного диабета 2 типа
- Можно ли вылечить диабет 2 типа без инсулина?
- Когда назначают лечение сахарного диабета 2 типа инсулином
- Можно ли вылечить диабет 2 типа навсегда?

Люди пожилого возраста с лишним весом – «мишень» для диабета 2 типа
Сахарный диабет 2 типа (СД2) встречается значительно чаще, чем диабет первого типа – эта форма заболевания диагностируется у 90% людей с повышенным содержанием сахара в крови (гипергликемией). Если раньше болезнь развивалась преимущественно после 40 лет, то сегодня диабет 2 типа значительно помолодел, а число больных ежегодно увеличивается в геометрической прогрессии. Образно говоря, мир захватила «пандемия» СД2. Коварная болезнь действует исподтишка, не давая о себе знать на начальных стадиях и постепенно превращая человека в инвалида.
Суть диабета 2 типа
Главное отличие диабета 2 типа – невосприимчивость клеток тела к действию гормона инсулина, т.е. их инсулинорезистентность. У здорового человека инсулин «дает команду» клеточным мембранам различных тканей «пропустить внутрь» глюкозу – основной источник энергии. У больного сахарным диабетом 2 типа клетки не воспринимают «команд» инсулина, и мембрана остается «на замке».
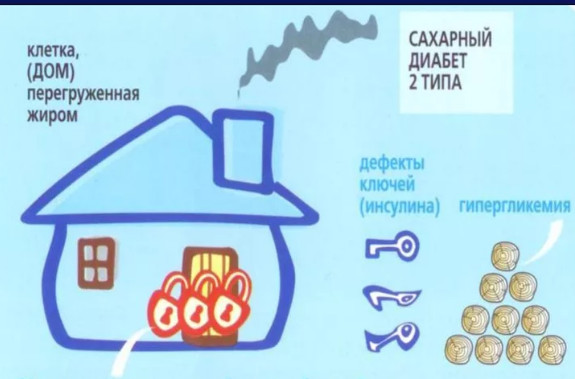
У больных с диабетом 2 типа инсулин не может открыть «замок» для глюкозы
В результате:
- Ткани различных органов не получают энергии, необходимой для нормального выполнения своих функций.
- Содержание глюкозы в крови превышает норму (возникает гипергликемия), что самым неблагоприятным образом отражается на способности главной жидкости нашего организма транспортировать кислород из легких в ткани, а углекислый газ – из тканей в легкие.
- Печень, в которой в норме всегда хранится «стратегический запас» глюкозы, реагирует на «просьбы о помощи» голодающих клеток скелетных мышц, мозга, сердца и др. И выбрасывает «припасенный» сахар в кровь, еще больше увеличивая его содержание в ней.
- Вырабатывающие инсулин «островки» в поджелудочной железе работают «на износ», реагируя на высокий сахар в крови. Со временем это приводит к их истощению и утрате своих секреторных функций.
Причины развития диабета 2 типа
Точные причины развития инсулинрезистентности пока не известны, но факторы риска сахарного диабета 2 типа достаточно хорошо изучены. Вероятность заболевания повышают:
- Наследственная предрасположенность. Плохой семейный анамнез – повод для беспокойства. Склонность к гипергликемии у детей и внуков диабетиков подтверждается многолетней статистикой. Если кто-то из ваших близких родственников болеет либо болел диабетом, необходимо учитывать это обстоятельство и стараться свести к минимуму действие внешних факторов, способных спровоцировать старт заболевания.
- Инфекционные болезни, гормональные и метаболические нарушения. Выявлена связь между гепатитом, поликистозом яичников, гипертонией, увеличенным содержанием глюкокортикостероидов, избытком «плохого» холестерина и развитием инсулинрезистентности.
- Диабет беременных (гестационный). Все беременные женщины обязательно сдают анализ крови на сахар. Не нужно считать это прихотью гинеколога или терапевта. Во время вынашивания плода у женщины могут возникать нарушения углеводного обмена, исчезающие после родов без какого-либо лечения. Гипергликемия осложняет течение беременности, поэтому будущие мамы с повышенным сахаром должны придерживаться специальной диеты. И хотя после родов уровень глюкозы в крови обычно нормализуется, нужно помнить о том, что гестационный диабет в анамнезе – один из факторов риска развития сахарного диабета 2 типа в климактерический период.

Беременным женщинам обязательно проверяют содержание сахара в крови
- Неправильное питание. Фастфуд, полуфабрикаты и готовые продукты с большим количеством «быстрых» углеводов, т.е. практически моментально превращающихся в глюкозу и всасывающихся из кишечника в кровь, сегодня превалируют в нашем рационе. Опасность таится даже в тех продуктах, которые позиционируются в качестве полезных. Так, например, экструзионная обработка овсянки значительно повышает количество сахара и расщепленного крахмала в хлопьях «Геркулес», поэтому их гликемический индекс не на много ниже, чем у картошки фри.
- Ожирение – риск диабета прямо пропорционален индексу массы тела. Чем больше степень ожирения, тем вероятнее сбой в гормональной регуляции метаболизма глюкозы. Наиболее опасны отложения жира по андроидному типу, то есть в области живота и верхней части тела, а также жировые скопления внутри брюшной полости (висцеральный жир).
- Стрессы. Еще в 19-ом веке, в смутное время экономических кризисов, диабет 2 типа получил меткое название – «болезнь биржевых маклеров». Было замечено, что ежедневно рискующие большими деньгами биржевики, а также другие люди, чей род деятельности был связан с постоянными стрессами, очень часто заболевали диабетом.
- Прерывистый, неглубокий ночной сон с недостаточной вентиляцией легких – еще одна причина нарушения обмена глюкозы и старта диабета 2 типа. Поэтому так важно знать и соблюдать правила здорового сна.
- Недостаточная физическая активность. Современный человек живет на больших скоростях. Чтобы везде успевать, мы пользуемся личным автомобилем, такси, общественным транспортом. Чтобы карьера была успешной – просиживаем у экранов компьютера по 10-12 часов. К счастью, в последнее время утренние пробежки и велосипедные прогулки, бассейн и занятия в спортзале стали модным мейнстримом. К сожалению, далеко не все понимают их важность и делают частью своей жизни. В отсутствии физических нагрузок обменные нарушения настигают человека в значительно более раннем возрасте – в том числе и поэтому инсулиннезависимый диабет «помолодел».

Сидячая работа и постоянное переутомление провоцируют развитие диабета 2 типа
- Важно! Сочетание вышеперечисленных факторов еще больше увеличивает риск диабета 2 типа. А наличие заболевания, в свою очередь:
- снижает толерантность сердечно-сосудистой системы к стрессам и физическим нагрузкам;
- уменьшает тонус и выносливость мышц;
- нарушает ночной сон и обмен веществ, превращая нормальное желание похудеть в практически нерешаемую задачу.
Симптомы и последствия сахарного диабета 2 типа
В отличие от диабета 1 типа СД2 развивается медленно и незаметно: легкая или умеренная гипергликемия в течение длительного времени (нередко – годами) вообще никак себя не проявляет. Однако выявить нарушение метаболизма глюкозы можно уже на бессимптомной стадии – случайно или во время планового профилактического обследования.
Если это удается сделать в самом начале, старт заболевания можно, как минимум, отложить, причем – без какого-либо лечения. Полноценный ночной отдых, уход от стрессов, снижение веса и коррекция рациона позволяют восстановить гормональную регуляцию, улучшить обмен веществ и на долгие годы забыть о проблеме.
Первые симптомы диабета 2 типа, как правило, возникают тогда, когда болезнь уже стартовала, гипергликемия носит стойкий характер и человек нуждается в сахароснижающей терапии.
Какие симптомы сахарного диабета 2 типа появляются первыми?
На первых порах повышение сахара в крови сигнализирует о себе следующими симптомами:
- сухостью во рту, жаждой, в результате чего человек пьет много жидкости;
- беспричинной слабостью и сонливостью – диабетики постоянно чувствуют себя невыспавшимися, быстро устают при физических и умственных нагрузках;
- учащенным мочеиспусканием, в том числе в ночное время;
- кожным зудом, который наиболее выражен на участках с истонченной кожей (например, в области промежности у женщин);
- булимией (ненормально высоким аппетитом);
- медленно и плохо заживающими ранами – у больного сахарным диабетом плохо заживают даже самые маленькие царапины;
У диабетика даже небольшая царапина может стать большой проблемой
- затуманенным зрением (пеленой перед глазами) вследствие поражения сосудов сетчатой оболочки глаза;
- онемением конечностей (проявления диабетической нейропатии).
Симптомы при средней и тяжелой степени заболевания
По мере прогрессирования диабета 2 типа симптомы становятся более выраженными, и к вышеперечисленным признакам присоединяются проявления нарушения работы различных органов.
Больше всего в глюкозе и кислороде нуждаются клетки мозга и сердца. Именно они первыми «попадают под удар», испытывая хроническое кислородное голодание и недостаток «топлива». Кроме того, избыток сахара в крови приводит к облитерации артериальных сосудов – они теряют эластичность и упругость (становятся «стеклянными»), просвет артерий сужается, на стенах появляются холестериновые бляшки. В результате у больных:
- повышается давление;
- нарушается сердечный ритм;
- значительно возрастает риск инфаркта и инсульта.

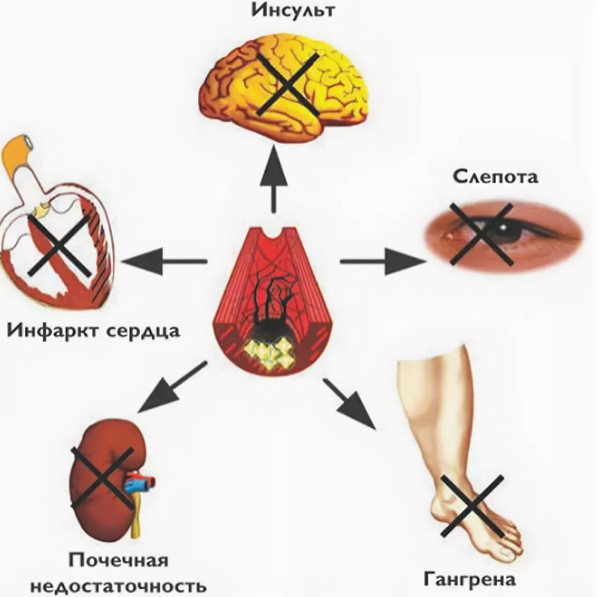
Диабет поражает сосуды, сердце, мозг, почки, нижние конечности
Не обнаруженная вовремя и неконтролируемая болезнь также поражает другие ткани и органы. У диабетиков страдают почки, печень, снижается устойчивость к инфекциям, развивается остеопороз, появляются трофические язвы на стопах и голенях. Любая простуда чревата серьезными осложнениями, а воспаление легких крайне плохо поддается лечению – в том числе и поэтому у людей с диабетом 2 типа ковид обычно протекает в тяжелой форме.
Диагностика
В современной клинической практике диагноз «сахарный диабет» устанавливается на основании результата анализа на гликированный гемоглобин (HbA1C). Попадая в кровь, молекулы глюкозы могут проникать внутрь эритроцитов и прочно связывается с рецепторами белка гемоглобина – гликировать его. Чем больше глюкозы в крови, тем больше ее молекул «оседает» на гемоглобине. Глюкоза удерживается на белке в течение 3-4 месяцев, мешая ему выполнять свою функцию – транспортировать кислород и углекислый газ.
Анализ на гликированный гемоглобин выявляет процент таких «длительно оккупированных» молекул. У здорового человека этот показатель не превышает 5,7%. Уровень гликированного гемоглобина от 5,7% до 6% сигнализирует о первых проблемах с метаболизмом глюкозы. При повышении HbA1C до 6,1%-6,4% говорят о предиабете, показатель выше этих значений свидетельствует о наличии заболевания.
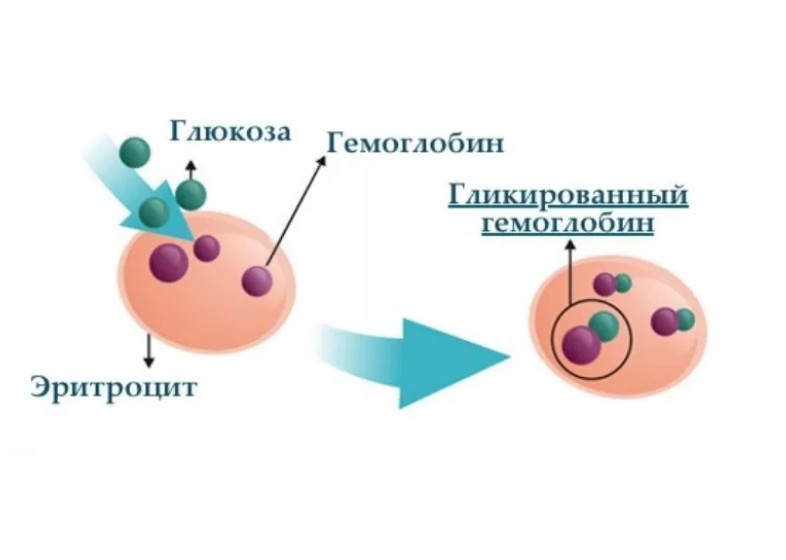
Глюкоза присоединяется к рецепторам гемоглобина и не дает ему выполнять свою «работу»
Зная процент гликированного гемоглобина, врач может не только поставить диагноз, но и контролировать течение болезни, при необходимости корректируя лечение.
При диабете 2 типа диагностика также включает оценку функции поджелудочной железы. От этого показателя зависит выбор методов сахароснижающей терапии.
Кроме того, у диабетиков определяют «липидную панель», оценивают состояние почек, глазного дна, периферических нервов и сосудов, при возможности и по необходимости – назначают суточное мониторирование артериального давления (САД) и кардиограммы (холтеровское мониторирование).
При понимании особенностей течения и грамотном лечении сахарного диабета 2 типа симптомы болезни теряют свою интенсивность, качество жизни человека улучшается, а риск тяжелых осложнений уменьшается.
Методы лечения сахарного диабета 2 типа
Лечение диабета 2 типа подбирается и проводится с учетом стадии болезни, состояния продуцирующих инсулин «островков Лангерганса» в поджелудочной железе и сопутствующих патологий.
При уровне HbA1C от 5,7% до 6% можно обойтись только коррекцией рациона и образа жизни. Нормализовать обмен глюкозы и избежать старта заболевания в абсолютном большинстве случаев позволяет:
- снижение употребления сахара и быстрых углеводов;
- повышение качества ночного сна;
- коррекция веса;
- длительные пешие прогулки, посещение бассейна, тренажерного зала;
- устранение источника постоянных стрессовых ситуаций (при необходимости – вплоть до смены работы, места жительства и т.д.).
В последнее время ведущие западные диабетологи настойчиво советуют таким пациентам совмещать вышеперечисленные меры с приемом лекарств, работающих по двум направлениям:
- возвращающим мышечным клеткам способность реагировать на инсулин и использовать глюкозу для своей жизнедеятельности;
- замедляющим и предотвращающим всасывание легко усваиваемых углеводов в кишечнике.
Можно ли вылечить диабет 2 типа без инсулина?
Если поджелудочная железа еще не окончательно «устала» и вырабатывает гормон в необходимом организму количестве, можно снизить уровень глюкозы в крови без инъекций инсулина.
При легком течении диабета 2 типа на начальных стадиях улучшающие метаболизм глюкозы лекарства в сочетании с низкоуглеводной диетой и сахароснижающими продуктами (топинамбур, имбирь, цикорий, корица, отвары и настои черничника, фасолевых стручков и др.), как правило, позволяет взять болезнь под контроль. Насколько хорошо это получается, судят по уровню гликированного гемоглобина: на фоне лечения он не должен превышать 6,5%-7%. Анализ нужно делать не чаще чем раз в 3-4 месяца и не реже, чем каждые полгода.
При необходимости, эндокринолог добавляет другие лекарственные препараты. Диабетикам также назначается лечение, направленное на поддержку сахароснижающей терапии и предупреждение возникновения осложнений заболевания:
- инъекции антиоксидантов;
- магнитотерапия, позволяющая снизить проявления диабетической нейропатии и ангиопатии, улучшить работу почек и поджелудочной железы;
- гипотензивные препараты, антиаритмики и др.
Важно! У каждого лекарства есть свои побочные действия. Поэтому в процессе лечения необходимо периодически сдавать анализы. Ориентируясь на их результаты, врач вносит корректировки в схему антидиабетической и вспомогательной терапии.
Когда назначают лечение сахарного диабета 2 типа инсулином
Если заболевание диагностировано на поздних стадиях, и «изношенная» железа не в состоянии вырабатывать необходимое количество инсулина, в схему лечения добавляют инсулинотерапию. Тип инсулина, кратность инъекций и дозу подбирают индивидуально, ориентируясь на содержание сахара в крови и реакцию организма.
Можно ли вылечить диабет 2 типа навсегда?
К сожалению, пока что нет метода или лекарства, позволяющего полностью излечиться от этого хронического недуга. Однако такой ответ на вопрос «можно ли вылечить сахарный диабет 2 типа» будет неполным и некорректным. С сахарным диабетом можно и нужно научиться жить – и эта жизнь может быть вполне комфортной, долгой и счастливой. Сделать ее таковой поможет правильное отношение к болезни, а точнее – к своему здоровью. Для этого нужно:
- Изменить пищевые привычки и режим питания – уменьшить количество калорий, убрать из рациона животные жиры, солености, копчености, маринады, сахар, манную крупу, низкосортные макароны, виноград, изюм, хурму, инжир и др. Есть пять раз в день через три часа, каждый раз снижая калорийность блюд. Не наедаться на ночь.
- Не курить и отказаться от спиртных напитков.

Диабетикам необходимо отказаться от курения
- Приобрести глюкометр и контролировать сахар в крови как минимум 2 раза в день – утром и перед сном. Периодически оценивать гликемический профиль, делая анализ натощак и через 2 часа после каждого приема пищи, при необходимости – еще 2-3 раза в течение ночи. На основании результатов корректировать питание, физические нагрузки, медикаментозное лечение.

Полноценный ночной сон – важное условие неосложненного течения диабета
- Сделать прогулки на свежем воздухе, бассейн, кардио-тренировки частью своей жизни. Добиться снижения веса и постоянно контролировать индекс массы тела.
- Спать с открытой форточкой, не менее 8 часов, полноценным, глубоким сном. Устранить причины, нарушающие нормальный процесс сна.
- С помощью лечащего врача подобрать эффективное лечение, комбинируя медикаментозные и немедикаментозные методы. Корректировать дозу лекарственных препаратов и их комбинацию с учетом изменения уровня гликированного гемоглобина и биохимических показателей крови, симптомов заболевания, общего состояния.
