Препараты для лечения сахарного диабета у детей

Лечение сахарного диабета у детей проводится только после полного обследования и постановки точного диагноза. При тяжёлом состоянии, пациента помещают в стационар.
Родителям не стоит падать духом. Соблюдая рекомендации эндокринолога, можно обеспечить ребёнку достаточно комфортную жизнь.
Основные положения
Лечение назначается индивидуально. Врач учитывает различные факторы:
- тип заболевания;
- стадию;
- уровень сахара в крови;
- состояние здоровья.
Терапия при диабете 1-го и 2-го типа имеет немало отличий:
- при инсулинозависимой форме (1 тип) ребёнок обязан ежедневно принимать определённую дозу инсулина;
- при сахарном диабете 2-го типа постоянное введение инсулина не требуется, но показан приём специфических препаратов и соблюдение строгой диеты.
 Важна стадия, на которой обнаружено заболевание. У многих пациентов патология проявляется через много лет после развития заболевания. Ослабленные дети могут столкнуться со стремительным прогрессированием диабета.
Важна стадия, на которой обнаружено заболевание. У многих пациентов патология проявляется через много лет после развития заболевания. Ослабленные дети могут столкнуться со стремительным прогрессированием диабета.
При кетоацидозе больного помещают в стационар, назначают лечение, возвращающее состав крови к показателям, соответствующим возрасту. Во время терапии специалисты подберут подходящие дозы инсулина.
Помните: если пациент не получает должной терапии, последствия могут быть самыми серьёзными. Осложнения сахарного диабета у детей возникают:
- при самовольном увеличении или уменьшении дозы инсулина;
- из-за неправильного режима дня и нарушения графика инъекций;
- при отходе от диеты;
- при введении размороженного инсулина или препарата с истёкшим сроком годности;
- при высокой физической нагрузке;
- как следствие стрессовых ситуаций.
Осложнения при диабете:
- кетоацидоз;
- гипогликемическая кома;
- хроническая передозировка инсулина;
- недостаточность инсулина;
- изменение состояния кожных покровов в местах инъекций;
Лечение СД 1-го типа
 «Диабет – это навсегда», – фраза, произнесённая врачом, повергает в шок. Но, родители должны быть сильными. Их задача – настроить ребёнка на новый образ жизни. Хорошее настроение и стремление полноценно жить должны быть на первом плане.
«Диабет – это навсегда», – фраза, произнесённая врачом, повергает в шок. Но, родители должны быть сильными. Их задача – настроить ребёнка на новый образ жизни. Хорошее настроение и стремление полноценно жить должны быть на первом плане.
Задача взрослых: объяснить ребёнку, особенно школьного возраста, что от эмоционального состояния и соблюдения правил зависит качество его жизни. Чем точнее ребёнок будет выполнять рекомендации родителей и врачей, тем комфортнее ему будет дома и в обществе.
Инсулинотерапия
Фармацевтические компании выпускают три типа инсулина:
- Короткого действия. Вещество начинает действовать чрез полчаса после введения, эффект сохраняется от 4 до 8 часов. Наименования препаратов: Новорапид, Хумалог, Инсуман Рапид, Максирапид «ВО – С», Хумулин.
- Среднего действия. Препараты начинают работать через полчаса. Иногда, этот период затягивается до двух часов. Этот вид действует от 16 до 20 часов.
- Длительного действия. Эффект проявляется только через 1–5 часов и сохраняется от 20 до 30 часов. Положительные отзывы заслужил Протафан НМ, Инсуман Базаль, Хумулин НПХ.
Основные правила:
- Дозу препарата и частоту инъекций назначает врач-эндокринолог. Самостоятельное изменение дозы или кратности опасно для здоровья юного пациента, осложнения неизбежны.
- Перед началом терапии, купите прибор для контроля уровня глюкозы в крови. Индивидуальный глюкометр всегда должен быть под рукой.
- После введения дозы инсулина, ребёнок должен по-есть через определённый промежуток времени. Срок приёма пищи после инъекции указан на упаковке препарата.
- Промежуток может определить эндокринолог. Есть обязательно, иначе, может развиться опасная реакция – гипогликемическая кома.
- Подкожные инъекции инсулина – ежедневная процедура. Малышам уколы делают родители. С 10–12 лет учите ребёнка выполнять инъекции самостоятельно.
- Места инъекций: бедро, ягодицы, плечо, передняя брюшная стенка. Обязательно чередуйте места уколов.
Советы для родителей и детей:
- обрабатывайте место укола спиртом;
- используйте стерильные иглы;
- не используйте инсулин: просроченный, размороженный, хранивший в открытом флаконе более месяца;
- во время поездок переносите препараты в специальном контейнере;
- помните,что замораживать и нагревать инсулин выше +40 С нельзя – он теряет свои свойства.
Совет! Обязательно соблюдайте диету №9. Правильный рацион поможет избежать проблем с уровнем сахара. Корректировать рацион может только врач.
Лечение СД 2-го типа
 Заболевшие дети не нуждаются в инъекциях инсулина, но приём специальных препаратов и соблюдение диеты жизненно необходимы. Осложнения проще предупредить.
Заболевшие дети не нуждаются в инъекциях инсулина, но приём специальных препаратов и соблюдение диеты жизненно необходимы. Осложнения проще предупредить.
Устранение последствий нарушения рекомендаций врача занимает немало времени и обходится накладно в финансовом плане. Препаратов, в которых нуждаются больные дети при инсулинонезависимом типе заболевания, более чем достаточно.
Методы лечения:
- Строгая диета. Рекомендован тот же стол, что и при 1 типе заболевания.
- Приём препаратов, быстро снижающих уровень сахара. Показаны: Сиофор, Амарил, Диабетон, Манинил, НовоНорм.
- Терапия основной патологии, на фоне которой развился диабет.
- Разумная физическая нагрузка и физиотерапевтические процедуры.
- Регулярный приём биодобавок и витаминов, содержащих хром. Этот микроэлемент помогает тканям усваивать инсулин, вырабатывающийся в организме. Наименования: ФЭТ-Х, БиоАктив Хром.
Профилактика осложнений
Диабет – заболевание, последствия которого сказываются на состоянии всего организма. Иммунитет снижается, пищеварительный тракт не справляется с нагрузкой, эластичность сосудов у детей ухудшается.
Врач-эндокринолог назначает целый комплекс препаратов, поддерживающих организм:
- Гепатопротекторы для печени: Карсил, Гепабене, Антраль.
- Липоевую кислоту: Тиоктацил, Тиогамма.
- Масло льняного семени, рыбий жир.
- Витамины группы B, витамины E и C.
- Препараты, улучшающие микроциркуляцию крови: Вазонит, Трентал.
- Аминокислоту Таурин, питающую сетчатку глаза и снижающую уровень сахара. Препараты: Дибикор, Тауфон, биодобавка «Орто-таурин».
- Поливитаминные комплексы: Нейромультивит, Спектрум.
Домашние рецепты
Дополните медикаментозное лечение народными средствами. Травники рекомендуют настои и отвары, содержащие:
- корень лопуха;
- черничный лист;
- стручки фасоли;
- шиповник;
- зверобой;
- ромашку;
- хвощ полевой;
- листья крапивы.
Важно! Народные рецепты требуют согласования с врачом. Возможно, именно вашему ребёнку эти травы и плоды противопоказаны. Обязательно консультируйтесь с врачом. Не используйте домашние средства без его разрешения .
Лечение различных типов сахарного диабета будет успешным только при взаимодействии родителей, врача, и, юного пациента. Соблюдение жёсткой диеты существенно снизит риск осложнений.
Диета при сахарном диабете у детей
Диета должна быть физиологической и сбалансированной по белкам, жирам и углеводам, чтобы обеспечить нормальные темпы роста и развития. Особенности диеты – исключение легкоусвояемых углеводов (сахар, мёд, пшеничная мука, белые крупы). Необходимые условия;
- использование продуктов, содержащих достаточное количество пищевых волокон (ржаная мука, пшено, овсяная крупа, гречка, овощи, фрукты), так как пищевые волокна способствуют снижению всасывания глюкозы и липопротеидов общей и низкой плотности в кишечнике;
- фиксированное по времени и количеству распределение углеводов в течение суток в зависимости от получаемого инсулина;
- эквивалентная замена продуктов по углеводам в соответствии с индивидуальными потребностями (одну хлебную единицу составляют 10 г углеводов. содержащихся в продукте);
- уменьшение доли жиров животного происхождения за счёт увеличения полиненасыщенных жиров растительного происхождения.
Оптимальное содержание питательных веществ в дневном рационе: 55% углеводов, 30% жиров, 15% белков. Режим распределения суточной калорийности включает три основных приёма пищи и три дополнительных (так называемые «перекусы»). Основной принцип в стремлении поддержать нормальный уровень глюкозы – согласование количества и времени приёма углеводсодержащих продуктов (хлебных единиц) с дозой вводимого инсулина короткого действия. Суточная потребность в хлебных единицах определяется полом, возрастом, степенью физической активности и пищевыми привычками семьи и колеблется от 9-10 у детей до 3-х лет до 19-21 хлебных единиц у мальчиков 18 лет. Количество инсулина на каждую хлебную единицу определяют, исходя из индивидуальной чувствительности к инсулину, отличий в переваривании различных компонентов пищи. Единственная возможность определить данную потребность – ежедневное изучение постпрандиальной гликемии в зависимости от съеденного количества углеводов.
[1], [2], [3], [4], [5], [6], [7], [8]
Инсулинотерапия у детей
Для пациентов с сахарным диабетом 1-го типа не существует альтернативы инсулинотерапии. Наиболее широко используемые в настоящее время инсулины – человеческие рекомбинантные. Широкое распространение в педиатрической практике получили аналоги инсулина.
В детском возрасте потребность в инсулине нередко выше, чем у взрослых, что обусловлено большей остротой аутоиммунных процессов, активным ростом ребёнка и высоким уровнем контринсулярных гормонов в период полового созревания. Доза инсулина изменяется в зависимости от возраста и длительности заболевания. В 30-50% случаев в первые месяцы наблюдают частичную ремиссию заболевания. Однако даже при хорошей компенсации углеводного обмена в первый год заболевания (так называемый «медовый период» сахарный диабет) целесообразно назначение небольших доз инсулина с целью сохранения остаточной инсулиновой секреции на более длительный срок. Ремиссия может продолжаться от 3 мес до 1-2 лет.
Типы инсулинов и продолжительность их действия
Препарат инсулина | Начало действия | Пик действия, ч | Длительность действия, ч |
Короткого действия
Актрапид НМ | 0,5-1 ч | 1-3 | 6-8 |
Хумулин Р | 0,5-1 ч | 1-3 | 6-8 |
Инсуман рапид | 0,5 | 1-4 | 7-9 |
Средней продолжительности действия
Протафан НМ | 1-2 ч | 4-12 | 18-24 |
Хумулин НПХ | 1-2 ч | 4-12 | 17-22 |
Инсуман базал | 1 ч | 3-4 | 11-20 |
Аналоги инсулина короткого действия
Инсулин лизпро (Хумалог) | 0-15 мин | 1 | 3,5-4 |
Инсулин аспарт (НовоРапид) | 0-15 мин | 1-3 | 3-5 |
Аналоги инсулина продолжительного действия
Инсулин гларгин (Лантус) | 1 ч | Нет | 24-29 |
Инсулин детемир (Левемир) | 1 ч | Нет | До 24 |
Через 5 лет от начала диабета у большинства больных бета-клетки полностью прекращают функционировать. Схемы инсулинотерапии предусматривают использование в течение суток препаратов продлённого действия (базальный инсулин) в сочетании с препаратами короткого действия (инсулин, имитирующий посталиментарную секрецию). Соотношение пролонгированного и короткого инсулина подбирают индивидуально в соответствии с показателями уровня глюкозы в плазме крови в течение суток.
Основные режимы инсулинотерапии
- 2 инъекции инсулина в день: перед завтраком 2/3 суточной дозы и перед ужином 2/3 суточной дозы – сочетание инсулина короткого действия и инсулина средней продолжительности действия. Причём, 1/3 дозы каждой инъекции инсулина должен составлять инсулин короткого действия, а 2/3 – инсулин средней продолжительности действия.
- 3 инъекции инсулина в течение дня – комбинация инсулина короткого действия и инсулина средней продолжительности действия перед завтраком (40-50% суточной дозы), инъекция инсулина короткого действия перед ужином (10-15% суточной дозы) и инъекция инсулина средней продолжительности действия перед сном (40 % суточной дозы).
- Базис-болюсная инсулинотерапия – 1-2 инъекции инсулина средней продолжительности действия либо аналоги инсулина продолжительного действия перед завтраком и перед сном (30-40% суточной дозы) и инъекции инсулина короткого действия перед основными приёмами пищи в соответствии с показателями сахара крови и планируемой едой.
- Введение инсулина с помощью системы непрерывного подкожного введения («инсулиновой помпы»). В «помпе» используются инсулиновые аналоги ультракороткого действия. В соответствии с заданной программой вводится базальный инсулин с определённой скоростью через подключенный подкожно катетер. «Пищевой» инсулин вводится непосредственно перед приёмом пищи путём изменения скорости его введения. Доза подбирается индивидуально. Катетер меняется в среднем 1 раз в три дня.
Осложнение инсулинотерапии – гипогликемия – снижение уровня глюкозы в крови ниже 3 ммоль/л, развивающаяся при введении избыточной дозы инсулина, либо при сниженном поступлении глюкозы в организм, а также при повышенном расходе глюкозы во время физических нагрузок. Гипогликемия возникает внезапно или в течение нескольких минут. Первые симптомы гипогликемии обусловлены активацией симпатоадреналовой системы в ответ на снижение уровня глюкозы в крови – тремор конечностей, тахикардия, появление холодного пота, слабость, чувство голода, боли в животе. Затем из-за уменьшения содержания глюкозы в спинномозговой жидкости появляются немотивированный плач, агрессивность, возбуждение, сменяющееся сонливостью, афазия, локальные или общие тонико-клонические судороги, потеря сознания.
Если ребёнок в сознании, необходимо напоить его сладким чаем или дать любой продукт, содержащий углеводы. При тяжёлой гипогликемии с потерей сознания показана внутримышечная инъекция глюкагона (Глюкаген ГипоКит, 1 мг). Если масса пациента менее 25 кг, доза вводимого глюкагена составляет 0,5 мг. При массе пациента более 25 кг доза глюкагена составляет 1 мг. В случае сохраняющейся гипогликемии внутривенно вводят раствор глюкозы.
[9], [10], [11]
Самоконтроль
Проведение самоконтроля означает не только определение содержания сахара в крови с помощью индивидуального глюкометра, но и коррекцию дозы инсулина в зависимости от уровня гликемии, изменения в питании, физических нагрузках. Обучение принципам самоконтроля больных и их родителей проводят в школах «Диабет» по специально разработанным обучающим программам.
Контроль компенсации заболевания осуществляют с помощью определения гликозилированного гемоглобина – фракции гемоглобина, уровень которой отражает суммарное содержание глюкозы в крови в течение последних 6 нед. Критерий хорошей компенсации сахарного диабета 1 – цифры гликозилированного гемоглобина 7-8%. Целевое значение для детей и подростков – 7,6%.
Определение кетоновых тел в моче очень важно и обязательно при сопутствующих заболеваниях или наличии постоянной гипергликемии.
Лечение диабетического кетоацидоза
- Больному с I и II стадиями диабетического кетоацидоза до начала инфузионной терапии (а при III стадии после улучшения состояния) делают очистительную клизму.
- Регидратационную терапию вне зависимости от стадии диабетического кетоацидоза начинают с внутривенного введения 0,9% натрия хлорида, при гликемии ниже 14 ммоль/л вводят 5% раствор глюкозы с инсулином (на 5 г сухого вещества глюкозы – 1 ЕД инсулина).
- Коррекция уровня калия в крови необходима со второго часа лечения инсулином. Начальная доза 7,5% КСL – 0.3 млДкгхч). В последующем необходимо поддерживать уровень калия в крови в пределах 4-5 ммоль/л. Введение препаратов калия прекращают при содержании его в сыворотке крови выше 6 ммоль/л.
- Объём инфузионных растворов рассчитывают с учётом физиологической потребности, тяжести дегидратации и патологических потерь. Из-за риска перегрузки объёмом и возникновения отёка головного мозга жидкость следует вводить осторожно: 1-й час – 20 мл/кг, 2-й час – 10 мл/кг, 3-й час и далее – 5 мл/кг. Максимальное количество жидкости, вводимое в течение первых 24 ч, не должно превышать 4 л/м2 поверхности тела.
- Малые дозы короткодействующего инсулина следует вводить внутривенно в виде постоянной инфузии. Инсулин нельзя смешивать с вводимыми жидкостями, а нужно вводить отдельно со скоростью 0,1 ед/(кгхч). Цель: снижение уровня глюкозы не больше чем на 4-5 ммоль/л в час, поскольку более быстрое снижение влечёт за собой развитие отёка головного мозга.
- Коррекцию метаболического ацидоза 4% раствором натрия гидрокарбоната проводят не ранее 4 ч от начала терапии при сохраняющейся рН крови ниже 7.1.
- Необходимость симптоматической терапии определяется индивидуально.
Содержание:
- Признаки и симптомы сахарного диабета у детей
- Причины сахарного диабета у детей
- Лечение сахарного диабета у детей
- Профилактика сахарного диабета у детей
Заболевание проявляется в разном возрасте. Встречается диабет и у новорожденных. Он носит врожденный характер, но частота его появления невысока. Более распространено заболевание среди детей 6-12 лет. Обмен веществ в организме ребенка, в том числе и углеводный, протекает в разы быстрее, чем у взрослого. Состояние ещё не сформированной нервной системы на этом фоне влияет на концентрацию сахара в крови. Чем младше ребенок, тем тяжелее протекает заболевание.
Сахарный диабет диагностируется у 1-3% взрослых людей. Дети болеют в 0,1-0,3% случаев.
Развитие сахарного диабета у детей имеет сходство с заболеванием у взрослых. Особенности болезни в детском возрасте связаны с состоянием поджелудочной железы. Размеры её маленькие: к 12 годам длина составляет 12 сантиметров, вес около 50 граммов. Механизм выработки инсулина налаживается к 5 годам, поэтому период с 5-6 до 11-12 лет – критичный для проявления сахарного диабета.
В медицине принято разделять сахарный диабет на два типа: инсулинозависимый диабет и инсулиннезависимый диабет (1 и 2 соответственно). По статистике у детей чаще выявляют сахарный диабет по первому типу. Именно для него характерен низкий уровень выработки инсулина (подробнее: диабет 1 и 2 типа: в чём разница?).
Признаки и симптомы сахарного диабета у детей
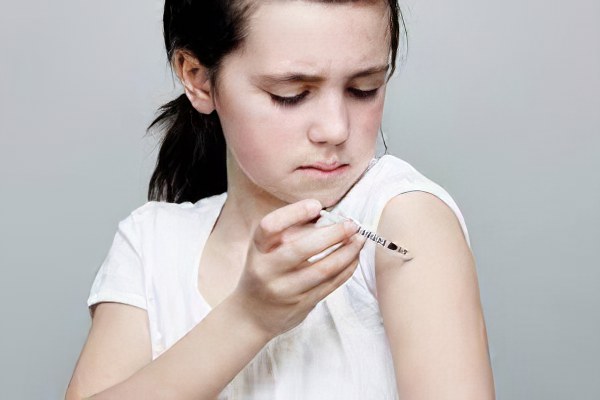
Родителям стоит обратить внимание на некоторые особенности в поведении ребенка, чтобы как можно скорее обратиться к врачу. Сахарный диабет развивается стремительно, если вовремя не провести необходимые манипуляции может наступить диабетическая кома.
Основные признаки:
сухость во рту и постоянное желание пить;
частые мочеиспускания, моча при этом липкая;
тошнота и рвота;
резкое снижение зрения;
ненасытность в еде на фоне потери веса;
слабость, повышенная утомляемость и раздражительность.
Проявление одного или нескольких признаков единовременно является основанием обращения к врачу. Он назначит необходимые анализы, на основании которых возможно установление точного диагноза.
Симптоматика заболевания включает типичные и нетипичные проявления. Нетипичные симптомы могут заметить родители. Это жалобы со стороны ребенка на постоянные головные боли, сниженная успеваемость и быстрая утомляемость.
Типичные симптомы:
полиурия, или недержание мочи. Родители маленьких детей ошибочно принимают этот признак за распространенное в раннем возрасте ночное недержание мочи. Поэтому важно знать первые признаки сахарного диабета;
полидипсия, сопровождающаяся мучительным чувством жажды. Ребенок может выпивать в сутки до 10 литров жидкости, а сухость во рту будет сохраняться;
резкое похудение на фоне повышенного аппетита, или полифагия;
появление зуда на коже, гнойничковые образования. Кожные покровы становятся сухими;
после мочеиспускания появляется зуд в области половых органов;
увеличивается выделение мочи (более 2 литров в сутки). Цвет её светлый. Анализ мочи показывает высокий удельный вес и содержание ацетона. Возможно появление сахара в моче, в норме его быть не должно;
анализ крови натощак выявляет повышение сахара в крови более 5,5 ммоль/л.
При подозрении на сахарный диабет у ребенка крайне важна своевременная диагностика и грамотное лечение.
Причины сахарного диабета у детей

Причин сахарного диабета у детей множество. Основными из них являются:
наследственность. Заболевание очень часто встречается у родственников. Родители, болеющие сахарным диабетом, со 100%-ой вероятностью будут иметь детей, которые рано или поздно получат такой же диагноз. Заболевание может проявиться и в период новорожденности, и в 25 лет, и в 50. Необходимо контролировать уровень сахара в крови у беременных женщин, т.к. плацента хорошо его всасывает и способствует накоплению в формирующихся органах и тканях плода;
вирусные инфекции. Современная медицинская наука доказала, что краснуха, ветряная оспа, вирусный паротит (свинка) и вирусный гепатит нарушают работу поджелудочной железы. В такой ситуации механизм развития заболевания представлен таким образом, что клетки иммунной системы человека просто разрушают клетки инсулина. Но перенесенная инфекция приведет к развитию сахарного диабета только в случае отягощенной наследственности;
постоянные простудные заболевания. Иммунная система, столкнувшись с инфекцией, начинает активно вырабатывать антитела для борьбы с ней. Если подобные ситуации повторяются часто, то система изнашивается, а иммунитет угнетается. В итоге антитела, даже если нет вируса-цели, продолжают вырабатываться, уничтожая собственные клетки. Происходит сбой в работе поджелудочной железы, вследствие чего выработка инсулина снижается.
Список самых лучших продуктов, повышающие иммунитет!
Лечение сахарного диабета у детей
В настоящее время медицина не нашла метод, который может полностью излечить ребенка от сахарного диабета. Проводимое лечение ставит своей основной целью нормализацию обменных процессов в организме на длительный срок. Контролирование состояния больного со стороны родителей (или самостоятельно, в зависимости от возраста ребенка) осуществляется постоянно.
Грамотное лечение, отсутствие осложнений и длительное нормальное состояние ребенка позволяет прогнозировать благоприятные условия для жизни и дальнейшей трудовой деятельности.
Лечением сахарного диабета занимается врач-эндокринолог.
Начальная стадия заболевания поддается коррекции в условиях стационара.
Диета
У детей лечение начинается с подбора оптимальной диеты, согласованной с врачом и корректируемой в зависимости от тяжести заболевания. Требуется соблюдение режима питания, т.к. ребенок получает в течение дня несколько препаратов. Их приём зависит от времени приема пищи. Схема лечения должна строго соблюдаться, иначе эффективность лекарственных средств будет значительно снижаться.
Калорийность пищи рассчитывают в следующем соотношении: – завтрак – 30%, – обед – 40%, полдник – 10%, ужин – 20%. Особого внимания требует расчет углеводной пищи. Общее количество в сутки не должно превышать 400 граммов.
Полный список, что можно и что нельзя есть при сахарном диабете, а также о важности гликемического индекса!
Медикаментозное лечение
Так как более 70% всех случаев сахарного диабета у дейтей – это диабет 1 типа, медикаментозное лечение сводится к вычислению съеденых ребёнком углеводов, и применение инсулина. При этом режиме, дети ежедневно получают базовую дозу инсулина, которая затем (перед каждым приемом пищи) дополняется дозами инсулина короткого действия, рассчитанными исходя из ожидаемого потребления углеводов и измеренных уровней глюкозы.
Базальная доза может вводится 1 раз/день (иногда, у младших детей, каждые 12 ч) в виде инъекции инсулина длительного действия (гларгин или детемир) с дополнительными болюсами в виде отдельных инъекций инсулина короткого действия (как правило, аспарт или лизпро). Инъекции гларгина или детемира, как правило, вводятся за ужином или перед сном и не должны быть смешаны с инсулинами короткого действия. Базально-болюсный режим не подходит в том случае, когда нет надлежащего надзора за ребенком, в частности когда взрослый не может делать дневные инъекции в школе или детском саду.
Инсулин, который применяют в лечение детей-диабетиков, действует кратковременно. Таким свойством обладают препараты протафан и актрапид. Состав вводят подкожно с помощью специального шприца-ручки. Это удобно и позволяет ребенку самому научиться в определенное время вводить препарат без посторонней помощи (подробее: инструкция по применению инсулина).
В 30% случаях у детей развивается диабет 2 типа. В данном случае показан приём метформина – это единственный пероральный антигипергликемический препарат, одобренный для пациентов младше 18 лет. Метформин следует начинать с низкой дозы и принимать с пищей, чтобы предотвратить тошноту и боль в животе. Обычно начальная доза составляет 500 мг 1 раз/день в течение 1 недели, она увеличивается еженедельно на 500 мг в течение 3-6 недель пока, не достигнет максимальной дозы 1000 мг перорально 2 раза/день. Целью лечения является снижение гликолизированого гемоглобина (HbA1c )
Если этого нельзя достигнуть с помощью метформина, необходимо начинать вводить инсулин. К сожалению, около половины подростков с СД 2 типа не отвечают на монотерапию метформином и, в конечном итоге, нуждаются в инсулине.
Профилактика сахарного диабета у детей

Дети, с первых дней жизни, находящиеся на искусственном вскармливании, более подвержены риску заболеть сахарным диабетом. Смеси содержат белок коровьего молока, который угнетает работу поджелудочной железы. Грудное молоко – первый профилактический прием, который снизит вероятность получения заболевания. Кормление до года и более укрепит иммунитет ребенка и защитит от инфекционных заболеваний, которые могут спровоцировать развитие сахарного диабета.
В случае с детьми старшего возраста необходимо следить за питанием, его составом и режимом приема. Рацион должен быть сбалансированный и разнообразный, исключать большое количество жиров и углеводов. Обязательно употребление фруктов и овощей.
По теме: 16 самых полезных продуктов при сахарном диабете
Профилактические мероприятия сводятся к определению группы риска: наличие в семье больных диабетом, нарушения обмена веществ у ребенка и ожирение. Дети с подобными признаками ставятся на учет к эндокринологу и проходят обследование дважды в год. Если диагноз установлен, назначается диспансерное наблюдение и ежемесячное обследование у лечащего врача с целью коррекции программы лечения, своевременного выявления периодов обострения и предупреждения тяжелых осложнений в протекании болезни.
Частоту и способы методов обследования определяют в зависимости от стадии заболевания.
Больные сахарным диабетом проходят ежегодное обследование у узких специалистов: окулиста, кардиолога, невропатолога, нефролога, хирурга и других. Обязательными исследования для них являются электрокардиограмма, анализ мочи и те мероприятия, которые помогут на ранних стадиях выявить нарушения органов и систем
Полное излечение сахарного диабета невозможно. Грамотное и своевременное лечение позволит добиться ремиссии, и ребенок сможет вести обычный образ жизни, развиваясь в соответствии с возрастом.
Автор статьи: Соколова Прасковья Федоровна, врач-педиатр
