Примеры диагнозов с сахарным диабетом
ПРИМЕРЫ:
- НЦД, психогенная, по кардиальному типу с кардиагическим,
тахикардиальным и тревожным синдромами, лёгкая степень тяжести. - НЦД, наследственно-конституциональная, по смешанному типу
с кардиагическим, тахикардиальным, фобическим, астено-невротическим
сидромами, с синдромами респираторных расстройств и миокардиодистрофии,
тяжёлая степень тяжести. Вегетативный криз от 27.03.05 г. - НЦД, инфекционно-токсическая, по гипотензивному типу с
астеническим и депрессивным синдромами, синдромом краниалгии, средняя
степень тяжести. Соп.: Хронический декомпенсированный тонзиллит. - НЦД, дисгормональная, по кардиальному типу с
кардиагическим и ипохондрическим синдромами, с синдромами
миокардиодистрофии и канцерофобии, частыми суправентрикулярными
экстрасистолами, средняя степень тяжести. Соп.: Состояние после
экстирпации матки с придатками по поводу саркомы матки.
ЭНДОКРИНОЛОГИЯ
Сахарный диабет
1. Тип: 1 или 2 тип.
2. Течение заболевания: легкое
течение, средней тяжести, тяжелое течение.
3. Стадия: компенсации,
субкомпенсации, декомпенсации.
Если стадия декомпенсации, то
нужно уточнить ее тяжесть: ацетонурия, или кетоз, или кетоацидоз
(кетоацидотическая прекома или кома).
4. Осложнения:
·
Диабетическая ретинопатия: I ст – непролиферативная; II ст-
препролиферативная; III ст – пролиферативная.
·
Диабетическая нефропатии:я I ст – микроальбуминурии (менее 300
мг/сут), II ст – протеинурии с сохраненной функцией почек, III ст – ХПН.
·
Диабетическая сенсомоторная полинейропатия: верхних и /или
нижних конечностей.
·
Синдром диабетической стопы.
ПРИМЕРЫ:
1. Сахарный диабет 1 тип,
тяжелое течение в стадии декомпенсации: кетоз от 12.03.05. Осл: Диабетическая
пролиферативная ретинопатия, диабетическая нефропатия II ст., диабетическая
сенсомоторная полинейропатия нижних конечностей.
2. Сахарный диабет 1 тип,
тяжелое течение, лабильное, с частыми гипогликемическими состояниями; стадия
субкомпенсации. Осл: Диабетическая непролиферативная ретинопатия;
диабетическая нефропатия II ст.; диабетическая сенсомоторная полинейропатия
верхних и нижних конечностей.
3. Сахарный диабет, впервые
выявленный; кетоацидотическая прекома от 17.03.05.
4. Сахарный диабет 2 тип,
средней тяжести в стадии субкомпенсации.
Осл: Диабетическая катаракта ОS;
диабетическая нефропатия на стадии микроальбуминурии. Соп. заболевания:
Гипертоническая болезнь. I стадия.
Риск 4.
5. Сахарный диабет 2 тип,
вторичноинсулинопотребный, тяжелое течение в стадии декомпенсации, ацетонурия
от 13.03.05. Осл: Диабетическая непролиферативная ретинопатия; диабетическая
нефропатия III ст. ХПН II стадия,
консервативнокурабельная.
Диффузный токсический зоб
1. Степень увеличения зоба по
ВОЗ: 0 – зоб не пальпируется; I ст– зоб не виден, но пальпируется, при этом
размеры его долей больше дистальной фаланги большого пальца руки обследуемого;
II ст – зоб пальпируется и виден на глаз. Можно указать объем щитовидной
железы.
2. Степень тяжести тиреотоксикоза:
легкое течение, средней тяжести, тяжелое течение.
3. Имеется ли компенсация
(эутиреоз).
4. Осложнения: Тиреотоксическое
сердце (тиреотоксическая миокардиодистрофия): мерцательная аритмия, СН IIБ ст.,
III ф. кл. по NYHA. Признаки
сдавления и смещения органов средостения.
ПРИМЕРЫ:
1. Диффузный токсический зоб II
ст. по ВОЗ (объем 28 мл), средней тяжести, медикаментозный эутиреоз.
2. Диффузный токсический зоб II
ст. по ВОЗ (объем 96 мл), тяжелое течение.
Осл: Тиреотоксическая
миокардиодистрофия: тахисистолическая форма фибрилляции предсердий, СН IIА ст.,
III ф. кл. по NYHA.
3. Диффузный токсический зоб I ст.
по ВОЗ (объем 27 мл), средней тяжести.
Болезнь Иценко – Кушинга.
1. Указать наличие аденомы
гипофиза.
2. Можно перечислить основные
клинические синдромы: сахарный диабет, артериальная гипертония, остеопороз,
стрии …
3. Степень тяжести: легкое
течение, средней тяжести, тяжелое течение.
4. Указывать в диагнозе
проведенное лечение больного (оперативное, лучевая терапия)
ПРИМЕРЫ:
1. Болезнь Иценко – Кушинга.
Микроаденома гипофиза. Средней тяжести.
2. Болезнь Иценко – Кушинга
(ожирение III ст, стероидная кардиопатия, стероидный остеопороз, артериальная
гипертензия, сахарный диабет, аменорея II) тяжелого течения, рецидив. Состояние
после 2-х трансназальных аденомэктомий гипофиза (03.1999, 12.1999); гамма –
терапии на область турецкого седла (64 Гр, 04.2000); правосторонней
субтотальной адреналэктомии и правосторонней нефрэктомии (06.2003);
левосторонней адреналэктомии (15.03.2004). Послеоперационная надпочечниковая
недостаточность, средней степени тяжести.
Синдром Иценко – Кушинга.
ПРИМЕРЫ:
1. Синдром Иценко – Кушинга,
средней степени тяжести, опухоль правого надпочечника.
2. Рак левого легкого. АКТГ –
эктопированный синдром.
Гипотиреоз
Первичный, вторичный или
послеоперационный.
Степень тяжести: легкое течение,
средней тяжести, тяжелое течение.
Стадии: компенсации (ТТГ 0,5 – 5
), субкомпенсации ( ТТГ 5-10 ), декомпенсации (ТТГ > 10).
Примеры формулировки диагноза
1. Послеоперационный гипотиреоз,
компенсированный.
2. Первичный аутоиммунный
гипотиреоз, средней тяжести, компенсированный.
3. Первичный аутоиммунный
гипотиреоз, тяжелое течение: экссудативный перикардит.
4. Вторичный гипотиреоз,
тяжелый, на фоне аденомы гипофиза, субкомпенсированный.
5. Вторичный гипотиреоз после
удаления аденомы гипофиза (после лучевой терапии на гипоталямо-гипофизарной
области), тяжелый, компенсированный.
Хроническая надпочечниковая
недостаточность.
Этиология: аутоиммунная,
идиопатическая, туберкулезной этиологии.
Степень тяжести: легкое течение,
средней тяжести, тяжелое течение.
Стадия: компенсации,
декомпенсации.
Примеры формулировки диагноза
1. Первичная хроническая
надпочечниковая недостаточность, средней степени тяжести, компенсация.
2. Хроническая надпочечниковая
недостаточность, туберкулез надпочечников, тяжелое течение, декомпенсация.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание – внизу страницы.
Источник
“Ошибайся коллективно!”
ОПРЕДЕЛЕНИЕ
Группа метаболических заболеваний, характеризующихся гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина или обоих этих факторов (ADA).
Распространенность диабета
WHO. Global report on diabetes. 2016. 86 p.
ПАТОФИЗИОЛОГИЯ
• Нарушение секреции инсулина (1 тип).
• Снижение чувствительности тканей к инсулину (2 тип).
• Большой фактор риска атеросклеротических сердечно-сосудистых заболеваний, хронической почечной недостаточности.
Островок Лангерганса
КЛИНИКА ДЕКОМПЕНСАЦИИ ДИАБЕТА
• Полиурия.
• Жажда.
• Похудание.
• Нарушение зрения.
• Зуд.
• Нарушение сознания.
КЛАССИФИКАЦИЯ ГЛИКЕМИИ
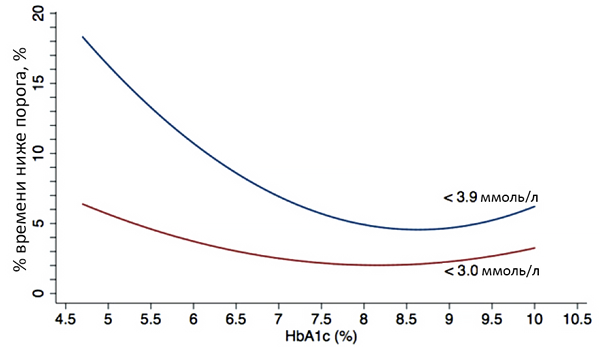
• Гипогликемия: <3.9 ммоль/л, выраженная <3.0 ммоль/л (ADA).
• Норма: <6.1 ммоль/л натощак в венозной плазме (<5.6 ммоль/л, ADA/EASD).
• Нарушенная гликемия натощак: 6.1–6.9 ммоль/л (5.6–6.9 ммоль/л, ADA/EASD).
• Нарушение толерантности к глюкозе: 7.8–11 ммоль/л через 2 ч после 75 г глюкозы.
Связь гликированного гемоглобина и гипогликемии

Gimenez M et al. Diabetes Care. 2018;41:326.
КРИТЕРИИ ДИАБЕТА
• Гликемия ≥7 ммоль/л натощак (>8 ч после приема пищи).
• Гликемия ≥11.1 ммоль/л через 2 ч после нагрузки глюкозой.
• Гликированный гемоглобин (HbA1c) ≥6.5%.
• Гликемия случайная ≥11.1 ммоль/л c полиурией, полидипсией или необъяснимой потерей веса.
• Без очевидной гипергликемии диагноз подтверждается вторым тестом гликемии в другой день или одного образца крови.
Гипогликемия и сердечно-сосудистые события
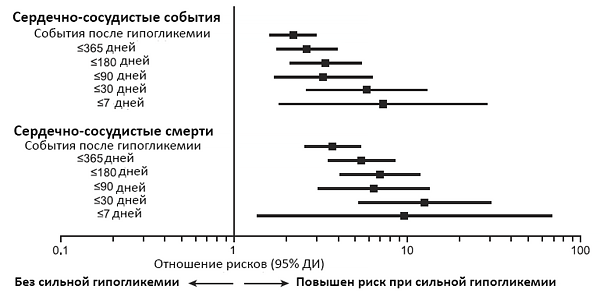
Zinman B, et al. Diabetes Care. 2018.
КЛАССИФИКАЦИЯ САХАРНОГО ДИАБЕТА
• Сахарный диабет типа 1.
• Сахарный диабет типа 2.
• Другие специфические типы диабета.
• Гестационный сахарный диабет.
• Предиабет: нарушенная гликемия натощак, нарушение толерантности к глюкозе, НbA1c 5.7–6.4%, прирост ≥10% (ADA).
Прием пищи и гликемия
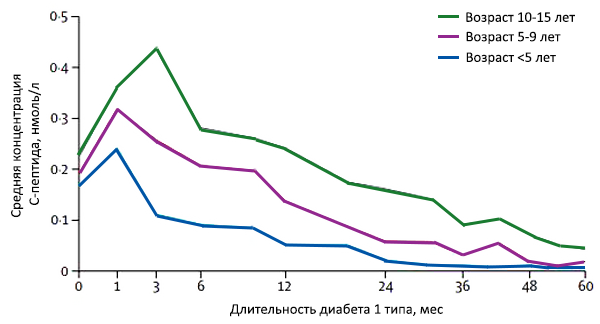
Постпрандиальная гипергликемия при непрерывном мониторинге глюкозы.
ДИАГНОСТИКА ДИАБЕТА 2 ТИПА
• Нормальный или высокий уровень С-пептида.
• Ожирение.
• Обычно выявляется после 30–40 лет.
• Диабет 2 типа в семейном анамнезе.
• Возможность коррекции диетой, пероральными препаратами.
Гликемический континуум и осложнения (ESC/EASD)
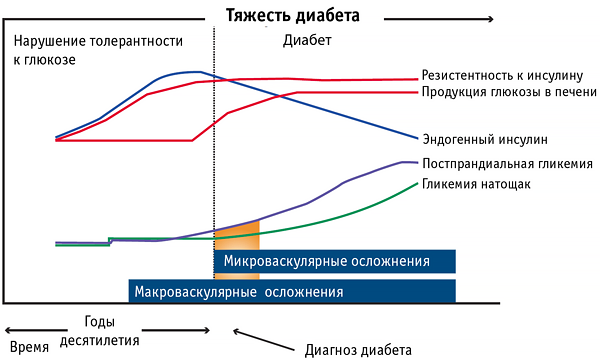
ОСЛОЖНЕНИЯ
Острые
• Кетоацидоз и кетоацидотическая кома.
• Лактацидоз и лактацидотическая кома.
• Гиперосмолярная кома.
• Гипогликемия и гипогликемическая кома.
Микрососудистые
• Диабетическая болезнь почек.
• Диабетическая ретинопатия.
• Диабетическая нейропатия.
Макрососудистые
• Стенокардия, инфаркт миокарда.
• Транзиторная ишемическая атака, инсульт.
• Перемежающая хромота, диабетическая стопа.
Осложнения диабета
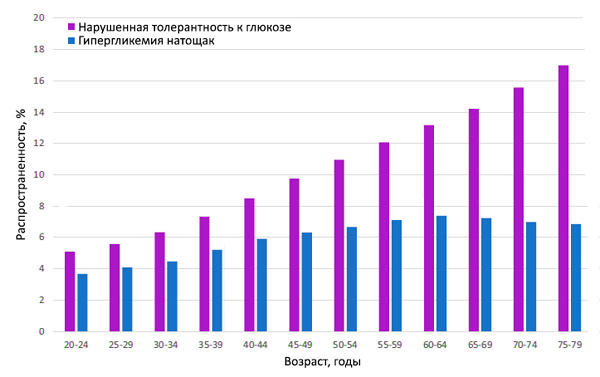
Пролиферативная ретинопатия. Диабетическая стопа
КОМОРБИДНОСТЬ У ПАЦИЕНТОВ С ДИАБЕТОМ
• Депрессия, тревога.
• Жировая болезнь печени.
• Нарушения слуха.
• Переломы.
• Периодонтит.
• Рак печени, поджелудочной железы, кишечника, шейки матки, груди.
• Обструктивное апноэ сна.
• Инфекции (грипп, пневмония, мочевая инфекция).
Влияние диабета и депрессии на выживаемость
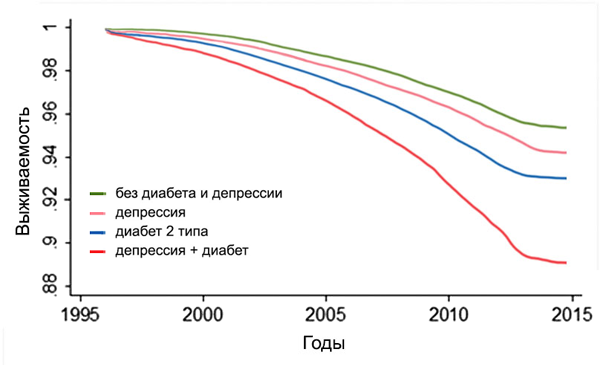
Naicker K, et al. Diabetes Care. 2017;40:352.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Сахарный диабет 2 типа. [E11.9]
□ Сахарный диабет 2 типа. ХБП С3б. Диабетическая ретинопатия, препролиферативная. Диабетическая стопа, ишемическая форма, IIa. [Е11.7]
□ Стабильная стенокардия II ФК, инфаркт миокарда (2018). Гипергликемия натощак. [I20.8]
□ Гипертоническая болезнь. Предиабет. Дислипидемия IIа. [I10]
□ Хронический алкогольный панкреатит. Сахарный диабет 3с типа. [K86.0]
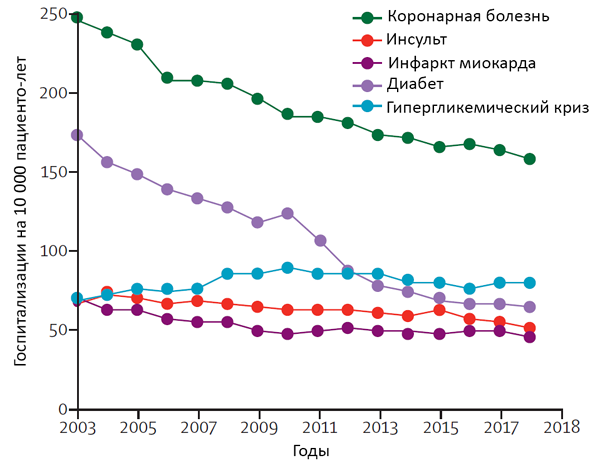
Госпитализации с гипер- и гипогликемией
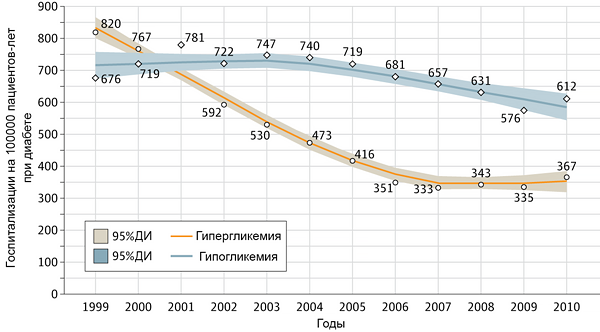
Lipska K, et al. JAMA Intern Med. 2014;174:1116–24.
ПРОФИЛАКТИКА ОСЛОЖНЕНИЙ
• Отказ от курения.
• Физические нагрузки.
• АД 130–139/80–90 мм рт. ст.
• Снижение веса тела (ИМТ <25 кг/м², у азиатов <23 кг/м²).
• Контроль дислипидемии (ХС ЛНП <2.6 ммоль/л).
• Статины, независимо от дислипидемии, всем с коронарной болезнью или пациентам без коронарной болезни >40 лет с фактором риска (семейный анамнез ранних сосудистых заболеваний, гипертензия, курение, дислипидемия, альбуминурия).
• Аспирин (75 мг) всем с коронарной болезнью или пациентам без коронарной болезни (мужчины >50 лет, женщины >60 лет) с фактором риска.
• ИАПФ или БРА при (микро)альбуминурии.
• 23-валентная вакцина для профилактики пневмококковых инфекций после 65 лет.
Факторы, влияющие на целевой уровень гликемии
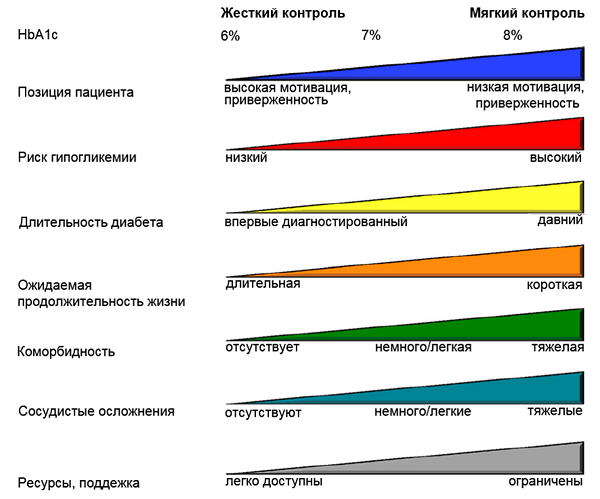
ADA/EASD; Ismail-Beigi F, et al, 2011.
ДИЕТА
• В случае высокой гликемии после еды ограничивают легкоусвояемые углеводы: сахар, мед, сладкие кондитерские изделия, варенья, сладкие напитки. “Диабетические” конфеты, вафли, печенье в не чаще 1 раза в нед.
• Cвежие овощи и фрукты, бобовые, несоленые орехи, жирная морская рыба, оливковое масло, цельнозерновые продукты, алкогольные напитки (ACC/AHA, ADA, ESC).
• Уменьшить потребление натрия <2 г/сут (соли <5 г/сут).
• Минимизировать прием транс-жиров: маргарины для выпечки, кулинарный жир, крэкеры, чипсы.
• Вместо насыщенных жиров предпочтительнее моно- и полиненасыщенные.
• Ограничить потребление обработанного мяса, рафинированных углеводов, сладких напитков.
• У пациентов с нормальной массой тела ограничение калорий нецелесообразно. При избыточной массе тела показана низкокалорийная ≤1800 ккал/сут с ограничение углеводов и жиров.
Эффективность самомониторинга гликемии
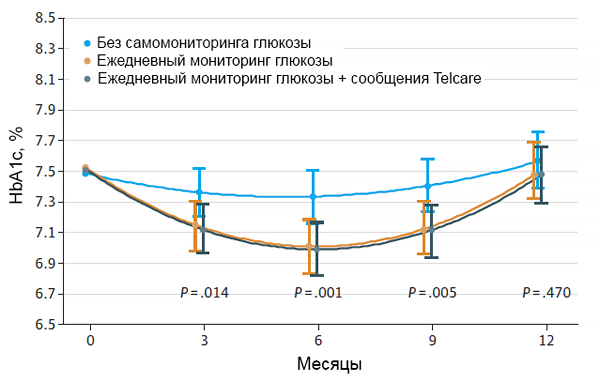
Young L, et al. JAMA Intern Med. 2017;177:920–9.
МОНИТОРИНГ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ
• Глюкометры.
• Гликированный гемоглобин (HbA1c): за предшествующие 3 мес.
• Системы непрерывного мониторинга глюкозы (до 14 сут): FreeStyle Libre, Dexcom G6, Medtronic Guardian Connect.
Эффект интенсивного контроля гликемии
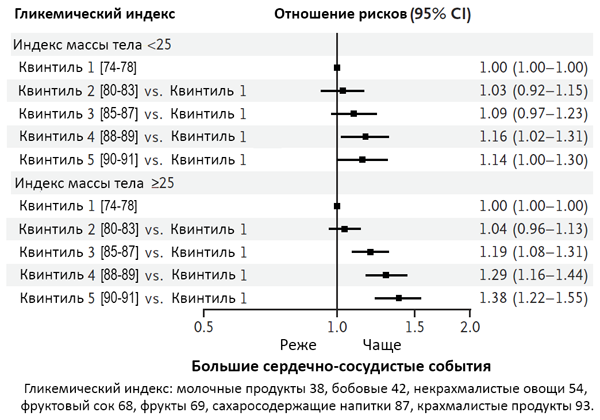
UKPDS Group. Lancet. 1998;352:837–53; N Engl J Med. 2008;359:1577–89.
ОПТИМАЛЬНЫЙ КОНТРОЛЬ ГЛИКЕМИИ (ADA)
• HbA1c: <7.0%.
• Гликемия натощак: <7.2 ммоль/л в капиллярной плазме.
• Гликемия через 2 ч после еды: <10.0 ммоль/л в капиллярной плазме.
АЛГОРИТМ ЛЕЧЕНИЯ ДИАБЕТА 2 ТИПА
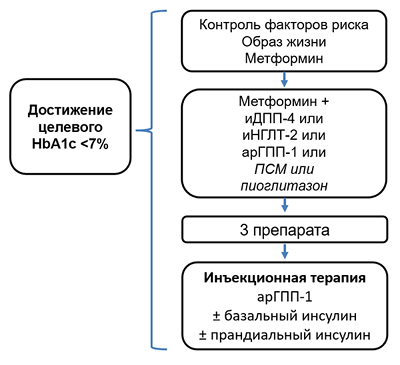
МЕДИКАМЕНТЫ ДЛЯ ЛЕЧЕНИЯ ДИАБЕТА 2 ТИПА
Бигуаниды
• Метформин 500–850–1000 мг 2–3 раза во время еды.
• Метформин лонг (XR) 500–750–1000 мг 1–2 раза во время еды.
Ингибиторы натрий-глюкозного котранспортера-2 (глифлозины)
• Дапаглифлозин 5–10 мг 1 раз независимо от пищи.
• Канаглифлозин 100–300 мг 1 раз независимо от пищи.
• Эмпаглифлозин 10–25 мг 1 раз независимо от пищи.
Ингибиторы дипептидилпептидазы-4 (глиптины)
• Вилдаглиптин 50 мг 1–2 раза независимо от пищи.
• Линаглиптин 5 мг 1 раз независимо от пищи.
• Ситаглиптин 25–100 мг 1 раз независимо от пищи.
Производные сульфонилмочевины
• Глибенкламид 1.75–3.5 мг 1–2 раза непосредственно до завтрака.
• Гликлазид 30–60 мг 1 раз во время завтрака.
• Глимепирид 1–4 мг 1 раз непосредственно до завтрака.
• Глипизид 5–20 мг 1 раз во время завтрака.
Агонисты рецепторов глюкагоноподобного пептида-1
• Дулаглутид 0.75–1.5 мкг п/к 1 раз в нед независимо от пищи.
• Лираглутид 1.8 мкг п/к независимо от пищи.
• Эксенатид 5 мкг 2 раза п/к зав течение 60 мин до еды.
• Эксенатид длительный 2 мг 1 раз в нед п/к независимо от пищи.
Другие препараты
• Акарбоза 50–100 мг 3 раза с первой порцией пищи, разжевать.
• Пиоглитазон 15–45 мг 1 раз независимо от пищи.
• Репаглинид 0.5–1–2 мг 3 раза за 15 мин до еды.
Выбор антигипергликемических препаратов
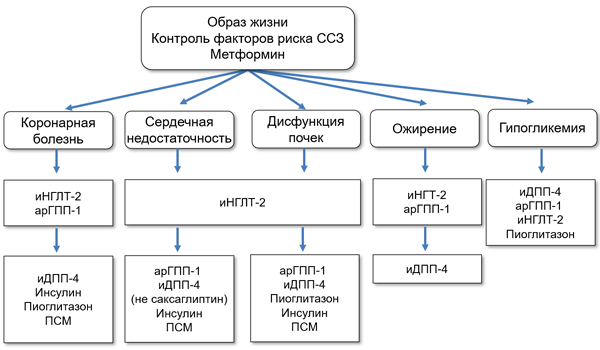
арГПП-1 — агонисты рецепторов глюкагоноподобного пептида 1, иДПП — ингибиторы дипептидил-пептидазы 4, иНГЛТ-2 — ингибиторы натрий-глюкозного котранспортера-2, ПСМ — препараты сульфонилмочевины.
ПРОФИЛАКТИКА ДИАБЕТА 2 ТИПА
• Образ жизни: физическая активность умеренная >150 мин/нед], снижение веса >7%], ограничение сладких напитков.
• Метформин: препарат выбора у лиц до 60 лет, ИМТ ≥35 кг/м², анамнез диабета беременных.
• При ожирении: орлистат, бариатрическая хирургия (индекс массы тела >35 кг/м²).
Контроль массы тела и ремиссия диабета
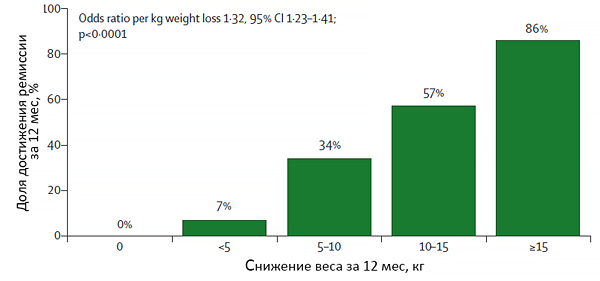
Lean M, et al. The Lancet. 2018;391:541–51.
ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ ДИАБЕТА (K/DOQI; IWGDF; ADA)
Общее
• Интенсивное лечение гипергликемии.
• Специализированная помощь.
Нефропатия
• Ингибиторы ангиотензинпревращающего фермента.
• Блокаторы рецепторов ангиотензина II.
• Финеренон 20 мг.
• Ограничение белка в диете (0.8 г/кг на ранних стадиях, 0.6 г/кг на поздних стадиях).
Нейропатия
• Симптоматическое: антидепрессанты (амитриптилин, дулоксетин, венлафаксин), антиконвульсанты (карбамазепин, прегабалин, габапентин), капсаицин крем.
• Гастропарез: метоклопрамид.
• Ортостатическая гипотензия: атомоксетин.
• Эректильная дисфункция: силденафил, интракавернозные самоинъекции альпростадила, вакуумные устройства, импланты.
Ретинопатия
• Лазерная фотокоагуляция, криокоагуляция, витрэктомия.
• Инъекции ранибизумаба в стекловидное тело для лечения диабетического макулярного отека.
Диабетическая стопа
• Устранение нагрузки.
• Хирургическая обработка.
• Влажные повязки.
• Антибиотики.
• Реваскуляризация.
• Ампутация.
Источник
Медицинская библиотека / Раздел “Книги и руководства”
VII. БОЛЕЗНИ ЭНДОКРИННОЙ СИСТЕМЫ И ОБМЕНА ВЕЩЕСТВ
Медицинская библиотека / Раздел “Книги и руководства” / Клинические классификации некоторых внутренних заболеваний и примеры формулировки диагнозов / VII. БОЛЕЗНИ ЭНДОКРИННОЙ СИСТЕМЫ И ОБМЕНА ВЕЩЕСТВ
Постоянная ссылка:
BB код для форумов:
HTML код:
Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Cлов в этом тексте – 675; прочтений – 32823
Размер шрифта:
12px |
16px |
20px
VII. БОЛЕЗНИ ЭНДОКРИННОЙ СИСТЕМЫ И ОБМЕНА ВЕЩЕСТВ
Классификация сахарного диабета (250) и
других категорий нарушений
толерантности к глюкозе (ВОЗ, 1980 г. с дополнениями М. И. Балаболкина, 1989
г.)
1. Клинические формы диабета.
1.1. Инсулинозависимый диабет (диабет I типа).
1.2. Инсулинонезависимый диабет (диабет II типа).
1.3. Другие формы сахарного диабета
(вторичный или симптоматический
сахарный диабет).
1.3.1. Эндокринного генеза
(синдром Иценко-Кушинга, акромегалия,
диффузный токсический зоб, феохромоцитома и др.).
1.3.2. Заболевания поджелудочной железы (опухоль,
воспаление, резекция,
гемохроматоз и др.).
1.3.3. Другие, более редкие формы
диабета (после приема различных
лекарственных препаратов, врожденные генетические синдромы и др.).
1.4. Диабет беременных.
2. Степень тяжести диабета.
2.1. Легкая (I степень).
2.2. Средняя (II степень).
2.3. Тяжелая (III степень). 3. Состояние компенсации.
3.1. Компенсация.
3.2. Субкомпенсация.
3.3. Декомпенсация.
4. Острые осложнения диабета
(часто как результат неадекватной
терапии).
4.1. Кетоацидотическая кома.
4.2. Гиперосмолярная кома.
4.3. Лактацидотическая кома.
4.4. Гипогликемическая кома.
5. Поздние осложнения диабета.
5.1. Микроангиопатия (ретинопатия, нефропатия).
5.2. Макроангиопатия.
5.3. Нейропатия.
6. Поражения других органов и систем.
6.1. Энтеропатия.
6.2. Гепатопатия.
6.3. Катаракта.
6.4. Остеоартропатия.
6.5. Дермопатия и др.
7. Осложнения терапии.
7.1. Инсулинотерапия (местная аллергическая
реакция, анафилактический
шок, липоатрофия).
7.2. Пероральные сахароснижающие
препараты (аллергические реакции,
нарушение функции желудочно-кишечного тракта и др.).
Примеры формулировки диагноза
1. Сахарный диабет I типа, средней тяжести,
компенсированный.
2. Диффузный токсический зоб III
степени, тяжелое течение. Сахарный
диабет II типа, легкой степени, компенсированный.
ЗАБОЛЕВАНИЯ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
2. Классификация зоба (240–242)
1. По распространению.
1.1. Эндемический.
1.2. Спорадический (без указания в диагнозе).
2. По форме.
2.1. Диффузный.
2.2. Узловой (одиночные или множественные узлы).
2.3. Диффузно-узловой или смешанный.
3. Классификация диффузного
токсического зоба (болезнь Грейвса,
Базедова болезнь, болезнь Парри)
1. По степени увеличения.
I — железа незаметна на глаз, прощупывается перешеек.
II — хорошо прощупываются боковые доли, железа заметна
при глотании.
Ш — увеличение щитовидной железы заметно при осмотре
(“толстая шея”).
IV — зоб ясно виден, изменена конфигурация шеи.
V — зоб огромных размеров.
2. По степени тяжести тиреотоксикоза.
Легкая степень — пульс не более 100 уд. в мин.,
потеря массы тела на 3
— 5 кг, глазные симптомы отсутствуют или выражены незначительно,
повышение
поглощения [131]I через 24 часа.
Средняя степень — усиление тахикардии до 100 —
120 уд. в мин., потеря
массы тела до 8 — 10 кг, выраженный тремор, повышение
систолического и
снижение диастолического давления, повышение захвата
изотопов щитовидной
железой с первых часов, работоспособность частично снижена.
Тяжелая степень — частота пульса
превышает 120 — 140 уд. в мин.,
похудание достигает степени кахексии, присоединяются
нарушения функции
печени, надпочечников, сердечно-сосудистой
системы. Полная потеря
трудоспособности.
Примеры формулировки диагноза
1. Диффузный токсический зоб II степени, средней
тяжести.
2. Эндемический диффузно-узловой
зоб IV степени, эутиреоидный.
Сдавление пищевода, дисфагия.
3. Диффузно-узловой токсический зоб V степени, тяжелое
течение.
4. Классификация тиреоидитов (245) (по Негппап, 1980г.)
1. Острый тиреоидит.
1.1. Гнойный.
1.2. Негнойный.
2. Подострый тиреоидит (гранулематозный, де
Кервена).
3. Хронические тиреоидиты.
3.1. Аутоиммунный тиреоидит (зоб Хашимото).
3.2. фиброзно-инвазивный (зоб Риделя).
3.3. Специфические тиреоидиты
(туберкулезный, сифилитический,
септикомикозный).
Пример формулировки диагноза
1. Хронический аутоиммунный тиреоидит.
5. Классификация гипотиреоза (244)
1. По происхождению.
Первичный — возникающий
на основе хронического аутоиммунного
тиреоидита; после оперативного лечения различных
заболеваний щитовидной
железы; лечения токсического зоба радиоактивным йодом; лучевой
терапии при
злокачественных заболеваниях органов, расположенных на шее и др.
областях;
деструктивных поражениях щитовидной железы;
аплазии или гипоплазии
щитовидной железы).
Вторичный — развивается
при воспалительных, деструктивных или
травматических поражениях гипофиза и/ или гипоталамуса.
2. По тяжести.
Легкий — слабо выраженные
отдельные симптомы, осложнений нет;
трудоспособность сохранена.
Средней тяжести
— выражены многочисленные
симптомы,
гипер-холестеринемия; трудоспособность частично снижена.
Тяжелый (микседема) —
резко выраженные многочисленные симптомы,
наличие слизистого отека и осложнений; трудоспособность снижена.
Пример формулировки диагноза
1. Гипотиреоз послеоперационный.
Тиреоидэктомия (дата) по поводу
диффузного токсичекого зоба III степени, средней тяжести.
6. Классификация ожирения (278) (по Д. Я.
Шурыгину и др., 1980 г.)
1. Формы первичного ожирения.
1.1. Алиментарно-конституциональное.
1.2. Нейроэндокринное.
1.2.1. Гипоталамо-гипофизарное.
1.2.2. Адипозогенитальная дистрофия (у детей и
подростков).
2. Формы вторичного (симптоматического) ожирения.
2.1. Церебральное.
2.2. Эндокринные.
2.2.1. Гипотиреоидное.
2.2.2. Гипоовариальное.
2.2.3. Климактерическое.
2.2.4. Надпочечниковое.
3. Стадии ожирения.
3.1. Прогрессирующая.
3.2. Стабильная.
4. Степени ожирения.
I степень — фактическая масса тела превышает
“идеальную” не более чем
на 29%.
II степень — избыток массы тела составляет 30 — 49 %.
III степень — фактическая масса тела превышает
“идеальную” на 50-99%.
IV степень — фактическая масса тела
превышает “идеальную” на 100% и
более.
Пример формулировки диагноза
1.
Алиментарно-конституциональное ожирение
III степени,
прогрессирующее.
[ Оглавление книги | Главная страница раздела ]
Поиск по медицинской библиотеке
Источник
