Сахарный диабет 1 типа ремиссия

Сахарный диабет – довольно тяжелое заболевание, которое развивается вследствие патологических изменений клеток поджелудочной железы. Не многие больные знают о том, что при протекании диабета 1-го типа может наступить ремиссия.
Особенности «медового месяца»
Спустя 1-6 месяцев после диагностирования сахарного диабета 1-го типа у больного будет наблюдаться сниженная потребность во введении инсулин содержащих препаратов. Такие изменения в организме объясняются улучшением функционирования здоровых бета-клеток, которые еще имеются в пораженной поджелудочной железе. Данный период течения сахарного диабета 1-го типа получил название «медовый месяц» или же время ремиссии.
Различают 2 вида ремиссии:

У сахарного диабета есть период ремиссии
- Полная. Наблюдается отсутствие необходимости в инъекциях инсулина, диагностируется у больных в 2-12% случаях.
- Частичная. Сохраняется потребность в инъекциях инсулин содержащих препаратов и не превышает 0,4 единицы на килограмм массы тела. Вероятность наступления частичной ремиссии составляет от 18 до 62%.
Зачастую «медовый месяц» при сахарном диабете 1-го типа длится недолго (от 1 до 3 месяцев). В редких случаях период ремиссии может продолжаться и больше года.
Стоит взять во внимание тот факт, что улучшение состояния при таком тяжелом заболевании является лишь временным. Хотя в организме больного частично восстанавливается выработка инсулина, поджелудочная железа испытывает большую нагрузку, что приводит к ее скорому истощению. Необходимо отметить, что на фоне улучшения общего состояния пациента происходит дальнейшая выработка антител к оставшимся бета-клеткам активно работающей поджелудочной железы. Это в свою очередь приводит к прогрессированию заболевания, так как постепенно уничтожаются клетки, участвующие в секреции инсулина.
К большому сожалению, на сегодняшний день ученым не удалось разработать препарат, который позволит убрать вырабатываемые антитела к клеткам поджелудочной железы. Хотя проведено множество успешных лабораторных исследований на животных, используемую при этом тактику лечения сахарного диабета нельзя применить для человеке.
От чего зависит длительность ремиссии при сахарном диабете 1-го типа
На продолжительность периода ремиссии влияет множество факторов:

Ранняя инсулинотерапия может продлить период ремиссии
- возраст больного (у пациентов среднего и преклонного возраста данный период длиннее, чем у тех, кто моложе);
- половая принадлежность (ремиссия сахарного диабета 1-го типа у мужчин продолжительнее, чем у женщин);
- наличие симптомов кетоацидоза, а также тяжесть нарушений обмена веществ (более легкая форма течения заболевания будет способствовать длительному «медовому месяцу»);
- показатель производства С-пептида (высокий показатель С-пептида определяет более продолжительный период ремиссии);
- инсулинотерапия (раннее лечение сахарного диабета 1-го типа дает возможность существенно продлить «медовый месяц»).
Многие пациенты в период ремиссии сразу замечают значительное улучшение, так как снижается объем применяемых доз инсулина. Ненадолго может показаться, что болезнь уходит и диагноз, поставленный врачом, не соответствует действительности. Но уже спустя определенный период все возвращается на круги своя и болезнь вновь дает о себе знать. Каждый больной должен понимать, что на данный момент это заболевание неизлечимо, а ощутимые улучшения несут лишь временный характер.
Самое важное при «медовом месяце» — предпринять все возможные меры по его продлению.
Как продлить период ремиссии при сахарном диабете 1-го типа
Если замедлить протекающий в организме процесс аутоагрессии, то появится возможность удлинить «медовый месяц». Для того чтобы понять, как это сделать, необходимо разобраться в протекающих в организме процессах и обратить внимание на следующие моменты:
- Повышение иммунитета, борьба с хроническим воспалительным процессом. Прогрессирование аутоагрессии вызвано хроническими очагами развивающейся инфекции. Поэтому первое, что нужно сделать – произвести санацию пораженных областей. По возможности стоит избегать развития сезонных заболеваний, ОРВИ. Такие меры смогут «продлить жизнь» бета-клеток и соответственно время ремиссии сахарного диабета 1-го типа.

Лечебная диета продлевает период ремиссии болезни
- Лечебная диета. Правильно подобранное питание также играет важную роль. В рационе больного не должно быть много «легких» углеводов, прием пищи рекомендуется осуществлять дробно через равные промежутки времени. Употребление продуктов с высоким содержанием углеводов приведет стремительному повышению сахара в крови. В этом случае будет недостаточно поступающего извне инсулина, а работа поджелудочной железы будет не столь продуктивна, как ранее. Несоблюдение специальной диеты окажет вредное влияние на организм больного. Довольно быстро оставшиеся бета-клетки перестанут продуцировать столь необходимый для нормальной жизнедеятельности инсулин.
- Своевременное начало инсулинотерапии. Не стоит медлить с началом приема инсулина. Если лечащий врач назначил инъекции инсулин содержащего препарата в определенной дозировке, то необходимо незамедлительно следовать его рекомендациям. Своевременно начатая инсулинотерапия позволит замедлить процесс гибели клеток поджелудочной железы.
Какую ошибку допускают больные во время ремиссии
Наступление периода ремиссии больные считают моментом выздоровления и полностью отказываются от принимаемых ранее от инсулина. Полная отмена инсулинотерапии будет главной ошибкой во время «медового месяца». Всего в нескольких процентах случаев можно временно отметить инъекции инсулина. В 97% процентах случаев потребуется постоянная поддержка инсулином, но уже в сниженной дозировке. В противном случае ремиссия скоро приблизится к концу, что повлечет за собой осложнения — наступит лабильный диабет.

Отмена инсулинотерапии является ошибкой во время «медового месяца»
Перед тем, как отменять назначенный врачом курс лечения, стоит хорошо подумать. Зачастую больному во время «медового месяца» потребуется проведение базисной терапии, что подразумевает введение инъекций инсулина в том объеме, что необходим для его суточного производства. Прием инсулина, связанного с питанием в большинстве случаев можно отменить. Такое решение принимается исключительно врачом на основе полученной во время исследования клинической картины.
Если не снижать дозу инсулина во время протекания ремиссии, то это также повлечет за собой тяжелые последствия, так как может развиться гипогликемия. Наступление этого периода возможно к концу терапии в условиях стационара или же по прошествии некоторого времени после выписки. Чтобы избежать серьезных последствий для здоровья, стоит проконсультироваться с врачом и определить необходимую дозу инсулина. Его дозировку понижают постепенно, учитывая имеющиеся показатели гликемии.
После подтверждения сахарного диабета 1-го типа потребуется контролировать показатель сахара в крови, следовать рекомендациям врача, принимая соответствующие дозы инсулина. Только в этом случае удастся продлить «медовый месяц» и предупредить развитие осложнений.
Не стоит искать способы исцеления от этого недуга. Самолечение народными средствами не принесет желаемую пользу, а скорее навредит. Необходимо научится жить с этим заболеванием, ведь другого выхода нет. Будьте внимательны к своему здоровью, только комплексная терапия поможет поддерживать ваше состояние на соответствующем уровне.
Источник
Возможна ли ремиссия сахарного диабета 1 типа? Может ли быть так, что после начала лечения инсулином потребность в нем резко снизится или исчезнет вовсе? Означает ли это, что диабет прошел?
Часто после выписки из больницы и начала лечения инсулином человек замечает, что и без введения инсулина уровень глюкозы крови остается вполне нормальным. Или при введении тех доз, что рекомендовал врач, постоянно возникают гипогликемии — низкий уровень глюкозы крови. Так что же делать? Перестать вводить инсулин? Врачи ошиблись с диагнозом, и нет никакого диабета? Или это нормально, и надо продолжать вводить те дозы, что назначил врач? Но как быть с гипогликемиями? Состояние-то не самое приятное… Давайте попробуем понять, что проиcходит.
 Когда у человека впервые развиваются симптомы диабета 1 типа — чрезвычайно быстро снижается вес, нарастает жажда, учащается мочеиспускание, сил становится все меньше и меньше, в неблагоприятном случае появляется запах ацетона изо рта и тошнота, постоянная головная боль и так далее — все это говорит о стремительном увеличении уровня глюкозы крови. Того инсулина, что в небольшом количестве продолжает вырабатывать поджелудочная железа, становится недостаточно.
Когда у человека впервые развиваются симптомы диабета 1 типа — чрезвычайно быстро снижается вес, нарастает жажда, учащается мочеиспускание, сил становится все меньше и меньше, в неблагоприятном случае появляется запах ацетона изо рта и тошнота, постоянная головная боль и так далее — все это говорит о стремительном увеличении уровня глюкозы крови. Того инсулина, что в небольшом количестве продолжает вырабатывать поджелудочная железа, становится недостаточно.
Помимо того, что инсулина меньше, чем нужно, так еще и организм становится к нему менее чувствительным — клетки не воспринимают инсулин, не реагируют на него, а значит и потребность в гормоне становится еще больше. Поэтому в самом начале заболевания требуются большие дозы инсулина, чтобы снизить уровень глюкозы. Как только начинается лечение инсулином, а уровень глюкозы крови приходит в норму, чувствительность к инсулину восстанавливается довольно быстро — за неделю-две. Поэтому и дозы вводимого инсулина необходимо уменьшить.
На момент появление первых признаков сахарного диабета 1 типа около 90% бета-клеток перестают работать — их повреждают антитела, то есть своя же иммунная система. Но оставшиеся продолжают выделять инсулин. Когда чувствительность организма к инсулину восстанавливается, то того инсулина, что выделяют эти 10% бета-клеток, может оказаться вполне достаточно, чтобы регулировать уровень глюкозы крови. Поэтому и необходимое количество инсулина, которое надо ввести, резко уменьшается. Так возникает ощущение, что наступила ремиссия — излечение от сахарного диабета.
Но, к большому сожалению, это не совсем так. Скорее такую ремиссию можно назвать лишь частичной, временной. По-другому этот период еще называют «медовым месяцем». В это время намного легче контролировать течение заболевания, ведь свой собственный инсулин выделяется в зависимости от уровня глюкозы. Почему так происходит? Почему эта ремиссия не может быть постоянной? А еще лучше — полной, а не частичной?
 Сахарный диабет 1 типа — это аутоиммунное заболевание. Проще говоря, это состояние, при котором свой иммунитет воспринимает какую-то часть организма как чужеродную и начинает защищать от нее организм. В данном случае, как «инородные», «вредные» воспринимаются бета-клетки поджелудочной железы, они атакуются различными антителами и погибают. До сих пор науке не известно, как остановить эти антитела. Поэтому и те самые, все еще оставшиеся и работающие 10% клеток со временем тоже погибают. Постепенно производство собственного инсулина все снижается и снижается, а потребность в инсулине, вводимом извне, возрастает.
Сахарный диабет 1 типа — это аутоиммунное заболевание. Проще говоря, это состояние, при котором свой иммунитет воспринимает какую-то часть организма как чужеродную и начинает защищать от нее организм. В данном случае, как «инородные», «вредные» воспринимаются бета-клетки поджелудочной железы, они атакуются различными антителами и погибают. До сих пор науке не известно, как остановить эти антитела. Поэтому и те самые, все еще оставшиеся и работающие 10% клеток со временем тоже погибают. Постепенно производство собственного инсулина все снижается и снижается, а потребность в инсулине, вводимом извне, возрастает.
Длительность работы оставшихся клеток, то есть периода «медового месяца», может быть разной. Чаще всего он длится от трех до шести месяцев. Но все индивидульно. У кого-то этого периода и вовсе может не быть, у кого-то он может длится до 1,5-2 лет. У детей «медовый месяц» короче, особенно если они заболели в возрасте до 5 лет или столкнулись с кетоацидозом в дебюте заболевания.
Считается, что чем раньше с момента развития симптомов сахарного диабета была начата инсулинотерапия и чем лучше контроль уровня глюкозы крови в начале заболевания, тем дольше может продлиться период «медового месяца». Интенсивное лечение дает возможность «восстановиться» оставшимся бета-клеткам, повышает шансы на более долгую их работу.
Что делать в период медового месяца?
- Как правило, требуется коррекция инсулинотерапии. Суточная доза инсулина может снижаться до 0,2 Ед /кг, может быть чуть большей. Обычно она меньше 0,5 Ед/кг массы тела.
- Доза базального инсулина может быть чрезвычайно маленькой или же в его введении потребности может не быть вовсе. Что касается болюсного инсулина (на еду), то вам может быть достаточно небольшой дозы перед приемом пищи. Важно помнить, что это явление носит временный характер.
- Важно продолжать контролировать уровень глюкозы крови с помощью глюкометра, поскольку только так можно точно узнать, требуется ли введение болюсного инсулина на еду, повышается ли уровень глюкозы крови за ночь при минимальных дозах инсулина и когда необходимо будет начать увеличивать его количество.
- Если на фоне использования минимальных доз инсулина у вас развивается гипогликемия, стоит временно приостановить введение препарата и продолжать регулярный контроль уровня глюкозы.
 Очень важно продолжать контролировать уровень глюкозы крови! Точно рассчитать, как долго будет длится «медовый месяц», невозможно. Но при лучшем контроле диабета его можно продлить и, таким образом, дать себе небольшую передышку после тяжелого начала болезни.
Очень важно продолжать контролировать уровень глюкозы крови! Точно рассчитать, как долго будет длится «медовый месяц», невозможно. Но при лучшем контроле диабета его можно продлить и, таким образом, дать себе небольшую передышку после тяжелого начала болезни.
Если во время «медового месяца» человек заболевает каким-то инфекционным заболеванием, переживает тяжелый стресс или у него развивается какое-либо другое тяжелое состояние или травма, то необходимо увеличить дозы инсулина. Оставшиеся бета-клетки просто не смогут справиться, ведь во время стресса резко возрастает выброс кортизола и адреналина — гормонов, которые увеличивают уровень глюкозы крови. Могут вновь появиться симптомы декомпенсации (проще — ухудшения течения) сахарного диабета: жажда, снижение веса, частое мочеиспускание и, как следствие дефицита инсулина, может развиться кетоацидоз. Поэтому контроль глюкозы крови и своевременная коррекция доз инсулина в этот период крайне важны!
Может все таки диабет прошел?
Как бы нам ни хотелось, но полной ремиссии при сахарном диабете 1 типа пока еще достичь невозможно. Полная ремиссия означает, что во введении инсулина потребности больше нет вообще. И не будет в будущем. Но пока средство, которое бы позволило на ранней стадии останавливать развитие заболевания или смогло бы восстанавливать бета-клетки поджелудочной железы, не найдено. Надо постараться как можно дольше «растянуть» период этого сладкозвучащего «медового месяца». И, конечно, продолжать верить в лучшее!
Источник

Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.
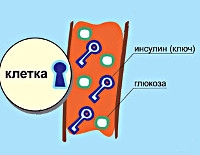
Сахарный диабет 1 типа
Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание. Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость. Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
Источник
