Сахарный диабет 2 тип при замере
Сахарный диабет: как правильно измерять сахар в крови?

Сахарный диабет является заболеванием, развитие которого обусловлено нарушением в работе поджелудочной железы. Такие сбои могут выражаться в недостаточном продуцировании инсулина поджелудочной железой либо нарушением взаимодействия данного гормона с клетками крови, что влечет за собой накопление избытка сахара (глюкозы) в крови.
Для людей, страдающих сахарным диабетом, крайне важным является осуществление регулярного контроля уровня глюкозы в крови. Получить этот показатель можно, сдав кровь для исследования в лабораторию. Но, с целью ежедневного самостоятельного контроля уровня глюкозы в крови, в продаже имеются специальные аппараты – глюкометры.
Виды глюкометров
Глюкометр – это электронный прибор, имеющий миниатюрные размеры и дисплей с кнопками управления. Этот аппарат легко умещается в ладонь взрослого человека и в карман одежды, поэтому его можно брать с собой и использовать вне дома. Все глюкометры, в зависимости от принципа своего действия, делятся на три основные группы – фотометрические, романовские и электрохимические. Но особенности каждой разновидности глюкометров стоит рассмотреть подробно.
1. Фотометрические. Данный тип глюкометров является довольно устаревшим. Принцип действия заключается в изменении окраса тест-индикатора на специальной полосе. В результате реакции определенного вещества с глюкозой, содержащейся в составе крови, тест-зона окрашивается в тот или иной цвет.
Также к особенностям такого вида глюкометров можно отнести хрупкую оптическую систему, которая требует от владельца аппарата бережного отношения. Такие глюкометры, в сравнении, например, с электрохимическими устройствами, имеют более крупные размеры.
2. Романовские. Данный вид глюкометров еще не поступил в свободную продажу и только разрабатывается специалистами. Основным достоинством таких устройств является возможность измерения уровня глюкозы в крови, не осуществляя забор крови. Эти глюкометры производят измерение путем оценки выделенного спектра кожи из полного ее спектра.
3. Электрохимические. Особенность такого типа глюкометров заключается в их конструкции, изготовленной по особой технологии, позволяющей получить максимально точные результаты. Эти устройства измеряют уровень сахара в крови путем распознавания величины тока, который вырабатывается за счет реакции крови и специального вещества, находящегося в тест-зоне.
В зависимости от функциональных возможностей, электрохимические глюкометры могут обладать следующими свойствами:
- возможностью измерять уровень глюкозы в плазме крови либо в цельной капиллярной крови;
- звуковым либо визуальным оповещением о результатах проведенного измерения;
- различной скоростью определения концентрации сахара в крови. Некоторые модели электрохимических глюкометров могут выполнять данную функцию всего за 5 секунд. Самая продолжительная процедура измерения уровня глюкозы в крови с помощью данного вида устройства может длиться около 1 минуты;
- различной кодировкой тест-индикатора. В некоторых электрохимических глюкометрах предусмотрен ввод кода с тет-полосок, в других моделях – одноразовая вставка микрочипа, что является крайне удобным для пожилых людей;
- объемом памяти. Большинство глюкометров имеют устройство, позволяющее управлять памятью аппарата. Это очень удобно, когда необходимо сохранить данные о предыдущих замерах уровня сахара в крови. Полученные за определенные промежуток времени результаты могут сохраняться для составления статистики.
Совет
Не стоит забывать, что результаты измерения уровня сахара в крови, полученные путем лабораторного исследования, могут существенно отличаться от тех, которые были получены путем измерения с помощью глюкометров. Так, при проведении анализа в лабораторных условиях, уровень сахара измеряется в плазме крови (жидкая составляющая). А что касается измерения уровня глюкозы в крови посредством некоторых видов глюкометров – это показатель уровня глюкозы в цельной крови. У таких приборов имеется своя особенная шкала для измерения.
Как подготовиться к самостоятельному измерению сахара в крови с помощью глюкометра?
Чтобы правильно подготовиться к самостоятельному исследованию крови на предмет выявления в ее составе уровня концентрации сахара, требуется соблюсти некоторые правила, приведенные ниже.
- Забор крови желательно брать из пальца. Это связано с тем, что именно в пальцах кровь циркулирует лучше всего. Если же у вас имеют место быть проблемы с кровообращением в верхних конечностях, перед забором крови, помассируйте пальцы рук в течение 5 минут. Если вы приняли решение осуществить забор крови, например, с икроножной мышцы или бедра, эти области также, перед проколом, следует помассировать.
- Перед взятием крови из пальца, руки необходимо тщательно вымыть с мылом. При осуществлении гигиены рук, лучше использовать горячую воду, так как она способствует активизации кровообращения.
- Если вам не удалось проколоть кожу пальца с первого раза, попробуйте сделать более глубокий прокол посредством ланцета.
- Перед проведением исследования обязательно убедитесь, что код, содержащийся на флаконе с тест-индикаторами, полностью совпадает с кодом, нанесенным на глюкометр. При выявлении несовпадения данных кодов, устройство необходимо перекодировать.
- После того, как руки вымыты с мылом, их нужно тщательно просушить. Ведь оставшаяся на поверхности кожи влага может разбавить кровь, что приведет к получению неточных результатов.
- Чтобы причинить себе минимальную боль при прокалывании кожи пальца, рекомендуется делать прокол сбоку «подушечки», а не по ее центру.
- Каждый раз при заборе крови, участки для осуществления прокола рекомендуется менять. Если несколько раз подряд делать прокол в одном и том же месте, в этой области может появиться раздражение и кожа, скорее всего, огрубеет. Соответственно, процедура забора крови станет более болезненной. Для прокола следует чередовать пальцы, кроме указательного и большого. Как правило, с этих пальцев, кровь для анализа не берется.
Как правильно проводить измерение уровня сахара в крови?
В первую очередь, рекомендуется внимательно ознакомиться с инструкцией к применению глюкометра, с помощью которого вы планируете измерять уровень глюкозы в крови. Если какие-либо пункты аннотации непонятны, обратитесь к специалисту для их разъяснения.
Проведя подготовку к процедуре забора крови, достаньте из тубы тест-полоску и вставьте ее в прибор. Проколите с помощью ланцета поверхность кожного покрова «подушечки» пальца. Первую каплю крови не стоит брать на анализ, поэтому промокните место прокола сухой стерильной салфеткой.
Затем, когда появиться вторая капля крови, приложите левый и правый края тест-полоски к месту прокола. На краях тест-полосы, как правило, имеются пометки, сделанные для удобства их использования.
После того, как вы поднесете край тест-полосы к месту прокола, в действие придут капиллярные силы, втягивающие требуемое количество крови в индикатор. По истечении нескольких секунд, вы сможете получить результаты.
Советы
- Вторая капля крови не должна смазываться, а должна держать форму. Если она смазывается, тест полоска не сможет должным образом впитать кровь.
- Ни в коем случае не пользуйтесь ланцетом, использованным ранее другим человеком. Это грозит попаданием в организм какой-либо инфекции.
- Не доставайте из тубы тест-полоску заранее. Она является крайне чувствительной к влаге.
- Не стоит давить на палец в процессе непосредственно забора крови. Ведь, при надавливании, начинает выделяться тканевая жидкость, которая разбавит кровь. Это повлечет за собой получение неверных результатов проведенного анализа.
- Хранить тест-полоски желательно при температуре воздуха, которая колеблется в пределах +22-27?С.
Как часто необходимо измерять сахар в крови?
Многих людей, страдающих сахарным диабетом, интересует вполне логичный вопрос, как часто необходимо измерять уровень концентрации глюкозы в крови. Однозначно ответить на этот вопрос нельзя. Ведь все зависит от таких факторов:
- тип и тяжесть течения сахарного диабета;
- какой промежуток времени человек болен сахарным диабетом;
- общее состояние организма больного;
- наличие сопутствующих хронических заболеваний;
- целевые показатели гликогемоглобина;
- план назначенного лечения;
- рекомендации лечащего врача.
Сахарный диабет (1-ый тип)
При наличии такого типа диабета специалисты рекомендуют проводить анализ уровня сахара в крови каждый день по несколько раз. Пациентам, которым прописана инсулиновая терапия, может потребоваться проведение процедур измерения сахара в крови, например, каждый раз до и после приема пищи, физических нагрузок либо управления автомобилем.
Сахарный диабет (2-ой тип)
Для таких пациентов определить, с какой частотой следует измерять концентрацию сахара в крови, является непростой задачей. Для таких больных главным является не то, насколько жестко осуществляется контроль над уровнем сахара в крови, а какие меры предпринимаются, исходя из полученных показателей. Например, кардинальный пересмотр своего рациона питания или увеличение степени интенсивности физических нагрузок. С помощью самостоятельного мониторинга можно произвести оценку эффективности назначенной врачом терапии, а также добиться нормализации уровня сахара в крови после приема пищи.
Специалисты в области эндокринологии советуют чаще использовать глюкометр для измерения уровня концентрации глюкозы в крови, если врач назначил пациенту прием новых лекарственных препаратов. Иногда, если человек носит инсулиновую помпу, может потребоваться регулярное измерение сахара в крови в процессе употребления пищи.
Если же совсем недавно больному поставлен диагноз – сахарный диабет 2-го типа, возможно, придется измерять уровень сахара в крови более часто. Это позволит выявить, в какие периоды пациенту труднее всего контролировать нормальную концентрацию глюкозы. Исходя из полученных результатов, осуществляется коррекция приема медикаментов. После этого вполне достаточным будет измерение уровня сахара в крови 2 или 3 раза в неделю.
Те пациенты, которым не удалось достичь целевых показателей, специалисты рекомендуют осуществлять измерения часто и фиксировать полученные минимальные и максимальные результаты на бумаге. Это позволит определить, какие факторы оказывают воздействие на выход концентрации глюкозы в крови за пределы нормы.
Для диабетиков, не принимающих инсулин
Бытует мнение, что пациенты, которые больны сахарным диабетом, не принимающие инсулин и имеющие стабильные целевые показатели гликогемоглобина, могут проводить измерения концентрации сахара в крови один раз в сутки натощак (утром). Но ведь показатели, полученные перед завтраком и соответствующие норме, могут меняться в течение дня. В связи с этим специалисты рекомендуют проводить измерения дважды в день. Натощак перед завтраком и по истечении двух часов после его приема.
Поверка уровня сахара в крови после еды поможет пациентам, не принимающим инсулин, выявить зависимость уровня глюкозы от тех или иных продуктов питания и количества их потребления.
Факторы, влияющие на точность измерения уровня сахара в крови
На получение точных результатов исследования концентрации глюкозы в крови оказывают воздействие следующие факторы:
- прием пищи и напитков;
- чистка зубов;
- употребление жевательной резинки;
- курение;
- алкоголь;
- стрессы;
- физические нагрузки;
- присутствие влаги на поверхности кожи в месте прокола;
- чрезмерное надавливание на область прокола при заборе крови;
- неправильное использование либо неисправность глюкометра;
- прием лекарственных препаратов;
- забор первой капли крови для анализа.
Следование рекомендациям компетентных специалистов и соблюдение «нехитрых» правил позволит получить точные показатели при самостоятельном измерении уровня сахара в крови.
Сахарный диабет (СД) – это эндокринное заболевание, при котором из-за недостаточности гормона инсулина нарушается процесс всасывания глюкозы в организме. В результате этого у пациента развивается гипергликемия – то есть стойкое увеличение содержания глюкозы (сахара) в крови.

Сахарный диабет – СД – бывает 2 типов
Какие бывают типы сахарного диабета?
Типы СД различаются по основным характеристикам:
- Сахарный диабет 1 типа (СД-1);
- Сахарный диабет 2 типа (СД-2);
При диабете 1 типа иммунная система разрушает бета-клетки поджелудочной железы, которые вырабатывают инсулин.
При диабете 2 типа клетки организма начинают противостоять инсулину, вследствие чего перестает вырабатываться достаточное количество этого гормона.

Сравнительные характеристики СД-1 и СД-2
Факторы риска диабета 2 типа:
- есть член семьи с диабетом 2 типа;
- ожирение;
- курение;
- неправильное питание;
- отсутствие физических упражнений;
- использование некоторых лекарственных средств, учитывая некоторые противовоспалительные средства и лекарства против ВИЧ.
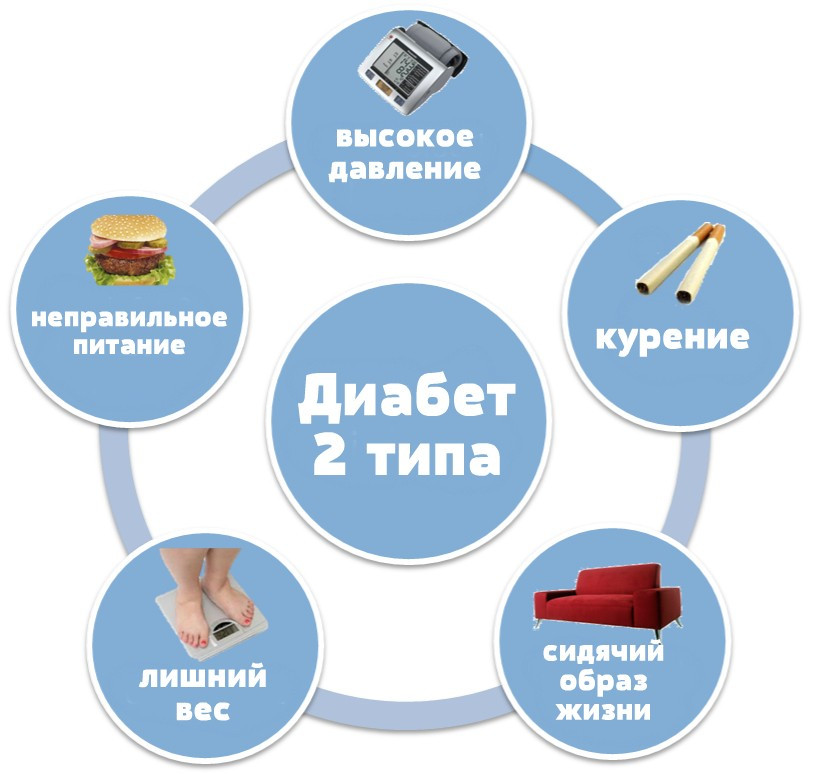
Самые распространенные факторы риска появления высокого сахара при диабете 2 типа
Что делать, если диагностирован сахарный диабет 2 типа?
В последние годы в мире наблюдается особенно широкое распространение данной патологии, зачастую являющееся причиной разнообразных осложнений. Когда у пациента высокий сахар при диабете 2 типа или это заболевание только подозревается, ему необходима консультация врача-эндокринолога. Обязательный скрининг включает в себя:
- исследования крови из пальца и вены;
- пероральный глюкозотолерантный тест (ПГТТ);
- определения уровня гликированного гемоглобина (HbA1C).
Лабораторные показатели при СД
Следует помнить, что показатель глюкозы в крови здорового человека составляет 5,5-6 ммоль/л.
- При диабете 2 типа норма сахара в крови пациента имеет следующие значения:
- из пальца – более 6,1 ммоль/л;
- в венозной крови – более 7,1 ммоль/л.
Для подтверждения диагноза анализ должен быть сдан дважды, а оба показателя быть повышенными. Важно помнить, что кровь при диабете 2 типа сдается натощак.
- Результат перорального глюкозотолерантного теста обозначится выше 11,1 ммоль/л и в крови из пальца, и в венозной, при допустимой норме не более 7,8 ммоль/л.
- Для подтверждения диагноза, уровень гликированного гемоглобина у пациента должен быть выше 6,5%. У здорового человека этот показатель будет ниже 6,0%.
Анализ крови – один из наиболее точных методов диагностики сахарного диабета
Изменения уровня сахара в течении дня
Средний уровень сахара в крови при диабете 2 типа обычно меняется в зависимости от следующих факторов:
- Возраст,
- Пол,
- Время суток.
Важно отметить, что весомым фактором также является корреляция уровня глюкозы с временем приема пищи, то есть сахар после еды и до еды при диабете 2 типа будет иметь значения, отличные от нормы здорового человека.
- При диабете 2 типа нормой сахара в крови после еды (через 90 минут) определяется значение до 8,5 ммоль/л (153 мг/дл).
- А норма глюкозы перед едой находится в диапазоне 4-7 ммоль/л (72-126 мг/дл).
Пациенты с подтвержденным диагнозом задаются вопросами о том, почему утром гликемия выше, чем вечером и что делать, если по утрам натощак наблюдаются высокие показатели глюкозы, не вписывающиеся в норму сахара при сахарном диабете 2 типа? Все дело в том, что характер метаболических процессов в организме зависит и от общего состояния здоровья, и от времени суток. В эндокринологии существуют такое понятие, как «эффект утренней зари».

У пациентов с СД 2 типа часто наблюдается проявления «эффекта утренней зари», т.е. у человека с диагнозом диабет 2 типа сахар утром будет выше, чем сахар перед сном
Что такое эффект утренней зари?
Из-за того, что с 12 ночи до 3 часов утра в организме отсутствует потребность в инсулине, поджелудочная железа не вырабатывает это биологически активное соединение. Именно поэтому, во временном промежутке с 3-х до 8 утра наблюдается резкий скачок уровня глюкозы в крови. Пациенты с сахарным диабетом тяжелее переносят феномен утренней зари, так как их поджелудочная железа не способна вырабатывать физиологическую норму инсулина. У человека с диагнозом диабет 2 типа сахар утром будет выше, чем сахар перед сном. При этом в течение всей ночи гликемия остается стабильной, но из-за колебаний показателей глюкозы в предутреннее время у пациента наблюдается недосыпание, сон становится полифазным.
Гипогликемия при СД-2

Классические симптомы гипогликемии при СД
Под гипогликемией (пониженный сахар) при диабете 2 типа понимают снижение уровня глюкозы ниже 3,9 ммоль/л. Причиной возникновения гипогликемии может явиться:
- Передозировка инсулина при ошибке в наборе дозы инсулина – при диабете 1 типа.
- Передозировка таблетированных препаратов.
Пациент, столкнувшийся с гипокликемией, а также люди, в чьем окружении он находится, должны знать, как поднять сахар при диабете 2 типа. Есть несколько вариантов:
- принять таблетку глюкозы;
- выпить фруктовый сок;
- съесть конфету, например, сладкие леденцы;
- выпить напиток с сахаром.
Через 15-20 минут нужно измерить уровень сахара в крови, чтобы проверить, вернулся ли он в нормальный диапазон. Соблюдение ежедневного рационального режима поможет избежать приступов гипогликемии.
Тактика лечения при СД 2 типа
Терапия, назначаемая пациентам с этим диагнозом, должна включать в себя умеренные физические нагрузки, диету и медикаментозную терапию. Закономерный вопрос о том, можно ли снизить сахар при диабете 2 типа с помощью сахароснижающих препаратов для приема внутрь и обойтись без инсулинотерапии остается открытым – ответ зависит от стадии заболевания и сопутствующих патологий. Лечение назначается доктором и корректируется по ходу лечебного процесса.

Нужно помнить, что при диабете 2 типа норма сахара пациента отлична от физиологической нормы человека
Важно! Нужно принимать во внимание, что при диабете 2 типа норма сахара пациента отлична от физиологической нормы человека, и не допускать как гипогликемии, так и избыточной гипергликемии. В этом случае с диабетом можно жить полноценно, долго и счастливо.
Таким образом, СД 2 типа хоть и является хроническим, а значит не поддающимся полному излечению недугом, незначительно влияет на качество жизни пациента при рациональной терапии и соблюдении врачебных рекомендаций. В том числе, необходимо позаботиться о качестве сна, от которого зависит успешность коррекции уровня сахара в крови, общая сопротивляемость организма различным сопутствующим заболеваниям, настроение и ритм жизни.
Сахарный диабет 2 типа – это хроническое эндокринное заболевание, которое развивается вследствие инсулинорезистентности и нарушения функций бета-клеток поджелудочной железы, характеризуется состоянием гипергликемии. Проявляется обильным мочеиспусканием (полиурией), усиленным чувством жажды (полидипсией), зудом кожных покровов и слизистых оболочек, повышенным аппетитом, приливами жара, мышечной слабостью. Диагноз устанавливается на основании результатов лабораторных исследований. Выполняется анализ крови на концентрацию глюкозы, уровень гликозилированного гемоглобина, глюкозотолерантный тест. В лечении используются гипогликемические препараты, низкоуглеводная диета, повышение физической активности.
Общие сведения
Слово «диабет» переводится с греческого языка как «истекать, вытекать», фактически название заболевания означает «истечение сахара», «потеря сахара», что определяет ключевой симптом – усиленное выведение глюкозы с мочой. Сахарный диабет 2 типа, или инсулиннезависимый сахарный диабет, развивается на фоне повышения резистентности тканей к действию инсулина и последующего снижения функций клеток островков Лангерганса. В отличие от СД 1 типа, при котором недостаток инсулина первичен, при 2 типе заболевания дефицит гормона является результатом длительной инсулинорезистентности. Эпидемиологические данные весьма разнородны, зависят от этнических особенностей, социально-экономических условий жизни. В России предположительная распространенность – 7%, что составляет 85-90% всех форм диабета. Заболеваемость высока среди людей старше 40-45 лет.
Сахарный диабет 2 типа
Причины СД 2 типа
Развитие заболевания провоцируется сочетанием наследственной предрасположенности и факторов, влияющих на организм на протяжении жизни. К зрелому возрасту неблагоприятные экзогенные воздействия снижают чувствительность клеток организма к инсулину, в результате чего они перестают получать достаточное количество глюкозы. Причинами СД II типа могут стать:
- Ожирение. Жировая ткань снижает способность клеток использовать инсулин. Избыточная масса тела является ключевым фактором риска развития болезни, ожирение определяется у 80-90% пациентов.
- Гиподинамия. Дефицит двигательной активности негативно сказывается на работе большинства органов и способствует замедлению обменных процессов в клетках. Гиподинамичный образ жизни сопровождается низким потреблением глюкозы мышцами и накоплением ее в крови.
- Неправильное питание. Основной причиной ожирения у лиц с диабетом является переедание – избыточная калорийность рациона. Другой негативный фактор – употребление большого количества рафинированного сахара, который быстро поступает в кровоток, провоцируя «скачки» секреции инсулина.
- Эндокринные болезни. Манифестация СД может быть спровоцирована эндокринными патологиями. Отмечаются случаи заболеваемости на фоне панкреатита, опухолей поджелудочной железы, гипофизарной недостаточности, гипо- или гиперфункции щитовидной железы или надпочечников.
- Инфекционные болезни. У людей с наследственной отягощенностью первичное проявление СД регистрируется как осложнение вирусного заболевания. Наиболее опасными считаются грипп, герпес и гепатит.
Патогенез
В основе сахарного диабета второго типа лежит нарушение метаболизма углеводов вследствие повышения резистентности клеток к инсулину (инсулинорезистентности). Снижается способность тканей принимать и утилизировать глюкозу, развивается состояние гипергликемии – повышенного уровня сахара плазмы, активизируются альтернативные способы получения энергии из свободных жирных кислот и аминокислот. Для компенсации гипергликемии организм усиленно выводит лишнюю глюкозу через почки. Ее количество в моче увеличивается, развивается глюкозурия. Высокая концентрация сахара в биологических жидкостях вызывает рост осмотического давления, что провоцирует полиурию – обильное учащенное мочеиспускание с потерей жидкости и солей, приводящее к обезвоживанию и водно-электролитному дисбалансу. Этими механизмами объясняется большинство симптомов СД – сильная жажда, сухость кожи, слабость, аритмии.
Гипергликемия изменяет процессы пептидного и липидного обмена. Остатки сахаров присоединяются к молекулам белков и жиров, нарушая их функции, возникает гиперпродукция глюкагона в поджелудочной железе, активируется расщепление жиров как источника энергии, усиливается реабсорбция глюкозы почками, нарушается трансмиттерная передача в нервной системе, воспаляются ткани кишечника. Таким образом, патогенетические механизмы СД провоцируют патологии сосудов (ангиопатии), нервной системы (нейропатии), пищеварительной системы, желез эндокринной секреции. Более поздний патогенетический механизм – инсулиновая недостаточность. Она формируется постепенно, в течение нескольких лет, вследствие истощения и естественной программированной гибели β-клеток. Со временем умеренный дефицит инсулина сменяется выраженным. Развивается вторичная инсулинозависимость, больным назначается инсулинотерапия.
Классификация
В зависимости от выраженности нарушений углеводного обмена при сахарном диабете выделяют фазу компенсации (достигнуто состояние нормогликемии), фазу субкомпенсации (с периодическим повышением уровня глюкозы крови) и фазу декомпенсации (гипергликемия устойчива, с трудом поддается коррекции). С учетом степени тяжести различают три формы заболевания:
- Легкая. Компенсация достигается корректировкой питания либо диетой в сочетании с минимальной дозировкой гипогликемического препарата. Риск развития осложнений низкий.
- Средняя. Для компенсации метаболических нарушений необходим регулярный прием сахароснижающих средств. Высока вероятность начальных стадий сосудистых осложнений.
- Тяжелая. Больные нуждаются в постоянном использовании таблетированных гипогликемических лекарств и инсулина, иногда – только в инсулинотерапии. Формируются серьезные диабетические осложнения – ангиопатии мелких и крупных сосудов, нейропатии, энцефалопатии.
Симптомы СД 2 типа
Заболевание развивается медленно, на начальной стадии проявления едва заметны, это значительно осложняет диагностику. Первым симптомом становится усиление чувства жажды. Больные ощущают сухость во рту, выпивают до 3-5 литров в день. Соответственно увеличивается количество мочи и частота позывов к опорожнению мочевого пузыря. У детей возможно развитие энуреза, особенно в ночное время. Из-за частых мочеиспусканий и высокого содержания сахара в выделяемой моче раздражается кожа паховой области, возникает зуд, появляются покраснения. Постепенно зуд охватывает область живота, подмышечных впадин, сгибов локтей и коленей. Недостаточное поступление глюкозы к тканям способствует повышению аппетита, пациенты испытывают голод уже спустя 1-2 часа после приема пищи. Несмотря на увеличение калорийности рациона, вес остается прежним либо снижается, так как глюкоза не усваивается, а теряется с выделяемой мочой.
Дополнительные симптомы – быстрая утомляемость, постоянное чувство усталости, дневная сонливость, слабость. Кожа становится сухой, истончается, склонна к высыпаниям, грибковым поражениям. На теле легко появляются синяки. Раны и ссадины долго заживают, часто инфицируются. У девочек и женщин развивается кандидоз половых органов, у мальчиков и мужчин – инфекции мочевыводящих путей. Большинство пациентов сообщают об ощущении покалывания в пальцах рук, онемении ступней. После еды может возникать чувство тошноты и даже рвота. Артериальное давление повышенное, нередки головные боли и головокружения.
Осложнения
Декомпенсированное течение СД 2 типа сопровождается развитием острых и хронических осложнений. К острым относятся состояния, возникающие быстро, внезапно и сопровождающиеся риском летального исхода – гипергликемическая кома, молочнокислая кома и гипогликемическая кома. Хронические осложнения формируются постепенно, включают диабетические микро- и макроангиопатии, проявляющиеся ретинопатией, нефропатией, тромбозами, атеросклерозом сосудов. Выявляются диабетические полинейропатии, а именно полиневриты периферических нервов, парезы, параличи, автономные нарушения в работе внутренних органов. Наблюдаются диабетические артропатии – суставные боли, ограничения подвижности, уменьшение объема синовиальной жидкости, а также диабетические энцефалопатии – расстройства психической сферы, проявляющиеся депрессией, эмоциональной неустойчивостью.
Диагностика
Сложность выявления инсулиннезависимого сахарного диабета объясняется отсутствием выраженной симптоматики на начальных стадиях заболевания. В связи с этим людям из группы риска и всем лицам после 40 лет рекомендуются скрининговые исследования плазмы на уровень сахара. Лабораторная диагностика является наиболее информативной, позволяет обнаружить не только раннюю стадию диабета, но и состояние предиабета – снижение толерантности к глюкозе, проявляющееся длительной гипергликемией после углеводной нагрузки. При признаках СД обследование проводит врач-эндокринолог. Диагностика начинается с выяснения жалоб и сбора анамнеза, специалист уточняет наличие факторов риска (ожирение, гиподинамия, наследственная отягощенность), выявляет базовые симптомы – полиурию, полидипсию, усиление аппетита. Диагноз подтверждается после получения результатов лабораторной диагностики. К специфическим тестам относятся:
- Глюкоза натощак. Критерием заболевания является уровень глюкозы выше 7 ммоль/л (для венозной крови). Забор материала производится после 8-12 часов голода.
- Глюкозотолерантный тест. Для диагностики СД на ранней стадии исследуется концентрация глюкозы через пару часов после употребления углеводистой пищи. Показатель выше 11,1 ммоль/л выявляет диабет, в диапазоне 7,8-11,0 ммоль/л определяется предиабет.
- Гликированный гемоглобин. Анализ позволяет оценить среднее значение концентрации глюкозы за последние три месяца. На диабет указывает значение 6,5% и более (венозная кровь). При результате 6,0-6,4% диагностируется предиабет.
Дифференциальная диагностика включает различение инсулиннезависимого СД с другими формами болезни, в частности – с сахарным диабетом первого типа. Клиническими отличиями являются медленное нарастание симптомов, более поздний срок начала болезни (хотя в последние годы заболевание диагностируется и у молодых людей 20-25 лет). Лабораторные дифференциальные признаки – повышенный или нормальный уровень инсулина и С-пептида, отсутствие антител к бета-клеткам поджелудочной железы.
Лечение СД 2 типа
В практической эндокринологии распространен системный подход к терапии. На ранних стадиях болезни основное внимание уделяется изменению образа жизни пациентов и консультациям, на которых специалист рассказывает о диабете, способах контроля сахара. При стойкой гипергликемии решается вопрос о применении медикаментозной коррекции. Полный комплекс лечебных мероприятий включает:
- Диету. Основной принцип питания – сокращение количества пищи с большим содержанием жиров и углеводов. Особенно «опасными» являются продукты с рафинированным сахаром – кондитерские изделия, конфеты, шоколад, сладкие газированные напитки. Рацион больных состоит из овощей, молочных продуктов, мяса, яиц, умеренного количества злаков. Необходим дробный режим питания, небольшие объемы порций, отказ от алкоголя и специй.
- Регулярные физические нагрузки. Пациентам без тяжелых диабетических осложнений показаны спортивные занятия, усиливающие процессы окисления (аэробные нагрузки). Их периодичность, продолжительность и интенсивность определяются индивидуально. Большинству больных разрешена спортивная ходьба, плавание и пешие прогулки. Среднее время одного занятия – 30-60 минут, частота 3-6 раз в неделю.
- Медикаментозную терапию. Используются лекарственные средства нескольких групп. Распространено применение бигуанидов и тиазолидиндионов – препаратов, которые снижают инсулиновую резистентность клеток, абсорбцию глюкозы в ЖКТ и ее производство в печени. При их недостаточной эффективности назначаются лекарства, усиливающие активность инсулина: ингибиторы ДПП-4, производные сульфонилмочевины, меглитиниды.
Прогноз и профилактика
Своевременная диагностика и ответственное отношение пациентов к лечению СД позволяют достичь состояния устойчивой компенсации, при котором долгое время сохраняется нормогликемия, а качество жизни больных остается высоким. Для профилактики заболевания необходимо придерживаться сбалансированного рациона питания с высоким содержанием клетчатки, ограничением сладких и жирных продуктов, дробным режимом приемов пищи. Важно избегать гиподинамии, ежедневно обеспечивать организму физическую нагрузку в виде ходьбы, 2-3 раза в течение недели заниматься спортом. Регулярный контроль глюкозы необходим лицам из групп риска (лишний вес, зрелый и пожилой возраст, случаи СД среди родственников).
