Сахарный диабет 2 типа инсулинозависимый диабетическая стопа
Диабетическая стопа (синдром диабетической стопы)
это медицинский термин, который используется для обозначения комплекса
патологических изменений сосудов, нервов и костно-мышечного аппарата
стопы, на фоне сахарного диабета, которые могут привести к развитию
гангрены пораженного участка конечности. Диабетическая стопа – это
грозное осложнение диабета, которое наблюдается у большинства больных с
недостаточным контролем уровня глюкозы в крови (недостаточность лечения
диабета). В то же время больные диабетом должны знать и соблюдать
несколько простых правил по уходу за ногами, которые помогут
предотвратить развитие гангрены и потерю конечности.
Что происходит при диабете?
Сахарный диабет характеризуется повышением уровня
глюкозы в крови. У здоровых людей постоянная концентрация глюкозы в
крови поддерживается за счет особого гормона, инсулина, вырабатываемого
поджелудочной железой в ответ на повышение концентрации глюкозы в крови.
Инсулин повышает чувствительность тканей организма по отношению к
глюкозе и запускает биохимические механизмы ее утилизации. При сахарном
диабете инсулиновый механизм регуляции уровня глюкозы не работает. Для
сахарного диабета 1 типа, например, свойственно снижение общего
количества инсулина, вырабатываемого поджелудочной железой, а при
диабете 2 типа снижается чувствительность тканей по отношению к инсулину
и потому даже в нормальных количествах он не способен снизить уровень
глюкозы в крови. Такое нарушение метаболизма глюкозы чрезвычайно
неблагоприятно для организма: с одной стороны ткани и органы начинают
«голодать» так как без инсулина они не могут перерабатывать глюкозу, а с
другой стороны неиспользованная глюкоза накапливается в крови,
просачивается в стенки сосудов, накапливается в межклеточной среде.
Ввиду того, что в нашем организме все типы обмена веществ взаимосвязаны,
вскоре после нарушения метаболизма глюкозы (углеводов) выходят из строя
метаболизм жиров и белков. Такое глобальное нарушение обмена веществ
нарушает работу внутренних органов, кровеносных сосудов и нервов
больного диабетом.
Что такое диабетическая стопа?
Диабетическая стопа это комплекс патологических
изменений тканей, наблюдающихся в дистальных (крайних) отделах ног
больных диабетом. Диабетическая стопа является одним из грозных
осложнений диабета, которое может привести к гангрене, потере конечности
и инвалидизации больного.
В чем причина возникновения диабетической стопы?
Причины возникновения диабетической стопы у больных
диабетом кроются в нарушении кровоснабжения и иннервации ног.
Метаболические нарушения, о которых мы уже рассказывали выше (повышение
уровня глюкозы в крови, нарушение обмена жиров и белков), приводят к
поражению мелких кровеносных сосудов и нервов, питающих все ткани
организма, в том числе и ткани ног. Ввиду своей удаленности от сердца,
дистальный отдел ног (стопа, область лодыжек) плохо снабжается кровью
даже у здоровых людей. У больных диабетом, диабетическая ангио – и
нейропатия стопы (повреждение сосудов и нервов) окончательно нарушают
питание тканей этого участка тела, что вскоре приводит к образованию
трофических изменений тканей и значительно повышает риск развития
гангрены.
Как часто встречается диабетическая стопа?
К сожалению, диабетическая стопа является одним из
частых осложнений сахарного диабета. По общим оценкам различные формы
диабетической стопы развиваются у 70% больных диабетом. Примерно в
половине случаев, при первом обращении больного по поводу диабета, у
него уже имеются признаки трофических изменений нижних конечностей.
Диабетическая стопа это самая распространенная причина ампутации нижней
конечности (около 70% всех случаев).
Каковы основные формы диабетической стопы?
Развитие диабетической стопы это последствие
поражения нервов и сосудов конечностей. В зависимости от преобладания
того или иного патологического компонента различаем следующие виды
синдрома диабетической стопы:
Нейропатическая диабетическая стопа
– характеризуется трофическими изменениями нижней конечности,
возникающими на фоне поражения нервного аппарата стопы. Признаки
нейропатической стопы это – сухость и шелушение кожи, снижение
потоотделения, деформация костей стопы, спонтанные переломы,
плоскостопие, снижение чувствительности стопы к теплу, прикосновению,
боли.
Ишемическая диабетическая стопа –
образуется за счет поражения крупных (атеросклероз) и мелких
(микроангиопатия) сосудов конечностей. Само название патологии
(ишемическая стопа) говорит о том, что в данном случае трофические
изменения тканей стопы происходят по причине нарушения циркуляции крови и
недостатка кислорода в тканях ноги. Признаки ишемической стопы это –
выраженный, стойкий отек стопы, боли в ногах во время ходьбы
(перемежающая хромота), быстрая утомляемость ног, пигментация кожи,
появление волдырей.
Смешанная форма диабетической стопы
– характеризуется наличием у одного пациента и нервных и сосудистых
трофических изменений стопы. Эта форма диабетической стопы чаще всего
встречается у больных с большим «стажем» сахарного диабета. Смешанный
тип диабетической стопы проявляется признаками обоих типов патологии
описанных выше.
Кто рискует заболеть диабетической стопой?
Риск развития диабетической стопы существует у всех без исключения
больных сахарным диабетом, однако наибольшая вероятность развития этого
осложнения диабета наблюдается у следующих категорий пациентов:
- Пациенты, страдающие периферической полинейропатией или различными болезнями кровеносных сосудов;
- Пациенты, имевшие язвы конечностей или ампутации в прошлом;
- Пациенты, злоупотребляющие алкоголем и табаком;
- Пациенты с гипертонией и повышенным уровнем холестерина в крови;
- Пациенты с любыми другими осложнениями диабета;
- Пациенты с нарушениями зрения;
Каковы признаки диабетической стопы?
На что надо обратить внимание? Все
больные сахарным диабетом должны внимательно относиться к состоянию
своих ног и подмечать любые «возможные признаки» развития диабетической
стопы. Признаки диабетической стопы, которые могут быть отмечены
самим пациентом, можно разделить на жалобы и знаки.
Жалобы, характерные для диабетической стопы:
Появление неприятных ощущений в ногах, колющие или жгучие боли,
«бегание мурашек», «электрический ток» и исчезновение этих ощущений при
ходьбе может указывать на начало развития нейропатической диабетической
стопы. Еще одним признаком диабетической стопы может быть нарушение или
исчезновение чувствительность стоп. Появление сильных болей при
ходьбе, а также появление болей в ночное время, которые успокаиваются
при свешивании ног с края постели или прекращении ходьбы – может
указывать на развитие ишемической стопы. Знаки характерные для диабетической стопы:
Изменение цвета кожных покровов нижней части ног и стопы (бледность или
появление коричневатой пигментации), сухость и шелушение кожи,
появление пузырьков различных размеров, наполненных прозрачной
жидкостью, появление изъязвляющихся труднозаживающих мозолей, появления
труднозаживающих трещин между пальцами, деформация ногтей и выпадение
волос, утолщение рогового слоя кожи на стопе, деформация стопы,
спонтанные переломы мелких костей стопы в прошлом. При обнаружении
этих признаков нужно немедленно обратиться за советом к врачу.
Как проводят лечение диабетической стопы?
Лечение диабетической стопы зависит от стадии
болезни, состояния больного и возможностей клиники, где он проходит
лечение. Начальный этап лечения диабетической стопы – это компенсация
диабета, которая достигается за счет коррекции лекарственного лечения и
перехода больного на специальную диету. Вторым по важности этапом
лечения диабетической стопы является разгрузка конечностей. Для этого
больному рекомендуется проводить больше времени в положении сидя или
лежа, а также используют специальную ортопедическую обувь. Особенно
важно разгрузить ноги больного с уже имеющейся язвой. Лекарственное
лечение диабетической стопы включает назначение сосудорасширяющих
препаратов, антибиотиков, препаратов уменьшающих свертываемость крови.
Хирургическое лечение показано в случаях ишемической диабетической
стопы, когда существует возможность проведения операции по
восстановлению нормального кровотока в конечности. Лечение язв,
развившихся на фоне диабетической стопы, также может быть хирургическим и
медикаментозным (удаление омертвевших тканей и гноя, местное орошение
растворами антибиотиков, стерильные повязки).
Как ухаживать за ногами при диабете?
Ввиду того, что риск развития диабетической стопы
существует у всех больных диабетом, всем больным с этой патологией
рекомендуется соблюдать следующие правила ухода за ногами:
- Откажитесь от тесной и неудобной обуви – тесная обувь мешает
нормальной циркуляции крови в ногах и увеличивает ишемию (недостаток
кислорода в конечностях). - Следите за тем, чтобы обувь не натирала ног. Перед тем как обуть
новую обувь осмотрите ее внутреннюю поверхность – нельзя чтобы ноги были
травмированы выступающим гвоздиком или жестким швом. Ноги больных
диабетом часто теряют болевую и тактильную чувствительность, поэтому
больные могут долго не замечать того, что новая обувь натирает ноги или
как-то иначе травмирует их. - Осторожно срезайте ногти на пальцах ног (лучше всего осторожно
подпиливать ногти). Не вырезайте ногти в уголках ногтевых лож, если при
этом вы рискуете повредить мягкие ткани пальца. Помните, что любое, даже
самое незначительное повреждение мягких тканей ног может дать начало
язве. - Не ходите босиком, защищайте ноги от всевозможных травм острыми предметами.
- Откажитесь от спорта, при котором вы рискует травмировать ноги.
- Смазывайте ноги увлажняющим кремом и следите за тем, чтобы кожа ног не высыхала и не трескалась.
- Ежедневно мойте ноги теплой водой с мылом. Не накладывайте на ноги компрессы.
- При обнаружении покраснений, нагноений или язвочек нужно немедленно обратиться к врачу.
Библиография:
1. Строев Ю.И. Сахарный диабет, Учебное пособие, Спб, 1992
2. Франц М.Д. Как научиться жить с диабетом, Челябинск, 1990
Теги:
Симптомы
Под инфицированностью подразумевается лабораторное определение вида микрофлоры и клинические проявления воспаления.
Степень ишемии определяется по Покровскому-Фонтейну в случае наличия стенозов и окклюзий магистральных артерий.
Особое внимание необходимо уделять пациентам с атероматозом (55-64% больных с диагнозом «СД»). Атероматоз (развитие атеросклеротической бляшки) повреждает артериальные сосуды различного калибра: стенозы и окклюзии сосудов. Течение атероматоза в основном тяжёлое и имеет несколько особенностей:
- Поражаются дистальные отделы ноги (задняя и передняя большеберцовая, а тыльная артерия стопы) симметрично артериям обеих ног и на разных уровнях. Причём эти нарушения проявляются у людей более раннего возраста, по сравнению с пациентами без сахарного диабета.
- Самостоятельно (т. е. без механического воздействия и травм или при незначительном воздействии) возникает некроз тканей и формируются трофические язвы. Это связано с тем, что в капиллярную сеть стопы через магистральные артерии кровь поступает в недостаточном количестве и при значительном нарушении микроциркуляции происходит некроз не только кожи, но и мышц, сухожилий. Результат — гангрена, причём чаще влажная чем сухая.
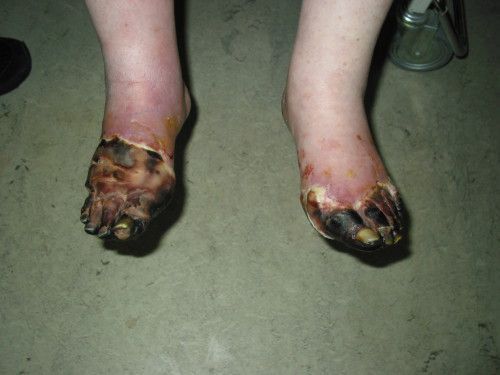
На фоне снижения чувствительности, боль от микротравм и потертостей не ощущается пациентом. Даже язва под сухим струпом на подошвенной поверхности стопы может остаться незамеченной длительное время. Дном язвы могут быть кости и сухожилия.
Самыми драматичным последствием СД и СДС является ампутация конечности на различных уровнях:
- малая ампутация — в пределах стопы;
- высокая ампутация — на уровне голени и бедра.
Также возможен летальный исход больного по причине гнойно-некротического процесса (сепсис или ТЭЛА).
Диагноз «СДС» устанавливается при первом хирургическом осмотре. Проводится дифференциальная диагностика между нейропатической и ишемической стопой.
Отсутствие боли в области язвы — один из характерных признаков нейропатической ДС.
Также необходимо отличать трофические расстройства от чувства онемения и зябкости: «носки», «чулки» до отсутствия всех видов чувствительности.
Для определения расстройства чувствительности, кроме градуированного камертона, можно использовать электронные инструменты: биотензиометр или нейротензиометр.
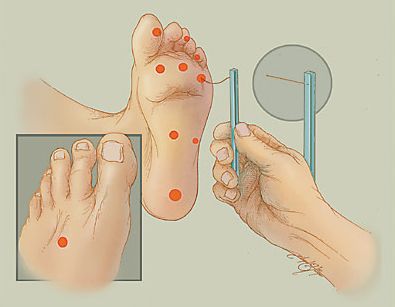
При триплексном сканировании артерий нижних конечностей выявляется:
- утолщение и кальциноз периферических артерий (синдром Менкеберга);
- изменение скорости кровотока — подтверждает ишемический характер СДС.
На практике достаточно описать вид тканей в области язвы на подошвенной поверхности стопы, головок плюсневых костей или ногтевых фаланг пальцев стоп.
Лечением диабетической стопы в большинстве случаев занимаются врачи-хирурги, однако также рекомендуются консультации таких врачей, как ортопед, травматолог, невролог, сосудистый хирург, дерматолог и подиатр.
На практике терапевт, эндокринолог или хирург устанавливает диагноз «Диабетическая стопа». На основании жалоб пациента, объективных и локальных данных врач назначает консультацию «узкого» специалиста и лечение.
Принципы лечения СДС:
- комплексный подход;
- отказ от самолечения;
- своевременное обращение к врачу — промедление в лечении может стать причиной ампутации или летального исхода пациента.
Недостаточно корригируемый уровень глюкозы в крови поддерживает высокую активность микроорганизмов в области язвенного дефекта, а углубление воспалительного процесса тканей в области язвы приводит к увеличению уровня глюкозы крови. Таким образом возникает «порочный круг» СДС: гипергликемия – инфекционный процесс – гипергликемия.
Постоянный контроль показателей крови и коррекция лечебных процедур более эффективны в стационарных условиях.
Пациентов с СДС в 80% случаев госпитализируют в хирургический стационар. Показаниями для этого служат:
- системные проявления инфекции (лихорадка, лейкоцитоз и др.);
- необходимость в коррекции глюкозы крови и ацидоза;
- клинические признаки ишемии;
- наличие глубокой и/или быстро прогрессирующей инфекции, некротического участка на стопе или гангрены;
- необходимость экстренного хирургического вмешательства или обследования;
- невозможность самостоятельного выполнения назначений врача или домашнего ухода.
Медикаментозное лечение
Существует несколько видов препаратов, применяемых при консервативном лечении СДС:
- инсулинотерапия;
- ангиопротекторы:
- замедляют образование фермента гиалуронидазы или подавляют активность ее производных;
- обладают антибрадикининовым свойством;
- способствуют угнетению агрегации тромбоцитов;
- активируют процесс образования мукополисахаридов в стенках капилляров;
- нормализуют проницаемость стенок сосудов;
- регулируют сосудистый тонус, восстановливают функции эндотелия, уменьшают оксидативный стресс и воспалительную реакцию;
- антиагреганты — ацетилсалициловая кислота («Аспирин», «Тромбо АСС», «КардиАСК», «Тромбопол») — подавляют активность циклооксигеназы, фермента, усиливающего реакции синтеза тромбоксана (фактора склеивания тромбоцитов);
- антидепрессанты и противосудорожные препараты;
- антибиотики — применяются на основании лабораторного анализа отделяемого из язвы и классификации инфекционных осложнений у пациентов с СДС по тяжести процесса.
- препараты, влияющие на обмен веществ — тиоктовая кислота и комплекс витаминов:
- ускоряют распространение импульсов по нервным волокнам;
- нормализуют кровообращение в тканях;
- избавляют от дефицита клеточных ферментов;
- выводят токсины из организма.
Эффективность всего комплекса медикаментозной терапии инфекции у пациентов с СДС по разным авторам составляет:[1][2][3][4]
- 80-90% при лёгкой и средней тяжести заболевания;
- 60-80% при тяжёлом течении.
Хирургическое лечение СДС
Оперативное вмешательство показано в следующих случаях:
- опасность распространения процесса от дистальных отделов конечности к проксимальным при условии неэффективной медикаментозной терапии;
- при ограничении положительного эффекта выраженной сухой гангреной части стопы или пальцев.
Хирург выбирает тактику проведения оперативного вмешательства исходя из клинической картины и формы инфицированности.
Физиотерапевтические методы лечения
Данный метод лечения предполагает ограниченное индивидуальное применение.
Физиотерапия часто проводится на стадии реабилитации после хирургического лечения. Она предполагает:
- нормализацию всех видов обмена веществ в организме и в тканях непосредственно;
- снижение уровня глюкозы в крови;
- нормализацию уровня иммунореактивного инсулина в крови;
- стимуляцию кровообращения и снижение воздействия антагонистов инсулина;
- снятие болей при ангиопатии и нейропатии.
К методам физиотерапии относятся:
- магнитотерапия — непосредственно влияет на обмен веществ при нейропатической форме ДС, так как магнитное поле обладает иммуно-стимулирующим, трофико-регуляторным и анестезирующим действием, укрепляя сосудистую стенку.
- УВЧ, теплотерапия;
- СМТ-терапия;
- светолечение;
- фонофорез.
Также лечение СДС предполагает:
- соблюдение специальной диеты;
- выполнение лечебной гимнастики;
- уход за кожей.
Неблагоприятному сценарию развития болезни способствуют следующие факторы:
- системные проявления инфекции;
- тяжёлые нарушения периферического кровотока в конечности;
- остеомиелит;
- некротические участки и гангрена;
- отсутствие квалифицированной хирургической помощи;
- распространение инфекции на более проксимальные отделы конечности.
Рецидивы в 20-30%, по большей части, характерны для пациентов с остеомиелитом.
Более 65% всех ампутаций проводится при диабетической стопе, однако своевременная профилактика и полноценное лечение может сберечь минимум 80% конечностей.
Своевременная диагностика и профилактика сахарного диабета за последнее десятилетие позволили уменьшить число ампутаций при СДС почти на 50%. Летальные исходы после ампутаций при СДС остаются на уровне 25-28%. Но при этом реальное количество больных СД в 3-4 раза выше, так как многие и не подозревают о том, что больны. Вероятность выявить таких больных во время предварительных и периодических медицинских осмотров очень велика.
Применяемая методика диспансеризации, неформальный подход к интерпретации анализов крови при периодических и предварительных медицинских осмотрах позволяет врачу-специалисту вовремя заподозрить нарушение углеводного обмена, а значит вовремя предотвратить развитие тяжёлых осложнений при сахарном диабете.
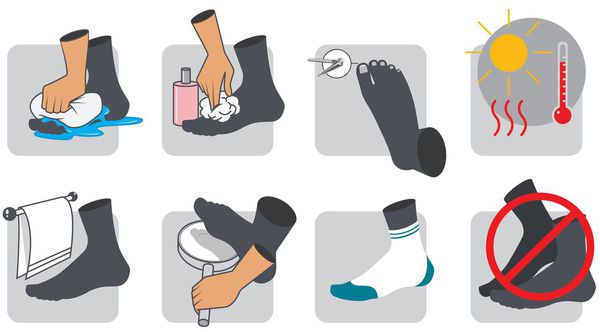
В качестве профилактики СДС, особенно людям с сахарным диабетом, необходимо:
- следить за уровнем сахара в крови;
- заниматься лечением СД;
- стараться не ходить босиком;
- носить ортопедическую обувь;
- не удалять появляющиеся мозоли;
- отказаться от вредных привычек (в частности, курения);
- избегать ожогов и переохлаждения стоп;
- ежедневно осматривать стопы для своевременного обнаружения трещин, шелушения и других признаков.
- Аметов А.С. Сахарный диабет 2 Типа: проблемы и решения. — М.: ГЭОТАР-Медиа, 2012.
- Майоров А.Ю., Суркова Е.В. Сахарный диабет1 Типа. — М.: Перспектива, 2007.
- Бреговский В.Г., Зайцев А.А. Поражение нижних конечностей при сахарном диабете. — М., 2004.
- Дедов И.И., Удовиченко О.В., Галстян Г.Р. Диабетическая стопа // Практическая медицина. — М., 2005.
- Славин Л.Е., Годжаев Б.Н., Анчикова Л.И. Синдром диабетической стопы // Практическая медицина. — 2008. -—№ 27. — С. 54-57.
- Wagner FW. A classification and treatment program for diabetic, neuropatic and dysvascular foot problems. // In The American Academy of Ortopaedic Surgeons instructional course lectures. — St. Louis. — Mosby Year Book. — 1979. — P. 143-165.
- Оболенский В.Н., Семенова Т.В., Леваль П.Ш., Плотникова А.А. Синдром диабетической стопы в клинической практике // Русский медицинский журнал. — 2010. — № 2. — С. 45.
- Armstrong DG, Lavery LA, Harkless LB: Validation of a diabetic wound classification system. Diabetes Care 21: 855-859,1998.
- Храмилин В.Н., Демидова И.Ю. Синдром диабетической стопы: Методическое пособие для самоподготовки слушателей циклов усовершенствования врачей. — М., 2004. — 54 с.
