Сахарный диабет 2 типа слух
По данным Роспотребнадзора1, количество людей с сахарным диабетом в России неуклонно растет. Сегодня болезнью страдают более 9 млн. человек. Влияет ли сахарный диабет на слух человека? Могут ли развиваться его снижение и глухота при высоком уровне сахара в крови? Эти вопросы нашему проекту прокомментировал врач-отоларинголог Георгий Полев.
 При диабете могут развиваться нарушения слуха (Фото: pixabay.com)
При диабете могут развиваться нарушения слуха (Фото: pixabay.com)
Влияет ли диабет на слух
Люди, страдающие диабетом, в 2 раза чаще теряют слух по сравнению с теми, у кого нет этого заболевания. Такие данные приводятся в результатах исследований2. Врачи приходят к выводу, что болезнь способствует тугоухости, так как повреждает нервы и кровеносные сосуды.
Не имеет значения, какой тип заболевания развился у человека. Осложнение может возникнуть при болезни первого типа и второго. Скорость прогрессирования глухоты определяется тем, как больной контролирует уровень глюкозы в крови. Чем он выше, чем чаще происходят скачки, тем выше риск осложнения.
Почему происходит снижение слуха при сахарном диабете
Что именно вызывает нарушение, до конца пока не ясно. Известно, что высокий уровень глюкозы в крови со временем повреждает кровеносные сосуды. Это происходит по всему телу, в том числе в области ушей.
Если у вас длительное время есть сахарный диабет, вы плохо его контролируете, тугоухость может развиться. Этому способствует повреждение обширной сети мелких кровеносных сосудов.
Согласно исследованиям3, у женщин снижение слуха при диабете развивается чаще, чем у мужчин. Причем это касается даже тех женщин, кто внимательно следит за уровнем сахара в крови и контролирует свое заболевание.
Другое распространенное осложнение – повреждение нервов, которое тоже происходит по всему телу. Велика вероятность, что на фоне болезни повреждаются и слуховые нервы. В результате, развивается глухота.
Потеря слуха при сахарном диабете – факторы риска
Некоторые факторы увеличивают риск глухоты. И это важно учитывать людям, которые стараются сохранить здоровье и стремятся к полноценной жизни. Важно не только поддерживать нормальный уровень глюкозы в крови. Но также избегать:
- воздействия громких звуков;
- прослушивания музыки в наушниках;
- длительного влияния шумов.
 Прослушивание музыки в наушниках может усугубить проблему (Фото: pixabay.com)
Прослушивание музыки в наушниках может усугубить проблему (Фото: pixabay.com)
Ухудшение слуха при диабете может развиться в силу причин, не связанных напрямую с заболеванием. Оно может быть вызвано вирусной или бактериальной инфекцией, которая провоцирует воспалительный процесс в ушной полости. Или структурным изменением, повреждением при нарушении техники безопасности во время личной гигиены.
Некоторые лекарства могут спровоцировать этот негативный эффект. Как правило, речь идет о препаратах химиотерапии. Но когда вы обсуждаете с врачом назначение вам лекарственных средств, всегда уточняйте, совместимы ли они с вашим обменным заболеванием. И не вызовут ли нежелательных побочных эффектов.
Диагностика нарушений слуха при диабете
Часто процесс развивается медленно и незаметно. Вы можете не обращать внимания на то, что стали слышать чуть хуже. Но если такое подозрение возникло, задайте себе несколько вопросов.
- Жаловались ли окружающие на то, что вы их не слышите?
- Часто ли вы обращаетесь к другим людям с просьбой повторить что-то?
- Не кажется ли вам, что другие говорят невнятно, бормочут?
- Улавливаете ли вы суть разговора, если в нем участвуют не один, а несколько людей?
- Не обращались ли к вам родные с просьбой сделать тише телевизор или радио?
- Способны ли вы улавливать тему разговора, если в помещении шумно?
Если вы ответили положительно на один из этих вопросов, вам следует проверить слух. Вероятно, повреждения уже происходят. И чтобы остановить прогрессирование болезни, нужно принимать меры.
Посетите отоларинголога в поликлинике. Он проведет визуальный осмотр ушей, чтобы исключить вероятность инфекции или серной пробки. И назначит несколько тестов. Аудиограмма показывает уровень вашего слуха. Проходить такой тест стоит регулярно, раз в полгода. Это позволит контролировать ситуацию.
 Для диагностики выполняют аудиограмму (Фото: pixabay.com)
Для диагностики выполняют аудиограмму (Фото: pixabay.com)
Потеря слуха при диабете — что делать
К сожалению, не существует способа восстановить слух, если он частично или полностью утрачен. Современные медицинские техники позволяют остановить прогрессирование глухоты. Поэтому важно соблюдать рекомендации отоларинголога. Один раз в 6-12 месяцев проходить курс лечения для улучшения состояния кровеносных сосудов. Поддержание здорового кровообращения снизит скорость развития тугоухости.
Если нет возможности помочь больному медикаментозно, врач порекомендует выбрать слуховой аппарат. Преимущества современных моделей – в их миниатюрности, незаметности. Они удобны в использовании и значительно улучшают качество жизни людей с проблемами слуха.
Прогноз
В некоторых случаях нарушения могут иметь временный характер. Человек может хуже слышать после перенесенной ОРВИ, насморка. Постепенно восприятие информации восстанавливается.
Но при сахарном диабете риск снижения слуха слишком велик. И он повышается при сопутствующих заболеваниях. Есть данные, что на фоне повышенного сахара в крови и повышенного артериального давления часто возникает нейросенсорная тугоухость. И бороться с ее последствиями куда сложнее.
Важно соблюдать рекомендации врача по лечению, принимать назначенные лекарственные средства. Снижают риск тугоухости при диабете:
- контроль уровня глюкозы в крови;
- контроль артериального давления;
- физические нагрузки и тренировки, так как они улучшают кровообращение в теле.
Подготовила Татьяна ТОРСКАЯ
ИСТОЧНИКИ
- Роспотребнадзор https://68.rospotrebnadzor.ru/content/545/21700/#:~:text=В%20России%20предположительная%20распространенность%20сахарного,диагнозом%20будет%20500%20миллионов%20человек.
- Национальный институт здоровья США, https://www.nih.gov/news-events/news-releases/hearing-loss-common-people-diabetes
- Diabetes Forecast. https://www.diabetesforecast.org/2014/12-dec/hearing-loss-and-diabetes.html
- Iranian Journal of Otorhinolaryngology. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4639688/
На главную
 Очень часто, жизнь людей страдающих сахарным диабетом осложняется, поражая при этом зрение, слух, сердечно-сосудистую систему, почки и кожу. Одним из серьезнейших осложнений для человека, является потеря слуха, которое играет большую роль в общение с миром.
Очень часто, жизнь людей страдающих сахарным диабетом осложняется, поражая при этом зрение, слух, сердечно-сосудистую систему, почки и кожу. Одним из серьезнейших осложнений для человека, является потеря слуха, которое играет большую роль в общение с миром.
Американские исследования, доказали что, потеря слуха у больного сахарным диабетом происходить в два раза чаше чем у здорового человека. У людей страдающих сахарным диабетом 2-го типа чаще обнаруживается осложнения слуха, чем у людей страдающих диабетом 1-го типа. Согласно данным проведенными ученых, потеря слуха, в начальной стадии связано с психическим состоянием больного сахарным диабетом 2-го типа, а именно если находится в депрессии, социально изолирован, в состоянии деменции или с когнитивными нарушениями. Так же, исследования показывают что женщины более предрасположены к потере слуха чем мужчины.
Органы слуха человека, зависят от мелких кровеносных сосудов и нервов находящихся во внутреннем ухе. При сахарном диабете кровеносные сосуды очень быстро начинают разрушаться. При высоком уровне глюкозы в крови, кровеносные сосуды, а также нервная система начинает разрушаться, тем самым понизив способность слышать.
Также, больные страдающие сахарным диабетом склонны к дефициту кератина. Из-за высокого уровня сахара в крови, кровь плохо циркулирует, тем самым осложняя, приток кислорода к мозгу, что приводит к дефициту кератина – это белок, который образует защитный слой ушного канала. Отсутствие или дефицит этого белка, может привести к проблемам со слухом.
Признаки потери слуха
Потеря слуха происходит постепенно, поэтому порой очень трудно обнаружить этот недуг вовремя. Больные сахарным диабетом должны быть очень внимательны и прислушиваться к каждому изменению своего тела.
Если вам кажется что люди часто бормочут, просите их повторить сказанное, увеличиваете громкость выше уровня комфортности человека рядом находящегося, слышите жужжание, звон или резкие звуки в ушах это основные признаки постепенной потери слуха.
Шум в ушах это самое частое явление при диабете. Шумовые эффекты очень раздражительны, вызывают чувство тревоги и не возможно сосредоточится. Больной плохо спит из-за шума в ушах, тем самым нарушая нормальную работоспособность организма.
Постоянная головная и ушная боль, головокружение, подташнивание еще несколько признаков осложнений слухового органа. Возможны появление покраснения и отека ушной раковины или же, если из одного или обоих ушей выделяется неприятно пахнущая жидкость – нужно срочно обратиться к врачу.
А также, внезапная потеря слуха требует неотложного обследования врача отоларинголога.
Как предотвратить потерю слуха
Во первых, нужно контролировать уровень сахара в крови. Постоянное тестирование уровня сахара в крови это неотъемлемая часть жизни человека страдающего сахарным диабетом. Режим питания, физические упражнения, лекарства помогут вам достичь ваших целей, что в свою очередь уменьшит риск всех осложнений, в том числе и потери слуха.
Здоровое и сбалансированное питание, с ограниченным содержанием сахара, соли и масла, также поможет удержать болезнь от осложнений.
Находясь в шумных местах (где уровень шума превышает 85 децибел), например в ресторане где играет музыка или на концерте любимого музыканта, пользуйтесь затычками для ушей, чтоб уменьшить воздействия шума. А также, громкость телевизора, радио, телефона или планшета нужно регулировать на уровне менее половины объёма.
Чистка ушного канала, очень важная процедура. Чистите ушной канал ватными палочками, только будьте осторожны, делаете это мягко и бережно, не заталкиваете слишком глубоко ушные палочки вместо очистки вы затолкнете воск, что приведет к застоению и накоплению воска. Иногда причиной потери слуха является только накопление воска, в таком случае пациент должен обратиться к специалисту по удалению воска.
Регулярно проверяйте свой слух у специалиста – отоларинголога. В случае каких либо признаков выше перечисленных можете пройти специализированный диагноз у сурдолога.
Виды глухоты при диабете
Глухота может быть лёгкой, средней и тяжёлой формы. Лёгкая форма, проявляется обычно в начальных стадиях потери слуха и чаше всего совсем незаметна. Шум в ушах, нервная глухота и сенсоневральная тугоухость это уже средняя и тяжелая форма потери слуха. При средних и тяжелых формах глухоты, чаше всего назначается установка слухового аппарата.
Шум в ушах – это распространенное явление у больных сахарным диабетом. Шум в ухе может быть периодическим или постоянным принося дискомфорт больному, а также односторонним, двухсторонним, пульсирующим и монотонным, сопровождаться резкими болями, головокружением, тошнотой, частичной потерей слуха.
Из-за выработки малого количества кератина, происходит повреждения черепного нерва, поражения тканей в наружном слуховом проходе и уплотнения капилляров внутреннего уха, что приводит к множественным физическим изменением во всем механизме слуха. Сложности в восприятии мира путем слуха, приносят каждому человеку определенный дискомфорт, ухудшение настроения, способствуют развитию разных комплексов, закрытости от окружающих, и даже депрессии.
Нервная глухота – это наиболее распространенный тип потери слуха, также называется нейросенсорной потерей слуха. Происходит из-за повреждения восьмого черепного нерва – ветвь которая несет звуковые сигналы от улитки уха до мозга. Также, могут испытывать повреждение изолирующие оболочки, которые защищают нервные волокна, образуя в результате нейросенсорную тугоухость. Этот тип глухоты чаще всего встречается среди страдающих сахарным диабетом и практически неизлечим. Однако в большинстве случаев нейросенсорную потерю слуха можно лечить слуховыми аппаратами.
Сенсоневральная тугоухость это осложнение слухового органа, встречающийся чаше у страдающих сахарным диабетом 2-го типа. За последние пол века, проводились различные исследования, касающиеся взаимосвязи и распространенности сенсоневральной тугоухости у больных сахарным диабетом, особенно 2-го типа. Причиной появления сенсоневральной тугоухости как выяснилась происходит из-за нарушение углеводного обмена веществ. Очередная гипотеза ученных, объясняет связь между сенсоневральной тугоухостью и диабетом, путем теории осложнения, которая предполагает, что слуховой анализатор, а именно, улитка слухового органа оказываются мишенями для разных факторов диабетической агрессии.
Лечение и диагностика
При первых появления симптомов потери слуха, нужно обратиться к специалисту, который направит на диагностику слуха. Правильную диагностику органов слуха может произвести сурдолог или отоларинголог, специальным оборудованием.
В зависимости от причин возникновения потери слуха при сахарном диабете доктор назначает медикаменты, направленные на регуляцию глюкозы в крови, а также снятие воспаления если оно присутствует и устранение нейропатии. Может потребуется курс массажа, физиотерапии, водолечения. В случае когда слух сильно нарушен, требуется установка слухового аппарата. А также возможна понадобится и психокоррекция которая проводится с применением медитации, гипноза, йоги, положительных настроев, аутогенных тренировок и самовнушения.
По данным ВОЗ, на сегодняшний день 422 миллиона человек во всем мире страдают от сахарного диабета.
По прогнозам врачей к 2030 году именно это заболевание станет седьмой причиной смерти взрослого населения.
Доказано, что сахарный диабет непосредственно связан с нарушением слуха.
Исследования показывают, что у диабетиков риск возникновения проблем со слухом выше более чем в два раза.
Что такое сахарный диабет?
Диабет – это заболевание, которое характеризуется нарушением транспорта глюкозы в клетки организма. Вследствие этого, глюкоза накапливается в крови, ее высокая концентрация обуславливает развитие осложнений.
Существует 3 основные разновидности заболевания:
- Диабет I типа. Это генетически обусловленное, аутоиммунное заболевание, в результате которого организм сам разрушает бета-клетки поджелудочной железы, ответственные за выработку инсулина. Инсулин – особый гормон, который осуществляет транспорт глюкозы в клетки и ткани. Вследствие разрушения бета-клеток развивается абсолютная недостаточность инсулина.
- Диабет II типа. Эта разновидность диабета чаще развивается с возрастом. В результате изменений клетки вырабатывают меньшее количество инсулина либо гормон, не способный качественно выполнять свои функции.
- Гестационный сахарный диабет – заболевание беременных женщин. Из-за гормональной перестройки нарушается восприимчивость клеток организма к инсулину с развитием инсулинорезистентности. После родов болезнь отступает.
При любом виде диабета происходит накопление глюкозы в крови, что может вызвать тяжелое поражение головного мозга и почек. Переизбыток сахара негативным образом сказывается на сосудах, особенно мелкого калибра, приводя к развитию диабетической ангиопатии.
Сосудистая патология становится причиной осложнений сахарного диабета: слепоты, некрозов и ампутаций конечностей, почечной и сердечнососудистой недостаточности. Первые признаки заболевания обычно включают жажду, учащенное мочеиспускание, потерю веса или его набор, тошноту, слабость, обезвоживание, рвоту.
Какое отношение диабет имеет к слуху?
В последнее время проводится большое количество исследований о влиянии сахарного диабета на орган слуха.
По результатам исследования Национального института здоровья США, риск возникновения тугоухости легкой и умеренной степени в два раза выше у лиц с сахарным диабетом, чем у здоровых людей. Особенно это касается нарушения восприятия на высоких частотах.
В журнале «Клиническая эндокринология и метаболизм» еще в 2012 году были напечатаны сведения, что диабетики в два раза чаще страдают тугоухостью независимо от возраста.
Патофизиология влияния диабета на слух пока не до конца изучена. Однако можно смело сказать, что часть проблемы кроется в нарушении микроциркуляции. Волосковые клетки внутреннего уха очень чувствительны к нарушениям кровообращения. Недостаток кислорода приводит к их гибели и, как следствие, к развитию нейросенсорной тугоухости. Именно поэтому для диабетика так важно вовремя обращаться за консультацией к специалисту по слухопротезированию, чтобы вовремя произвести диагностику слуха, интерпретировать результаты и назначить соответствующие методы коррекции (слуховые аппараты или кохлеарные импланты).
Как защититься от тугоухости при диабете?
Развитие осложнений при сахарном диабете, к сожалению, неизбежно. Однако есть несколько несложных для выполнения условий, которые смогут отсрочить их наступление.
- Защитите себя от чрезмерного шума. Следите за уровнем громкости своих устройств (телевизор, музыка в проигрывателе и наушниках), используйте звукозащитные устройства (наушники, беруши). Не находитесь долго в местах с повышенным шумом.
- Выполняйте физические упражнения. Даже самая простая утренняя зарядка сделает сосуды более эластичными и позволит обеспечить питанием самые отдаленные участки тела.
- Следите за весом. Ожирение и метаболический синдром создает большую нагрузку на сердечнососудистую систему, засоряет сосуды и снижает физическую активность.
Будьте внимательны и вовремя обращайтесь в квалифицированной центры коррекции слуха.
Елизавета Миронова. Окончила медицинский университет. С 2013 года работает с маленькими пациентами, имеющими воспалительные заболевания органа слуха, носа и горла, а также с детьми, страдающими тугоухостью. С 2015 года – врач анестезиолог-реаниматолог в детском отделении интенсивной терапии и реанимации, специализирующемся на лечении и уходе за детьми после ЛОР-операций. Подробнее о Елизавете…
Дата публикации 14 июня 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Эпидемия сахарного диабета (СД) длится уже достаточно долго.[9] По данным Всемирной организации здравоохранения (ВОЗ) в 1980 году на планете было около 150 миллионов человек, страдающих от СД, а в 2014 году — около 421 миллионов. К сожалению, тенденция к регрессу заболеваемости за последние десятилетия не наблюдается, и уже сегодня можно смело заявить, что СД является одним из распространённых и тяжёлых болезней.
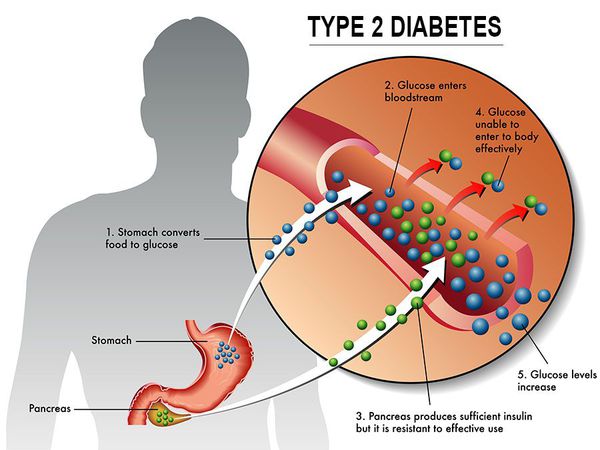
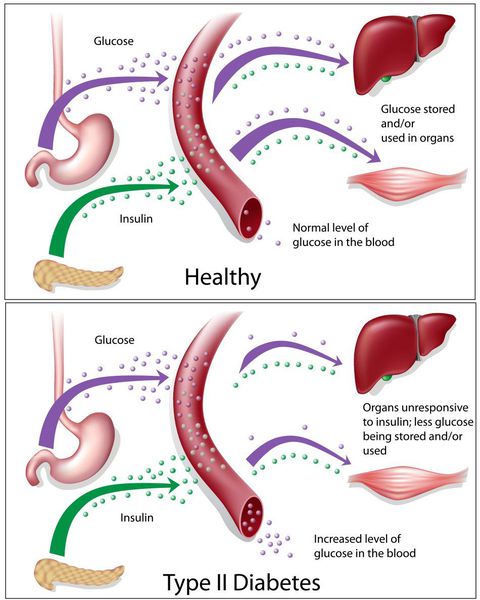
Сахарный диабет II типа — хроническое неинфекционное, эндокринное заболевание, которое проявляется глубокими нарушениями липидного, белкового и углеводного обменов, связанного с абсолютным или же относительным дефицитом гормона, производимого поджелудочной железой.
У пациентов с СД II типа поджелудочная железа продуцирует достаточное количество инсулина — гормона, регулирующего углеводный обмен в организме. Однако из-за нарушения метаболических реакций в ответ на действие инсулина возникает дефицит этого гормона.

Инсулиннозависимый СД II типа имеет полигенную природу, а также является наследственным заболеванием.
Причиной возникновения данной патологии является совокупность определённых генов, а её развитие и симптоматика определяется сопутствующими факторами риска, такими как ожирение, несбалансированное питание, низкая физическая активность, постоянные стрессовые ситуации, возраст от 40 лет.[1]
Нарастающая пандемия ожирения и СД II типа тесно связаны и представляют основные глобальные угрозы здоровью в обществе.[3] Именно эти патологии являются причинами появления хронических заболеваний: ишемической болезни сердца, гипертонии, атеросклероза и гиперлипидемии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы сахарного диабета 2 типа
Чаще всего симптоматика при СД II типа выражена слабо, поэтому данное заболевание можно обнаружить благодаря результатам лабораторных исследований. Поэтому людям, относящимся к группе риска (наличие ожирения, высокого давления, различных метаболических синдромов, возраст от 40 лет), следует проходить плановое обследование для исключения или своевременного выявления болезни.
К основным симптомам СД II типа следует отнести:
- перманентную и немотивированную слабость, сонливость;
- постоянную жажду и сухость во рту;
- полиурию — учащённое мочеиспускание;
- усиленный аппетит (в период декомпенсации (прогрессирования и ухудшения) болезни аппетит резко снижается);
- кожный зуд (у женщин часто возникает в области промежности);
- медленно заживающие раны;
- затуманенное зрение;
- онемение конечностей.
Период декомпенсации заболевания проявляется сухостью кожи, снижением упругости и эластичности, грибковыми поражениями. В связи с аномально повышенным уровнем липидов возникает ксантоматоз кожи (доброкачественные новообразования).
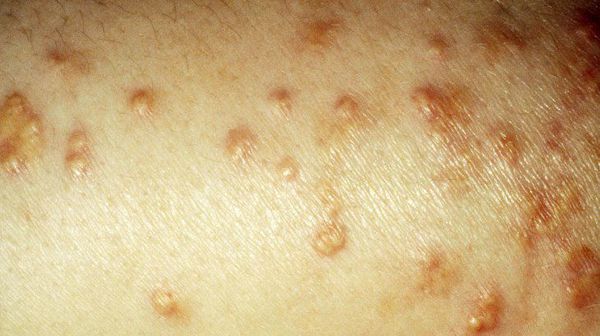
У больных СД II типа ногти подвержены ломкости, потере цвета или же появлению желтизны, а 0,1 – 0,3% пациентов страдают липоидным некробиозом кожи (отложения жиров в разрушенных участках коллагенового слоя).
Помимо симптомов самого СД II типа дают о себе знать также симптомы поздних осложнений заболевания: язвы на ногах, снижение зрения, инфаркты, инсульты, поражения сосудов ног и другие патологии.
Патогенез сахарного диабета 2 типа
Основная причина возникновения СД II типа — это инсулинорезистентность (утрата реакции клеток на инсулин), обусловленная рядом факторов внешней среды и генетическими факторами, протекающая на фоне дисфункции β-клеток. Согласно исследовательским данным, при инсулинорезистентности снижается плотность инсулиновых рецепторов в тканях и происходит транслокация (хромосомная мутация) ГЛЮТ-4 (GLUT4).
Повышенный уровень инсулина в крови (гиперинсулинемия) приводит к уменьшению количества рецепторов на клетках-мишенях. Со временем β -клетки перестают реагировать на повышающийся уровень глюкозы. В итоге образуется относительный дефицит инсулина, при котором нарушается толерантность к углеводам.
Дефицит инсулина приводит к снижению утилизации глюкозы (сахара) в тканях, усилению процессов расщипления гликогена до глюкозы и образования сахара из неуглеводных компонентов в печени, тем самым повышая продукцию глюкозы и усугубляя гимергликемию — симптом, характеризующийся повышенным содержанием сахара в крови.
Окончания периферических двигательных нервов выделяют кальцитонин-подобный пептид. Он способствует подавлению секреции инсулина путём активизации АТФ-зависимых калиевых каналов (K+) в мембранах β-клеток, а также подавлению поглощения глюкозы скелетными мышцами.
Избыточный уровень лептина — главного регулятора энергетического обмена — способствует подавлению секреции инсулина, приводя к возникновению инсулинорезистентности скелетных мышц к жировой ткани.
Таким образом инсулинорезистентность включается в себя различные метаболические изменения: нарушение толерантности к углеводам, ожирение, артериальная гипертензия, дислипопротеидемия и атеросклероз. Главную роль в патогенезе этих нарушений играет гиперинсулинемия, как компенсаторное следствие инсулинорезистентности.[6]
Классификация и стадии развития сахарного диабета 2 типа
В настоящее время российские диабетологи классифицируют СД по степени тяжести, а также по состоянию углеводного обмена. Однако Международная Федерация диабета (МФД) довольно часто вносит изменения в цели лечения диабета и классификации его осложнений. По этой причине российские диабетологи вынуждены, постоянно изменять принятые в России классификации СД II типа по тяжести и степени декомпенсации заболевания.
Существуют три степени тяжести заболевания:
- I степень — наблюдаются симптомы осложнений, дисфункция некоторых внутренних органов и систем. Улучшение состояния достигается путём соблюдения диеты, назначается применение препаратов и инъекций.
- II степень — достаточно быстро появляются осложнения органа зрения, происходит активное выделение глюкозы с мочой, появляются проблемы с конечностями. Медикаментозная терапия и диеты не дают эффективных результатов.
- III степень – происходит выведение глюкозы и белка с мочой, развивается почечная недостаточность. В этой степени патология не поддаётся лечению.
По состоянию углеводного обмена выделяют следующие стадии СД II типа:
- компенсированная — нормальный уровень сахара в крови, достигнутый с помощью лечения, и отсутствие сахара в моче;
- субкомпенсированая — уровень глюкозы в крови (до 13,9 ммоль/л) и в моче (до 50 г/л) умеренный, при этом ацетон в урине отсутствует;
- декомпенсированная — все показатели, характерные для субкомпенсации, значительно повышены, в моче обнаруживается ацетон.
Осложнения сахарного диабета 2 типа
К острым осложнениям СД II типа относятся:
- Кетоацидотическая кома — опасное состояние, при котором происходит тотальная интоксикация организма кетоновыми телами, а также развивается метаболический ацидоз (увеличение кислотности), острая печёночная, почечная и сердечно-сосудистая недостаточность.
- Гипогликемическая кома — состояние угнетения сознания, развивающееся при резком уменьшении содержания глюкозы в крови ниже критической отметки.
- Гиперосмолярная кома — данное осложнение развивается в течение нескольких дней, в результате которого нарушается метаболизм, клетки обезвоживаются, резко увеличивается уровень глюкозы в крови.
Поздними осложнениями СД II типа являются:
- диабетическая нефропатия (патология почек);
- ретинопатия (поражение сетчатки глаза, способное привести к слепоте);
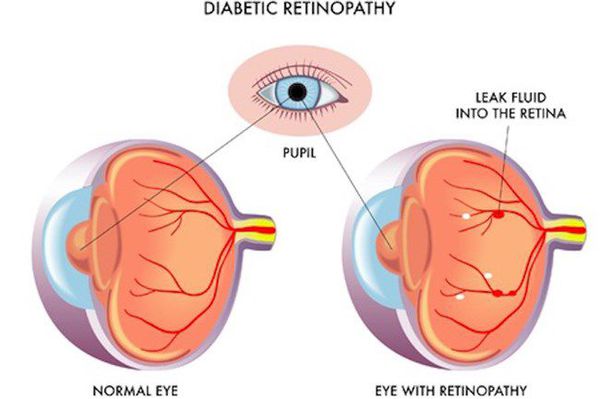
- полинейропатия (поражение периферических нервов, при котором конечности теряют чувствительность);
- синдром диабетической стопы (образование на нижних конечностях открытых язв, гнойных нарывов, некротических (отмирающих) тканей).
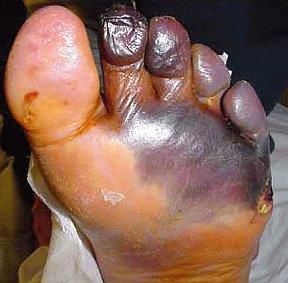
Диагностика сахарного диабета 2 типа
Для того чтобы диагностировать СД II типа необходимо оценить симптомы болезни и провести следующие исследования:
- Определение уровня глюкозы в плазме крови. Кровь берётся из пальца, натощак. Положительный диагноз СД II типа устанавливается в случае наличия глюкозы свыше 7,0 ммоль/л при проведении анализа два или более раза в разные дни. Показатели могут изменяться в зависимости от физической активности и употребления пищи.
- Тест на гликированный гемоглобин (HbAc1). В отличие от показателей уровня сахара в крови, уровень HbAc1 меняется медленно, поэтому данный анализ является надёжным методом диагностики, а также последующего контроля заболевания. Показатель выше 6,5% свидетельствует о наличии СД II типа.
- Анализ мочи на глюкозу и ацетон. У пациентов с СД II типа в суточной моче содержится глюкоза, её определяют только при условии повышенного уровня глюкозы в крови (от 10 ммоль/л). Присутствие в урине трёх-четырёх «плюсов» ацетона также свидетельствует о наличии СД II типа, тогда как в моче здорового человека данное вещество не обнаруживается.
- Анализ крови на толерантность к глюкозе. Предполагает определение концентрации глюкозы спустя два часа после приёма натощак стакана воды с растворённой в нём глюкозой (75 г). Диагноз СД II типа подтверждается, если первоначальный уровень глюкозы (7 ммоль/л и более) после выпитого раствора повысился минимум до 11 ммоль/л.
Лечение сахарного диабета 2 типа
Лечение СД II типа предполагает решение основных задач:
- компенсировать недостаток инсулина;
- скорректировать гормонально-метаболические нарушения;
- осуществление терапии и профилактики осложнений.
Для их решения применяется следующие методы лечения:
- диетотерапия;
- физические нагрузки;
- применение сахароснижающих препаратов;
- инсулинотерапия;
- хирургическое вмешательство.
Диетотерапия
Диета при СД II типа, как и обычная диета, предполагает оптимальное соотношение основных веществ, содержащихся в продуктах: белки должны составлять 16% суточного рациона, жиры — 24%, а углеводы — 60%. Отличие диеты при диабете II типа заключается в характере потребляемых углеводов: рафинированные сахара заменяются медленно усваиваемыми углеводами. Так как данное заболевание возникает у полных людей, потеря веса является важнейшим условием, нормализующим содержание глюкозы в крови. В связи с этим рекомендована калорийность диеты, при которой пациент еженедельно будет терять 500 г массы тела до момента достижения идеального веса. Однако при этом еженедельное уменьшение веса не должно превышать 2 кг, в противном случае это приведёт к избыточной потере мышечной, а не жировой ткани. Количество калорий, необходимое для суточного рациона пациентов с СД II типа, рассчитывается следующим образом: женщинам нужно умножить идеальный вес на 20 ккал, а мужчинам — на 25 ккал.
При соблюдении диеты необходимо принимать витамины, так как во время диетотерапии происходит избыточное выведение их с мочой. Нехватку витаминов в организме можно компенсировать при помощи рационального употребления полезных продуктов, таких как свежая зелень, овощи, фрукты и ягоды. В зимние и весенние периоды возможен приём витаминов в дрожжевой форме.
Физическая нагрузка
Верно подобранная система физических упражнений, с учётом течения заболевания, возраста и присутствующих осложнений, способствует значительному улучшению состояния больного СД. Эта методика лечения хороша тем, что необходимость применения инсулита практически отпадает, так как во время физических нагрузок глюкоза и липиды сгорают без его участия.
Лечение сахароснижающими препаратами
На сегодняшний день используют производные сахароснижающих препаратов:
- сульфонилмочевины (толбутамид, глибенкламид);
- бигуаниды, снижающие глюконеогенез в печени и повышающие чувствительность мышц и печени к инсулину (метформин);
- тиазолидиндионы (глитазоны), схожие по свойствам с бигуанидами (пиоглитазон, росиглитазон);
- ингибиторы альфа-глюкозидаз, снижающие темпы всасывания глюкозы в желудочно-кишечном тракте (акарбоза);
- агонисты рецепторов глюкагоноподобного пептида-1, стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, аппетит и массу тела, замедляющие эвакуацию пищевого комка из желудка (эксенатид, лираглутид);
- ингибиторы депептидил-пептидазы-4, также стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, не влияющие на скорость эвакуации пищи из желудка и оказывающие нейтральное действие на массу тела (ситаглиптин, вилдаглиптин);
- ингибиторы натрий-глюкозного котранспортера 2 типа (глифлозины), снижающие реабсорбцию (поглощение) глюкозы в почках, а также массу тела (дапаглифлозин,эмпаглифлозин).
Инсулинотерапия
В зависимости от тяжести болезни и возникающих осложнений врач назначает приём инсулина. Данный метод лечения показан примерно в 15-20% случаев. Показаниями к применению инсулинотерапии являются:
- быстрая потеря веса без видимой на то причины;
- возникновение осложнений;
- недостаточная эффективность других сахароснижающих препаратов.
Хирургическое лечение
Несмотря на множество гипогликемических препаратов, остаётся не решённым вопрос об их правильной дозировке, а также о приверженности пациентов к выбранному методу терапии. Это, в свою очередь, создаёт трудности при достижении длительной ремиссии СД II типа. Поэтому всё большую популярность в мире получает оперативная терапия данного заболевания — бариатрическая или метаболическая хирургия. МФД считает данный метод лечения пациентов с СД II типа эффективным. В настоящее время в мире проводится более 500 000 бариатрических операций в год. Существует несколько видов метаболической хирургии, самыми распространёнными являются шунтирование желудка и мини гастрошунтирование.[4]
Шунтирование желудка по Ру
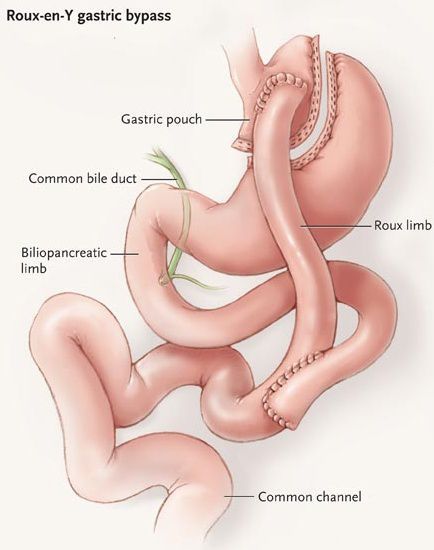
Во время шунтирования, желудок пересекается ниже пищевода таким образом, чтоб его объём сократился до 30 мл. Оставшаяся большая часть желудка не удаляется, а заглушается, предотвращая попадание в неё пищи.[5] В результате пересечения образуется маленький желудок, к которому затем пришивается тонкая кишка, отступив 1 м от её окончания. Таким образом пища будет прямиком попадать в толстую кишку, при этом обработка её пищеварительными соками снизится. Это, свою очередь, провоцирует раздражение L-клеток подвздошной кишки, способствующее снижению аппетита и увеличению роста клеток, синтезирующих инсулин.
Мини шунтирование желудка
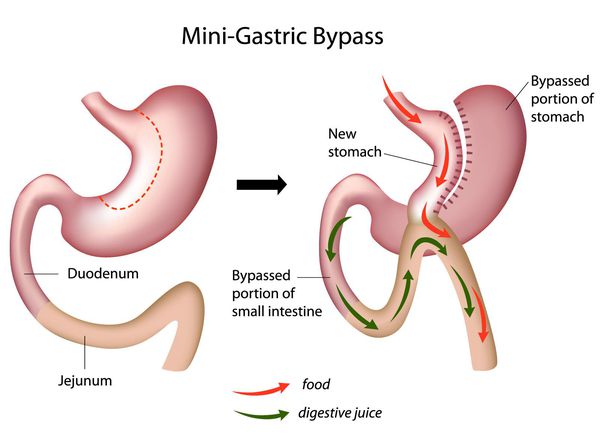
Главное отличие минигастрошунтирования от классического шунтирования желудка — сокращение количества анастомозов (соединений отрезков кишки).[2] При выполнении
