Сахарный диабет и первичная гиперлипидемия

Дислипидемия при диабете является состоянием, когда у пациента в крови выявляется завышенное содержание липопротеидов и липидов.
Избыток этих веществ опасен тем, что он повышает вероятность появления разных сбоев в работе сердечно-сосудистой системы, зачастую приводя к появлению атеросклероза. А высокая концентрация холестерина способствует появлению острого панкреатита.
Гиперлипидемия нередко имеет связь с диабетом. Клиническая картина этого состояния сходна с признаками сердечных патологий и атеросклероза. Обнаружить ее можно после проведения лабораторного исследования.
Дислипидемия: что собой представляет, факторы развития при диабете
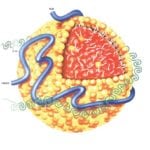 Липопротеины – это макромолекулярные, сферические комплексы, являющиеся носителями различных белков и липидов в плазме крови. Гидрофобные триглицериды вместе с молекулами эфиров холестерина формируют ядро липопротеинов, которое окружено амфипатическими белками и фосфолипидами.
Липопротеины – это макромолекулярные, сферические комплексы, являющиеся носителями различных белков и липидов в плазме крови. Гидрофобные триглицериды вместе с молекулами эфиров холестерина формируют ядро липопротеинов, которое окружено амфипатическими белками и фосфолипидами.
Ядро липопротеинов несет в себе 100-5000 эфиров холестерина и молекул триглицеридов. Поверхностные белки липопротеинов – это ало-липопротеины. Они не просто освобождают липиды из ядра, но и участвуют в транспорте липопротеинов и регуляции концентрации липидов плазмы.
Аполипопротеин В100 нужен для выработки печеночных липопротеинов разной плотности (низкая, промежуточная, плотная). Апо В 48 отвечает за поступление хиломикронов из кишечника. А АпоА-1 является ведущим структурным белком ЛПВП.
Дислипидемия при сахарном диабете 2 типа вызывается рядом таких факторов:
- Некомпенсированным обменом веществ.
- Ожирением.
- Побочной реакцией после приема большой дозы определенных лекарств (бета-блокаторы, диуретики, андрогены, системные кортикостероиды, прогестины, иммуносупрессанты, АИП).
- Наследственная гиперлипидемия.
- Сопутствующие заболевания (чаще всего при диабете – это гипотиреоз).
Почему при диабете происходит сбой в обмене липопротеинов и хиломикронов? После еды триглицериды (пищевые жиры) вместе с холестерином всасываются тонкими кишечником и внедряются в ядро формирующихся хиломикронов, поступающих в лимфатическую систему, а после они включаются в циркуляцию через полую верхнюю вену.
В капиллярном русле мышцы хиломикроны и жировой ткани взаимосвязываются с ферментами липопротеиновая липазы. В итоге происходит высвобождение свободных жирных кислот.
СЖК захватываются адипоцитами, где они снова оказываются в составе триглицеридов. Если мышца захватывается СЖК, то она применяет их в виде энергетического источника, подключаясь к внутриклеточному метаболизму.
Остатки (хиломикроновые ремнанты) являются продуктом липолитического процесса, утратившим около 75% триглицеридов, который быстро метаболизируется в печени.
 ПЛ – печеночная липаза (триглицеридовая), гидролизирующая триглицериды хиломикроновых ремнантов, еще принимает участие в элиминации ремнантов. При сахарном диабете 2 типа нередко происходит сбой в метаболизме холомикроновых ремнантов и хиломикронов. Причем при этой форме хронической гипергликемии активность ЛпЛ бывает понижена.
ПЛ – печеночная липаза (триглицеридовая), гидролизирующая триглицериды хиломикроновых ремнантов, еще принимает участие в элиминации ремнантов. При сахарном диабете 2 типа нередко происходит сбой в метаболизме холомикроновых ремнантов и хиломикронов. Причем при этой форме хронической гипергликемии активность ЛпЛ бывает понижена.
Однако резистентность к инсулину стимулирует процесс формирования в кишечнике хиломикронов. В случае диабета 1 типа сбои в липидном обмене происходят лишь при декомпенсации заболевания. Это проявляется интенсивным уменьшением активности ЛпЛ, чему сопутствует сильное увеличение количества триглицеридов после приема пищи.
Также гиперлипидемия может возникать в следствие генетически детерминированных дефектов. ЛПОНП вырабатываются печенью, в составе их ядра есть эфиры холестерина и триглицеридов, а на поверхности находятся фосфолипиды и молекулы Апо 100.
Выработку в печение ЛПОНП стимулирует высокое поступление СЖК их жировых тканей. Но также возможен и усиленный синтез в печени холестерина и СЖК при инсулиннезависимом диабете, из-за чего тоже возрастает продуцирование ЛПОНП.
Триглицериды в ЛПОНП в плазме крови гидролизируются в ЛпЛ, превращаясь в маленькие и плотные ЛППП и ЛПОНП. Примечательно, что ЛПП сходны с хиломикроновыми ремнантами, однако они отличаются тем, что помимо утилизации в печени, в крови происходит их катаболизация до ЛПНП. Так, активность ЛпЛ обеспечивает нормальную функцию метаболизма начиная с ЛПОНП, проходя ЛППП, и заканчивая ЛПНП.
АпоВЮО – это единственный белок, находящийся на поверхности ЛПНП, который является лигандом для рецепторов ЛПНП. Следовательно, содержание ЛПНП в крови зависит от двух факторов:
- доступность рецепторов ЛПНП;
- продукция ЛПНП.
При диабете 2 типа показатели триглицеридов ЛПОНП не редко завышены. Увеличенная концентрация холестерина посредством ЛПНП при хронической гипергликемии объясняется его повышенным содержанием в каждой из липопротеиновых частиц.
Перекисное окисление либо гликирование ЛПНП приводит к сбою нормальной элиминации липопротеиновых частиц, приводя к тому, что они начинают собираться на сосудистых стенках. Кроме того, инсулин стимулирует экспрессию гена рецепторов ЛПНП, и, соответственно, инсулинорезистентность либо недостаток гормона также могут негативно повлиять на метаболизм ЛПНП.
ЛПВП отличаются сложным строением. Исходные частицы называют пребета-ЛПВП. Это акцепторы свободного клеточного холестерина, поэтому ЛПВП первым делом является запасным путем транспорта холестерина в печень и периферических тканей, где они выходят из организма.
Эфиры холестерина тоже могут быть в составе частиц ЛПОНП и хиломикроны в случае присутствия холестерил эстер транспортного белка. При сахарном диабете 2 типа показатель ХС-ЛПВП, зачастую уменьшен, что обусловлено увеличенным транспортом эфира холестерина из ЛПВП в ЛПОВП.
Однако при 1 типе диабета ХС-ЛПВП остается нормальным либо немного завышенным.
Общие принципы лечения
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
 Терапия при диабетической дислипидемии базируется на трех ведущих принципах. Это контролирование содержания сахара в крови, похудение и диета.
Терапия при диабетической дислипидемии базируется на трех ведущих принципах. Это контролирование содержания сахара в крови, похудение и диета.
При втором типе диабета следует огранить потребление простых углеводов, холестерина и насыщенных жиров. В ежедневное меню желательно включить продукты, содержащие мононенасыщенные жирные кислоты и пищевые волокна, благодаря чему улучшится липидный профиль.
Если диабетик будет активно бороться с лишним весом, тогда концентрация триглицеридов в его крови снизится на 18%, а ХС-ЛПВА уменьшится на 8%.
Стоит заметить, что при инсулиннезависимом диабете прием сахароснижающих препаратов, включая дополнительное введение инсулина, лишь частично восстанавливает нормальные показатели жирового обмена.
Так, Метформин способен снизить только уровень триглицеридов в плазме до 10%, Пиоглитазон – до 20%, а Розиглитазон не оказывает никакого влияния на липидный обмен. Касательно ХС-ЛПНП, то сахаропонижающие препараты влияют на этот процесс следующим образом:
- Метформин уменьшает на 5-10%;
- Пиоглитазон увеличивает на 5-15%;
- Розиглитазон повышает на 15% и более.
Незначительному понижению ХС-ЛПНП способствует терапия инсулинов. А сульфаниламиды не оказывают существенного воздействия на липидный обмен.
При диабете первого типа проведение интенсивной инсулинотерапии способствует сильному уменьшению ХС-ЛПНП и триглицеридов в плазме. Однако уровень компенсации метаболизма липидов не воздействует на ХС-ЛПВП при второй форме диабета.
Сульфаниламиды, понижающие сахар в крови, не отражаются на концентрации ХС-ЛПВП. Однако Метформин по причине снижения содержания триглицеридов увеличивает ХС-ЛПВП, но ненамного.
Пиоглитазон и Розиглитазон увеличивают показатели ХС-ЛПВП при диабете 2 типа. Так, для нормализации жирового обмена у инсулиннезависимых диабетиков, необходимо проведение гиполипидемического лечения. А в случае первого типа диабета необходимо достичь компенсации обмена углеводов.
Гиполипидемия при диабете лечится статинами и прочими средствами, к которым относят Ниацин, СКЖК, Фенофибрат, Эзетимиб. Такие лекарства уменьшают ХС-ЛПНП.
Для увеличения ХС-ЛПВП применяются фибраты и никотиновая кислота, что позволяет понизить показатель триглицеридов. Из второй группы стоит выделить Гемфиброзил, Фенофибрат, а также Ниацин. Если уровень ХС-ЛПНП завышен, тогда диабетику назначаются высокие дозы статинов.
Комбинированная гиперлипидемия устраняется тремя способами:
- повышенная дозировка статинов;
- сочетание сатинов с фибратами;
- комбинирование сатинов с Ниацином.
Причинами, по которым следует провести комплексное гиполипидемическое лечение многообразны. Во-первых, такой подход эффективно понижает ХС-ЛПНОН и ХС-ЛПНП.
Во-вторых, комбинированная терапия уменьшает вероятность появления побочных реакций и снижает ХС-ЛПНП, возникший на фоне приема фибратов.
В-третьих, такой подход позволяет применять СКЖК у пациентов с гипертриглицеридемией и завышенным показателем ХС-ЛПНП.
Группы препаратов, применяемых при дислипидемии
 Существует 3 категории средств, влияющих на уровень липопротеинов в плазме. Это Ингибиторы ГМГ-КОА редуктазы, Секвестранты желчных кислот, фибраты.
Существует 3 категории средств, влияющих на уровень липопротеинов в плазме. Это Ингибиторы ГМГ-КОА редуктазы, Секвестранты желчных кислот, фибраты.
Статины чаще используются для понижения концентрации ХС-ЛПНП, поэтому их назначают при гиперлипидемии. Правастатин, Симвастатин, Ловастатин – это метаболиты грибов либо производные метаболитов. А Розувастатин, Аторвастатин, Флувастатин являются синтетическими препаратами.
Симвастатин и Ловастатин считаются «про-средствами», ведь лечебный эффект они оказывают только после гидролиза в печени. А другие статины выводятся в активном виде.
Принцип действия ИнгибиторовГМГ-КОА редуктазы в том, что они подавляют ключевой фермент синтеза холестерина. Кроме того, эти средства понижают выработку Апо В100, активизирующих рецепторы ЛПНП и имеющих в своем составе липопротеины. Это приводит к тому, что в крови внезапно снижается концентрация триглицеридов ЛПОНП, холестерина ЛПНП.
Фармакокинетика статинов:
- всасывание от 30 до 90%;
- метаболизируются печенью от 50 до 79%;
- в большей степени выводятся почками.
При взаимодействии статинов с СЖК, уменьшается их всасывание. Также подобный эффект отмечается при сочетании препаратами, потенциирующих миопатический эффект Ловастатина.
Кроме того, показатели Ловастатина, аторвастатина и Симвастатина увеличатся после употребления грейпфрутового сока. При введении Варфарина и Розувастатина, происходит увеличение протромбинового действия.
При суточной дозе 10-40 мг Ингибиторы ГМГ-КОА редуктазы понижают концентрацию холестерина ЛПНП до 50% и увеличивают ХС-ЛПВП на 5-10%.
Статины показаны диабетикам с умеренно увеличенным показателем ТГ и при завышенном содержанием холестерина ЛПНП. Также они предотвращают формирование камней в желчном пузыре, что особенно важно при диабетической нейропатии.
Наиболее частой побочной реакцией после приема статинов является миозит, но он развивается редко. Также могут появиться такие неблагоприятные реакции как:
- запор;
- артралгия;
- боль в животе;
- диспепсия и диабетическая диарея;
- мышечные боли.
Секвестранты желчных кислот – это смолы, которые связывают желчные кислоты в кишечнике. Такие препараты понижают ХС-ЛПНП до 30%, изменяя содержание ЛПВП. Потенциально СКЖК могут увеличивать показатели триглицеридов.
При лечении дислипидемии с сахарным диабетом эффективность секверстрантов желчных кислот сходна с действием статинов, но только при комбинированном приеме данных препаратов. СКЖК всасывается в небольшом количестве в кишечник. Лечебное действие определяется уровнем понижения холестерина, что проявляется через 2-3 недели.
СКЖК оказывают влияние на абсорбцию многих лекарства, включая пероральные контрацептивы, антиаритмические и противосудорожные средства. Поэтому другие средства следует принимать, только после того как пройдет 4 часа после приема СКЖК.
Секвестранты желчных кислот применяют для ликвидации гипрхолестеринемии. Но так как эта категория препаратов может спровоцировать увеличение концентрации триглицеридов, то во время лечения важно контролировать данный показатель. Поэтому СКЖК не стоит принимать пациентам с гипер-триглицеридемией.
Чаще всего после приема СКЖК возникают запоры и диспепсические расстройства.Нельзя совмещать их прием вместе с сульфаниламидами и прочими препаратами, соблюдая шестичасовый перерыв. СКЖК противопоказаны при наличии камней в желчном пузыре, желудочно-кишечной и полной биллиарной обструкции и завышенной концентрации триглицеридов.
 Производные фибриновой кислоты, такие как Гем-фиброзил и Фенофибрат – это агонисты PPAR-альфа. Подобные средства при сахарном диабете оказывают сильное воздействие на метаболизм липидов, уменьшая вероятность развития сердечно-сосудистых осложнений. Так, фибраты понижают ХС-ЛПНП до 20%, триглицериды – до 50%, а уровень ХС-ЛПВП увеличивается на 10-20%.
Производные фибриновой кислоты, такие как Гем-фиброзил и Фенофибрат – это агонисты PPAR-альфа. Подобные средства при сахарном диабете оказывают сильное воздействие на метаболизм липидов, уменьшая вероятность развития сердечно-сосудистых осложнений. Так, фибраты понижают ХС-ЛПНП до 20%, триглицериды – до 50%, а уровень ХС-ЛПВП увеличивается на 10-20%.
Примечательно, что Фенофибрат является хорошей альтернативой при терапии завышенной концентрации ХС-ЛПНП у диабетиков принимающих статины, которые не оказали желаемого эффекта.
Фибраты влияют на липидный обмен при диабете, увеличивая синтез:
- липопротеиновой липазы;
- АВС-А1;
- Апо А-П и апо А-1 (главные белки ЛПВП).
Также фибраты уменьшают экспрессию критического белка всасывания холестерина и снижают апо С-Ш. Также препараты увеличивают апо A-V, продуцирование которого понижает концентрацию липопротеинов, с высоким количеством ТГ.
Кроме того, эфиры фибратов ингибируют липогенез в печени. Они взаимодействуют с печеночным Х рецептором, ингибируя ПХР опосредованный липогенез. Еще производные фибриновой кислоты оказывают антиатерогенный эффект.
Однако ведущими средствами при дислипидемии являются статины, а фибраты назначаются при инсулинозависимом диабете, лишь тем пациентам, которые не переносят эти препараты. Для комбинированного лечения из фибратов рекомендовано использование Фенофибрата.
Стоит заметить, что такие средства могут назначать для уменьшения показателя ЛПНП при пониженной концентрации ТГ. Но в таком случае чаще используются лекарства из других групп, такие как СКЖК, никотиновая кислота и статины.
Средняя продолжительность терапии фибратами – 3-6 месяцев. Так как эти лекарства увеличивают вероятность появления холелитиза, их не стоит применять диабетикам с автономной нейропатией.
Диабетикам с нефропатией и пожилым пациентам следует крайне осторожно применять фибраты, так как они в большей степени элиминируются почками. В период лактации и при беременности лечение этими средствами запрещено.
Наиболее распространенные побочные реакции приема фибратов:
- метеоризм;
- тошнота;
- эректильная дисфункция;
- боль в животе;
- высыпания на коже;
- рвота;
- диарея;
- головокружение;
- запор и прочее.
Помимо статинов, СКЖК и фибратов при гиперлипидемии, развывшейся у диабетиков после 50 лет, может назначаться никотиновая кислота. Это единственное гиполипидемическое средство, снижающее концентрацию липопротеина, но у него есть масса побочных эффектов.
Также для уменьшения гипертриглицеридемии врач может назначить Омега-3 жирные кислоты. Более того, ОЗЖК снижают риск развития проблем с сердцем и оказывают антиатирогенный эффект. Видео в этой статье расскажет, как лечить нарушение липидного обмена.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
В основе самых смертоносных болезней 21 века – инфаркта миокарда, инсульта лежит нарушение обмена жиров – липопротеинов очень низкой, промежуточной, высокой плотности, триглицеридов. Повышенное содержание ЛПОНП, ЛПНП, нейтральных жиров приводит к образованию на стенках сосудов холестериновых бляшек и развитию атеросклероза. Суммарное количество всех видов липопротеидов называют общим холестерином.

Гиперлипидемия – это любое врожденное или приобретенное нарушение, которое сопровождается увеличением плазменной концентрации одной или нескольких фракций липидов: холестерина, липопротеинов, триглицеридов.
Независимо от природы патологии сам факт повышения уровня жиров вторичен. Поэтому патология обмена липидов – это скорее симптом, чем самостоятельное заболевание. Разберемся, почему развивается дислипидемия, какими симптомами сопровождается, рассмотрим основные методы диагностики, лечения, профилактики патологии.
Разновидности нарушений
Существует несколько видов классификаций гиперлипидемий. Самая простая – по типу повышения фракции липидов:
- гиперхолестеринемия – повышенное содержание общего холестерина;
- гипертриглицеридемия – увеличение концентрации триглицеридов;
- гиперлипопротеинемия – аномальный уровень липопротеинов;
- гиперхиломикронемия – высокие хиломикроны.
Однако на практике такой подход применить сложно: большинство нарушений протекает с повышением нескольких типов жиров. Поэтому были разработаны более комплексные типирования.
Соленосно международной классификации болезней 10 пересмотра (МКБ-10) гиперлипидемии вместе с другими нарушениями обмена жиров вынесены в отдельную группу – Е78, состоящую из нескольких подгрупп:
- Е78.0 – чистая гиперхолестеринемия;
- Е78.1 – чистая гиперглицеридемия;
- Е78.2 – смешанная гиперлипидемия;
- Е78.3 – другие гиперлипидемии;
- 5. – гиперлипидемия неуточненная.
Также широко используется утвержденная ВОЗ классификация американского врача Фредриксона. Он разделил все виды нарушений обмена жиров на 6 классов, основываясь на содержании отдельных видов липидов в плазме крови. Подробнее по ссылке https://sosudy.info/dislipidemiya#i
Почему развивается патология?
Все причины, провоцирующие повышение концентрации жиров можно разделить на 3 группы:
- первичные (врожденные) – различные генные дефекты, которые передаются по наследству;
- вторичные (приобретенные) – заболевания, погрешности образа жизни, лекарственные препараты, вызывающие повышение концентрации одной или нескольких групп липидов;
- алиментарные – связанные с неправильным питанием.
Основные причины возникновения различных видов первичных гиперлипидемий.
| Вид | Причины первичные | Причины вторичные |
|---|---|---|
| Гиперхолестеринемия (ІІа тип) | Полигенная гиперхолестеринемия |
|
| Семейная гиперхолестеринемия | ||
| Гипертриглицеридемия (І или ІV тип) | Семейная гипертриглицеридемия |
|
| Комбинированная наследственная гиперлипидемия | ||
| Гиперхолестеринемия + гипертриглицеридемия (ІІб, ІІІ или V тип) | Семейная смешанная гиперлипидемия |
|
| Семейная дисбеталипопротеинемия | ||
| Тяжелая гипертриглицеридемия в сочетании с умеренной гиперхолестеринемией (хиломикронемия) (І или V тип) | Семейный дефицит липопротеинлипазы |
|
| Семейный апо-С-ІІ-дефицит |
Симптомы заболевания
Большинство случаев гиперлипидемии, особенно на начальных стадиях, протекает бессимптомно. Это объясняется особенностями развития патологии. Первое время организм способен компенсировать повышенное содержание жиров. Затем наступает фаза декомпенсации, когда нарушение баланса липидов провоцирует начало развития системных патологий, которые далеко не сразу проявляются клинически.
На прохождение всех перечисленных стадий могут уходить годы. Поэтому часто гиперлипидемия обнаруживается случайно во время планового осмотра или обследования по другому поводу.
Признаки более тяжелых нарушений различны, зависят от природы заболевания. Наследственные формы могут проявляться появлением подкожный опухолевидных образований (ксантом) на различных частях тела, включая веки (ксантелазмы), излишним весом, изменениями структуры сосудов глаза. Симптомы приобретенных гиперлипидемий специфичны для каждого конкретного заболевания.
Современные методы диагностики
Для диагностики гиперлипидемии, определения ее типа человеку достаточно сдать специфический анализ крови из вены – липидограмму. Он позволяет оценить количественное содержание основных фракций липидов (общего холестерина, липопротеидов низкой, очень низкой, высокой плотности, триглицеридов), а также их соотношения.

Второй этап диагностики – установление причины нарушения. Это гораздо более сложная задача, ведь спровоцировать гиперлипидемию могут самые разнообразные факторы. Среди всех возможных причин врач выбирает те, которые наиболее вероятны при имеющейся клинической картине, анамнезе. Диагноз подтверждается инструментальными методами. План обследования пациента может включать:
- общий анализ крови, мочи;
- анализ крови на гормоны щитовидной железы;
- кардиограмму;
- УЗИ органов брюшной полости, сердца, щитовидной железы;
- допплерографию;
- иммунологическое тестирование;
- методы визуальной диагностики (КТ, МРТ, рентген).
После исключения всех возможных причин подозревается наследственная форма патологии. Наличие некоторых ее форм можно подтвердить генетическим тестированием. Если диагноз «наследственная гиперлипидемия» подтверждается, братьям, сестрам пациента, а также их родителям рекомендуется пройти аналогичное тестирование.
Заключительный этап диагностики – оценка опасности нарушения для дальнейшей жизни человека. Один из самых распространенных методик вычисления риска – шкала SCORE. Это специфический инструмент, при помощи которого врач просчитывает вероятность смертельного исхода от сердечно-сосудистых заболеваний, с учетом пола, возраста, показателей систолического артериального давления, концентрации общего холестерина крови пациента.
Особенности лечения
Если риск развития сердечно-сосудистых заболеваний по шкале SCORE составляет менее 5%, гиперлипидемия лечится без применения лекарств. Каждые 5 лет такие пациенты проходят обследования с повторной оценкой состояния. Если риск остается не высоким, схему лечения не меняют.
Люди, получившие по шкале SCORE оценку от 5% и более, также проходят курс немедикаментозной терапии. Если за 3 месяца показатель общего холестерина нормализуется (ниже 5 ммоль/л), лечение продолжают без изменений с обязательной сдачей липидограммы 1 раз/3 месяца. Пациентам, у которых концентрация общего холестерина превышает 5 ммоль/л, показано назначение гиполипидемических средств.

Коррекция образа жизни
Доказано, что гиперлипидемия начальных стадий во многих случаях хорошо убирается без применения лекарств. Специалисты Европейского общества кардиологов и Европейского общества атеросклероза признали самым эффективным способом снижения уровня липидов диету. Им удалось сформулировать 8 принципов питания, соблюдение которых отлично понижает холестерин, триглицериды, ЛПНП (3).
| Диетический принцип | Реализация |
|---|---|
| Выбор пищи с пониженным содержанием насыщенных жиров, холестерина и замена их продуктами с моно-, полиненасыщенными жирными кислотами | Необходимо есть меньше красного мяса, особенно жирных сортов, сала, топленного животного жира, молочных продуктов с высоким содержанием липидов. Из растительных продуктов – уменьшить потребление пальмового, кокосового масел. Полезными, ненасыщенными жирными кислотами богаты растительные масла, семечки, семена льна, чиа, орехи, рыба жирных сортов, авокадо. |
| Ограничение количества продуктов, богатых простыми сахарами | Кроме очевидных источников сахара (варенье, сладости, сладкая выпечка, мед) существуют скрытые. Следите за количеством съедаемых сухофруктов и выпиваемых фруктовых соков. Они содержат огромное количество сахара. |
| Отказ от транс-жиров | Транс жиры образуются при промышленной переработке растительных масел. В группе риска – маргарин, а также все продукты, изготовленные с его добавлением. Информация о наличии транс-жиров должна быть нанесена на упаковку (раздел пищевая ценность). |
| Увеличение количества продуктов, содержащих пищевые волокна | Цельнозерновые каши, овощи, зелень, фрукты, бобовые – хороший ресурс клетчатки. Обогатить свой рацион пищевыми волокнами можно также за счет отрубей. |
| Ограничение потребление алкоголя | Ежедневное потребление этилового спирта не должно превышать 14 г для женщин, 28 г для мужчин. |
| Обогащение рациона омега-3 жирными кислотами | Авокадо, семена льна, чиа, грецкие орехи и особенно скумбрия, лосось, сельдь, тунец, макрель, анчоус обязательно должны входить в ваш рацион. |
| Регулярное употребление соевого белка | Любые соевые продукты: тофу, вегетарианские котлеты, гуляши, соевое молоко, сами бобы хорошо понижают холестерин |
| Прием пищевых добавок, содержащих фитостеролы | Некоторые растения содержат фитостеролы – вещества, понижающие холестерин. Однако их содержание недостаточно для заметного эффекта. Поэтому врачи рекомендуют принимать концентрированные экстракты черного тмина, облепихи крушиновидной, сои для получения максимального результата. |

Кроме диеты содержание жиров нормализуют:
- снижение массы тела до здоровых показателей (при ее избытке);
- ежедневная физическая активность – не менее 30 минут/день;
- отказ от курения.
Лекарственные препараты
Лекарства назначают пациентам, находящимся в группе риска сердечно-сосудистых осложнений, которым не помогают диета, занятие спортом, отказ от курения, похудение. Снижение концентрации всех видов холестерина, триглицеридов достигается назначением гиполипидемических средств. К ним относятся:
- статины;
- фибраты;
- препараты витамина РР (никотиновая кислота);
- препараты омега-3 жирных кислот;
- ингибиторы всасывания холестерина;
- секвестранты жирных кислот.
Выбор препарата зависит от типа нарушения жирового обмена (таблица). Также при назначении лечения врач учитывает уровень холестерина, триглицеридов, наличие сопутствующих заболеваний.
Тактика медикаментозного лечения.
| Тип нарушения | Оптимальный препарат |
|---|---|
| І | Лекарственное лечение не разработано. Рекомендована диета |
| ІІa | Статины, витамин РР |
| ІІб | Статины, витамин РР, гемфиброзил |
| ІІІ | Преимущественно фибраты |
| ІV | Преимущественно витамин РР |
| V | Витамин РР, гемфиброзил |
Лечение вторичных гиперлипидемий предусматривает назначение лекарств, устраняющих причину заболевания, его симптомы, предупреждающих развитие осложнений.
Народные средства
Гиперлипидемия, не требующая медикаментозной терапии, хорошо поддаются устранению «природными» лекарствами. Большинство из них имеет растительное происхождение, а гиполипидемический эффект достигается биологически активными веществами, входящими в их состав, что подтверждено научно. К наиболее сильным средствам относятся:

- Овсяные отруби хороший источник растворимых пищевых волокон, которые понижают содержание плохого холестерина (ЛПНП). Их можно добавлять в выпечку, супы, салаты, каши. Для достижения лечебного эффекта необходимо ежедневно съедать 5-10 г отрубей.
- Корень имбиря подходит для лечения гиперлипидемии, профилактики атеросклероза. По данным Медицинского центра университета Мериленда каждый день необходимо съедать не менее 4 г имбиря. Из корня растения можно готовить напитки, добавлять как приправу в соусы, овощные блюда, супы, выпечку.
- Чеснок понижает триглицериды, ЛПНП, а также предупреждает окисление. Его можно есть сырым, готовым или принимать настойку, сделанную на основе пряности. 250 г чеснока очистите, измельчите. Залейте полученную массу 300 г медицинского спирта. Плотно закупорьте тару и поставьте в темное место. Через 3 дня аккуратно слейте верхнюю прозрачную жидкость, а оставшийся осадок – выкиньте. Принимайте настойку по 10-15 капель 3 раза/сутки. Через 3 недели сделайте перерыв.
- Рыбий жир богат омега-3 жирными кислотами, эффективно снижающими уровень триглицеридов, в меньше мере холестерина, витаминами А, Е. Выпускается в виде капсул, жидкостей.
- Кинза обладает антиоксидантным эффектом, блокирует всасывание холестерина из кишечника, стимулирует его использование для производства желчных кислот. Поэтому ежедневное потребление пряности благоприятно сказывается на уровне липидов крови.
Осложнения и прогноз
Основное следствие гиперлипидемии – атеросклероз. Это заболевание сопровождается образованием на стенках сосудов холестериновых бляшек, нарушающих проходимость артерий. Из-за недостаточного кровоснабжения работа внутренних органов, прежде всего сердца, головного мозга, нарушается. Дальнейшее прогрессирование атеросклероза приводит к инфаркту миокарда, инсульту.
Зависимость атерогенности от типа гиперлипидемий.
| Фенотип | Атерогенность |
|---|---|
| І | отсутствует |
| ІІа | высокая |
| ІІб | высокая |
| ІІІ | высокая |
| ІV | высокая или умеренная |
| V | низкая |
Вероятность образования холестериновых бляшек при различных видах нарушений жирового обмена неодинакова. Наиболее атерогенными гиперлипидемиями считаются ІІа, ІІб, ІІІ типы. IV вид также может быть высокоатерогенным, если у пациента понижен уровень ЛПВП, имеются расстройства углеводного обмена веществ: повышенный уровень сахара, нарушение толерантности к глюкозе, резистентность к инсулину (1).
Редко к развитию атеросклероза приводит V тип гиперлипидемии, а І вид вовсе не считается атерогенным.
Профилактика
Наследственная гиперлипидемия профилактике не поддается. Основной принцип предупреждения других нарушение обмена жиров – исключение всех возможный причин развития патологии:
- курения;
- лишнего веса;
- малоподвижности;
- неправильного питания;
- своевременное лечение заболеваний, протекающих с развитием гиперлипидемии.
В возрасте 9-11, а затем 17-21 лет дети должны сдавать первые анализы на общий холестерин или липидограмму. После 20 лет их необходимо повторять каждые 4-6 лет. При наличии склонности к гиперлипидемии рекомендуются более частые скрининги.
Литература
- Е. С. Киладзе. Кардиология в ежедневной практике, 2009
- Thordur Sturluson. Natural Herbs to Lower Cholesterol Naturally
- Рабочая группа Европейского общества кардиологов (ЕОК) и Европейского общества атеросклероза (ЕОА) по лечению дислипидемий. Рекомендации европейского общества кардиологов и европейского общества атеросклероза по лечению дислипидемий, 2012

Редакция сайта
Коллектив авторов с высшим и средним медицинским образованием, имеющих многолетний опыт работы в практической медицине, узкопрофильные специалисты и врачи общей практики.
Последнее обновление: 3 сентября, 2020
