Сахарный диабет лечение язв на стопе с фото
Описание синдрома диабетической стопы, почему он возникает у больных сахарным диабетом. Перечислены частые симптомы и причины возникновения заболевания. Наиболее эффективные методы лечения и профилактики.
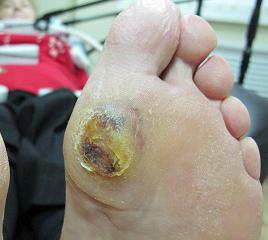
Диабетическая стопа – патология, развивающаяся на фоне сахарного диабета, считается одним из самых неприятных его осложнений. Проявляется заболевание в поражении кровеносных сосудов, нервных окончаний ног. Чаще всего именно это становится причиной ампутации конечностей.
Сахарный диабет
Сахарный диабет – очень распространенная в последнее время среди жителей России болезнь, проявляющаяся в недостаточном количестве гормона инсулина в крови. В данный момент от нее страдает 7,5% населения, с каждым годом количество заболевших неуклонно растет.
Несмотря на широкое распространение, это достаточно тяжелая патология, которая с течением времени неизменно поражает другие системы человека.
Больному сахарным диабетом крайне важно не только периодически измерять, держать в норме уровень сахара в крови, но и следить за своим здоровьем комплексно. Пренебрежительное отношение к назначенному лечению, игнорирование новых симптомов может значительно приблизить развитие серьезных осложнений.
Что такое синдром диабетической стопы
Этот синдром проявляется в виде патологических изменений состояния нижних конечностей больного сахарным диабетом:
- мокнущие раны,
- гнойники,
- язвы,
- дефекты костей, суставов.
Фото запущенных случаев выглядят очень удручающе. Из-за постоянно высокого уровня сахара в крови страдают мелкие и крупные сосуды, нервы, обеспечивающие чувствительность, питание ног. Нарушается цельность, функционирование кожного покрова, костей, нервных окончаний, сосудов, мышц. Всё это приводит к распространению инфекций.

При диабете ранки любого размера очень долго, сложно заживают, поэтому быстро превращаются в гноящиеся ранки. Если вовремя процесс не остановить, он неизменно приведет к самому страшному – к гангрене.
Как известно она не лечится, удаляется хирургическим путем вместе с пораженной частью ноги, человек навсегда остается инвалидом.
Диагностика и лечение осложняется тем, что чувствительность ног снижена, пациент может не чувствовать боли и не замечать проблемы, пока она не станет масштабной.
Вот почему больным сахарным диабетом врачи настойчиво рекомендуют регулярно проводить тщательный осмотр ног, соблюдать усиленную гигиены, носить только удобную обувь, обрабатывать дезинфицирующими средствами даже самые маленькие ранки. В зоне риска пациенты с диагнозом диабет 2 типа предпенсионного, пенсионного возраста.

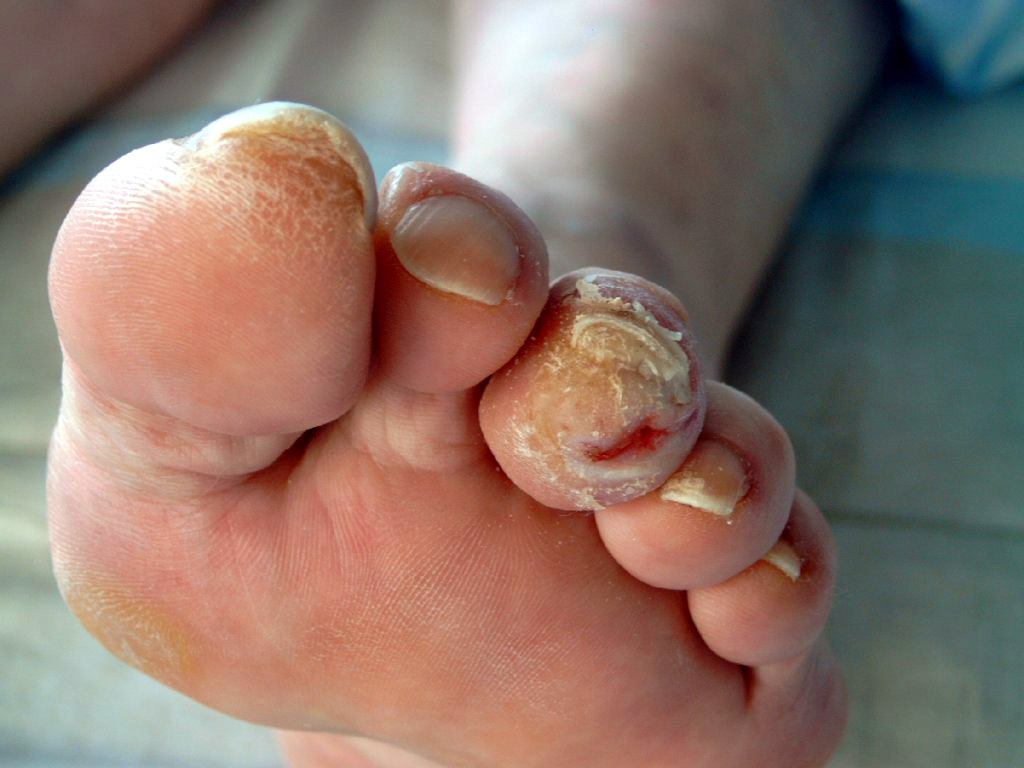
Симптомы диабетической стопы внешне выглядят как простые болячки на ногах. Больному сахарным диабетом обязательно нужно обратить внимание на:
- ощущение сухости кожи ног;
- онемение, покалывание, мурашки в области ног;
- незаживающие мелкие раны;
- мозоли, при удалении превращающиеся в незаживающие язвы, удаляются только ношением ортопедической обуви;
- волдыри с жидкостью внутри – результат натирания обуви, со временем внутри начинают развиваться микробы, накапливается гной, необходимо вскрывать – чистить;
- вросшие ногти также являются очагом распространения инфекций, подвергаются хирургическому удалению;
- наросты по обеим сторонам пальцев ног накапливают костную ткань и гноящуюся массу, требуют удаление;
- грибок ногтя легко диагностировать по внешнему виду пальца, неприятному запаху, зуд, жжению, изменения цвета ногтя
- бородавки появляются в результате проникновения через кожу вируса папилломы человека;
- изменение формы пальцев, они могут загибаться внутрь из-за поражения мышц;
Причины развития
Почему у больных сахарным диабетом страдают в первую очередь ноги? Артериям сложнее всего подавать кровь именно к нижним конечностям, к ним приливает меньше кислорода. Кроме того, процесс возвращения отработанных метаболитов также затруднен из-за противодействующий силы тяжести и отдаленности сердца.
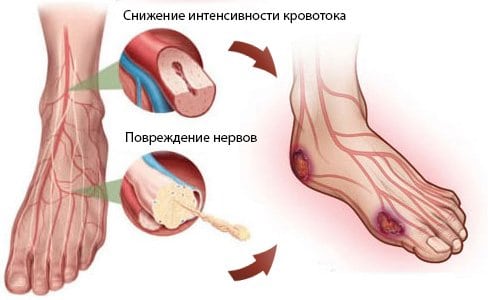
Неудовлетворительное кровоснабжение ведет к:
- легкой травматичности кожных покровов ног (даже маленький камешек в ботинках может повредить кожу);
- очень быстрому и незаметному распространению инфекции (все необработанные ранки практически сразу начинают гноиться);
- отсутствию чувствительности кожи (человек не чувствует язвы, пока не увидит ее своими глазами, можно обжечь, обморозить, порезать кожу и не заметить этого);
- плохая регенерация тканей (после ежедневных обработок и полного устранения инфекционного поражения раны она еще долго не покрывается цельным слоем кожи).
Появление синдрома диабетической стопы может быть спровоцировано:
- частыми скачками уровня глюкозы в крови вследствие несоблюдения пациентом рекомендаций своего лечащего врача в отношение рациона питания и образа жизни;
- излишней массой тела;
- ношением некачественной, жесткой или слишком узкой обуви;
- диабетическим стажем более 10 лет;
- вредными привычками (курение приводит к закупориванию сосудов и усугублению состояния вен);
- грибком кожи или ногтей ног;
- иммунодефицитом;
- заболеваниями сердечно-сосудистой системы (варикоз пищевода, ангиит, эндартериит, васкулит);
- патологии костей и суставов (болезнь Бехтерева, артрит, деформация, плоскостопие);
- венозной недостаточностью.
Определение формы синдрома
Для составления эффективного плана лечения необходимо для начала определить тип и степень развития заболевания. В зависимости от того, какие именно ткани поражены заболеванием (нервы, сосуды), выделяют три формы диабетической стопы:
- Нейропатическая форма встречается гораздо чаще других, она предполагает истончение и омертвление нервных тканей ног. Сопутствующие ощущения:
- мурашки;
- покалывание;
- жжение;
- онемение;
- холод;
- жар;
- отсутствие чувствительности.
При нейропатическом типе распространения заболевания поверхность кожи постоянно теплая и сухая, теряется способность кожи выделять пот, сало. Язвы быстро начинают гноиться, выделяется много жидкости.
- При ишемической форме постепенно поражаются мелкие и крупные сосуды. Симптомы:
- боли в ногах;
- мышечная слабость;
- хромота при ходьбе;
- деформация суставов, изгиб пальцев внутрь;
- мозоли на лодыжках;
- наросты по обеим сторонам стопы.
Кожа постепенно становится бледной, холодной, цвет неоднородным. Раны сухие, но очень долго не заживают, плохо поддаются лечению, быстро переходят в язвы, гангрены. К счастью, ишемический тип диабетической стопы встречается гораздо реже нейропатического.
Смешанная форма самая опасная, поскольку сочетает в себе симптомы и последствия сразу обеих форм заболевания.
Диагностика
Эффективная диагностика диабетического синдрома стопы требует комплексного подхода и задействования одновременно нескольких врачей: эндокринолога, диабетолога, общего и сосудистого хирурга, невропатолога и подолога.
Примерный план диагностики на наличие синдрома диабетической стопы:
- Внимательное изучение медицинской карты для определения наличия диагноза сахарный диабет, его типа, стажа болезни, назначенного курса лечения, средние значения уровня сахара.
- Устный диалог с пациентом. Необходимо выяснить, как он лечится, соблюдает ли все назначения врача, особенно диету, какой образ жизни ведет, как часто самостоятельно измеряет уровень сахара, бывают ли скачки.
- Визуальный и тактильный осмотр ног. Определение пульса, чувствительности кожи к температуре, прикосновению, повреждению, внешнего вида кожи, глубины ран, степени поражения.
- Исследование выделений из ран, язв на наличие микробов, инфекций, чувствительность к антибиотикам, антисептикам и другим средствам заживления
- Измерение уровня сахара.
- Общий анализ крови.
- Подсчет уровня гемоглобина, жира, холестерина в крови, кетоновых тел, глюкозы, белка в моче.
- Рентгенография ноги для определения деформации костей.
- Для анализа положения сосудов выполняют допплерографию, кт-ангиографию и рентгеноконтрастную ангиографию.
Методы лечения диабетической стопы
Чем раньше больной сахарным диабетом заметит у себя симптомы поражения нижних конечностей, тем более позитивный ожидается исход терапии.
Начальная стадия достаточно легко поддается лечению.
При своевременном обращении к квалифицированному врачу возможно полное восстановление функционирования сосудов, нервов и суставов нижних конечностей.
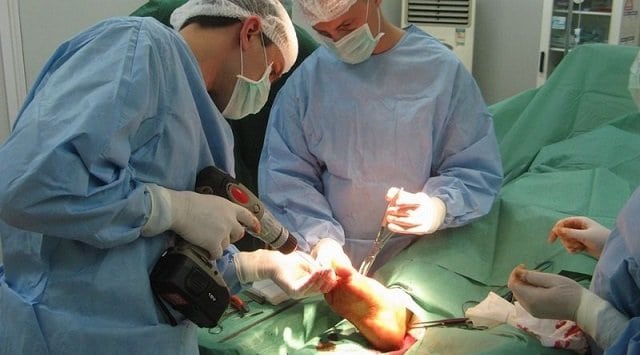
Комплексные меры по лечению диабетической стопы включает в себя:
- хирургическое вмешательство – удаление омертвевших тканей ран, ее дренирование;
- обработку язвенных образований антисептиками, заживляющими мазями, кремами, перевязки;
- разгрузку конечности (рекомендуется меньше ходить, больше покоя, сбросить лишний вес, подобрать удобную обувь);
- прием лекарств (антибиотики, противовирусные, иммуномодулирующие, спазмолитики, разжижающие кровь, контролирующие давление, витаминные и минеральные комплексы и прочие);
- регулярную проверку уровня сахара в крови, сдерживание его в пределах нормы, недопущение скачков, ввод инсулина или пересмотр его дозировки.
Пациенту рекомендуется вести ежедневный самостоятельный уход ногами:
- строгое соблюдение правил гигиены, ножные ванны;
- регулярная санация ран и кожи вокруг противомикробными средствами (мирамистин, хлоргексидин, диоксидин, использование йода и зеленки запрещено);
- менять повязки так часто, чтобы область ранения не успевала намокать;
- соблюдать условия стерильности при перевязке.
Очень важно, чтобы пациент навсегда отказался от вредных привычек. Распитие спиртных напитков сильно усугубляют состояние при сахарном диабете, вызывают резкие скачки уровня глюкозы в крови. Курение оказывает угнетающее воздействие на сосуды, снижая проходимость крови, способствует закупориванию и образованию тромбов.
Народные методы лечения

Самостоятельное диагностирование и лечение синдрома диабетической стопы ни в коем случае недопустимо.
Скорее всего, оно приведет к развитию гораздо более тяжелых осложнений. Однако, если обговорить заранее со своим лечащим врачом предполагаемые средства народной медицины, можно добиться общего улучшения состояния ног, снижения тяжести протекания заболевания.
Ягоды черники при употреблении в пищу снижают содержание глюкозы в крови, разгоняют обменный процесс, стимулируют заживление ран и активизируют работы нервных окончаний. Их можно есть в свежем виде, замороженном, варить компоты, кисели. Листья черники тоже обладают множеством благотворных свойств, из них заваривают не только полезный, но и очень ароматный чай.
Листья репейника, масло гвоздики, кефир – высокоэффективные средства для заживления ран. Листья прикладывают к пораженному участку, масло гвоздики и кефир наносят тонким слоем, завязывают бинтом.
Менять такую повязку нужно не менее 2 раз за день.
Профилактика синдрома диабетической стопы
Для недопущения появления и развития диабетической стопы каждому больному сахарным диабетом следует соблюдать ряд несложных рекомендаций:
- держите уровень сахара и гемоглобина в пределах нормы, не допускайте скачков, потребляя неправильную пищу или алкоголь;
- носите всегда удобную обувь по размеру, которая не натирает и не создает никаких неудобств ногам, желательно кожаную, носки только хлопчатобумажные без синтетических примесей;
- ежедневная гигиена без применения средств, способных травмировать кожу, например, пемзы и пилки, ноги нужно мыть детским мылом, споласкивать слабым раствором марганцовки и вытирать сразу насухо;
- педикюр делайте в условиях, приближенных к стерильным, ногти нужно срезать ровно, без закругленных углов, с ножницами обращайтесь очень осторожно во избежание травм;
- избегайте любой возможности заразиться грибковой инфекцией (общие бани, бассейны, чужая обувь);
- откажитесь от длительных пеших прогулок и ношения тяжестей;
- увлажняйте сухую кожу;
- лечите грибок сразу при обнаружении.
При обнаружении у себя хотя бы одного симптома диабетической стопы, ни в коем случае нельзя тянуть, усугубляя свое положение, затягивая лечение. Своевременно начатая терапия обязательно принесет положительный эффект.
Диабетическая стопа на начальной стадии излечивается полностью, поэтому не запускайте заболевание.
Источник
Трофические язвы – это нарушение целостности кожного покрова и глубинных мягких тканей, возникающее вследствие нарушения кровотока в определенных участках. В 83% случаев подобные поражения формируются на пятках и пальцах ног, а также могут поражать голени.
Характеристика
Специалисты уверяют, что данный недуг характерен для пациентов, страдающих от сахарного диабета, и часто проявляется как осложнение заболевания. Фото трофических язв на ноге при сахарном диабете подтверждают, что поражение является довольно опасным и требует немедленного профессионального вмешательства. Чтобы избавиться от подобных ран, требуется длительная комплексная терапия.
Врачи предупреждают, если игнорировать дефект и пустить на самотек, возникнут тяжелые осложнения, и единственным выходом из ситуации будет ампутация ноги.
Сахарный диабет – недуг, сопровождающийся многочисленными видами осложнений. Одним из наиболее распространенных является появление диабетических язв на ногах. Главная опасность нарушения заключается в том, что большие открытые раны постоянно атакуются различными микробами и патогенными бактериями, что может привести к возникновению внутреннего воспалительного процесса и гангрене.
На раннем этапе болезни существенно снижается чувствительность нижних конечностей, что вызвано постепенным отмиранием нервных клеток. Выявить начало данного патогенного процесса можно при проведении рукой по нижним конечностям – ноги будут холодными на ощупь. Через несколько месяцев пациент начнет испытывать болезненные ощущения, возникающие в ночные часы.
На этом этапе симптоматика будет очень схожа с артериальными язвами, но все же между подобными нарушениями имеются определенные различия:
- болячки на ногах при сахарном диабете (фото которых можно увидеть ниже) влекут за собой появление более глубоких ран, и могут уходить под кожу более чем на 2 см.;
- отсутствует синдром перемежающейся хромоты;
- трофические язвы отличаются крупными размерами.
Многочисленные исследования подтвердили, что чаще подобные раны возникают, если на подошвах имеются натоптыши, а также при ангиопатии, спровоцированной сахарным диабетом.
Справка! Медики предупреждают, что трофические язвы на стопах очень часто появляются при сосудистых заболеваниях, а также при длительном приеме определенных медикаментов.
Стадии заболевания
Многочисленные фото диабетических язв на ногах подтверждают, что рана формируется постепенно, в несколько этапов. В зависимости от стадии также будет меняться и цвет новообразования.
- Первая стадия. Чувствительность рецепторов кожного покрова на ногах заметно снижается, в пораженном участке нарушается артериальное давление и температурный режим. Больной может испытывать дискомфорт и незначительные болезненные ощущения, в ночные часы возникает жжение и зуд. В первые несколько часов после пробуждения может наблюдаться небольшая отечность пораженной конечности.
- Вторая стадия. На данном этапе проявляется первая выраженная симптоматика. В месте локализации трещинок и микротравм возникает эрозия и нарушение целостности кожного покрова. Вне зависимости от размера ранки не будут заживать и постепенно начнут увеличиваться в объеме.
- Третья стадия. Проявляются характерные признаки трофических язв, в открытых ранах можно увидеть кровянистые выделения, которые при занесении инфекции начинают гноиться. Отличительная особенность этого этапа – раны не будут доставлять пациенту дискомфорт и болезненные ощущения. Единственное, от чего будет страдать человек – визуальное проявление недуга.
- Четвертая стадия. Поражение начинает прогрессировать и нередко сопровождается нагноением. Пациент ощущает боли в пораженном участке, также существует вероятность повышения температуры тела.
Если игнорировать наличие поражения кожного покрова и вовремя не начать лечение, в скором времени у человека разовьется гангрена, требующая ампутации данной конечности.
Основы лечения
Как именно будет проходить лечение диабетических язв на ногах , зависит от стадии заболевания. Главной задачей медиков является предотвращение прогрессирования патологии и сохранение целостности пораженной конечности. Чтобы определиться с методикой, пациенту назначают комплексную терапию, включающую в себя:
- физический осмотр и сбор анамнеза;
- пальпация пораженной конечности и участка;
- определение уровня поражения кожного покрова;
- забор крови на общий анализ и биохимию. Эти лабораторные методики исследования помогут определить уровень сахара в крови и степень нарушения;
- выявление количества пораженных тканей;
- бактериологическое исследование гнойных масс, выделяемых из раны, и выявление их чувствительности к антибиотикам;
- определение уровня свертываемости крови;
- рентген нижних конечностей.
Приступать к лечению трофических язв при диабете можно только после того, как будет проведен полноценный осмотр нижней конечности и изучена вся поверхность подошвы. В большинстве случаев терапия включает такие этапы:
- обработка пораженного участка дезинфицирующими средствами и антисептиками;
- снижение физической нагрузки на пораженную ногу;
- устранение патогенной микрофлоры;
- борьба с основным заболеванием;
- снятие отечности;
- лечение сопутствующих заболеваний, замедляющих процесс борьбы с язвой.
Когда раны сопровождаются значительным нагноением, назначается дезинтоксикация всего организма и хирургическое вмешательство.
Консервативное лечение
Если пациент обратился за профессиональной помощью на первых стадиях патологии (1 или 2), лечение язв на ногах при сахарном диабете будет заключаться в:
- контроле уровня сахара и гликозилированного гемоглобина в крови. Пациенту нужно придерживаться определенной диеты и соблюдать дозировку инсулина;
- лечении сопутствующих болезней при помощи медикаментов;
- устранении болезненных ощущений при помощи обезболивающих и противовоспалительных препаратов. В некоторых случаях пациенту также могут быть назначены успокоительные;
- обработке пораженного участка мазями, гелями и антисептическими растворами. Средства наружного применения помогают снять воспаление, устраняют отечность и способствуют заживлению рубцов;
- применении ортопедических методов для разгрузки нижних конечностей;
- приеме антибиотиков.
Если у пациента диагностированы трофические язвы мокнущего типа, кроме антибиотиков часто назначают противовоспалительные средства (например, Диклофенак), а также противоаллергенные препараты, такие как Супрастин или Тавегил.
Хирургическое лечение
Оперативное вмешательство назначается только в тех случаях, когда поражение было выявлено в запущенном состоянии или если медикаментозная терапия не приносит улучшений в течение длительного времени.
Специалисты предупреждают, что операция по вырезанию язв должна быть проведена на высшем уровне, в противном случае существует вероятность повторного возникновения подобных поражений.
Операция может проводиться несколькими способами:
- вакуумный. Откачка гноя при помощи специального аппарата. Методика способствует уменьшению отечности и усиливает кровоток, что приводит к ускорению процесса регенерации;
- катетеризация. К данному способу прибегают только при глубоких язвах, которые практически не поддаются лечению.
Народные средства
Применение народных рецептов позволяет усилить эффект от медикаментозной терапии, но использовать их отдельно нельзя.
Если пациент будет бороться с раной только при помощи народных методов, лунка будет увеличиваться в размере и продолжать гноиться. Лекарственные растения и мази не способны остановить столь сильное воспаление и справиться с нагноением, и подходят только в качестве дополнительных мер.
Самыми действенными считаются такие рецепты:
- обработка пораженной конечности настойкой на основе ромашки, чистотела и календулы. Травы нужно взять в одинаковом количестве, измельчить и залить кипятком (2 столовых ложки растений заливают 500 мл. воды). Через 30 минут жидкость будет готова к использованию;
- прижигание раны водкой. Обработка проводится не более 3 раз в день;
- прикладывание ватного диска, пропитанного дегтем. Компресс должен оставаться для воздействия 2 суток, обработка проводится 1 раз в неделю.
Заключение
Как именно лечить трофическую язву при сахарном диабете, в любом случае должен решать только опытный врач, поэтому при первых признаках кожного поражения требуется срочно обратиться в клинику. Только так пациенту удастся избавиться от раны без операции и сохранить целостность конечности.
Флеболог-хирург со стажем более 6 лет.
Образование: Диплом по специальности «Лечебное дело», Омская государственная медицинская академия (2013 г.) Интернатура по специальности «Хирургия», Омский государственный медицинский университет (2014 г.)
Курсы повышения квалификации:
- «Ультразвуковая диагностика», Омская государственная медицинская академия (2015 г.)
- «Актуальные вопросы флебологии», Российский национальный исследовательский медицинский университет имени Н. И. Пирогова (2015 г.)
- «Ультразвуковое исследование сосудов», Омская государственная медицинская академия (2016 г.)
- «Эндовазальная лазерная облитерация» (2017 г.)
Источник
