Сахарный диабет тип 2 и его осложнения дедов
Дата публикации 14 июня 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Эпидемия сахарного диабета (СД) длится уже достаточно долго.[9] По данным Всемирной организации здравоохранения (ВОЗ) в 1980 году на планете было около 150 миллионов человек, страдающих от СД, а в 2014 году — около 421 миллионов. К сожалению, тенденция к регрессу заболеваемости за последние десятилетия не наблюдается, и уже сегодня можно смело заявить, что СД является одним из распространённых и тяжёлых болезней.
Сахарный диабет II типа — хроническое неинфекционное, эндокринное заболевание, которое проявляется глубокими нарушениями липидного, белкового и углеводного обменов, связанного с абсолютным или же относительным дефицитом гормона, производимого поджелудочной железой.
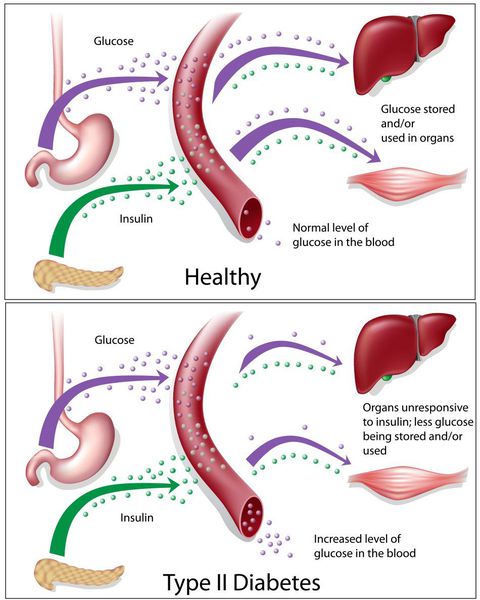
У пациентов с СД II типа поджелудочная железа продуцирует достаточное количество инсулина — гормона, регулирующего углеводный обмен в организме. Однако из-за нарушения метаболических реакций в ответ на действие инсулина возникает дефицит этого гормона.
Инсулиннозависимый СД II типа имеет полигенную природу, а также является наследственным заболеванием.
Причиной возникновения данной патологии является совокупность определённых генов, а её развитие и симптоматика определяется сопутствующими факторами риска, такими как ожирение, несбалансированное питание, низкая физическая активность, постоянные стрессовые ситуации, возраст от 40 лет.[1]
Нарастающая пандемия ожирения и СД II типа тесно связаны и представляют основные глобальные угрозы здоровью в обществе.[3] Именно эти патологии являются причинами появления хронических заболеваний: ишемической болезни сердца, гипертонии, атеросклероза и гиперлипидемии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы сахарного диабета 2 типа
Чаще всего симптоматика при СД II типа выражена слабо, поэтому данное заболевание можно обнаружить благодаря результатам лабораторных исследований. Поэтому людям, относящимся к группе риска (наличие ожирения, высокого давления, различных метаболических синдромов, возраст от 40 лет), следует проходить плановое обследование для исключения или своевременного выявления болезни.
К основным симптомам СД II типа следует отнести:
- перманентную и немотивированную слабость, сонливость;
- постоянную жажду и сухость во рту;
- полиурию — учащённое мочеиспускание;
- усиленный аппетит (в период декомпенсации (прогрессирования и ухудшения) болезни аппетит резко снижается);
- кожный зуд (у женщин часто возникает в области промежности);
- медленно заживающие раны;
- затуманенное зрение;
- онемение конечностей.
Период декомпенсации заболевания проявляется сухостью кожи, снижением упругости и эластичности, грибковыми поражениями. В связи с аномально повышенным уровнем липидов возникает ксантоматоз кожи (доброкачественные новообразования).
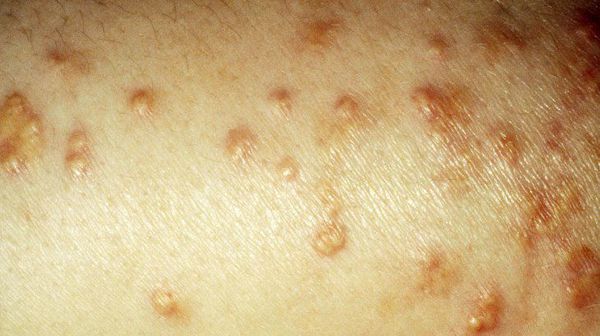
У больных СД II типа ногти подвержены ломкости, потере цвета или же появлению желтизны, а 0,1 – 0,3% пациентов страдают липоидным некробиозом кожи (отложения жиров в разрушенных участках коллагенового слоя).
Помимо симптомов самого СД II типа дают о себе знать также симптомы поздних осложнений заболевания: язвы на ногах, снижение зрения, инфаркты, инсульты, поражения сосудов ног и другие патологии.
Патогенез сахарного диабета 2 типа
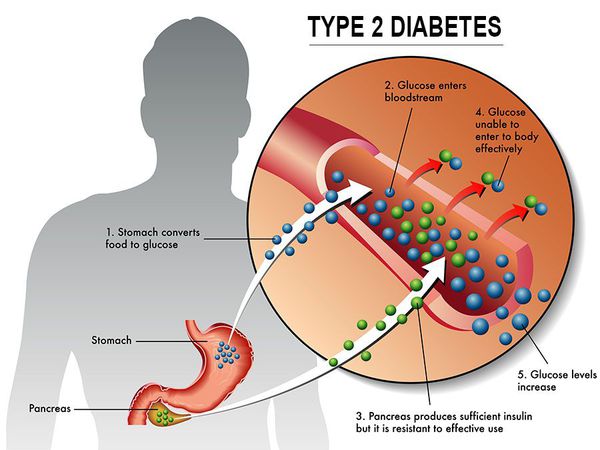
Основная причина возникновения СД II типа — это инсулинорезистентность (утрата реакции клеток на инсулин), обусловленная рядом факторов внешней среды и генетическими факторами, протекающая на фоне дисфункции β-клеток. Согласно исследовательским данным, при инсулинорезистентности снижается плотность инсулиновых рецепторов в тканях и происходит транслокация (хромосомная мутация) ГЛЮТ-4 (GLUT4).
Повышенный уровень инсулина в крови (гиперинсулинемия) приводит к уменьшению количества рецепторов на клетках-мишенях. Со временем β -клетки перестают реагировать на повышающийся уровень глюкозы. В итоге образуется относительный дефицит инсулина, при котором нарушается толерантность к углеводам.
Дефицит инсулина приводит к снижению утилизации глюкозы (сахара) в тканях, усилению процессов расщипления гликогена до глюкозы и образования сахара из неуглеводных компонентов в печени, тем самым повышая продукцию глюкозы и усугубляя гимергликемию — симптом, характеризующийся повышенным содержанием сахара в крови.
Окончания периферических двигательных нервов выделяют кальцитонин-подобный пептид. Он способствует подавлению секреции инсулина путём активизации АТФ-зависимых калиевых каналов (K+) в мембранах β-клеток, а также подавлению поглощения глюкозы скелетными мышцами.
Избыточный уровень лептина — главного регулятора энергетического обмена — способствует подавлению секреции инсулина, приводя к возникновению инсулинорезистентности скелетных мышц к жировой ткани.
Таким образом инсулинорезистентность включается в себя различные метаболические изменения: нарушение толерантности к углеводам, ожирение, артериальная гипертензия, дислипопротеидемия и атеросклероз. Главную роль в патогенезе этих нарушений играет гиперинсулинемия, как компенсаторное следствие инсулинорезистентности.[6]
Классификация и стадии развития сахарного диабета 2 типа
В настоящее время российские диабетологи классифицируют СД по степени тяжести, а также по состоянию углеводного обмена. Однако Международная Федерация диабета (МФД) довольно часто вносит изменения в цели лечения диабета и классификации его осложнений. По этой причине российские диабетологи вынуждены, постоянно изменять принятые в России классификации СД II типа по тяжести и степени декомпенсации заболевания.
Существуют три степени тяжести заболевания:
- I степень — наблюдаются симптомы осложнений, дисфункция некоторых внутренних органов и систем. Улучшение состояния достигается путём соблюдения диеты, назначается применение препаратов и инъекций.
- II степень — достаточно быстро появляются осложнения органа зрения, происходит активное выделение глюкозы с мочой, появляются проблемы с конечностями. Медикаментозная терапия и диеты не дают эффективных результатов.
- III степень – происходит выведение глюкозы и белка с мочой, развивается почечная недостаточность. В этой степени патология не поддаётся лечению.
По состоянию углеводного обмена выделяют следующие стадии СД II типа:
- компенсированная — нормальный уровень сахара в крови, достигнутый с помощью лечения, и отсутствие сахара в моче;
- субкомпенсированая — уровень глюкозы в крови (до 13,9 ммоль/л) и в моче (до 50 г/л) умеренный, при этом ацетон в урине отсутствует;
- декомпенсированная — все показатели, характерные для субкомпенсации, значительно повышены, в моче обнаруживается ацетон.
Осложнения сахарного диабета 2 типа
К острым осложнениям СД II типа относятся:
- Кетоацидотическая кома — опасное состояние, при котором происходит тотальная интоксикация организма кетоновыми телами, а также развивается метаболический ацидоз (увеличение кислотности), острая печёночная, почечная и сердечно-сосудистая недостаточность.
- Гипогликемическая кома — состояние угнетения сознания, развивающееся при резком уменьшении содержания глюкозы в крови ниже критической отметки.
- Гиперосмолярная кома — данное осложнение развивается в течение нескольких дней, в результате которого нарушается метаболизм, клетки обезвоживаются, резко увеличивается уровень глюкозы в крови.
Поздними осложнениями СД II типа являются:
- диабетическая нефропатия (патология почек);
- ретинопатия (поражение сетчатки глаза, способное привести к слепоте);
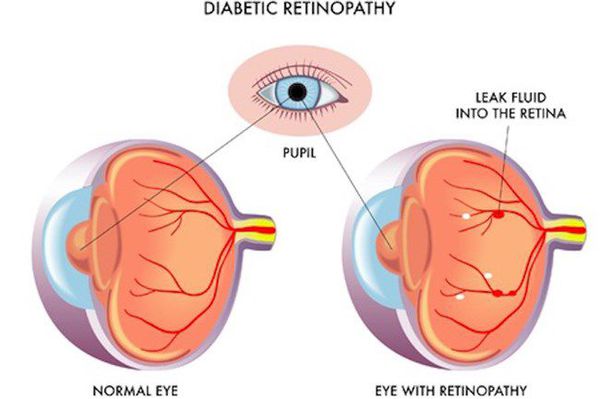
- полинейропатия (поражение периферических нервов, при котором конечности теряют чувствительность);
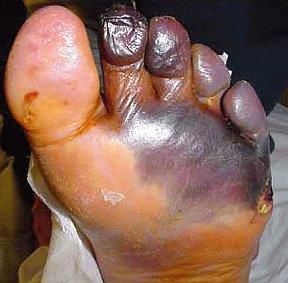
- синдром диабетической стопы (образование на нижних конечностях открытых язв, гнойных нарывов, некротических (отмирающих) тканей).
Диагностика сахарного диабета 2 типа
Для того чтобы диагностировать СД II типа необходимо оценить симптомы болезни и провести следующие исследования:
- Определение уровня глюкозы в плазме крови. Кровь берётся из пальца, натощак. Положительный диагноз СД II типа устанавливается в случае наличия глюкозы свыше 7,0 ммоль/л при проведении анализа два или более раза в разные дни. Показатели могут изменяться в зависимости от физической активности и употребления пищи.
- Тест на гликированный гемоглобин (HbAc1). В отличие от показателей уровня сахара в крови, уровень HbAc1 меняется медленно, поэтому данный анализ является надёжным методом диагностики, а также последующего контроля заболевания. Показатель выше 6,5% свидетельствует о наличии СД II типа.
- Анализ мочи на глюкозу и ацетон. У пациентов с СД II типа в суточной моче содержится глюкоза, её определяют только при условии повышенного уровня глюкозы в крови (от 10 ммоль/л). Присутствие в урине трёх-четырёх «плюсов» ацетона также свидетельствует о наличии СД II типа, тогда как в моче здорового человека данное вещество не обнаруживается.
- Анализ крови на толерантность к глюкозе. Предполагает определение концентрации глюкозы спустя два часа после приёма натощак стакана воды с растворённой в нём глюкозой (75 г). Диагноз СД II типа подтверждается, если первоначальный уровень глюкозы (7 ммоль/л и более) после выпитого раствора повысился минимум до 11 ммоль/л.
Лечение сахарного диабета 2 типа
Лечение СД II типа предполагает решение основных задач:
- компенсировать недостаток инсулина;
- скорректировать гормонально-метаболические нарушения;
- осуществление терапии и профилактики осложнений.
Для их решения применяется следующие методы лечения:
- диетотерапия;
- физические нагрузки;
- применение сахароснижающих препаратов;
- инсулинотерапия;
- хирургическое вмешательство.
Диетотерапия
Диета при СД II типа, как и обычная диета, предполагает оптимальное соотношение основных веществ, содержащихся в продуктах: белки должны составлять 16% суточного рациона, жиры — 24%, а углеводы — 60%. Отличие диеты при диабете II типа заключается в характере потребляемых углеводов: рафинированные сахара заменяются медленно усваиваемыми углеводами. Так как данное заболевание возникает у полных людей, потеря веса является важнейшим условием, нормализующим содержание глюкозы в крови. В связи с этим рекомендована калорийность диеты, при которой пациент еженедельно будет терять 500 г массы тела до момента достижения идеального веса. Однако при этом еженедельное уменьшение веса не должно превышать 2 кг, в противном случае это приведёт к избыточной потере мышечной, а не жировой ткани. Количество калорий, необходимое для суточного рациона пациентов с СД II типа, рассчитывается следующим образом: женщинам нужно умножить идеальный вес на 20 ккал, а мужчинам — на 25 ккал.
При соблюдении диеты необходимо принимать витамины, так как во время диетотерапии происходит избыточное выведение их с мочой. Нехватку витаминов в организме можно компенсировать при помощи рационального употребления полезных продуктов, таких как свежая зелень, овощи, фрукты и ягоды. В зимние и весенние периоды возможен приём витаминов в дрожжевой форме.
Физическая нагрузка
Верно подобранная система физических упражнений, с учётом течения заболевания, возраста и присутствующих осложнений, способствует значительному улучшению состояния больного СД. Эта методика лечения хороша тем, что необходимость применения инсулита практически отпадает, так как во время физических нагрузок глюкоза и липиды сгорают без его участия.
Лечение сахароснижающими препаратами
На сегодняшний день используют производные сахароснижающих препаратов:
- сульфонилмочевины (толбутамид, глибенкламид);
- бигуаниды, снижающие глюконеогенез в печени и повышающие чувствительность мышц и печени к инсулину (метформин);
- тиазолидиндионы (глитазоны), схожие по свойствам с бигуанидами (пиоглитазон, росиглитазон);
- ингибиторы альфа-глюкозидаз, снижающие темпы всасывания глюкозы в желудочно-кишечном тракте (акарбоза);
- агонисты рецепторов глюкагоноподобного пептида-1, стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, аппетит и массу тела, замедляющие эвакуацию пищевого комка из желудка (эксенатид, лираглутид);
- ингибиторы депептидил-пептидазы-4, также стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, не влияющие на скорость эвакуации пищи из желудка и оказывающие нейтральное действие на массу тела (ситаглиптин, вилдаглиптин);
- ингибиторы натрий-глюкозного котранспортера 2 типа (глифлозины), снижающие реабсорбцию (поглощение) глюкозы в почках, а также массу тела (дапаглифлозин,эмпаглифлозин).
Инсулинотерапия
В зависимости от тяжести болезни и возникающих осложнений врач назначает приём инсулина. Данный метод лечения показан примерно в 15-20% случаев. Показаниями к применению инсулинотерапии являются:
- быстрая потеря веса без видимой на то причины;
- возникновение осложнений;
- недостаточная эффективность других сахароснижающих препаратов.
Хирургическое лечение
Несмотря на множество гипогликемических препаратов, остаётся не решённым вопрос об их правильной дозировке, а также о приверженности пациентов к выбранному методу терапии. Это, в свою очередь, создаёт трудности при достижении длительной ремиссии СД II типа. Поэтому всё большую популярность в мире получает оперативная терапия данного заболевания — бариатрическая или метаболическая хирургия. МФД считает данный метод лечения пациентов с СД II типа эффективным. В настоящее время в мире проводится более 500 000 бариатрических операций в год. Существует несколько видов метаболической хирургии, самыми распространёнными являются шунтирование желудка и мини гастрошунтирование.[4]
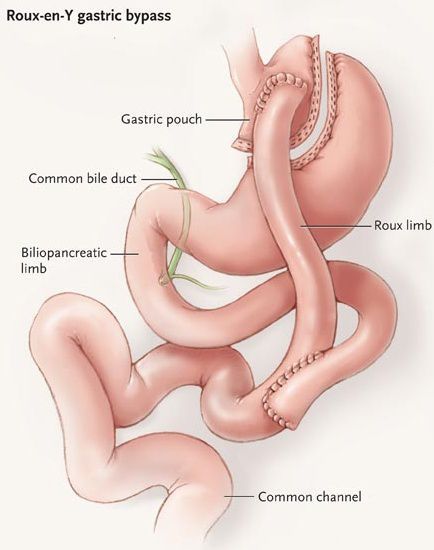
Шунтирование желудка по Ру

Во время шунтирования, желудок пересекается ниже пищевода таким образом, чтоб его объём сократился до 30 мл. Оставшаяся большая часть желудка не удаляется, а заглушается, предотвращая попадание в неё пищи.[5] В результате пересечения образуется маленький желудок, к которому затем пришивается тонкая кишка, отступив 1 м от её окончания. Таким образом пища будет прямиком попадать в толстую кишку, при этом обработка её пищеварительными соками снизится. Это, свою очередь, провоцирует раздражение L-клеток подвздошной кишки, способствующее снижению аппетита и увеличению роста клеток, синтезирующих инсулин.
Мини шунтирование желудка
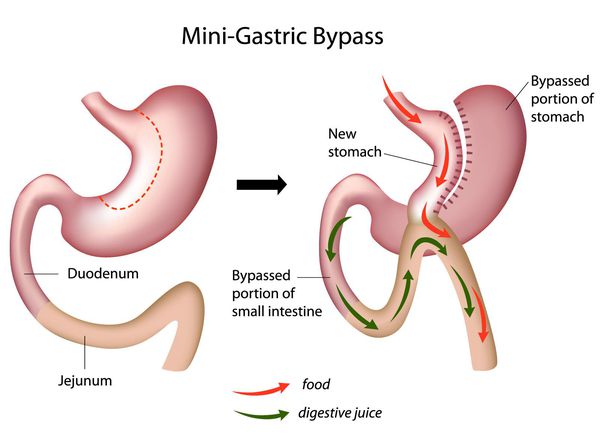
Главное отличие минигастрошунтирования от классического шунтирования желудка — сокращение количества анастомозов (соединений отрезков кишки).[2] При выполнении традиционной операции накладывается два анастомоза: соединение желудка и тонкой кишки и соединение разных отделов тонкой кишки. При минигастрошунтировании анастомоз один — между желудком и тонкой кишкой. Благодаря малому объёму вновь сформированного желудка и быстрому поступлению еды в тонкую кишку у пациента возникает чувство насыщения даже после приёма незначительных порций пищи.
К другим видам бариатрической хирургии относятся:
- гастропликация — ушивание желудка, предотвращающее его растягивание;[8]
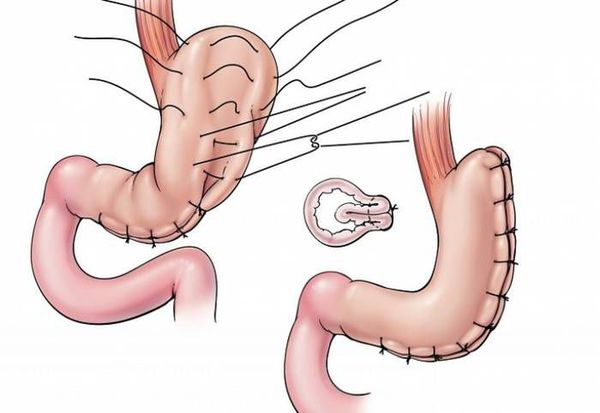
- рукавная гастропластика (иначе её называют лапароскопической продольной резекцией желудка) — отсечение большей части желудка и формирование желудочной трубки объёмом 30 мл, которое способствует быстрому насыщению, а также позволяет избежать соблюдения строгой диеты;
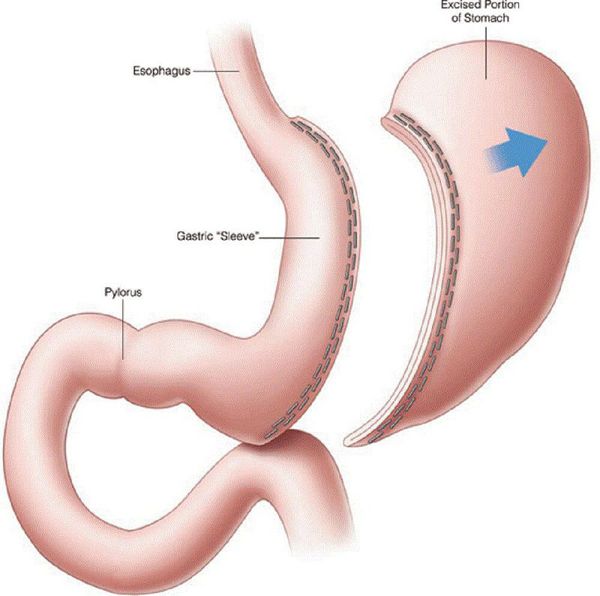
- бандажирование желудка — уменьшение объёма желудка с помощью специального кольца (бандажа), накладывающегося на верхнюю часть желудка (данное вмешательство обратимо).
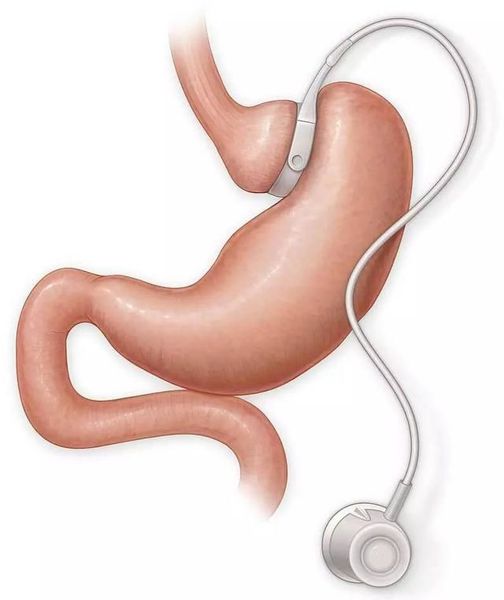
Противопоказания к проведению хирургического лечения — наличие у пациента эзофагита (воспаления слизистой оболочки пищевода), варикозного расширения вен пищевода, портальной гипертенззи, цирозща печени, язвенной болезни желудка или двенадцатиперстной кишки, хронического панкреатита, беременности, алкоголизма, тяжёлых заболеваний сердечно-сосудистой системы или психических расстройств, а также длительное применение гормональных препаратов.
Прогноз. Профилактика
К сожалению, полностью излечиться от СД II типа невозможно. Однако существуют способы улучшения качества жизни пациентов с данным заболеванием.
На сегодняшний день существует большое количество “баз”, где специалисты-эндокринологи объясняют пациентам, каким должен быть их уклад жизни, как правильно питаться, какие продукты не следует употреблять, какими должны быть ежедневные физические нагрузки.
Также создано огромное количество сахароснижающих препаратов, которые ежегодно совершенствуются. Для того, чтобы они оказывали положительное влияние на организма, медикаменты необходимо принимать регулярно.
Практика показывает, что соблюдение всех рекомендаций эндокринологов улучшает процесс лечения СД II типа.
Оперативным методом, повышающим качество жизни при СД II типа по мнению МФД, является бариатрическая хирургия.
Значительно улучшить состояние пациентов с данным заболеванием позволяет проведение гастроинтестинальных операций (терапия морбидного ожирения), вследствие которой нормализуется уровень гликогемоглобина и глюкозы в крови, теряется необходимость применения антидиабетических препаратов и инсулина.
Бариатрическая хирургия может привести к значительной и устойчивой ремиссии, а также к улучшению течения СД II типа и других метаболических факторов риска у тучных пациентов. Хирургическое вмешательство в течение 5 лет после установления диагноза чаще всего приводит к долговременной ремиссии.
Для предупреждения возникновения СД II типа необходимо соблюдать следующие меры профилактики:
- Диета — при избыточной массе тела необходимо следить за тем, что входит в рацион: весьма полезно употреблять овощи и фрукты с пониженным содержанием глюкозы, при этом ограничив употребление таких продуктов, как хлеб, мучные изделия, картофель, жирные, острые, копчёные и сладкие блюда.
- Посильные физические нагрузки — в изнуряющих тренировках нет необходимости. Оптимальным вариантом станут ежедневные пешие прогулки или плаванье в бассейне. Лёгкие физические упражнения, если их делать не менее пяти раз в неделю, снижают риск развития СД II типа на 50%.
- Нормализация психо-эмоционального состояния — неотъемлемый метод профилактики данного заболевания. Важно помнить, что стресс может стать причиной нарушения обмена веществ, приводящего к ожирению и развитию СД. Поэтому необходимо укреплять стрессоустлойчивость.
Источник
Материалы по теме
Интересные статьи
- Какие необычные ингредиенты вы найдете в тертом сыре?
- Что говорит о вас форма лица?
- Такие особи могут привести в ужас каждого
- В глазах Моны Лизы ученые обнаружили секретное послание
- Лимон с пищевой содой — мощная исцеляющая комбинация
- Какие растения нельзя держать в доме?
- 35 мудрейших еврейских поговорок
- Почему нельзя ставить точки в СМС-сообщениях?
- Какие желания мужа надо исполнять?
- 15 шокирующих пластических операций, закончившихся плачевно
- 5 человек, с которыми нельзя общаться
- О чем больше всего сожалеют люди в конце жизни
- 11 признаков, что вас посетил ангел-хранитель
- 14 способов узнать об отношении кота к себе
Научные достижения
Академик Дедов Иван Иванович и его многочисленные ученики смогли получить очень важные результаты для науки и клинической работы. Многие из сделанных открытий вошли в основу лечения на мировом уровне.
Например, в области сахарного диабета было в первый раз проведено генотипирование разных этнических групп пациентов с таким заболеванием. Результаты оказались уникальными и вошли в Международный список генетических исследований. Были идентифицированы протективные и предрасполагающие гены, которые определяют риск развития сахарного диабета и сосудистых осложнений.
Методы прогнозирования заболевания в семьях, члены которых уже больны, разработал Дедов Иван Иванович. Эндокринологический центр теперь способен определить группы повышенного риска. Разработаны и активно применяются на практике новейшие методы диагностики сахарного диабета и патогенетическая терапия сосудистых осложнений (сердечная ишемическая болезнь, ретинопатия и т. д.).
Создан Госреестр людей, заболевших сахарным диабетом, в РФ. И организация успешно функционирует. При непосредственном участии Ивана Ивановича была создана и реализуется государственная целевая программа. В ее рамках создана диабетологическая российская служба, сильно изменившая ситуацию в России в области сахарного диабета.
В первый раз в стране была внедрена система контрольных исследований заболевания, его осложнений и их фактическая распространенность. Это позволяет сделать реальную оценку медицинской помощи (и улучшить ее) больным диабетом в конкретных городах и поселках.
Иван Иванович Дедов со своими учениками внесли большой вклад в создание и внедрение в жизнь современных методов комбинированного лечения опухолей гипофиза и заболевания Иценко-Кушинга. Начала использоваться радиотерапия с протоновыми пучками, совместно с медикаментозной и нейрохирургической терапией. Плюс послеоперационная гормонально-метаболическая и медицинская реабилитация больных.
Именно Дедову с его учениками принадлежат лавры международного признания главной причины бесплодия. Были найдены способы его лечения и профилактики. А в области патологии щитовидки установлен новый маркер диагностики рака.
Дедов Иван Иванович – «эндокринологический бог», уникальныйспециалист, которому нет равных. Он координирует Национальную программу борьбы с йододефицитными заболеваниями. Регулярно проводятся работы с населением, анализу и выявлению антропогенных и зобогенных факторов, влияющих на здоровье человека. И производятся профилактические меры для предупреждения заболеваний щитовидной железы.
Дедов развернул широкие исследования щитовидки. И результаты стали основой для указа правительства РФ о профилактике заболеваний, причиной которых является йодовый дефицит.
Научная деятельность
| В этом разделе не хватает ссылок на источники информации. Информация должна быть проверяема, иначе она может быть поставлена под сомнение и удалена.Вы можете отредактировать эту статью, добавив ссылки на авторитетные источники.Эта отметка установлена 16 апреля 2014 года. |
С президентом России Владимиром Путиным, 29 октября 2015 года
Исследования И. И. Дедова посвящены фундаментальным и прикладным проблемам эндокринологии, в том числе: изучению нейроэндокринной системы в онто- и филогенезе, геномных и постгеномных технологий, протеомных маркеров патогенеза болезней эндокринной системы; разработке и внедрению в клиническую практику новейших высокотехнологичных методов диагностики, лечения, профилактики и реабилитации больных эндокринопатиями; разработке генных и клеточных технологий в лечении гормонально-активных опухолей эндокринных желез, болезней гипоталамо-гипофизарной и репродуктивной систем, наследственных эндокринопатий детского возраста, проблем мужского и женского репродуктивного здоровья от рождения до мено- и андропаузы; разработке и внедрению современных технологий диагностики, лечения, профилактики и реабилитации нарушений репродуктивной системы у мужчин и женщин; изучению сахарного диабета — генетики, иммунологии и биохимических аспектов заболевания, новейших технологий в диагностике и лечении его сосудистых осложнений, а также разработке принципов планирования специализированной диабетологической службы в России и проведению фармакоэкономических исследований.
Разработал новые методы прогнозирования риска развития диабета на основе генетической информации индивида. Исследовал генные мутации у детей с различными формами нарушений роста и полового развития, определил некоторые гормонально-метаболические маркеры этих заболеваний.
Проводил работы по изучению онтогенеза животных и человека с точки зрения развития их нейроэндокринной системы, показал связь функционального состояния нейроэндокринной системы с подверженностью радиационному заражению и общей выживаемостью индивида.
Многие стандарты лечения и профилактики болезней эндокринной системы, разработанные И. И. Дедовым, внедрены в клиническую практику. Под его руководством подготовлены 23 доктора и 47 .
Основные достижения эндокринолога в области медицины
Восхождение по карьерной лестнице началось с должности младшего научного специалиста в одной из лабораторий медицинского Института радиологии АМН Советского союза в городе Обнинск.
В Обнинске Дедов занимался изучением проблем нейро- и эндокринологии.
Следующим шагом его был перевод на должность старшего научного сотрудника.
С 1973 по 1988 года Иван Иванович работал в таких медицинских учреждениях:
- Институт клинической онкологии АМН Советского Союза.
- Первый Московский медицинский институт имени Сеченова, где он сначала стал занимать должность профессора кафедры факультативной терапии, а в последующем – заведующим кафедрой эндокринологии.
Уже с 90-х годов двадцатого века об эндокринологе говорят как о враче от Бога, его труды были по достоинству оценены.
Теперешним местом работы Дедова стал Государственный эндокринологический медицинский научный центр, в котором трудились избранные специалисты.
В данном медицинском учреждении и на сегодняшний день проводятся следующие виды деятельности:
- работы и труды научного и исследовательского характера;
- лечение и практическая медицинская деятельность;
- клинико-диагностические работы;
- организационно-методические труды;
- организация педагогических комплексов в области эндокринологии.
Кроме того, Государственный эндокринологический медицинский научный центр является центром, в котором осуществляется реабилитация пациентов по государственным программам.
На сегодняшний день имя Дедова Ивана Ивановича известно не только на территории Российской Федерации, но и зарубежьем. Ученый внес значительный вклад в развитие и разработку многих направлений в области эндокринологии.
Основные направления его трудовой деятельности связанны с решением следующих проблем:
- Развитие и иммунология сахарного диабета разных типов.
- Генетическая основа сахарного диабета.
- Разработка новых диагностических методов исследования различных заболеваний.
Помимо этого врач занимается проблемами профилактики и лечения различных негативных осложнений, выявляющихся на фоне развития сахарного диабета.
В их число входят гангрена нижних конечностей и нефропатия.
Награды
В. В. Путин и И. И. Дедов на церемонии вручения государственных наград. Москва, Кремль. 3 июля 2013 года
Полный кавалер ордена «За заслуги перед Отечеством»:
- Орден «За заслуги перед Отечеством» I степени (26 июня 2013 года) — за выдающиеся заслуги в области медицинской науки и здравоохранения, многолетнюю плодотворную деятельность[6]
- Орден «За заслуги перед Отечеством» II степени (8 февраля 2008 года) — за выдающиеся достижения в развитии здравоохранения и многолетнюю плодотворную научную деятельность[7]
- Орден «За заслуги перед Отечеством» III степени (18 октября 2004 года) — за большие заслуги в развитии практического здравоохранения и медицинской науки[8]
- Орден «За заслуги перед Отечеством» IV степени (19 февраля 2001 года) — за большой вклад в развитие медицинской науки и здравоохранения[9]
- Орден Почёта (29 января 2016 года) — за заслуги в области здравоохранения, медицинской науки и многолетнюю добросовестную работу[10]
- Орден Дружбы народов (12 сентября 1994 года)— за большой вклад в развитие медицинской науки и подготовку высококвалифицированных специалистов[11]
- Заслуженный деятель науки Российской Федерации (25 июня 1997 года) — за заслуги в научной деятельности[12]
- Лауреат высшей награды РАМН — Премии и золотой медали имени Н. И. Пирогова (1994)
- Премия имени А. Н. Бакулева (2011) — «за выдающиеся достижения в эндокринологии и новаторские работы в лечении интерактивной (с сердечно-сосудистой) патологии»
- Медаль «В память 850-летия Москвы» (26 февраля 1997 г.)
- Премия Правительства Российской Федерации 2013 года и звание «Лауреат премии Правительства Российской Федерации в области науки и техники» за создание и внедрение в практику здравоохранения Российской Федерации системы современных технологий диагностики, лечения и профилактики сахарного диабета (27 февраля 2013 г.).
- Государственная премия Российской Федерации в области науки и технологий за 2017 год (8 июня 2018 года) — за цикл работ по фундаментальной эндокринологии и внедрение инновационной модели персонализированной медицины в здравоохранение
Сахарный диабет у детей
Несколько печатных работ Дедова И. И. и его авторского коллектива были посвящены проблеме сахарозависимости в детском возрасте. В книгах самым подробным образом отражены вопросы:
- правильной постановки диагноза;
- ведения больного на всех этапах лечения;
- алгоритм работы с осложнениями;
- реабилитация и профилактика;
- принятые нормативы при оказании медицинской помощи по профилю «Детская эндокринология».
Приоритетным в исследовании гипергликемии у детей считается направление, позволяющее вычислить риски ее возникновения у детей, понять причину возможных сбоев в работе иммунитета и нестабильного уровня глюкозы.

Медицинские рекомендации команды российских ученых-исследователей основаны на обобщении отечественного и заграничного опыта. Они послужат подспорьем в работе педиатров и детских эндокринологов.
Российская диабетология идет вперед во многом благодаря таким научным деятелям, как И. И. Дедов. Он не устает передавать свои бесценные знания многочисленным ученикам-последователям, поэтому у российской эндокринологии впереди хорошее будущее.
Медицинские рекомендации команды российских ученых-исследователей основаны на обобщении отечественного и заграничного опыта. Они послужат подспорьем в работе педиатров и детских эндокринологов.
Российская диабетология идет вперед во многом благодаря таким научным деятелям, как И. И. Дедов. Он не устает передавать свои бесценные знания многочисленным ученикам-последователям, поэтому у российской эндокринологии впереди хорошее будущее.
В программе «Пусть говорят» рассказали про диабет
Почему аптеки предлагают устаревшие и опасные лекарства, при этом скрывая от людей правду о новом препарате…
Почему диабет считается неизлечимым?
Диабет всегда приводит к фатальным осложнениям. Зашкаливающий сахар в крови крайне опасен.
Людмила Антонова дала пояснения по поводу лечения сахарного диабета.
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Методики лечения диабета
По мнению академика И. И. Дедова, излечение диабета должно проводиться по нескольким направлениям:
- Функционирование программ для ранней диагностики заболевания.
- Скрининг населения при помощи мобильных комплексов.
- Внедрение современных .
- Производство и применение высокоточных маркеров определения уровня гликемии.
- Модернизация производства препаратов для больных-диабетиков и создание новых видов инсулина.
- Использование высокотехнологичной медицины.
- Борьба с диабетическими осложнениями.
Российский профессор определил отечественную диабетологию как одну из самых продуктивных и перспективных отраслей медицины.
Наряду с развитием консервативных возможностей лечения гипергликемии и ее сосудистых осложнений, практикующий ученый делал акцент на внедрении эндоваскулярных восстановительных технологий. Широкое использование подобных методик позволило бы снизить процент инвалидизации среди пациентов-диабетиков.

Залог успешной борьбы с «сахарной» болезнью Иван Иванович видел в полномасштабном применении молекулярно-генетических исследований, способных предупредить о предрасположенности к болезни-диабету.
Кроме того, профессор и научный деятель считал необходимым развивать и модернизировать производство отечественных инсулинов и средств для инъекционного введения.
Научные заслуги
Изучение сахарного диабета Иван Иванович Дедов считает делом своей жизни. Под его авторством опубликовано много работ и изданы книги, позволяющие понять природу «сахарной» болезни с генетической точки зрения, помочь установить правильный диагноз на ранней стадии, грамотно построить процесс лечения и предупредить грозные осложнения.
Ученый-исследователь положил начало массе печатных изданий, являющихся настольными книгами для многих врачей-эндокринологов:
- СД 1 типа (реалии и перспективы).
- СД 2 типа (от теории к практике).
- Пособие по детской эндокринологии.
- Справочник для детского эндокринолога.
- Учебники по эндокринологии и другие.
Всемирно знаменитый ученый-практик занимается просветительской деятельностью на посту главного редактора ряда журналов, посвященных изучению проблем с диабетом.
Как ученый-эндокринолог, профессор Дедов курирует программу развития и совершенствования отечественной эндокринологической и диабетологической служб. В рамках этой программы проводится эпидемиологический мониторинг россиян и функционирует Государственный регистр пациентов-диабетиков. Результаты этой работы дают реальную оценку ситуации с гипергликемией и помогают выработать пути решения проблемы.
Под руководством И. Дедова ведется большая работа по опреде?
