Сахарный диабет типа 2 дислипидемия

Дислипидемия при диабете является состоянием, когда у пациента в крови выявляется завышенное содержание липопротеидов и липидов.
Избыток этих веществ опасен тем, что он повышает вероятность появления разных сбоев в работе сердечно-сосудистой системы, зачастую приводя к появлению атеросклероза. А высокая концентрация холестерина способствует появлению острого панкреатита.
Гиперлипидемия нередко имеет связь с диабетом. Клиническая картина этого состояния сходна с признаками сердечных патологий и атеросклероза. Обнаружить ее можно после проведения лабораторного исследования.
Дислипидемия: что собой представляет, факторы развития при диабете
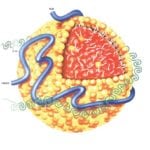 Липопротеины – это макромолекулярные, сферические комплексы, являющиеся носителями различных белков и липидов в плазме крови. Гидрофобные триглицериды вместе с молекулами эфиров холестерина формируют ядро липопротеинов, которое окружено амфипатическими белками и фосфолипидами.
Липопротеины – это макромолекулярные, сферические комплексы, являющиеся носителями различных белков и липидов в плазме крови. Гидрофобные триглицериды вместе с молекулами эфиров холестерина формируют ядро липопротеинов, которое окружено амфипатическими белками и фосфолипидами.
Ядро липопротеинов несет в себе 100-5000 эфиров холестерина и молекул триглицеридов. Поверхностные белки липопротеинов – это ало-липопротеины. Они не просто освобождают липиды из ядра, но и участвуют в транспорте липопротеинов и регуляции концентрации липидов плазмы.
Аполипопротеин В100 нужен для выработки печеночных липопротеинов разной плотности (низкая, промежуточная, плотная). Апо В 48 отвечает за поступление хиломикронов из кишечника. А АпоА-1 является ведущим структурным белком ЛПВП.
Дислипидемия при сахарном диабете 2 типа вызывается рядом таких факторов:
- Некомпенсированным обменом веществ.
- Ожирением.
- Побочной реакцией после приема большой дозы определенных лекарств (бета-блокаторы, диуретики, андрогены, системные кортикостероиды, прогестины, иммуносупрессанты, АИП).
- Наследственная гиперлипидемия.
- Сопутствующие заболевания (чаще всего при диабете – это гипотиреоз).
Почему при диабете происходит сбой в обмене липопротеинов и хиломикронов? После еды триглицериды (пищевые жиры) вместе с холестерином всасываются тонкими кишечником и внедряются в ядро формирующихся хиломикронов, поступающих в лимфатическую систему, а после они включаются в циркуляцию через полую верхнюю вену.
В капиллярном русле мышцы хиломикроны и жировой ткани взаимосвязываются с ферментами липопротеиновая липазы. В итоге происходит высвобождение свободных жирных кислот.
СЖК захватываются адипоцитами, где они снова оказываются в составе триглицеридов. Если мышца захватывается СЖК, то она применяет их в виде энергетического источника, подключаясь к внутриклеточному метаболизму.
Остатки (хиломикроновые ремнанты) являются продуктом липолитического процесса, утратившим около 75% триглицеридов, который быстро метаболизируется в печени.
 ПЛ – печеночная липаза (триглицеридовая), гидролизирующая триглицериды хиломикроновых ремнантов, еще принимает участие в элиминации ремнантов. При сахарном диабете 2 типа нередко происходит сбой в метаболизме холомикроновых ремнантов и хиломикронов. Причем при этой форме хронической гипергликемии активность ЛпЛ бывает понижена.
ПЛ – печеночная липаза (триглицеридовая), гидролизирующая триглицериды хиломикроновых ремнантов, еще принимает участие в элиминации ремнантов. При сахарном диабете 2 типа нередко происходит сбой в метаболизме холомикроновых ремнантов и хиломикронов. Причем при этой форме хронической гипергликемии активность ЛпЛ бывает понижена.
Однако резистентность к инсулину стимулирует процесс формирования в кишечнике хиломикронов. В случае диабета 1 типа сбои в липидном обмене происходят лишь при декомпенсации заболевания. Это проявляется интенсивным уменьшением активности ЛпЛ, чему сопутствует сильное увеличение количества триглицеридов после приема пищи.
Также гиперлипидемия может возникать в следствие генетически детерминированных дефектов. ЛПОНП вырабатываются печенью, в составе их ядра есть эфиры холестерина и триглицеридов, а на поверхности находятся фосфолипиды и молекулы Апо 100.
Выработку в печение ЛПОНП стимулирует высокое поступление СЖК их жировых тканей. Но также возможен и усиленный синтез в печени холестерина и СЖК при инсулиннезависимом диабете, из-за чего тоже возрастает продуцирование ЛПОНП.
Триглицериды в ЛПОНП в плазме крови гидролизируются в ЛпЛ, превращаясь в маленькие и плотные ЛППП и ЛПОНП. Примечательно, что ЛПП сходны с хиломикроновыми ремнантами, однако они отличаются тем, что помимо утилизации в печени, в крови происходит их катаболизация до ЛПНП. Так, активность ЛпЛ обеспечивает нормальную функцию метаболизма начиная с ЛПОНП, проходя ЛППП, и заканчивая ЛПНП.
АпоВЮО – это единственный белок, находящийся на поверхности ЛПНП, который является лигандом для рецепторов ЛПНП. Следовательно, содержание ЛПНП в крови зависит от двух факторов:
- доступность рецепторов ЛПНП;
- продукция ЛПНП.
При диабете 2 типа показатели триглицеридов ЛПОНП не редко завышены. Увеличенная концентрация холестерина посредством ЛПНП при хронической гипергликемии объясняется его повышенным содержанием в каждой из липопротеиновых частиц.
Перекисное окисление либо гликирование ЛПНП приводит к сбою нормальной элиминации липопротеиновых частиц, приводя к тому, что они начинают собираться на сосудистых стенках. Кроме того, инсулин стимулирует экспрессию гена рецепторов ЛПНП, и, соответственно, инсулинорезистентность либо недостаток гормона также могут негативно повлиять на метаболизм ЛПНП.
ЛПВП отличаются сложным строением. Исходные частицы называют пребета-ЛПВП. Это акцепторы свободного клеточного холестерина, поэтому ЛПВП первым делом является запасным путем транспорта холестерина в печень и периферических тканей, где они выходят из организма.
Эфиры холестерина тоже могут быть в составе частиц ЛПОНП и хиломикроны в случае присутствия холестерил эстер транспортного белка. При сахарном диабете 2 типа показатель ХС-ЛПВП, зачастую уменьшен, что обусловлено увеличенным транспортом эфира холестерина из ЛПВП в ЛПОВП.
Однако при 1 типе диабета ХС-ЛПВП остается нормальным либо немного завышенным.
Общие принципы лечения
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
 Терапия при диабетической дислипидемии базируется на трех ведущих принципах. Это контролирование содержания сахара в крови, похудение и диета.
Терапия при диабетической дислипидемии базируется на трех ведущих принципах. Это контролирование содержания сахара в крови, похудение и диета.
При втором типе диабета следует огранить потребление простых углеводов, холестерина и насыщенных жиров. В ежедневное меню желательно включить продукты, содержащие мононенасыщенные жирные кислоты и пищевые волокна, благодаря чему улучшится липидный профиль.
Если диабетик будет активно бороться с лишним весом, тогда концентрация триглицеридов в его крови снизится на 18%, а ХС-ЛПВА уменьшится на 8%.
Стоит заметить, что при инсулиннезависимом диабете прием сахароснижающих препаратов, включая дополнительное введение инсулина, лишь частично восстанавливает нормальные показатели жирового обмена.
Так, Метформин способен снизить только уровень триглицеридов в плазме до 10%, Пиоглитазон – до 20%, а Розиглитазон не оказывает никакого влияния на липидный обмен. Касательно ХС-ЛПНП, то сахаропонижающие препараты влияют на этот процесс следующим образом:
- Метформин уменьшает на 5-10%;
- Пиоглитазон увеличивает на 5-15%;
- Розиглитазон повышает на 15% и более.
Незначительному понижению ХС-ЛПНП способствует терапия инсулинов. А сульфаниламиды не оказывают существенного воздействия на липидный обмен.
При диабете первого типа проведение интенсивной инсулинотерапии способствует сильному уменьшению ХС-ЛПНП и триглицеридов в плазме. Однако уровень компенсации метаболизма липидов не воздействует на ХС-ЛПВП при второй форме диабета.
Сульфаниламиды, понижающие сахар в крови, не отражаются на концентрации ХС-ЛПВП. Однако Метформин по причине снижения содержания триглицеридов увеличивает ХС-ЛПВП, но ненамного.
Пиоглитазон и Розиглитазон увеличивают показатели ХС-ЛПВП при диабете 2 типа. Так, для нормализации жирового обмена у инсулиннезависимых диабетиков, необходимо проведение гиполипидемического лечения. А в случае первого типа диабета необходимо достичь компенсации обмена углеводов.
Гиполипидемия при диабете лечится статинами и прочими средствами, к которым относят Ниацин, СКЖК, Фенофибрат, Эзетимиб. Такие лекарства уменьшают ХС-ЛПНП.
Для увеличения ХС-ЛПВП применяются фибраты и никотиновая кислота, что позволяет понизить показатель триглицеридов. Из второй группы стоит выделить Гемфиброзил, Фенофибрат, а также Ниацин. Если уровень ХС-ЛПНП завышен, тогда диабетику назначаются высокие дозы статинов.
Комбинированная гиперлипидемия устраняется тремя способами:
- повышенная дозировка статинов;
- сочетание сатинов с фибратами;
- комбинирование сатинов с Ниацином.
Причинами, по которым следует провести комплексное гиполипидемическое лечение многообразны. Во-первых, такой подход эффективно понижает ХС-ЛПНОН и ХС-ЛПНП.
Во-вторых, комбинированная терапия уменьшает вероятность появления побочных реакций и снижает ХС-ЛПНП, возникший на фоне приема фибратов.
В-третьих, такой подход позволяет применять СКЖК у пациентов с гипертриглицеридемией и завышенным показателем ХС-ЛПНП.
Группы препаратов, применяемых при дислипидемии
 Существует 3 категории средств, влияющих на уровень липопротеинов в плазме. Это Ингибиторы ГМГ-КОА редуктазы, Секвестранты желчных кислот, фибраты.
Существует 3 категории средств, влияющих на уровень липопротеинов в плазме. Это Ингибиторы ГМГ-КОА редуктазы, Секвестранты желчных кислот, фибраты.
Статины чаще используются для понижения концентрации ХС-ЛПНП, поэтому их назначают при гиперлипидемии. Правастатин, Симвастатин, Ловастатин – это метаболиты грибов либо производные метаболитов. А Розувастатин, Аторвастатин, Флувастатин являются синтетическими препаратами.
Симвастатин и Ловастатин считаются «про-средствами», ведь лечебный эффект они оказывают только после гидролиза в печени. А другие статины выводятся в активном виде.
Принцип действия ИнгибиторовГМГ-КОА редуктазы в том, что они подавляют ключевой фермент синтеза холестерина. Кроме того, эти средства понижают выработку Апо В100, активизирующих рецепторы ЛПНП и имеющих в своем составе липопротеины. Это приводит к тому, что в крови внезапно снижается концентрация триглицеридов ЛПОНП, холестерина ЛПНП.
Фармакокинетика статинов:
- всасывание от 30 до 90%;
- метаболизируются печенью от 50 до 79%;
- в большей степени выводятся почками.
При взаимодействии статинов с СЖК, уменьшается их всасывание. Также подобный эффект отмечается при сочетании препаратами, потенциирующих миопатический эффект Ловастатина.
Кроме того, показатели Ловастатина, аторвастатина и Симвастатина увеличатся после употребления грейпфрутового сока. При введении Варфарина и Розувастатина, происходит увеличение протромбинового действия.
При суточной дозе 10-40 мг Ингибиторы ГМГ-КОА редуктазы понижают концентрацию холестерина ЛПНП до 50% и увеличивают ХС-ЛПВП на 5-10%.
Статины показаны диабетикам с умеренно увеличенным показателем ТГ и при завышенном содержанием холестерина ЛПНП. Также они предотвращают формирование камней в желчном пузыре, что особенно важно при диабетической нейропатии.
Наиболее частой побочной реакцией после приема статинов является миозит, но он развивается редко. Также могут появиться такие неблагоприятные реакции как:
- запор;
- артралгия;
- боль в животе;
- диспепсия и диабетическая диарея;
- мышечные боли.
Секвестранты желчных кислот – это смолы, которые связывают желчные кислоты в кишечнике. Такие препараты понижают ХС-ЛПНП до 30%, изменяя содержание ЛПВП. Потенциально СКЖК могут увеличивать показатели триглицеридов.
При лечении дислипидемии с сахарным диабетом эффективность секверстрантов желчных кислот сходна с действием статинов, но только при комбинированном приеме данных препаратов. СКЖК всасывается в небольшом количестве в кишечник. Лечебное действие определяется уровнем понижения холестерина, что проявляется через 2-3 недели.
СКЖК оказывают влияние на абсорбцию многих лекарства, включая пероральные контрацептивы, антиаритмические и противосудорожные средства. Поэтому другие средства следует принимать, только после того как пройдет 4 часа после приема СКЖК.
Секвестранты желчных кислот применяют для ликвидации гипрхолестеринемии. Но так как эта категория препаратов может спровоцировать увеличение концентрации триглицеридов, то во время лечения важно контролировать данный показатель. Поэтому СКЖК не стоит принимать пациентам с гипер-триглицеридемией.
Чаще всего после приема СКЖК возникают запоры и диспепсические расстройства.Нельзя совмещать их прием вместе с сульфаниламидами и прочими препаратами, соблюдая шестичасовый перерыв. СКЖК противопоказаны при наличии камней в желчном пузыре, желудочно-кишечной и полной биллиарной обструкции и завышенной концентрации триглицеридов.
 Производные фибриновой кислоты, такие как Гем-фиброзил и Фенофибрат – это агонисты PPAR-альфа. Подобные средства при сахарном диабете оказывают сильное воздействие на метаболизм липидов, уменьшая вероятность развития сердечно-сосудистых осложнений. Так, фибраты понижают ХС-ЛПНП до 20%, триглицериды – до 50%, а уровень ХС-ЛПВП увеличивается на 10-20%.
Производные фибриновой кислоты, такие как Гем-фиброзил и Фенофибрат – это агонисты PPAR-альфа. Подобные средства при сахарном диабете оказывают сильное воздействие на метаболизм липидов, уменьшая вероятность развития сердечно-сосудистых осложнений. Так, фибраты понижают ХС-ЛПНП до 20%, триглицериды – до 50%, а уровень ХС-ЛПВП увеличивается на 10-20%.
Примечательно, что Фенофибрат является хорошей альтернативой при терапии завышенной концентрации ХС-ЛПНП у диабетиков принимающих статины, которые не оказали желаемого эффекта.
Фибраты влияют на липидный обмен при диабете, увеличивая синтез:
- липопротеиновой липазы;
- АВС-А1;
- Апо А-П и апо А-1 (главные белки ЛПВП).
Также фибраты уменьшают экспрессию критического белка всасывания холестерина и снижают апо С-Ш. Также препараты увеличивают апо A-V, продуцирование которого понижает концентрацию липопротеинов, с высоким количеством ТГ.
Кроме того, эфиры фибратов ингибируют липогенез в печени. Они взаимодействуют с печеночным Х рецептором, ингибируя ПХР опосредованный липогенез. Еще производные фибриновой кислоты оказывают антиатерогенный эффект.
Однако ведущими средствами при дислипидемии являются статины, а фибраты назначаются при инсулинозависимом диабете, лишь тем пациентам, которые не переносят эти препараты. Для комбинированного лечения из фибратов рекомендовано использование Фенофибрата.
Стоит заметить, что такие средства могут назначать для уменьшения показателя ЛПНП при пониженной концентрации ТГ. Но в таком случае чаще используются лекарства из других групп, такие как СКЖК, никотиновая кислота и статины.
Средняя продолжительность терапии фибратами – 3-6 месяцев. Так как эти лекарства увеличивают вероятность появления холелитиза, их не стоит применять диабетикам с автономной нейропатией.
Диабетикам с нефропатией и пожилым пациентам следует крайне осторожно применять фибраты, так как они в большей степени элиминируются почками. В период лактации и при беременности лечение этими средствами запрещено.
Наиболее распространенные побочные реакции приема фибратов:
- метеоризм;
- тошнота;
- эректильная дисфункция;
- боль в животе;
- высыпания на коже;
- рвота;
- диарея;
- головокружение;
- запор и прочее.
Помимо статинов, СКЖК и фибратов при гиперлипидемии, развывшейся у диабетиков после 50 лет, может назначаться никотиновая кислота. Это единственное гиполипидемическое средство, снижающее концентрацию липопротеина, но у него есть масса побочных эффектов.
Также для уменьшения гипертриглицеридемии врач может назначить Омега-3 жирные кислоты. Более того, ОЗЖК снижают риск развития проблем с сердцем и оказывают антиатирогенный эффект. Видео в этой статье расскажет, как лечить нарушение липидного обмена.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Нарушение нормального обмена веществ в той или иной форме присутствует у каждого второго человека. Но далеко не всегда одинокого тяжело проявляется.
Возможен спонтанный регресс, преходящий характер, когда проблема устраняется самостоятельно. Потому большая часть пациентов и не подозревает о наличии отклонений.
Дислипидемия — это клиническая разновидность нарушения обмена веществ, при которой наблюдается аномалия метаболизма жирных соединений, их избыточное накопление в организме. Всем известный холестерин относится к этим веществам, существует еще немало типов помимо.
Причины обычно системные, на состояние влияет и сам пациент. Не считая крайне редких случаев.
Симптоматика далеко не всегда явная. Годами патологический процесс может протекать скрыто, без видимых расстройств самочувствия. Пока организм в силах компенсировать отклонение, клиники не будет.
Затем метаболическое нарушение проявляется атеросклерозом со всеми вытекающими последствиями и некоторыми внешними признаками.
Терапия медикаментозная с применением нелекарственных способов. В системе они дают качественный продолжительный эффект. Прогноз зависит от момента обнаружения и сути восстановительных мероприятий.
Механизм развития
В основе становления патологического процесса лежит не один момент, а группа отклонений, в том числе и тех, которые допускает сам пациент.
Говоря обобщенно, можно выделить следующие факторы:
Неправильное питание и недостаточная физическая активность
Это две стороны одной монеты.
Алиментарный фактор: у больных нет времени полноценно и правильно принимать пищу, готовить. В ход идут консервы, фаст-фуд, полуфабрикаты и прочие сомнительные продукты современной «индустриальной кулинарии», которые трудно назвать едой в принципе.
Отсюда избыточное поступление жиров в организм. При этом питательная ценность крайне мала при колоссальном числе липидов. Отсюда постоянное чувство голода, необходимость повторять приемы пищи.
Круг замыкается. Полученное количество жиров способствует выработке энергии. Но девать ее некуда, особенно при постоянном сидячем образе жизни.
Отсюда избыточная циркуляция в кровеносном русле, а затем запасание в виде массы.
Нарушение собственного самого жирового обмена в организме
Второй весомый фактор. Проявляется неправильной работой транспортных белков, которые перемещают липиды в теле и проблемы с запасанием (депонированием).
Названные вещества-транспортировщики крайне хрупкие, легко окисляются и разрушаются, оставляя после себя холестерин.
Даже при правильном перемещении соединений, на фоне активного всасывания, наблюдаются проблемы с уровнем целой группы веществ.
Обычно это наследственный процесс, но возможно его приобретение. Чаще всего подобные проблемы достаются человеку с диабетом, гормональным дисбалансом.
Оба механизма играют первичную роль в качестве фундамента.
Далее процесс движется по одной схеме.
Чрезмерное количество жирных веществ циркулирует в кровеносном русле. Липиды оседают на стенках артерий. Закрепляются и формируют целые комплексы. Так называемые бляшки. Не всегда холестериновые. Существует еще несколько видов жирных соединений.
Далее нарушается нормальный кровоток, органы страдают от недостатка кислорода и полезных веществ. Отсюда проблемы с работой мозга, сердца, повышение артериального давления.
Риски опасных состояний, в том числе инфаркта и инсульта растут существенно.

Знание механизма необходимо для понимания процесса развития. Без этого не может быть качественного лечения.
Формы дислепидемии
Можно выделить формы дислипидемии, исходя из трех критериев. Начать стоит с фактора становления патологии.
Соответственно называют:
- Первичную форму. Становится итогом отягощенной наследственности. Опять же, даже при наличии родственников с такой проблемой, при грамотной профилактике удается избежать повторения негативного сценария.
- Вторичную форму. развивается как приобретенная, на фоне нормальной, не выше чем у других, склонности. Например, как итог сахарного диабета, гипотиреоза (проблемы со щитовидной железой). Точку в вопросе ставит профилактика, хотя понять, что стало основной причиной почти невозможно. Играет роль целый комплекс нарушений.
Второй критерий классификации — продолжительность и характер патологии:
- Транзиторный или преходящий вид. Сопровождается проблемами на временной основе. После прекращение повышенного употребления жиров, все устраняется само. Без медицинской помощи.
- Постоянный тип. Куда более сложный. Обычно связан с течением того или иного патологического процесса. Требует лечение, интенсивного применения медикаментов.
Классификация по Фредриксону
Общепринятой считается классификация дислипидемий по Фредриксону.
За основу она берет тип жирного вещества, которое становится виновником нарушения.
Всего выделяют 6 видов патологического процесса:
- Формы I, IIб, III, IV, V характеризуются чрезмерной концентрацией триглицеридов, в меньше степени холестерина.
Они сопровождаются некритичными нарушениями на ранних стадиях. Конечным итогом во всех ситуациях выступает атеросклероз разной тяжести.
Причины, однако, всегда различны. Это упрощает стратегию диагностики и выявление первичного фактора.
- Дислипидемия 2а типа (IIa) провоцируется только холестерином.
Принципиальной разницы между ними нет. 5 форм из 6 атерогенны, то есть вызывают закупорку сосудов бляшками. Не считая одной.
Под триглицеридами понимается большой комплекс веществ:
- Липопротеины, которые делятся на 4 вида по плотности: очень низкой (ЛПОНП), низкой (ЛПНП), промежеточной (ЛППП) и высокой (ЛПВП).
- Хиломикроны.
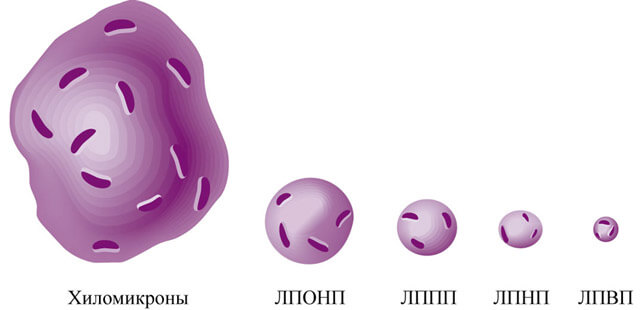
Тип особой роли не играет, а только влияет на скорость развития атеросклероза и агрессивность патологического процесса.
По этому критерию также можно более точно оценить течение и динамику нарушения.
Липопротеины высокой плотности обладают полезными, прямо противоположными свойствами. Они не оседают на стенках артерий. Очищают их и выводят жиры. Такой тип нельзя назвать патологическим.
Симптомы
Клиническая картина зависит от вида процесса и этапа. Давности его существования.
На начальной стадии нарушений нет вообще. Человек и не подозревает о проблеме.
Подтвердить диагноз можно лабораторными методами. Но кровь не всегда дает явно завышенные показатели по холестерину, потому как это один из возможных вариантов, как уже выяснилось. Нужно искать целенаправленно.
Примерно у 40% пациентов наблюдается избыточная масса тела. По мере прогрессирования нарушения это число достигает почти 90%, и развивается и полная клиническая картина:
- Стабильное увеличение веса — верхушка айсберга.
- Рост артериального давления. Подобная форма гипертензии плохо поддается медикаментозной коррекции в изолированном виде.
Цифры быстро растут, повышая вероятность неотложных состояний и перегружая сердечно-сосудистую систему. В перспективе нескольких лет это может привести к необратимым изменениям в миокарде и головном мозге.
- Акне. Угревая сыпь. Избыточное количество жирных соединений провоцирует образование небольших скоплений кожных липидов в порах дермы.
Внешне они выглядят как черные точки, при больших размерах нависают над поверхностью покрова, формируя прыщи.
Косметические средства в такой ситуации не помогают, нужно лечить основное заболевание.
- «Комплектом» идет жирная кожа. Также себорея, перхоть. В результате все тех же причин.
- В некоторых случаях обнаруживаются отложения липидов области радужки (липоидная дуга роговицы). Выглядят она как желтоватые кольца, обрамляющие глаз.
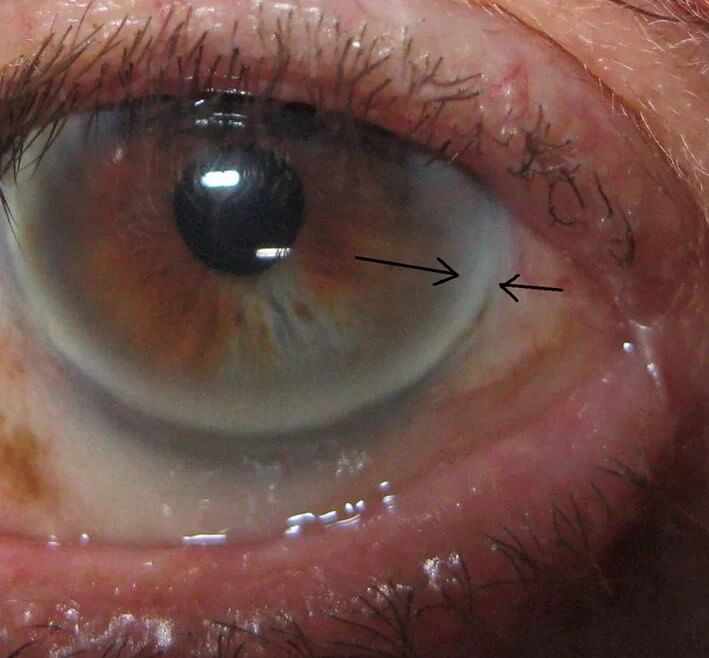
Возможно образование ксантом, атером. Жировиков и псевдоопухолевых структур на сухожилиях, около суставов.
Они не представляют опасности. Ощущаются как мягкие подвижные комки диаметром от 0.3 до 1 см. Лечения не требуют, но могут нарушать эстетику тела.
Помимо, наблюдаются симптомы, которые являются осложнениями атеросклероза.
Среди таковых неврологический дефицит (головная боль, нарушение ориентации в пространстве, вялость, слабость и сонливость, снижение скорости мышления).
Комплекс достаточно специфичный, чтобы натолкнуть врача на верные мысли. Также и мотивировать самого пациента обратиться к специалисту.
По мере прогрессирования болезни, клиника усложняется за счет усиления структурных изменений в органах и тканях. Это крайне опасно и в перспективе нескольких лет может привести к инсульту, инфаркту (все причины описаны в этой статье), а затем и гибели больного.
Причины
Факторов развития масса, в большинстве клинических случаев врачи обнаруживали минимум 2-3 из них, что в дальнейшем усложняло проведение терапии.
Какие моменты становятся виновниками:
- Отягощенная наследственность. Не всегда, но часто. Вероятность дислипидемии, если болел один из предков по восходящей линии, составляет 25-40%. Скорректировать столь высокую цифру можно, но нужно внимательно следить за рационом и образом жизни.
- Малая физическая активность. Гиподинамия. Приводит к застойным явлениям. Снижает интенсивность обмена веществ. Метаболизм недостаточен для выведения такого количества жиров. А активное запасание приводит к выраженному росту массы.
- Неправильное питание с преобладанием животных продуктов. Также чрезмерное использование соли. В системе приводят к нарушению обмена веществ.
- Злоупотребление спиртными напитками. Необходим полный отказ от алкоголя. Мнение о положительном влиянии этанола на метаболизм, мягко говоря, ошибочно. В небольших количествах красное вино может сказаться на процессе, но не у всех и в недостаточной мере. Риски несравнимо выше.
- Патологии эндокринного профиля. Сахарный диабет, малая выработка гормонов щитовидной железы (гипотиреоз). Выступают почти гарантированной причиной дислипидемии. Необходимо предпринимать меры сразу после выставления диагноза.
- Курение.
- Постоянные или регулярные стрессовые ситуации. Нарушают нормальный баланс специфических веществ в организме.
- Пожилой возраст. 55+. Вероятность дисфункции даже у внешне здорового человека много выше, чем у прочих.
- Неправильное использование оральных контрацептивов. Противозачаточных средств. Приводит к стойким расстройствам обмена веществ, которые в дальнейшем трудно исправить.
- Гипертоническая болезнь или постоянное симптоматическое повышение уровня артериального давления.
- Пиковые гормональные состояния. Пубертат, беременность, климакс.
- Нарушение обмена пуринов.
Принадлежность к мужскому полу повышает вероятность расстройства. Соотношение представителей характеризуется как 3:1 (мужчины/женщины).
Диагностика
Обследование проводится под контролем врача эндокринолога. При необходимости привлекаются другие специалисты. Но позднее. В основном для оценки тяжести осложнений и их типа.
Перечень обследований:
- Опрос, чтобы выявить жалобы. На начальных стадиях малоинформативен, затем приобретает больший смысл.
- Сбор анамнеза. Характер питания, повседневной активности, вредные привычки, наследственность, перенесенные и текущие болезни. Имеет значение все.
- Анализ крови. Позволяет в общих чертах исследовать концентрацию холестерина.
Куда больше информации предоставляет биохимия. Важно назначать развернутую картину по липидным соединениям (липидограмма). Это одна из наиболее точных методик выявления концентрации жиров.
- Иммунограмма по необходимости. Косвенно указывает на дислипидемию.
Далее проводится исследование под контролем кардиолога. Если процесс течет давно, необходимо выявить последствия.
Парадоксально, но осложнение может быть и причиной. Это лишний повод направить больного к врачу.
Показано измерение АД и частоты сердечных сокращений. ЭКГ, ЭХО, суточное мониторирование по показаниям.
Перечень не полный, это лишь часть возможных мероприятий. Но они назначаются практически всегда. Прочие — по усмотрению специалиста.
Лечение
В первый момент показаны медикаменты ряда групп:
- Статины. Выводят липиды из организма. Существует множество торговых наименований и типов препаратов. Популярным остается Аторис.
- Никотиновая кислота. Эндурацин. Обладает способностью системно снижать концентрацию жирных соединений. Однако тяжело переносится пациентами и часто вызывает опасные аллергические реакции. Лекарство применяют с большой осторожностью.
- Фибраты. Назначаются в системе со статинами, обладают способностью повышать количество липопротеинов высокой плотности, которые естественным образом выводят вредные жиры. Наименований также несколько: Кло- Ципрофибрат. При длительном приеме в больших дозировках провоцирует нарушения зрения.
- Рыбий жир. Кислоты в его составе используются в качестве вспомогательного средства.
- Смолы. Наименования — Холестирамин и прочие. Связывают желчные кислоты и деактивируют их. Тем самым нарушается и усвоение липидов, что приводит к быстрому выведению последних.
Есть ингибиторы абсорбции холестерина. Эти медикаменты понижают активность подобного класса жиров. Но сегодня существует только одно разрешенное наименование — Эзитимиб. Врачи назначают его с осторожностью.
Подробный обзор таблеток при повышенном холестерине читайте здесь.
Исключительно лекарств недостаточно. Требуется изменение образа жизни:
- Отказ от курения и алкоголя.
- Избегание стрессов.
- Физическая активность в рамках разумного. Насколько позволяет организм.
- Полноценный отдых.
Лечение дислипидемии медикаментозное, также нужно научиться жить по-другому. Иначе эффект терапии будет кратковременным.
Диета
Одну из ключевых ролей играет и коррекция рациона. Нужно придерживаться ряда принципов:
- Минимум жиров в меню, также быстрых углеводов. Больше растительной пищи и белка.
- Дробные приемы. Мелкими порциями. 4-5 раз в сутки. Возможно чаще.
- Сокращение объема соли до 4-5 граммов. Полный отказ недопустим.
- Достаточное потребление жидкости. По потребности. Учитывается только вода.
Перечень продуктов подбирается исходя из представленных рекомендаций.
Соответственно, можно без существенных ограничений овощи, фрукты (кроме бананов и картофеля, их в рационе должно быть меньше).
Белок — мясо. Куриная грудка, филе индейки. Рыба, особенно красная.
Бобовые культуры, сухофрукты, орехи, ягоды и отвары на их основе. Супы.
Каши на молоке (нежирном, кроме манной, ее также лучше употреблять меньше). Хлеб из муки грубого помола, макароны из твердых сортов пшеницы.
Не стоит увлекаться сладостями, сдобными продуктами. Кофе, чай лучше заменить цикорием. По возможности.
Внимание:
Жирное мясо, фаст-фуд, снеки, полуфабрикаты и консервы выводятся из рациона полностью. Полезной нагрузки они не несут, чего не сказать о вреде.
Во всех случаях будут свои отклонения и уточнения. Не лишними окажутся индивидуальные рекомендации. Их лучше получить у диетолога.
Прогноз
В основном — благоприятный. В отсутствии атеросклероза, выраженных нарушений со стороны органов и систем удается добиться излечения. Особенно, если пациент поменял образ жизни.
Ответственное отношение к выполнению рекомендаций специалиста резко увеличивает шансы на успех.
Возможные осложнения
Среди таковых:
- Сердечная недостаточность.
- Инфаркт. Острое отмирание тканей сердца.
- Инсульт. Некроз церебральных структур, головного мозга.
- Сосудистая деменция.
- Почечная дисфункция.
- Нарушения работы печени.
Также и прочие патологические изменения. В конечном итоге, расстройство без терапии приведет к гибели больного почти со стопроцентной вероятностью. Насколько быстро — вопрос сложный.
В заключение
Болезнь дислипидемия — это нарушение обмена веществ. В частности, страдает метаболизм жиров разного типа.
Большая часть подобных отклонений приводит к атеросклерозу, а через него опосредованно к патологиям сердца, сосудов, мозга, других органов.
Запущенные случаи грозят неминуемой инвалидностью или смертью. Потому не стоит пренебрегать регулярными профилактическими консультациями.
Как минимум, раз в 6 месяцев нужно посещать терапевта, сдавать общий анализ крови и биохимию.
Список литературы:
- Рабочая группа Европейского общества кардиологов (ЕОК) и Европейского общества атеросклероза (ЕОА) по диагностике и лечению дислипидемий. Клинические рекомендации.
- М.В. Ежов (Москва), И.В. Сергиенко (Москва), Д.М. Аронов (Москва), Г.Г. Арабидзе
(Москва), Н.М. Ахмеджанов (Москва), С.С. Бажан (Новосибирск). Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации VI пересмотр. - РЕКОМЕНДАЦИИ ЕВРОПЕЙСКОГО ОБЩЕСТВА КАРДИОЛОГОВ И ЕВРОПЕЙСКОГО ОБЩЕСТВА АТЕРОСКЛЕРОЗА ПО ЛЕЧЕНИЮ ДИСЛИПИДЕМИЙ. Рациональная Фармакотерапия в Кардиологии 2012; приложение №1.
