Сахарный диабет у детей презинтация

1. Астраханский государственный медицинский университет Кафедра госпитальной педиатрии с курсом ПО
Сахарный диабет у детей
К.М.Н. доцент А.Ю. Подулясская
2016
2. План лекции
• Определение СД
Периоды развития учения о СД, эпидемиология
Этиология СД
Критерии диагноза
• Лечение СД:
– классификация
– план и методы обследования
-комы при СД и неотложная помощь при них
– инсулинотерапия и базисная терапия
• Осложнения СД
3.
• Ежегодно количество больных СД
увеличивается на 5-7%, а каждые 12-15 лет
удваивается
• Болеет 2-3% населения
• Сахарный диабет дает самую раннюю
инвалидизацию больных за счет
осложнений ( слепота, ХПН)
• Смертность от СД стоит на 3-м месте
после смертности от сердечнососудистых и
онкологических заболеваний
4. Причины роста заболеваемости:
• Изменение образа жизни – гипокинезия,
гипоксия
• Изменение характера питания – избыток
жиров и рафинированных углеводов в
ущерб грубоволокнистой клетчатке.
• Нарушение иммунной реактивности у детей
5. ОПРЕДЕЛЕНИЯ САХАРНОГО ДИАБЕТА (СД)
– состояние хронической гипергликемии, которое
может развиваться в результате многих экзогенных и
генетических факторов, часто дополняющих друг друга
( ВОЗ 1983)
– заболевание обмена веществ различной этиологии, которое
характеризуется хронической гипергликемией, возникающей
в результате нарушения секреции или действия инсулина,
либо обоих факторов одновременно.
(ISHAD 2000)
– системное гетерогенное заболевание, обусловленное
абсолютным
(I тип) или относительным (II тип)
дефицитом инсулина, который вначале вызывает
нарушение углеводного обмена, а затем всех видов обмена
веществ, что в конечном итоге приводит к поражению всех
функциональных систем организма.
( академик И.И. Дедов)
6.
Сахарный диабет – хроническое эндокринно-обменное
заболевание, гетерогенное по своей природе:
– эндокринное – связано с поражением островков
Лангерганса и с участием других желез внутренней
секреции в патогенезе, как сахарного диабета, так и его
сосудистых осложнений;
– обменное – нарушение обмена веществ, особенно
глюкозы – постоянное проявление сахарного диабета;
– хроническое – несмотря на случаи стойкой ремиссии и
даже регресса диабета, выздоровления не наступает;
– наследственное – доказано многовековыми
наблюдениями;
-гетерогенное – зависит от различных этиологических
и патогенетических факторов.
7. ПЕРИОДЫ РАЗВИТИЯ УЧЕНИЯ О САХАРНОМ ДИАБЕТЕ
До открытия инсулина
От открытия инсулина в 1921 году до 50-х
годов ХХ века
Современный период, характеризующийся
накоплением сведений о СД, в т.ч.:
-достижений молекулярной биологии
– генетики
– иммунологии
– результатов эпидемиологических исследований
– появлением новых технологий производства
инсулинов и методов его введения
8.
9.
10.
11.
12.
13.
14.
15.
16.
17.
18. ЭПИДЕМИОЛОГИЯ САХАРНОГО ДИАБЕТА
Первые исследования – в 50-х годах 20 века изучали
распространенность и различия СД в отдельных
популяциях и странах. СД – накапливающееся в
популяции заболевание.
На ИЗСД приходится 5-10% больных
Наиболее часто ИЗСД манифестирует в пубертате. У
девочек “пик”-11-13 лет, у мальчиков – 12-14. До 9
месяцев СД – казуистика, до 3-х лет – не более 0,3%
всех больных детей.
Имеются сезонные колебания заболеваемости.
Максимальная заболеваемость осенью и зимой,
минимальная – летом и весной.
Частота заболеваемости возрастает с юга на север.
19.
В разных этнических группах, проживающих на
одной территории, заболеваемость разная. В
США среди белого населения заболеваемость в
1,6 раза выше, чем среди черного населения и
индейцев. Однако у детей от смешанных браков
риск заболеваемости возрастает в 2 раза, что
указывает на роль генетических факторов в
развитии ИЗСД.
Определенные антигены HLA-системы (B и D)
чаще встречаются у больных ИЗСД. Наличие
Аг В8 увеличивает риск заболеть ИЗСД в 2-3
раза, Аг В15 – в 2-3 раза, а их сочетание -в 10 раз
и т.д. Наличие определенных Аг ( гаплотипов)
создает предрасположенность к ИЗСД.
20. Эпидемиологические исследования позволяют выявить факторы риска для:
ИЗСД
вирусные инфекции
токсические вещества
отягощенная наследственность
ИНСД
избыточная масса тела
отягощенная наследственность,
атеросклероз
артериальная гипертензия
дислипидемия
снижение физической активности
несбалансированное питание
21. Значительную роль в развитии СД играет СТРЕСС
При стрессе повышается активность симпатического
отдела нервной системы, повышается содержание
катехоламинов, глюкокортикоидов и др. контринсулярных
гормонов. Среди стрессов особенно выделяют:
– инфекции – усиливается действие контринсуляров+
непосредственное действие протеолитических ферментов,
разрушающих инсулин и приводящих к
инсулинорезистентности.
-черепно-мозговую травму,
-операционную травму и наркоз.
-сосудистые катастрофы (инфаркт, инсульт и т.д.) для
взрослых
-заболевания поджелудочной железы и печени
-нерациональное применение глюкокортикоидов,
диуретиков и др.
22. ЭТИОЛОГИЯ СД
• – Этиологию ИЗСД связывают с вирусными
инфекциями, поражающими β-клетки.
Доказано повреждающее действие на βклетки ротовируса ВС, Коксаки В,
внимание уделяют вирусам краснухи,
паротита, ветряной оспы, инфекционного
мононуклеоза (ВЭБ), ЦМВ герпесвирусам, вирусам гепатита.
• – Доказано, что ИЗСД – аутоиммунное
заболевание, ведущее к деструкции β-клеток
с последующей абсолютной
недостаточностью инсулина.
23. ЭТИОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ НАРУШЕНИЙ ГЛИКЕМИИ (ВОЗ, 1999 г.)
САХАРНЫЙ ДИАБЕТ типа 1 (деструкция β-клеток, обычно
приводящая к абсолютной инсулиновой недостаточности)
А. Аутоиммунный
Б. Идиопатический
САХАРНЫЙ ДИАБЕТ типа 2 (от преимущественной резистентности к
инсулину с относительной инсулиновой недостаточностью до
преимущественного секреторного дефекта с инсулиновой
резистентностью или без нее)
ДРУГИЕ СПЕЦИФИЧЕСКИЕ ТИПЫ ДИАБЕТА
А. Генетические дефекты β-клеточной функции
Б. Генетические дефекты в действии инсулина
В. Болезни экзокринной части поджелудочной железы.
Г. Эндокринопатии
Д. Диабет, индуцированный лекарствами или химикалиями
Е. Инфекция
Ж. Необычная форма иммуноопосредованного диабета
З. Другие генетические синдромы, иногда сочетающиеся с диабетом
ГЕСТАЦИТАРНЫЙ ДИАБЕТ
24. ВОЗ предлагает следующие критерии диагностики сахарного диабета у детей
А. Наличие классических симптомов диабета –
полиурии, кетонурии, полидипсии, быстрой потери
массы тела в сочетании с повышением уровня
гликемии выше 11,1 ммоль/л.
Б. При отсутствии клинических симптомов диабета
– повышение уровня сахара в капиллярной крови
натощак 6,7 ммоль/л и достоверное повышение
гликемии капиллярной крови / 11,1 ммоль/л / при
проведении стандартного теста толерантности к
глюкозе /ТТГ/ более, чем в одной из проб , взятой
после дачи глюкозы в дозе 1,75 г/кг идеальной
массы тела / но не более 50 г для детей и 75 г – для
взрослых/. Перед проведением пробы обследуемый
должен голодать не менее 10-16 часов.
25. НАРУШЕНИЕ ТОЛЕРАНТНОСТИ К ГЛЮКОЗЕ
• у детей диагностируется при сочетании
следующих признаков:
• содержание глюкозы в крови натощак ниже
уровня , который позволяет диагностировать
диабет / 6,7 ммоль/л /
• уровень гликемии через два часа после дачи
глюкозы повышен / 7,8 –11,1 ммоль/л /.
26.
• Ведущие лабораторные
симптомы СД: гликемия,
глюкозурия.
• Ведущие клинические
симптомы СД: полиурия,
полидипсия (жажда), потеря
массы тела
Слайд 1
ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ПРОФЕССИОНАЛЬНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ДЕПАРТАМЕНТА ЗДРАВООХРАНЕНИЯ ГОРОДА МОСКВЫ «МЕДИЦИНСКИЙ КОЛЛЕДЖ № 5» ФИЛИАЛ № 2 Тема доклада: «Сахарный диабет у детей и подростков » Докладчики: Зыкова А., Сурова А. Руководитель: Спевакова Е.А. Москва 2016 г.
Слайд 2
Цель исследования : выявить уровень информированности пациентов о сахарном диабете Задачи: Изучить факторы риска развития сахарного диабета у детей и подростков Охарактеризовать особенности течения сахарного диабета у детей и подростков Разработать памятки для родителей пациентов и мед. персонала по повышению уровня информированности о заболевании Разработать стендовую информацию учреждения
Слайд 3
Сахарный диабет – заболевание, обусловленное относительной или абсолютной недостаточностью инсулина, приводящей к нарушению обмена углеводов, белков, жиров с развитием хронической гипергликемии Сахарный диабет является наиболее опасным вызовом всему мировому сообществу и приоритетом первого порядка национальных систем здравоохранения всех без исключения стран мира
Слайд 4
ФАКТОРАМИ РИСКА В ДЕТСКОМ ВОЗРАСТЕ ЯВЛЯЮТСЯ: Большая масса тела при рождении (свыше 4100 г) Наследственность Птоз век СД у однояйцового близнеца Хронический панкреатит Спонтанные гипогликемические состояния Заболевания с высоким уровнем контринсулярных гормонов (тиреотоксикоз) Ожирение В тщательном обследовании нуждаются дети с впервые выявленной никтурией
Слайд 5
Особенности сахарного диабета у детей грудного возраста Заболевание проявляется резким беспокойством, дети жадно захватывают грудь(соску) Снижается масса тела Липкая моча, необычные как бы«накрахмаленные» пелёнки из-за отложения на них кристаллов сахара Характерны стойкие опрелости, особенно в области наружных половых органов Часто присоединяются очаги гнойной инфекции, имеется наклонность к заболеваниям верхних дыхательных путей
Слайд 6
Особенности сахарного диабета у детей дошкольного возраста и школьного возраста Характерна повышенная жажда (больные выпивают до 5-6 литров воды в сутки) Увеличивается до 2-6 литров количество выделяемой за сутки мочи На щеках, лбу, верхних веках, подбородке отмечается диабетический румянец, кожа сухая Слизистые оболочки сухие, язык яркий, тёмно-вишнёвого цвета («ветчинный») Отмечаются опрелости, пиодермии, грибковые поражения кожи, часто развиваются стоматит, пародонтоз, у девочек – вульвит
Слайд 7
Методы исследования: – теоретический анализ медицинской литературы по данной теме – анкетирование собственно разработанной анкетой – методы статистического анализа данных ГБУЗ ДГП 61 ДЗМ филиал 3
Слайд 8
Знаете ли вы что такое сахарный диабет?
Слайд 9
Страдаете ли вы или ваши родственники сахарным диабетом?
Слайд 10
Знаете ли вы о факторах риска развития сахарного диабета? Если да, то какие? Факторы риска развития сахарного диабета у детей и подростков
Слайд 11
Ваш диагноз
Слайд 12
Возраст респондентов, страдающих сахарным диабетом
Слайд 13
Источник информации, из которого вы получаете знания о заболеваемости?
Слайд 14
Желаете ли вы расширить знания о своём заболевании?
Слайд 15
Научно-практическая конференция: «междисциплинарный подход к ведению пациента с сахарным диабетом 2 типа : взгляд эндокринолога и кардиолога»»
Слайд 16
«МНОГОФАКТОРНОЕ УПРАВЛЕНИЕ САХАРНЫМ ДИАБЕТОМ 2 ТИПА: ПУТЬ ОТ ТЕОРИИ К ПРАКТИКЕ»
Слайд 17
Выводы: Факторами риска развития сахарного диабета у детей и подростков являются: большая масса тела при рождении (свыше 4100 г), наследственность, птоз век, СД у однояйцового близнеца, хронический панкреатит, спонтанные гликемические состояния, заболевания с высоким уровнем контринсулярных гормонов (тиреотоксикоз), ожирение. 73% респондентов осведомлены о факторах риска развития сахарного диабета у детей и подростков, 53% опрошенных считают наследственность ведущим фактором риска развития сахарного диабета у детей и подростков. Особенностями сахарного диабета у детей дошкольного возраста и школьного возраста являются: повышенная жажда (больные выпивают до 5-6 литров воды в сутки), происходит увеличение до 2-6 литров количества выделяемой за сутки мочи, на щеках, лбу, верхних веках, подбородке отмечается диабетический румянец, кожа сухая, слизистые оболочки сухие, язык яркий, тёмно-вишнёвого цвета («ветчинный»), отмечаются опрелости, пиодермии, грибковые поражения кожи, часто развиваются стоматит, пародонтоз, у девочек – вульвит. Особенности сахарного диабета у детей грудного возраста следующие: заболевание проявляется резким беспокойством, дети жадно захватывают грудь(соску), снижается масса тела, липкая моча, необычные как бы«накрахмаленные» пелёнки из-за отложения на них кристаллов сахара, характерны стойкие опрелости, особенно в области наружных половых органов, часто присоединяются очаги гнойной инфекции, имеется наклонность к заболеваниям верхних дыхательных путей. Нами разработаны памятки для пациентов, родителей пациентов и медицинского персонала для повышения уровня информированности о заболевании. Нами разработана стендовая информация учреждения для повышения уровня информированности населения о заболевании

ОСОБЕННОСТИ САХАРНОГО ДИАБЕТА У ДЕТЕЙ

Определение Сахарный диабет (СД) – этиологически неоднородная группа метаболических расстройств, характеризуемых хронической гипергликемией и изменениями углеводного, жирового и белкового обмена, возникающих вследствие нарушения секреции или действия инсулина, либо обоих факторов одновременно (ВОЗ, 1999)

Классификация Сахарный диабет 1 типа СД 1 ( аутоиммунный и идиопатический) Аутоиммунный СД 1: деструкция бетта – клеток – аутоантитела абсолютная инсулиновая недостаточность, полная инсулинозависимость тяжелое течение, тенденция к кетоацидозу ассоциация с генами – HLA, генетически детерминированно. Быстропрогрессирующая форма чаще у детей Медленно прогрессирующая форма характерна для взрослых

Классификация Идиопатический СД – (у лиц африканского и азиатского происхождения) – с деструкцией бетта клеток – склонность к кетоацидозу – без признаков аутоиммунного процесса(специфических аутоантител и ассоциации с HLA системой)

Классификация САХАРНЫЙ ДИАБЕТ ТИПА 2 –СД 2 нарушение секреции инсулина нарушения действия инсулина Другие специфические типы СД – наследственные синдромы с моногенным типом наследования генетические дефекты функции бетта клеток: СД типа MODY 1, 2, 3, 4 дефект синтеза инсулина Генетические дефекты действия инсулина: резистентность к инсулину типа А и др.

классификация Болезни экзокринной части поджелудочной железы Эндокринопатии- с-м Иценко-Кушинга (контринсулярное действие выделяемых избыточно гормонов – истощение бетта клеток поджелудочной железы) Диабет индуцированный лекарственными препаратами – аутоиммунный диабет с абсолютной недостаточностью инсулина Инфекции –краснуха, цитомегаловирусная и др. Редкие формы иммуноопосредованного диабета Гестационный СД

ПАТОГЕНЕЗ Генетическая предрасположенность Вредоносные агенты окружающей среды Развитие активного аутоиммунного процесса Клиническая манифестация Инициирующие факторы: Вирусные инфекции Коровье молоко Химические вещества

Патогенез клинической стадии Абсолютный дефицит инсулина- накопление в крови избыточного количества глюкозы при снижении ее в клетках. Энергетическое голодание, активация контринсулярных гормонов(глюкагон , АКТГ, кортизол, тереоидные, катехоламины). Стимулируется гликогенолиз и глюконеогенез – неконтролируемое образование в печени глюкозы. Повышение осмотического давления крови, при повышении почечного порога- глюкозурия. Полиурия, полидипсия, обезвоживание, сгущение крови.

Патогенез клинической стадии Распад белка-увеличение гликогенных аминокислот, включение их в глюконеогенез-усиление гликемии. Нарушение жирового обмена-увеличение общих липидов, ТАГ, НЭЖК, холестеринаизбыточный синтез кетоновых тел. Повышенная продукция катехоламинов и альдостерона. Изменения электролитовповышен транспорт из клетки калия, выделение его с мочой, полиурия, потеря натрия, хлора, магния и др

Факторы риска сахарный диабет у близких родственников у матерей выкидыши, мертворождения масса тела при рождении более 4000 г дети с паратрофиями, ожирение дети с немотивированными симптомами гипогликемии нарушения углеводного обмена (ферментативная недостаточность)

Клиника 1. Клиника СД зависит от возраста и степени декомпенсации обменных процессов в момент его диагностики. СД 1 развившийся в детском возрасте: острое начало, быстрое нарастание симптоматики до кетоацидоза, при несвоевременной диагностике кетоацидотической комы. Время от проявления первых симптомов СД до развития коматозного состояния от 3 -4 недель до 2 -3 месяцев. СД 1 у детей первых 5 лет жизни – острая и тяжелая манифестация, нестабильное течение, поздняя диагностика в состоянии прекомы , комы. Гипогликемические состояния в ночные часы

Клиническая картина Триада симптомов на первом месте. Полидипсия (раздражение центра жажды из-за гиперосмолярности крови, обезвоживание). Полиурия (в результате осмотического диуреза, высокая концентрация глюкозы в моче – выше почечного порога). Полифагия- постоянное чувство голода и потеря массы тела (обезвоживание, усиление процесса гликолиза, нарушение белкового и жирового обмена) Синдром мальабсорбции – панкреатическая недостаточность Запах ацетона изо рта- диабетический кетоацидоз

Клиника Диабетический рубеоз, сухость кожи и слизистых, зуд. Тургор кожи – снижен. Ксантоз. Рецидивирующие пиодермии, вульвовагинит Мышечная атрофия; отставание в росте Пищеварительная система поражение околощитовидных и слюнных желез, пародонтоз, эрозивно-язвенные процессы, гепатомегалия, цирроз печени Кардиоваскулярный синдром, СН Нейроретинопатии – катаракта Интракапиллярный гломерулосклероз – почечная недостаточность Диабетическая энцефалопатия парезы, параличи, полирадикулиты.

Клиника Латентный сахарный диабет. сахар натощак и гликемия в течение суток в норме диабетический тип сахарной кривой (ОГТТ) отсутствие глюкозурии клиника: плохо заживающие раны, порезы, склонность к фурункулезу. легкие симптомы ретинопатии (в 4, 5% случаев). Явный диабет. гипергликемия натощак изменение уровня гликемии в течение суток глюкозурия полидипсия полифагия, похудание

Рубеоз
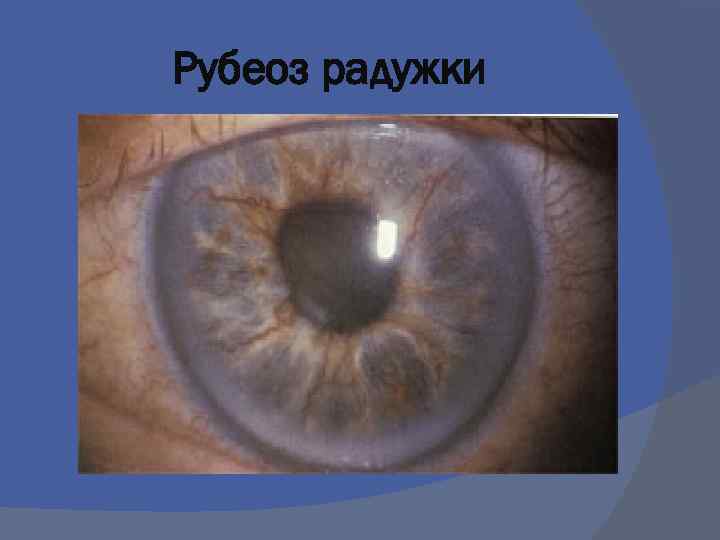
Рубеоз радужки

Сахарный диабет у грудных детей Жажда, необычное беспокойство, проходит после питья Остановка прибавок массы или потеря веса, уплощение весовых кривых. Феномен накрахмаленных пеленок (глюкозурия). Сухость кожи, пиодермии, упорные опрелости Дебют сахарного диабета у грудных детей: Внезапное развитие по типу токсикосептического состояния с коротким продромальным периодом: симптомы интоксикации и обезвоживания Медленное нарастание тяжести состояния.
Рубеоз

Критерии компенсации СД Уровень гликемии натощак не выше 10 ммоль/л Суточная амплитуда колебаний гликемии не превышает 4, 4 -5, 5 ммоль/л Уровень глюкозурии в пределах 5% сахарной ценности пищи Отсутствие гипогликемических состояний Нормальные показатели липидного обмена Нормальный уровень физического и полового развития

Дифференциальный диагноз У 80% детей СД диагностируется в состоянии кетоацидоза Хирургическая патология Инфекционные заболевания Заболевания жкт Заболевания почек Заболевания нервной системы Несахарный диабет

Диагностические критерии Определение концентрации глюкозы в плазме крови или цельной крови натощак и через 2 часа после перорального введения глюкозы. В норме содержание глюкозы в капиллярной крови натощак : новорожденные 1, 6 -4, 0 ммоль/л; грудные дети 2, 78 -4, 4 ммоль/л; дети раннего возраста и школьники 3, 3 -5, 5 ммоль/л

Лабораторная диагностика. Исследование сахара натощак в крови Исследование колебаний сахара в крови в течение суток Проба на толерантность к глюкозе Глюкозурия Кетонурия или ацетонемия Уровень гликированного гемоглобина- степень компенсации углеводного обмена ( 4 -6% общего гемоглобина здоровых ). Гипергликемия способствует усилению процессов неферментативного гликозилирования белков гемоглобина (при СД превышает норму в 2 -3 раза). Аутоантитела к антигенам бетта клеток

Лабораторные критерии сахарного диабета При явных симптомах СД и уровне глюкозы в цельной капиллярной крови более 11, 1 ммоль/л вне зависимости от времени суток и предшествовавшего приема пищи При уровне глюкозы в цельной капиллярной крови натощак более 6, 1 ммоль/л При уровне глюкозы в цельной капиллярной крови через 2 часа после приема 75 г глюкозы (ОГТ) более 11, 1 ммоль/л
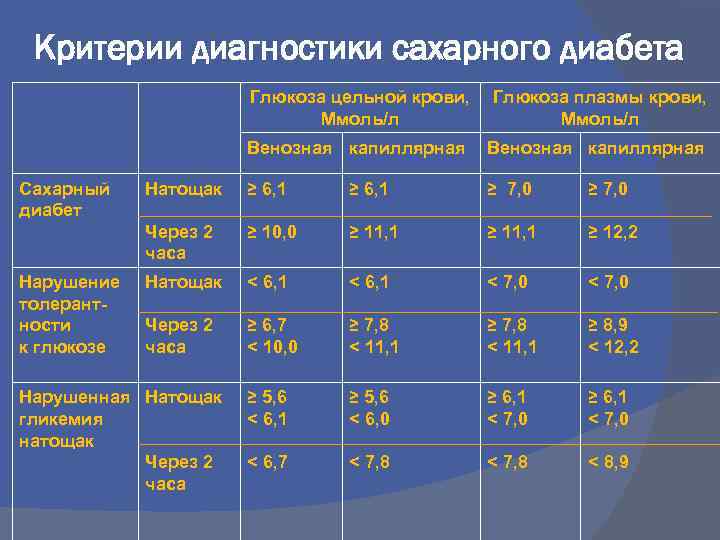
Критерии диагностики сахарного диабета Глюкоза цельной крови, Ммоль/л Венозная капиллярная Нарушение толерантности к глюкозе Венозная капиллярная Натощак ≥ 6, 1 ≥ 7, 0 Через 2 часа Сахарный диабет Глюкоза плазмы крови, Ммоль/л ≥ 10, 0 ≥ 11, 1 ≥ 12, 2 Натощак

пероральный глюкозотолерантный тест нормальная толерантность к глюкозе– при уровне глюкозы в плазме крови через 2 часа после нагрузки менее 7, 8 ммоль/л нарушенная толерантность к глюкозе НТГ – при уровне глюкозы в плазме крови через 2 часа после нагрузки от 7, 8 до 11, 1 ммоль/л СД – при уровне глюкозы в плазме 11, 1 ммоль/л и выше. Нарушенная гликемия натощак: При повышении гликемии натощак от 6, 1 до 7, 0 ммоль/л, но при уровне гликемии через 2 часа после нагрузки глюкозой менее 7, 8 ммоль/л НТГ и НГНТ – преддиабет, риск манифестации СД и диабетической микроангиопатии

Лечение Диета – физиологична по калорийности, белки 15 -20%, жиры 25 -30%, углеводы 50 -60%, исключение легкоусвояемых углеводов Фиксированное по времени и количеству распределение углеводов в зависимости от получаемого инсулина: завтрак и обед -30%, 2 ой завтрак и ужин – 15%, полдник – 10%. Инсулинотерапия Физические нагрузки (спорт и игры) Обучение самоконтролю Психологическая помощь
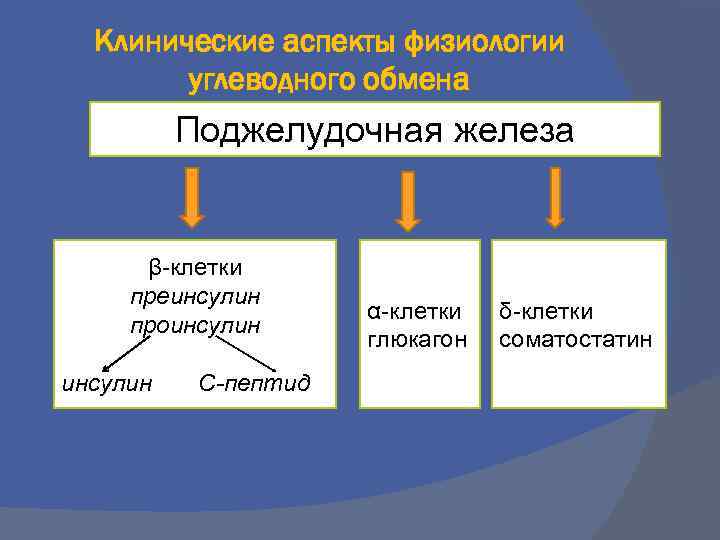
Клинические аспекты физиологии углеводного обмена Поджелудочная железа β-клетки преинсулин проинсулин С-пептид α-клетки глюкагон δ-клетки соматостатин

Инсулинотерапия В физиологических условиях секреция инсулина складывается из 2 -х составляющих – базальная (постоянная) для поддержания основного обмена и усиленная (болюсная) секреция в ответ на посталиментарную гипергликемию или гипергликемию, вызванную выбросом контринсулярных гормонов в ответ на стресс. Нормогликемия обеспечивается быстрой адекватной секрецией инсулина

Проблемы заместительной инсулинотерапии Физиологические условия: Базальная секреция (постоянная для поддержания основного обмена) Усиленная (болюсная в ответ на посталиментарную гликемию) Нормогликемия у здорового – адекватная секреция инсулина и короткий период полужизни (4 мин) Печень – гомеостаз глюкозы (депонирует в виде гликогенолиза после еды и выделяя вновь в кровь путем активации гликогенолиза в перерывах между пищей) 50% инсулина в портальной системе инактивируется в печени (депонируется, глюкоза в гликоген) 50% инсулина ч/з большой круг кровообращения – периферические органы

Проблемы заместительной инсулинотерапии СД- инсулин из п/к депо медленно всасывается в общий кровоток – длительная нефизиологично высокая концентрация. СД- более высокая, чем у здоровых посталиментарная гипергликемия и склонность к гипогликемии в более поздние часы (коррекция). СД- инсулин из общего кровотока одновременно в печень и др. органы мишени. Гликоген депонируется в мышечные ткани, запасы в печени снижаются – гипогликемии.
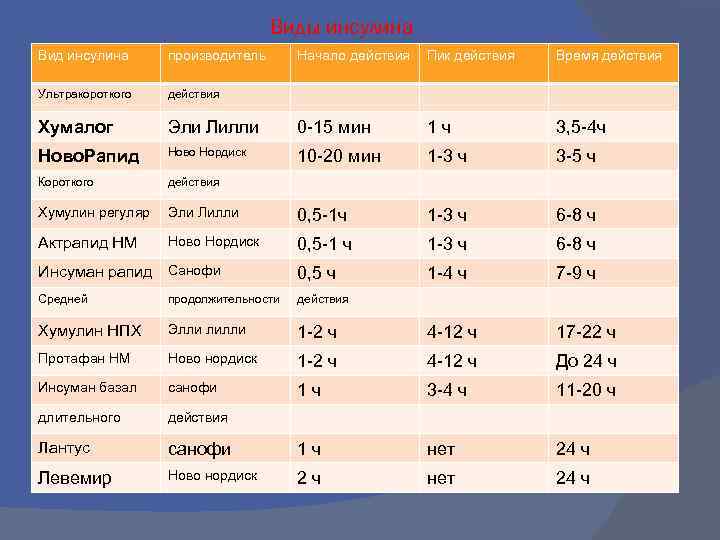
Виды инсулина Вид инсулина производитель Начало действия Пик действия Время действия Ультракороткого действия Хумалог Эли Лилли 0 -15 мин 1 ч 3, 5 -4 ч Ново. Рапид Ново Нордиск 10 -20 мин 1 -3 ч 3 -5 ч Короткого действия Хумулин регуляр Эли Лилли 0, 5 -1 ч 1 -3 ч 6 -8 ч Актрапид НМ Ново Нордиск 0, 5 -1 ч 1 -3 ч 6 -8 ч Инсуман рапид Санофи 0, 5 ч 1 -4 ч 7 -9 ч Средней продолжительности действия Хумулин НПХ Элли лилли 1 -2 ч 4 -12 ч 17 -22 ч Протафан НМ Ново нордиск 1 -2 ч 4 -12 ч До 24 ч Инсуман базал санофи 1 ч 3 -4 ч 11 -20 ч длительного действия Лантус санофи 1 ч нет 24 ч Левемир Ново нордиск 2 ч нет 24 ч

Инсулинотерапия У больных СД более высокая посталиментарная гипергликемия и склонность к гипогликемии в более поздние часы. Базис-болюсная схема- введение короткого инсулина перед каждым основным приемом пищи и пролонгированного действия 1 -2 раза в сутки Феномен утренней зари (утренняя гипергликемия) при недостаточной дозе инсулина пролонгированного действия (перенос инъекции на более позднее время или дополнительно короткий в ранние утренние часы)

Доза инсулина 0, 5 -0, 6 ед/кг массы тела первые 1 -2 года; 0, 1 -0, 2 ед/кг – компенсация; 1 ед/кг массы тела ч/з 5 лет; 1, 2 -1, 5 до 2 ед/кг подростки. Декомпенсация от 2, 0 -2, 5 -3, 0 ед/кг Доза инсулина зависит от хлебных ед. (10 -12 г углеводов) – обменные таблицы После приема пищи содержащей 1 ХЕ уровень гликемии увеличивается на 1, 6 – 2, 2 ммоль/л, т. е примерно на столько на сколько снижается уровень глюкозы. На каждую ХЕ (планируется съесть) заранее ввести 1 ЕД инсулина. Учет результатов самоконтроля уровня гликемии перед каждой ниъекцией и времени суток (около 2 ЕД инсулина на 1 ХЕ утром и в обед, 1 ЕД на ХЕ – на ужин)

Шприц – ручки

Инсулиновая помпа Суть метода –п/к устанавливается тонкая канюля. Канюля ч/з катетер (тонкую пластиковую трубку) соединяется с резервуаром с инсулином- находится в инсулиновой помпе. Помпа с помощью поршня и миниатюрного электрического мотора с очень малой скоростью постоянно «подаёт» очень малые дозы инсулина через катетер и канюлю п/к – практически сразу всасываются. Не формируется депо инсулина под кожей. Помпа размерами с 2/3 мобильного телефона носится постоянно, даже ночью.

Инсулиновые помпы – более точное количество инсулина, экономия расходов современные «умные» помпы – функция «помощник болюса» , которая рассчитывает требуемое количество инсулина, учитывая предполагаемое потребление углеводов, уровень сахара крови и ещё активный ранее введённый инсулин. Инсулиновые помпы предоставляют точные сведения об использовании инсулина – меню истории, можно загрузить в компьютер и представить в виде графика с целью анализа тенденции. Невропатия — осложнение СД. Исчезновение устойчивых невропатических болей применении инсулиновых помп.

Недостатк
