Сахарный диабет у детей узи

Авторы: American Academy of Pediatrics
Сахарный диабет — это заболевание, сопровождающееся очень серьезным нарушением обмена веществ, которое препятствует нормальному расщеплению и усвоению пищевых продуктов, особенно сахаров (углеводов), в организме. Данное заболевание может оказать повреждающее действие на сердце, кровеносные сосуды, почки и нервную систему, в итоге приведя к прогрессирующей потере зрения в течение многих лет.
Формы диабета
Выделяют несколько форм диабета, но наиболее распространены — диабет 1-го типа и диабет 2-го типа. Обе формы могут возникнуть в любом возрасте, но у ребенка практически всегда будет диагностирован сахарный диабет 1-го типа.
Диабет 1-го типа
Сахарный диабет 1-го типа обусловлен недостаточным производством
поджелудочной железой особого гормона — инсулина.
Когда это происходит, организм перестает должным образом усваивать сахара, и они накапливаются в крови. Эти сахара (в основном глюкоза) не могут быть использованы организмом без переработки и выводятся с мочой. Данный процесс сопровождается особыми симптомами, которые свидетельствуют о начале заболевания сахарным диабетом:
- учащенное мочеиспускание;
- постоянная жажда;
- повышенный аппетит;
- потеря веса.
Сахарный диабет 1-го типа может начаться у человека в любом возрасте, но периоды особого риска — приблизительно 5–6 лет, а затем — 11–13 лет.
Первым признаком начала заболевания нередко бывает увеличение частоты и объема мочеиспусканий. Это особенно заметно в ночное время и может проявляться также в виде рецидивов энуреза у детей, которые уже давно научились без проблем ходить на горшок. Так что отнеситесь серьезно к жалобам детей на постоянную жажду и усталость, обратите особое внимание на потерю веса ребенком несмотря на его увеличившийся аппетит.
Важно идентифицировать эти симптомы как можно раньше и, заподозрив сахарный диабет, безотлагательно пройти с ребенком полное обследование.
Потому что организм детей, у которых диабет был диагностирован поздно, уже серьезно поражен заболеванием: из-за высокого содержания сахара в крови и обезвоживания таким пациентам требуется внутривенное введение инсулина и восполнение дефицита жидкости в качестве педиатрической неотложной помощи для стабилизации их состояния.
Контроль над диабетом
Несмотря на то, что диабет неизлечим, дети с этим диагнозом могут иметь нормальное детство и отрочество, если их заболевание находится под контролем. Крайне важно контролировать течение диабета, чтобы избежать осложнений.
Управление заболеванием заключается в рутинном мониторинге уровня сахара в крови, инсулинотерапии (с помощью многократных проб и инъекций, проведенных в течение дня) и строгого соблюдения принципов здорового питания. Постоянное поддержание содержания сахара в крови в пределах нормального диапазона может уменьшить вероятность появления симптомов высокого (гипергликемия) или низкого (гипогликемия) уровня сахара в крови и возникновения долгосрочных проблем со здоровьем, связанных с недостаточным контролем над диабетом.
В дополнение к здоровому питанию ребенок, больной диабетом, должен, по крайней мере в течение тридцати минут в день, заниматься посильными физическими упражнениями и уметь правильно реагировать на сигналы своего тела, вовремя сообщив о своем состоянии родителям или сделав себе инъекцию самостоятельно.
Что могут сделать родители детей, больных диабетом?
Поддерживая вашего ребенка и обучая его приемам самодиагностики и самопомощи, вы не только сформируете у него жизненно важные навыки, но и приучите брать на себя ответственность за контроль над заболеванием, сохраняя при этом независимость.
Дети старше семи лет, как правило, уже имеют достаточно развитую мелкую моторику, чтобы делать себе инъекции инсулина под наблюдением взрослых. Они также могут проверить уровень сахара в крови несколько раз в день, используя простые тест-полоски и глюкометр. Сначала эти приемы самопомощи, естественно, должны быть отточены под присмотром взрослых, знакомых с принципами помощи больным с сахарным диабетом. Так что, прежде чем доверить ребенку заботиться о себе самостоятельно, убедитесь в том, что он все делает правильно — в соответствии с рекомендациями лечащего врача.
- Если ваш ребенок принимает слишком много инсулина, уровень сахара в его крови может стать слишком низким (гипогликемия), вызывая такие симптомы, как: дрожь, быстрое сердцебиение, тошнота, усталость, слабость и даже потеря сознания.
- Если ваш ребенок принимает слишком мало инсулина, то основные симптомы диабета (потеря веса, повышенное мочеиспускание, жажда, и аппетит), могут очень быстро вернуться.
Формирование навыков управления диабетом в детском возрасте оказывает огромное влияние на всю дальнейшую жизнь — привычка управления своим заболеванием сохраняется и в дальнейшем, что позволяет вести себя практически как здоровый физически человек и существенно улучшить качество и продолжительность жизни.
Если вы чувствует себя не готовыми полноценно помогать своему ребенку жить с диабетом, свяжитесь с активными родительскими группами, в которых родители детей с диабетом могут обсуждать общие проблемы. Спросите об этом вашего врача — возможно, он порекомендует что-то по вашему вопросу.
Источник
Материалы по теме:
Видео:
опубликовано 14/11/2016 15:43
обновлено 15/11/2016
— Эндокринология
Source: lib.komarovskiy.net

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
Микроангиопатические расстройства у детей с сахарным диабетом 1-го типа известны, их целенаправленно изучают, разрабатывают методы коррекции, но диабетическая кардиомиопатия и тем более макроангиопатии, проявляющиеся прежде всего атеросклеротическими изменениями аорты, у детей и подростков известны значительно меньше. Ранняя диагностика диабетической кардиомиопатии разработана недостаточно. Макроангиопатии в литературе рассматриваются только на примере взрослых больных, их манифестация у детей и подростков не изучена. Современные технологии ультразвуковой диагностики позволяют выявлять макроангиопатии, поражение миокарда на доклинической стадии, однако в педиатрии, тем более в детской диабетологии, они применяются ограниченно.
Материал и методы
Обследованы 49 детей и подростков с сахарным диабетом в возрасте 5-18 лет (средний возраст 14,1±0,5 года; здесь и далее приведены М±SD). Контрольную группу составили 28 детей и подростков в возрасте 5-18 лет (в среднем 13,2±0,7 года). Ультразвуковые исследования выполнялись на аппарате ACCUVIX (фирма “Медисон”, Южная Корея), в том числе в режиме реконструкции трехмерного изображения. Морфофункциональные характеристики миокарда и состояние интимы магистральных артерий определяли по общепринятым методикам.
Изучили длительность фазы быстрого наполнения (EF) левого желудочка (ЛЖ). Известно, что диастола является активным физиологическим процессом и при многих состояниях ее характеристики изменяются раньше систолических. Наиболее информативной в этом отношении является длительность фазы EF, характеризующей ригидность (комплайнс) ЛЖ. Очень важно, что длительность этой фазы не зависит от концентрации гормонов коры надпочечников и уровня АД, мало изменяется при тахикардии. Фаза быстрого наполнения удлиняется и соответственно ригидность ЛЖ нарастает при нарушении утилизации кислорода миокардом [1-3].
Для оценки состояния сердца и аорты по общепринятым методикам определяли морфофункциональные характеристики миокарда:
- скорость кровотока в фазу быстрого наполнения (Vef) ЛЖ;
- скорость кровотока в фазу сокращения левого предсердия (Va) и их отношение;
- состояние интимы магистральных артерий.
Результаты исследования
При обследовании следует считать оптимальным выбор сосудистого режима, позволяющего получить наиболее четкое изображение (рис. 1 а,б).
Рис. 1. Изображение по длинной оси ЛЖ.
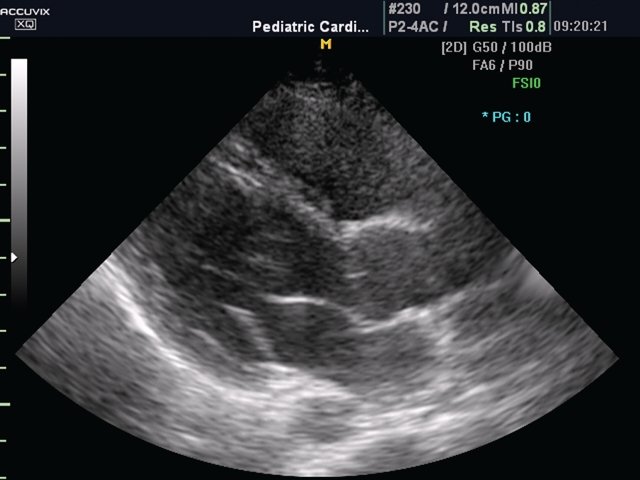
а) Обычный режим.
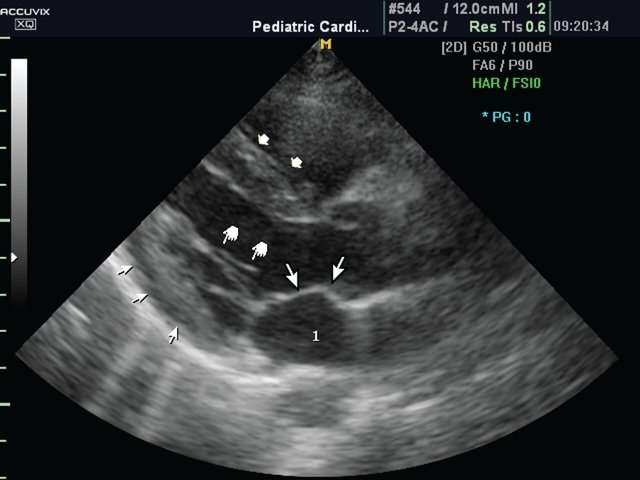
б) Сосудистый режим. Хорошо видны межжелудочковая перегородка (короткие толстые стрелки), хордальные нити (маркер типа указательного пальца), задняя
стенка ЛЖ (короткие тонкие стрелки), передняя створка митрального клапана (длинные тонкие стрелки). 1 – левое предсердие.
Толщина миокарда у наших пациентов с сахарным диабетом не превышала средних возрастных значений у здоровых детей, но при этом были отмечены существенные изменения других морфофункциональных показателей. Отношение конечного систолического диаметра ЛЖ к конечной систолической толщине миокарда задней стенки ЛЖ изменялось в пользу первой величины (3,12±0,16 против 2,71±0,07; p<0,05). Конечный систолический диаметр ЛЖ при сахарном диабете составлял в среднем 3,11±0,07 см (по сравнению 2,85±0,05 см; p<0,03). Соотношение конечного систолического объема ЛЖ и площади тела (в мл/м²) существенно превышало нормальные показатели (29,14±1,44 и 22,19±0,87; p<0,05), что могло свидетельствовать о формировании остаточного объема крови в ЛЖ. Фракция выброса ЛЖ уменьшалась до 63,49±0,87% (против 78,05±1,18%; p<0,01), скорость укорочения циркулярных волокон миокарда – до 0,87±0,06 окр/с (1,18±0,06 окр/с; p<0,05).
По результатам определения длительности фазы EF у детей с сахарным диабетом (средняя длительность течения заболевания 4,7 года; стандартное отклонение 0,9355) отмечено ее удлинение до 0,0841 с (стандартное отклонение 0,00485). В норме длительность фазы быстрого наполнения составляет 0,055±0,002 с (p<0,05). Удлинение этой фазы, отражающей нарастающую ригидность миокарда, появлялось еще до формирования диабетической ретинопатии. Обнаружена сильная положительная корреляционная связь (r=0,7835; p<0,000549) длительности фазы быстрого наполнения со “стажем” сахарного диабета (рис. 2).

Рис. 2. График регрессионной зависимости длительности фазы быстрого наполнения (EF) от длительности течения сахарного диабета (в годах).
Как видно на рис. 2, прослеживается явная зависимость длительности фазы быстрого наполнения ЛЖ от длительности течения сахарного диабета. При индивидуальном анализе выявлена зависимость длительности фазы быстрого наполнения не только от “стажа” болезни, но и от уровня гликемии. У 4 детей, у которых, в том числе и с помощью трансплантации островковых клеток, удалось добиться обратной динамики признаков диабетической ретинопатии, удлинение фазы быстрого наполнения оставалось прежним, т.е. у этих детей сохранялись субклинические микроциркуляторные и органные изменения.
В результате повышения ригидности ЛЖ, удлинения фазы быстрого наполнения изменялись показатели Vef, Va, отношение Vef/Va. В норме Vef составляет 105,7±17,5 см/с (М±SD), Va – 63,2±10,8 см/с. Отношение Vef/Va равнялось 1,67±0,29. У детей с небольшим “стажем” сахарного диабета обсуждаемые диастолические показатели не изменялись, хотя у некоторых (у 5) пациентов с плохо корригированным метаболизмом отмечалась тенденция к торможению притока крови в фазу быстрого наполнения. У 19 из 25 подростков с сахарным диабетом Vef снижалась до 85,9±13,1 см/с (p<0,05). Одновременно компенсаторно увеличивалась скорость притока крови в фазу сокращения предсердий (78,3±12,8 см/с; p<0,05). Отношение Vef/Va существенно снижалось (1,11±0,19; p<0,01). У подростков с диастолическими нарушениями при общем обследовании отмечались непостоянное повышение АД, уровня триглицеридов и липидов в крови (у 2), артериосклеротические изменения сосудов на глазном дне (у 5).
У 12 подростков с сахарным диабетом обнаружены утолщение интимы сонных артерий и ее бугристость вплоть до формирования бляшек (у 5) в области бифуркации. При просмотре в сосудистом режиме определялась плотная, неравномерно утолщенная интима (рис. 3). Утолщение интимы, ее бугристость лучше всего визуализировались при цветном картировании потока (рис. 4). Для объективазации полученных результатов была рассчитана достоверность различий по Манну-Уитни между максимальным соотношением толщины интимы к медии у больных и в контрольной группе (рис. 5). Различие оказалось высокодостоверным (p<0,0001).
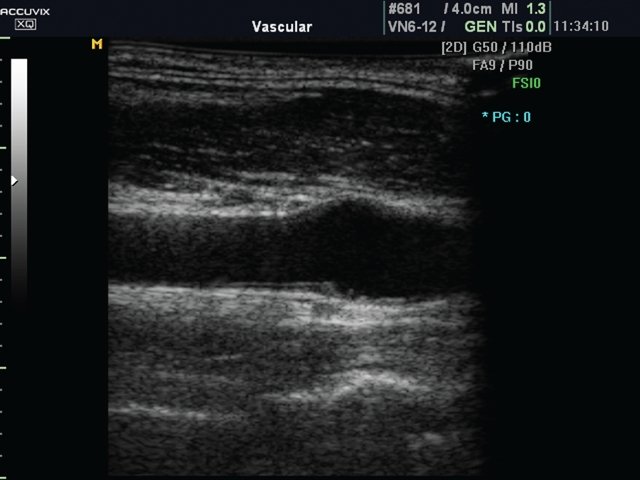
Рис. 3. Интима сонной артерии неоднородной плотности, неравномерно утолщена.

Рис. 5. Соотношение максимальной толщины интимы к медии.
Заключение
Таким образом, современные методы обследования позволили получить новые сведения о состоянии сердца и сосудов у детей и подростков с сахарным диабетом 1-го типа. Обнаружены случаи ранней манифестации диабетической кардиомиопатии. Под диабетической кардиомиопатией понимают изменения миокарда, не связанные с его ишемией, клапанными или гипертензивными изменениями [4]. Ранним критерием наличия кардиомиопатии является торможение притока крови в ЛЖ в фазу раннего наполнения за счет повышения ригидности миокарда. Полученные нами данные свидетельствуют о субклинической манифестации диабетической кардиомиопатии уже в подростковом возрасте, причем изменения были обнаружены у подростков без кардиальной симптоматики и с нормальной ЭКГ в покое. Это может свидетельствовать о формировании диабетической кардиомиопатии задолго до достижения пациентами взрослого возраста.
Признаки атеросклеротических поражений крупных периферических сосудов и мелких сосудов сетчатки служат основанием для пересмотра существующих протоколов лечения указанной категории больных.
Литература
- Беленков Ю.Н., Сергакова А.Б., Ню-тян-де Г., Тестемицану А. ЭхоКГ оценка диастолы у больных с сердечной недостаточностью // Тезисы докладов IX Всемирного конгресса кардиологов. М. 1982. Т. 1. С. 158.
- Карпман В.Л. Фазовый анализ сердечной деятельности // М.: Медицина 1965; 275 с.
- Ню-тян-де Г., Затушевский И.Ф., Атьков О.Ю. Изучение фаз диастолы по данным объемно-временных параметров // Тер. архив 1979. N5. С. 78-81.
- Schwab K., Schmidt-Trucksass A., Krebs K. Risikofaktoren fur eine Atherosklerose bei Kindern und Jugendlichen mit Typ-1-Diabetes mellitus // Padiatrische Praxis. 2005. Bd. 66. S. 273-283.

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
В этой статье вы узнаете:
Сахарный диабет у детей – это серьёзное заболевание, требующее непрерывного контроля и постоянного наблюдения. Становится понятным, почему многие родители при первых же настораживающих симптомах ищут признаки у своего ребенка. Но зачастую всё не так плохо, как может показаться на первый взгляд.

Давайте разберёмся, что же это такое за заболевание, каковы причины его возникновения, как он проявляется у детей и как его можно распознать самостоятельно.
Сахарный диабет – это хроническое заболевание, при котором имеет место повышенный уровень глюкозы в крови из-за дефицита инсулина. Инсулин – это гормон поджелудочной железы, отвечающий за усвоение глюкозы, основного источника энергии, клетками организма.
Диабет бывает нескольких типов. Основными являются 1 и 2 тип.
При 1 типе диабета поджелудочная железа перестаёт вырабатывать инсулин, и требуется его введение извне. Этим типом страдают как взрослые, так и дети. Подробнее на этом типе остановимся ниже.
Сахарным диабетом 2 типа страдают, как правило, люди, имеющие лишний вес. Инсулин поджелудочная железа вырабатывает в достаточном количестве, даже с избытком, однако из-за большого количества жировой ткани он не может правильно «работать», из-за чего глюкоза не усваивается клетками, и растёт её уровень в крови.
Традиционно диабет 2 типа считался болезнью взрослых. Однако с распространением ожирения взгляды поменялись. Сейчас на учёте у эндокринологов стоят и подростки, имеющий лишний вес, и, как следствие, диабет 2 типа.
И это очень печально, поскольку у таких детей развивается ранний атеросклероз, страдают сосуды сердца, головного мозга, глаз, ног, что в дальнейшем приводит к плохим последствиям.

Наиболее распространенным типом диабета для детей является 1 тип. Он развивается вследствие повреждения поджелудочной железы клетками собственной иммунной системы ребёнка, имеет генетическую предрасположенность и лечится только введением инсулина.
Пики заболеваемости сахарным диабетом 1 типа – 5–7 и 10–12 лет.
Причины возникновения
У детей, имеющих генетическую предрасположенность, под воздействием повреждающих факторов, запускается процесс поломки в иммунной системе. Такими повреждающими факторами чаще всего являются:
- Инфекции. Некоторые вирусы специфически повреждают клетки поджелудочной железы. К таким относятся вирусы ветряной оспы, краснухи, свинки, цитомегаловируса, Коксаки, ретровирусы.
- Сильные стрессы.
- Токсические вещества – тяжёлые металлы, нитраты, красители, некоторые лекарственные препараты.
- Неправильное питание – избыток еды, углеводов в пище, употребление коровьего молока в первые месяцы жизни.
 Под воздействием повреждающих факторов иммунная система начинает вырабатывать антитела – клетки, воспринимающие поджелудочную железу как нечто чужеродное и разрушающие её. Со временем количество работающих клеток поджелудочной железы уменьшается, выработка инсулина снижается, уровень глюкозы в крови повышается.
Под воздействием повреждающих факторов иммунная система начинает вырабатывать антитела – клетки, воспринимающие поджелудочную железу как нечто чужеродное и разрушающие её. Со временем количество работающих клеток поджелудочной железы уменьшается, выработка инсулина снижается, уровень глюкозы в крови повышается.
Из-за нарушения поступления глюкозы в клетки организма, они начинают испытывать энергетический и кислородный голод. Это активирует выработку глюкозы из запасных источников, в первую очередь из жиров и белков. Однако, энергия всё также не поступает к клеткам, уровень глюкозы повышается значительно, что приводит к появлению симптомов сахарного диабета.
Замечено, что чаще диабет обнаруживается в холодное время года, это связано с повышением заболеваемости вирусными инфекциями. Также чаще заболевание начинается в периоды активного роста ребёнка, особенно в переходном возрасте.
Симптомы
То, как будет проявляться диабет 1 типа у детей, частично зависит от возраста. Признаки сахарного диабета у детей до 2–3 лет несколько отличаются от таковых у детей 5–12 лет. Маленькие дети часто не могут объяснить, что конкретно их беспокоит, в то время как подростки очень быстро замечают изменения в себе.
Первые и основные признаки заболевания, на которые следует обратить внимание родителям – это жажда, учащённое мочеиспускание и снижение веса.
- Жажда. Ребёнок может выпивать до 10 литров воды в день. Совсем маленькие дети могут плакать, просить грудь или жадно пить смесь. Однако несмотря на обильное питьё, оно не приносит облегчения.
- Учащённое мочеиспускание. Ребёнок часто мочится, моча становится прозрачной, как вода. Маленькие дети, которые сами научились ходить на горшок, внезапно перестают контролировать этот процесс, несколько раз мочатся ночью. У грудных детей подгузники приходится менять значительно чаще, чем обычно, они полностью заполнены и протекают.
- Снижение веса связано с расходом жировой ткани на образование глюкозы и обезвоживанием.
- Кожа ребенка становится сухой, с шелушением, вялой. У младенцев появляются опрелости, не поддающиеся лечению. Западает большой родничок. Появляется диабетический румянец на скулах, щёках, подбородке.
- Изменяется аппетит. В начале болезни он значительно повышается, затем снижается и исчезает совсем. Ребёнок истощён.
- Появляются боли в животе, тошнота, рвота, у старших детей – запоры, у младших – поносы. Часто таких детей привозят в больницу на скорой помощи с подозрением на аппендицит, и только выполненный анализ крови на глюкозу всё ставит на свои места.
- Запах ацетона изо рта связан с распадом жиров и появляется при декомпенсации сахарного диабета.
- Если родители вовремя не замечают развитие болезни, страдает нервная система ребёнка. Он становится вялым, сонливым, заторможенным, жалуется на ухудшение зрения. В тяжёлых случаях теряет сознание и впадает в кому, тяжело дыша.

Зачастую сахарный диабет 1 типа, как диагноз, обнаруживается у ребёнка, уже находящегося в состоянии декомпенсации. Родители ищут причину плохого самочувствия, но про диабет не думают. И только когда ребёнок находится в тяжёлом состоянии, вызывают скорую помощь. Нужно быть особенно внимательным к детям, недавно переболевшим ветрянкой, краснухой или свинкой, особенно при появлении у них вскоре после болезни вышеописанных симптомов.
Диагностика
Как же определить наличие заболевания у ребёнка?
Как правило, диагноз сахарного диабета 1 типа не вызывает сомнений. Чаще ребёнок поступает в стационар в состоянии средней тяжести с запахом ацетона изо рта и истощенный. Выявляется значительное повышение уровня глюкозы в крови, и в срочном порядке начинается лечение.
Существуют основные и дополнительные критерии диагностики заболевания.
Основные критерии диагностики сахарного диабета:
- Глюкоза в крови натощак более 6,1 ммоль/л (кровь из пальца) или более 7 ммоль/л (венозная кровь).
- Глюкоза в крови через 2 часа после проведения глюкозотолерантного теста – более 11,1 ммоль/л.
- Глюкоза в крови при случайном определении и наличии симптомов сахарного диабета – более 11,1 ммоль/л.
- Уровень гликированного гемоглобина ≥ 6,5%.
 Уровень глюкозы в крови натощак определяется после 8–14 часов голодания. В норме он составляет не более 5,5 ммоль/л в крови из пальца и не более 6,1 ммоль/л в венозной крови.
Уровень глюкозы в крови натощак определяется после 8–14 часов голодания. В норме он составляет не более 5,5 ммоль/л в крови из пальца и не более 6,1 ммоль/л в венозной крови.
Если уровень глюкозы пограничный (5,6–6,1 ммоль/л для крови из пальца), выполняется глюкозотолерантный тест. После сдачи анализа крови на глюкозу натощак, ребёнку предлагается выпить раствор, содержащий глюкозу (1,75 г на 1 кг веса, но не более 75 г). Через 2 часа анализ повторяется. В норме после глюкозотолерантного теста уровень глюкозы составляет не более 7,8 ммоль/л, при показателе более 11,1 ммоль/л говорят о сахарном диабете.
Гликированный гемоглобин – это показатель, отражающий среднесуточный уровень глюкозы в крови ребёнка в течение последних 90–120 дней. В норме он не превышает 5,5%, при диабете он составляет 6,5% и выше.
В некоторых случаях для того, чтобы определить, с каким же типом диабета мы имеем дело, используются дополнительные методы диагностики:
- Определяется уровень инсулина в крови: при сахарном диабете 1 типа он снижен, 2 типа – в норме или повышен.
- Определяются антитела к клеткам поджелудочной железы, инсулину и ферментам, помогающим усваиваться глюкозе: ICA, IAA, GADA, IA2A.
- В редких случаях необходима генетическая диагностика.
Лечение
Лечение у детей начинается с обучения маленьких пациентов и их родителей в школе больного сахарным диабетом. Ребенка и родителей обучают основам питания при диабете, правилам и способам введения инсулина, расчёту необходимой дозы. Объясняют, почему необходим самоконтроль и что делать в непредвиденных ситуациях.
Питание при сахарном диабете 1 типа должно быть сбалансированным. Оно не должно сильно отличаться от питания у здорового человека, однако все-таки необходимо ограничить простые углеводы (сахар, хлебобулочные изделия, мёд и др.). В школе расскажут, что такое хлебные единицы, как их рассчитать и какое количество инсулина необходимо на этот показатель уколоть.
Основные правила питания при сахарном диабете 1 типа у детей:
-
 Ограничить легкоусвояемые углеводы и увеличить употребление сложных (клетчатки, содержащейся в овощах, муке грубого помола, бобовых).
Ограничить легкоусвояемые углеводы и увеличить употребление сложных (клетчатки, содержащейся в овощах, муке грубого помола, бобовых). - Употреблять достаточное количество белка.
- Ограничить употребление животных жиров и увеличить – растительных, а также рыбы. В них содержатся незаменимые омега-полиненасыщенные жирные кислоты, улучшающие состояние сосудов.
- При необходимости возможно использование сахарозаменителей, но в небольших количествах и только у детей старше 5 лет.
Детям, болеющим сахарным диабетом 2 типа, кроме вышенаписанного, рекомендуется уменьшить энергетическую ценность рациона. Это способствует снижению веса и само по себе является лечебным мероприятием.
Второй важный момент в лечении – адекватные физические нагрузки. Они помогают усваиваться глюкозе клетками мышц, повышают их тонус, препятствуют набору веса. Нагрузки должны быть аэробными, 2–3 раза в неделю.
И всё-таки основа лечения диабета 1 типа – это инсулинотерапия.
Только введение инсулина поможет стабилизировать состояние и спасти жизнь ребёнку.
Инсулинотерапия начинается сразу же, как только диагноз сахарного диабета становится ясным. Если ребёнок находится в тяжёлом состоянии, инсулин сначала вводят в вену, если ребёнок стабилен, то подколки назначаются под кожу.
 Инсулиновая помпа
Инсулиновая помпа
Инсулин бывает нескольких видов. Инсулин длительного действия вводится 1–2 раза в день. Он имитирует работу здоровой поджелудочной железы вне приёмов пищи. Инсулин короткого действия вводится непосредственно перед приёмом пищи, его доза рассчитывается в зависимости от объёма порции и содержания углеводов в ней.
Инсулин длительного действия вводится подкожно в места, из которых он будет всасываться медленно и равномерно – переднюю поверхность бедра и ягодицы. Для быстрого всасывания инсулин короткого действия вводится под кожу живота или плеча. Места введения инсулина должны чередоваться для предотвращения образования «шишек», либо наоборот, истончения подкожного жирового слоя.
Современные тенденции в инсулинотерапии
- Использование специальных систем, шприц-ручек, для введения инсулина. Ими удобно дозировать инсулин, иглы у шприц-ручек подбираются по размерам в соответствии с конституцией человека.
- Использование аналогов инсулина, которые несколько отличаются по своей структуре от обычного инсулина, в связи с чем гораздо медленнее или быстрее всасываются, их можно использовать 1 раз в день (аналоги длительного действия) или непосредственно перед едой (аналоги ультракороткого действия). Это помогает избавиться от пиков действия, характерных для генноинженерных инсулинов, а, следовательно, и от скачков уровня глюкозы в крови.
- Использование инсулиновых помп, которые представляют собой миниатюрное устройство, вводящее инсулин в заданном режиме. Ребенок постоянно подключен к системе подачи инсулина, и при необходимости может менять количество поступаемого инсулина перед едой и в других ситуациях.
Самые современные помпы могут одновременно оснащаться устройством, контролирующим уровень глюкозы в крови и меняющим количество подаваемого инсулина в зависимости от этого. Такие помпы также помогают значительно улучшить контроль за сахарным диабетом и избежать раннего развития его осложнений.
При сахарном диабете 2 типа возможно назначение таблетированных сахароснижающих препаратов. Однако основу лечения таких детей составляет диета и снижение веса. Эти мероприятия у некоторых маленьких пациентов позволяют достигнуть снижения уровня глюкозы в крови до нормы.
